Наиболее типичные ошибки при проведении реанимационных мероприятий
Одной из наиболее распространенных
ошибок является не устраненное западение
языка у пострадавшего (голова не откинута
назад). При этом проведение искусственной
вентиляции легких приводит к тому, что
воздух вместо легких поступает в пищевод,
а затем в желудок.
Другой распространенной ошибкой является
недостаточная интенсивность сжатия
грудной клетки при проведении закрытого
массажа сердца. Это может быть связано
не только с недостаточным приложением
силы реанимирующим, но и с тем, например,
что пострадавший располагается на
мягкой подвижной поверхности.
Нежелательны перерывы в проведении
искусственной вентиляции легких и
массажа сердца более 5–10 секунд.
Одной из наиболее частых технических
ошибок при проведении закрытого массажа
сердца является то, что оказывающий
помощь отрывает ладони от груди
пострадавшего и затем толчком-ударом
проводит очередное надавливание.
Спасателю не следует допускать
неоправданных попыток к оживлению, если
имеются очевидные абсолютные признаки
биологической смерти.
3.4. Первая медицинская помощь при различных жизнеопасных состояниях Первая помощь при кровотечениях
Массивное кровотечение является одним
из наиболее частых осложнений при
травмах, сопровождающихся повреждением
кровеносных сосудов. Из истории известно,
что около трети раненых на поле боя в
Великую Отечественную войну погибли
от кровотечения и наступившей кровопотери.
Свободное вытекание крови из кровеносного
русла называется кровотечением.
Объем вытекшей крови называетсякровопотерей.
Потеря до 500 мл крови может компенсироваться
организмом за счет собственных резервов.
Жизнеопасной считается быстрая
кровопотеря более 1 000 мл. Смертельной
считается потеря более половины объема
всей крови (2,5 л для взрослого человека).
Следует иметь в виду, что женщины
кровопотерю переносят легче, чем мужчины,
а дети переносят кровопотерю тяжелее
всех.
Повреждение крупного сосуда проявляется
общими и местными признаками. Общие
признаки характеризуются картиной
малокровия (бледность кожных покровов,
частые пульс и дыхание). Если повреждение
сосуда не осложнилось значительной
потерей крови, общее состояние
пострадавшего может оставаться
удовлетворительным.
Источник кровотечения при повреждении
сосудов устанавливается по локализации
повреждения в области крупных сосудов,
а также местных признаков нарушения
кровоснабжения (кровотечение; бледность
кожи; снижение температуры кожи; снижение
или исчезновение пульсации сосудов).
Частым признаком является образование
гематомы (ограниченное скопление крови
под кожей в мягких тканях), которая
обычно формируется в области повреждения
в первые часы после травмы. В случае
сдавления кровью нервов могут иметь
место нарушения активных движений
конечности, необъяснимые имеющимися
повреждениями боли и нарушение кожной
чувствительности. Перечисленные признаки
встречаются в различном сочетании в
зависимости от локализации поврежденного
кровеносного сосуда, характера
повреждения, сочетания с другими
повреждениями и временем, прошедшим
после получения травмы.
Раны в области крупных сосудов и нервов
во всех случаях должны настораживать
возможностью повреждения сосуда.
Сопоставление входного и выходного
отверстий (при сквозных ранениях) иногда
позволяет предположить или исключить
возможность повреждения крупных сосудов.
Следует помнить, что не только наружное
кровотечение может привести к
обескровливанию. При закрытых повреждениях,
когда целостность кожи не нарушена,
кровь в большом количестве может
скапливаться внутри полостей или
пропитывать ткани тела пострадавшего
(внутреннее кровотечение). Закрытые
переломы длинных трубчатых костей
(бедренной, большеберцовой, плечевой)
или костей таза могут сопровождаться
массивной кровопотерей, достигающей
1,5–2 л и более (рис. 3.12). Возможности
оказания первой медицинской помощи при
таких ситуациях достаточно ограничены
и заключаются в проведении быстрой и
технически правильной иммобилизации
с эффективным обезболиванием.
В зависимости от темпа кровотечения и
восполнения кровопотери различают три
вида жизнеопасной кровопотери: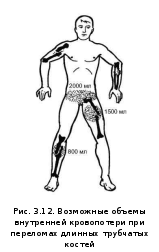
-
острая кровопотеря при большой
скорости кровотечения и отсутствии
восполнения (смерть может наступить в
течение нескольких минут); -
острое малокровие при средней
скорости кровотечения, отсутствии или
неполном восполнении кровопотери
(смерть может наступить в течение
нескольких часов); -
продолженное кровотечение при
небольшой скорости кровотечения и
неполном восполнении (смерть в срок до
1 суток и более).
Смерть от острого кровотечения может
наступить в течение нескольких минут
или даже секунд, например, при повреждении
стенок крупных кровеносных сосудов
(аорта, легочный ствол, легочные артерии
и вены, т. д.) и сердца. Объем кровопотери
в этих случаях обычно составляет от 1
до 2 л. Малокровие внутренних органов
при этом не успевает развиться, и в таких
случаях эффективность проведения
неотложных и реанимационных мероприятий
на месте происшествия крайне низкая и
в подавляющем большинстве безуспешная.
При развитии острого малокровия
пострадавший бледен, малоподвижен,
предъявляет жалобы на общую слабость,
жажду, сонливость, потемнение в глазах,
«звон» в ушах, у него слабый частый
(более 120 ударов в минуту) пульс. Потеря
сознания, исчезновение пульса, расширение
зрачков требуют безотлагательных мер
по остановке кровотечения и проведения
комплекса реанимационных мероприятий.
При продолженном кровотечении жалобы
и внешние признаки малокровия выражены
в меньшей степени. Такого вида развитие
жизнеопасной ситуации может происходить
при венозном или капиллярном внутреннем
кровотечении. Насторожить может
необъяснимое снижение кровяного давления
при отсутствии признаков выраженного
наружного кровотечения.
В редких случаях обескровливание может
быть связано с носовыми кровотечениями.
Как показывает медицинская практика,
в большинстве случаев носовое кровотечение
останавливается самопроизвольно или
при помощи так называемых «домашних
средств» (холод, покой, введение ватных
тампонов, смоченных перекисью водорода,
и т. д., см. алгоритм в разделе 3.5).
При продолжающемся носовом кровотечении
следует обязательно обратиться к врачу.
В зависимости от вида поврежденного
сосуда различают следующие кровотечения:
-
артериальные;
-
венозные;
-
смешанные (артериальные и венозные);
-
паренхиматозные.
Артериальные кровотечения характеризуются
большой интенсивностью кровопотери,
что может привести к быстрой гибели
пострадавшего. При этом поступающая из
раны кровь – ярко-алая, жидкая,
фонтанирует, пенится. Венозные кровотечения
менее интенсивны, но при достаточной
продолжительности могут привести к
обескровливанию организма. Венозная
кровь – темно-красная, густая, вытекает
равномерной струей. При кровотечении
из крупных вен верхней половины тела
кровь может вытекать прерывистой струей,
синхронно дыханию, а не пульсу. Капиллярные
(паренхиматозные) кровотечения,
возникающие при повреждениях внутренних
органов (печени, почек, селезенки) и
мышц, также могут служить источником
острой массивной кровопотери. Хотя чаще
смешанные или капиллярные кровотечения
наблюдаются при небольших ранениях,
ссадинах. Такие кровотечения напоминают
выпотевание, появление мелких кровяных
капелек по всей поврежденной поверхности.
В зависимости от того, куда изливается
кровь, кровотечения могут быть наружными
ивнутренними. При наружных
кровотечениях кровь изливается наружу
через рану или естественные отверстия
тела. Внутренние характеризуются
отсутствием появления крови снаружи и
накоплением ее в полостях или тканях
тела. Нередко может иметь место сочетание
наружного кровотечения с внутренним.
Распознавание наружного кровотечения
не представляет затруднений.
Выделение крови через рот может быть
связано с кровотечением из легких и
верхних дыхательных путей, глотки,
пищевода, желудка и даже двенадцатиперстной
кишки. Выделение через рот пенистой
алой крови характерно для легочного
кровотечения, а крови цвета кофейной
гущи – для желудочного кровотечения.
Иногда кровотечение достаточно быстро
останавливается самостоятельно.
Кроме видимого истечения крови необходимо
учитывать быстроту и степень промокания
кровью одежды пострадавшего, скопление
крови под одеждой, на носилках, а иногда
и на земле около него.
Различают временную (предварительную)
и постоянную (окончательную) остановку
кровотечения. Временная остановка
наружного кровотечения предотвращает
опасную для жизни кровопотерю и позволяет
выиграть время для транспортировки
пострадавшего, уточнения диагноза и
подготовки для окончательной остановки
кровотечения, которая производится в
лечебном учреждении.
Временная остановка наружного кровотечения
достигается механическим, физическим
или комбинированным способом:
-
Придание конечности, из которой идет
кровотечение, возвышенного положения.
В основу метода положено отрицательное
воздействие силы тяжести на движение
крови в приподнятой вверх конечности.
Этот способ применим при капиллярном
кровотечении либо как вспомогательный
в сочетании с другими способами остановки
кровотечения при других видах
кровотечений. -
Наложение давящей повязки на рану.
Этим способом можно остановить
кровотечение почти из всех мелких вен
и артерий, капилляров. Давящая повязка
используется для остановки кровотечения
на туловище. Тугая давящая повязка
может оказаться эффективной при
артериальных кровотечениях из ягодичной
области, сосудов кистей, стоп. Применяют
стерильную ватно-марлевую подушечку
с последующим плотным бинтованием. Для
остановки кровотечения на туловище
этот способ является единственным. -
Местное охлаждение раны. Этот метод
используется как вспомогательный, но
может быть и основным, например, при
носовом кровотечении. Для охлаждения
используют сухой холод: либо специальный
контейнер с охлаждающей жидкостью,
либо можно изготовить холодовую емкость
самостоятельно – в герметичный
водонепроницаемый пакет (например,
полиэтиленовый) поместить лед из
холодильника, снег или просто холодную
воду, герметично завязать, обмотать
его 1–2 слоями марли. -
Тугая тампонада раны, которая
требует от спасателя неукоснительного
соблюдения правил асептики и антисептики
и определенного мужества. Но в некоторых
случаях нет другого выбора. В местах,
труднодоступных для наложения жгута,
пальцевого прижатия артерии, максимального
сгибания конечности или в критических
ситуациях, когда имеет место массивное
кровотечение из сонной артерии, тугая
тампонада раны с последующим пальцевым
прижатием или наложением давящей
повязки является единственным способом
временной остановки кровотечения.
Тугое тампонирование носовых ходов
ватой или марлевыми шариками используется
для остановки носовых кровотечений. В
кризисных ситуациях допустимо
тампонировать рану любым подручным
мягким материалом. -
Прижатие кровеносного сосуда в
месте повреждения или выше него на
протяжении может быть осуществлено в
порядке самопомощи и (или) взаимопомощи.
Прижать сосуд можно пальцами, кулаком
или краем ладони. Это надежный способ
временной остановки кровотечения, но
он требует хорошего знания точек
придавливания кровоточащего сосуда.
Сосуд прижимается в непосредственной
близи от раны, ближе к сердцу. Точки
прижатия, как правило, соответствуют
местам, где легко можно прощупать пульс
(рис. 3.13).
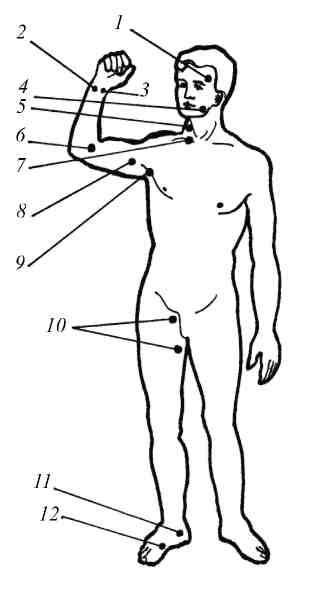
Рис. 3.13. Места
прижатия артерий:
1 –
височной;
2 – локтевой;
3 – лучевой;
4 – наружной
челюстной; 5 –
правой общей
сонной; 6,
8 – плечевой;
7 –
подключичной;
9 –
подмышечной;
10 –
бедренной;
11 – задней
большеберцовой; 12 –
передней
большеберцовой
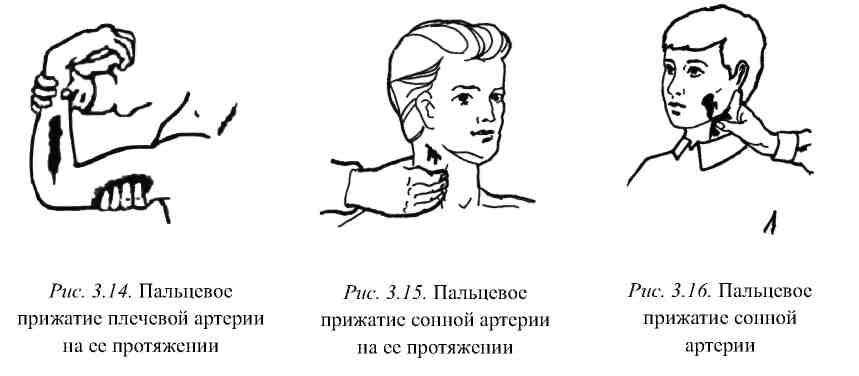
Прижатие артерии на ее протяжении –
самый простой и доступный способ
временной остановки кровотечения
(рис. 3.14, 3.15).
Для остановки наружного кровотечения
из мягких тканей головы, в случае
неэффективности применения давящей
асептической (стерильной) повязки,
производится пальцевое прижатие сонной
артерии на стороне повреждения к
поперечному отростку VII шейного
позвонка (рис. 3.16).
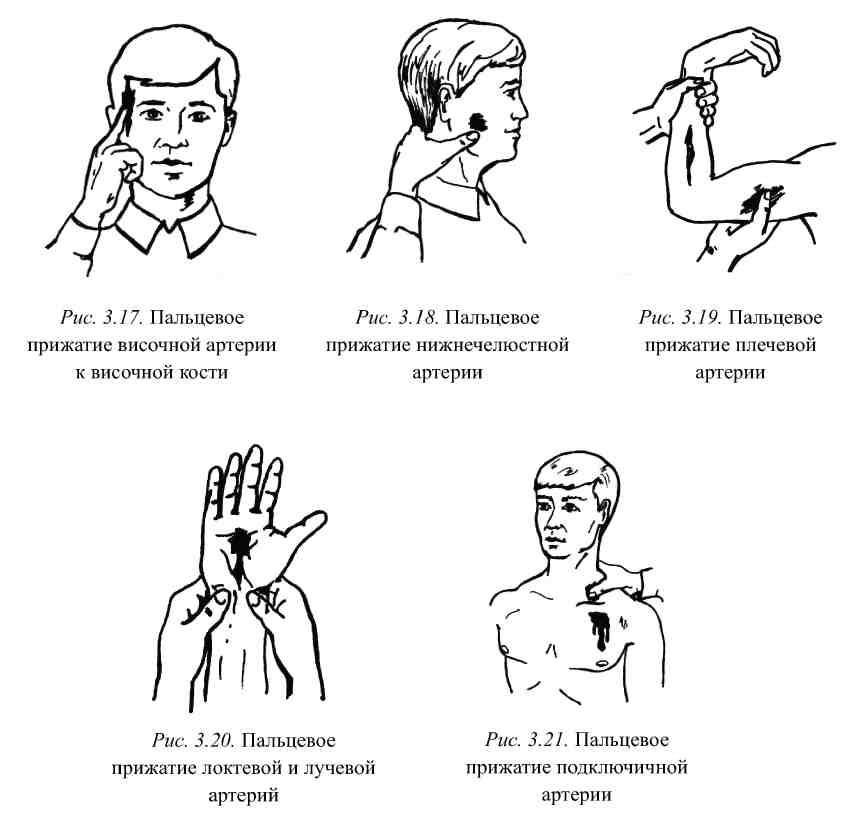
Пальцевое прижатие височной артерии к
височной кости нужно проводить в области
виска впереди и выше козелка уха
(рис. 3.17), для остановки кровотечения
из нижнечелюстной артерии ее прижимают
к нижней челюсти (рис. 3.18).
При кровотечениях из ран верхних
конечностей следует прижать:
-
подмышечную артерию к головке плечевой
кости в подмышечной ямке; -
плечевую артерию к плечевой кости в
верхней трети внутренней поверхности
плеча (рис. 3.19); -
лучевую артерию к лучевой кости в точке
определения пульса; -
локтевую артерию к локтевой кости в
верхней трети внутренней поверхности
предплечья (рис. 3.20).
При кровотечении из ран на туловище
пальцевое прижатие артерий является
проблематичным, за исключением передней
поверхности грудной клетки.
При таком кровотечении можно попробовать
пережать подключичную артерию (рис. 3.21).
Прижатие крупных сосудов нижних
конечностей проводят в следующих местах:
-
бедренную артерию – ниже середины
паховой складки к лонной кости
(рис. 3.22); -
подколенную артерию – по центру
подколенной ямки к суставному концу
бедренной кости; -
заднюю берцовую артерию – к задней
поверхности внутренней лодыжки.
Следует помнить, что данный способ
остановки кровотечения является
вспомогательным и кратковременным (до
20 минут) на период подготовки к
остановке кровотечения стандартным
или импровизированным жгутом.
-
Применение лекарственных препаратов
или гемостатической губки. -
Форсированное сгибание конечности
с фиксацией в согнутом положении. Этот
вид временной остановки кровотечения
применяется при повреждениях подключичной
артерии, сосудов предплечья и голени
(рис. 3.23). При кровотечении из сосудов
в области плечевого сустава и подключичной
области верхняя конечность максимально
отводится назад и внутрь и в таком
положении прочно фиксируется повязкой.
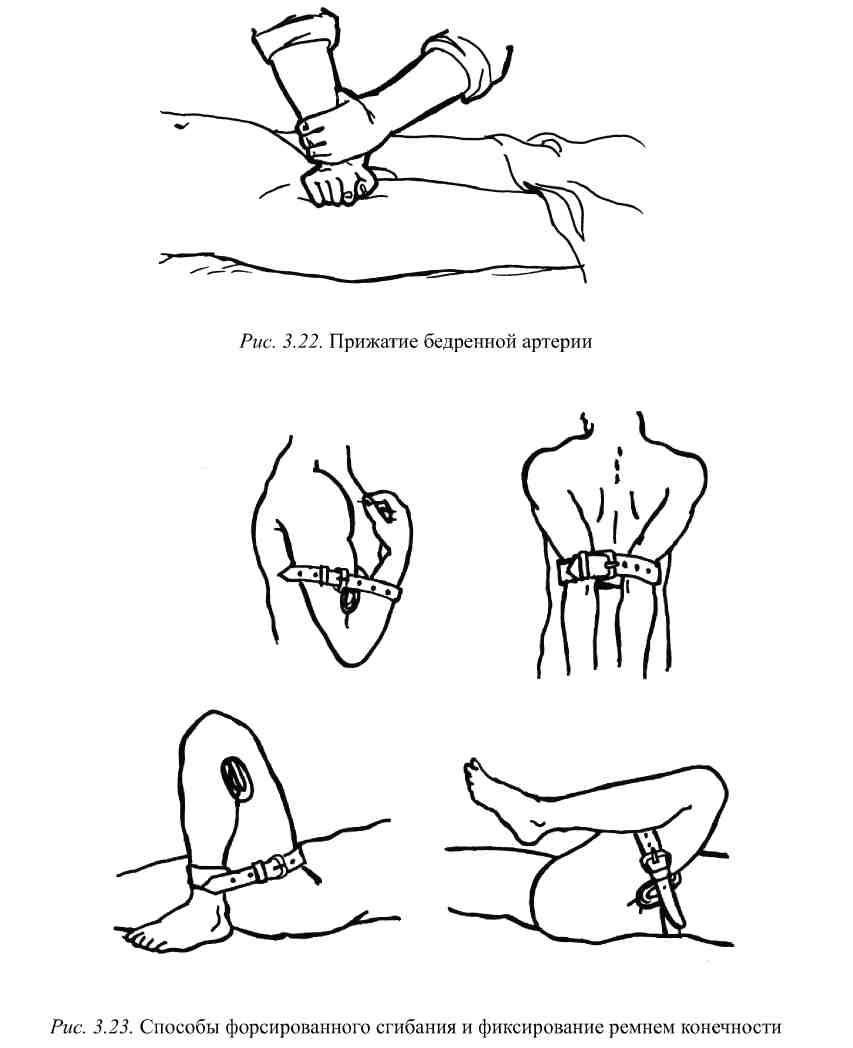
При кровотечении из артерий предплечья
и голени используют положение максимального
сгибания в локтевом и коленном суставах
соответственно. Для усиления эффекта
на внутреннюю поверхность сгибаемого
сустава кладут валик из мягкого материала.
Такая фиксация может осуществляться
только при целости костей конечностей
и может быть рассчитана на короткий
промежуток времени – пока не будет
наложен жгут или давящая повязка.
Наложение кровоостанавливающего
жгута. Показаниями для наложения
жгута являются артериальные кровотечения
из сосудов конечностей, а также
кровотечения, которые не останавливаются
другими способами временной остановки
кровотечения.
Существует несколько модификаций
резиновых жгутов: жгут с крючком и
цепочкой на концах (жгут Эсмарха), жгут
с отверстиями и кнопками «турникет» и
жгуты «Альфа» из гофрированной резины.
Несмотря на различную конструкцию
жгутов, правила пользования ими
практически одинаковы. Правила наложения
жгута можно сформулировать следующим
образом:
-
Перед накладыванием жгута необходимо
убедиться в том, что его наложение
необходимо. Наложение жгута является
довольно травматичной процедурой, хотя
зачастую не имеющей альтернатив. -
При наложении жгута на конечности
выбирают место выше раны и, по возможности,
ближе к ней, чтобы часть конечности,
лишенная кровоснабжения, была как можно
короче. -
Чтобы не вызвать ущемления кожи, жгут
накладывают на одежду или предварительно
место наложения жгута обертывают
несколькими слоями бинта, косынкой или
другим материалом (рис. 3.24).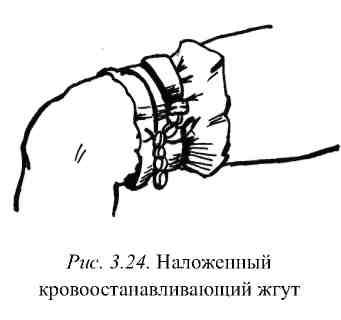
-
При наложении жгута необходимо придать
конечности приподнятое положение. Это
необходимо для того, чтобы кровь,
находящаяся в травмированной конечности,
под собственным весом оттекла к туловищу. -
Сила наложения жгута должна быть
достаточной, чтобы кровотечение
прекратилось, но не сильней. В том, что
кровоток остановлен, мы можем убедиться,
определив отсутствие пульса ниже жгута
на конечности, которая перетянута
жгутом. При слабом наложении жгута
кровотечение из раны может усилиться.
Это происходит за счет того, что
артериальная кровь продолжает притекать
(жгут ее не задерживает из-за слабости
его давления), а венозная кровь жгутом
удерживается (так как для остановки
движения венозной крови требуются
гораздо меньшие усилия, чем для остановки
артериального кровотока). При чрезмерной
силе давления жгута сосуды и нервы
могут получить необратимые повреждения,
способные повлечь ампутацию конечности. -
Наложенный жгут необходимо надежно
закрепить. -
Наложенный жгут необходимо промаркировать,
т. е. оставить запись, содержащую
информацию о времени наложения жгута.
Чаще всего для этого используют небольшой
листок бумаги, который затем помещают
под один из витков жгута. К сожалению,
у этого метода есть ряд недостатков:
легко теряется листок, иногда трудно
прочитать написанный текст (надпись
делается в неудобных для письма условиях,
может быть испачкана вытекшей кровью
и т. д.) Более практичной, на наш
взгляд, является запись информации о
жгуте на лбу пострадавшего, нанесенная
маркером или фломастером. -
Наложенный жгут нельзя прятать под
повязку или одежду. -
Жгут накладывается на ограниченное
время: не более 1 часа летом и не более
0,5 часа зимой (у взрослых), а у детей –
на время в два раза меньшее. -
В зимний период конечность, перетянутую
жгутом, необходимо тепло укутать, но
не греть! Для этого можно использовать
толстый слой ваты, одеяла, теплую верхнюю
одежду. -
После наложения жгута необходимо ввести
обезболивающее. В аптечке индивидуальной
АИ-1 (АИ-2) находится шприц-тюбик с белым
колпачком, содержащий обезболивающий
препарат, которым необходимо
воспользоваться (правила пользования
шприц-тюбиком см. в конце темы 5). -
Раненый с наложенным жгутом подлежит
эвакуации в первую очередь. -
Эвакуация осуществляется в положении
лежа. За раненым, которому наложен жгут,
во время транспортировки устанавливается
постоянное наблюдение. -
В случае если раненый не был доставлен
в медицинское учреждение в отведенный
срок, жгут необходимо снять (ослабить)
на 5–10 минут. На это время переходят
на пальцевое прижатие артерии. Это
необходимо для того, чтобы в конечность,
перетянутую жгутом, по оставшимся
целыми кровеносным сосудам поступила
кровь, которая доставит кислород и
питательные вещества в поврежденную
конечность. По истечении 5–10 минут
жгут накладывают повторно, но на другое
место – либо выше, либо ниже прежнего
места наложения (так как ткани под
жгутом травмированы, и с целью избегания
повторного травмирования переносится
место наложения).
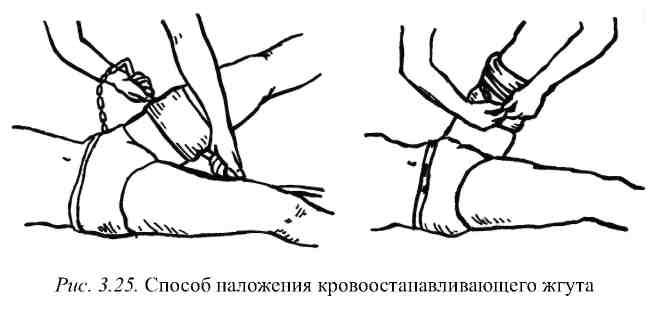
Техника наложения жгута следующая:
спасатель располагается с наружной
стороны конечности, а жгут подводит с
внутренней стороны. Одной рукой
захватывает жгут за конец, а другой –
за среднюю его часть. Растягивая резиновую
ленту жгута и обертывая ее вокруг
конечности, затягивает до прекращения
кровотечения из раны или исчезновения
пульса ниже места наложения жгута. Можно
использовать и другую методику. Захватив
обеими руками жгут в средней его части
(расстояние между руками 10–20 см),
растягивают резиновую ленту жгута и
заводят ее под конечность. Затем жгут
обертывают встречными турами (оборотами)
при постоянном растягивании резиновой
ленты жгута, причем после первого же
витка кровотечение должно прекратиться
(рис. 3.25).
Для остановки кровотечения при ранении
сосудов на шее можно накладывать жгут
на шею с помощью лестничной шины. Шина
накладывается с неповрежденной стороны
шеи, упирается в голову и плечо и служит
каркасом, на который натягивается жгут,
сдавливающий сосуды на противоположной
стороне. Лестничную шину (если не окажется
под рукой таковой) можно заменить
поднятой кверху рукой с противоположной
от раны стороны.
После окончания мероприятий по остановке
кровотечения на место повреждения
накладывается стерильная повязка и
производится обеспечение неподвижности
(иммобилизация) конечности стандартными
шинами или подручными средствами.
Роль импровизированного жгута могут
выполнять подручные средства (ремни,
платки, шарфы, рукава, рубашки и т. п.).
При наложении кровоостанавливающего
жгута из поясного ремня его накладывают
в виде двойной петли – наружной и
внутренней (рис. 3.26). Для этого следует
в двойную петлю сложенного ремня
просунуть конечность. После расположения
петли в определенном месте нужно, одной
рукой взяв за свободный конец ремня,
затянуть обе петли. Другая рука должна
фиксировать одежду, чтобы она не
сдвигалась вместе с ремнем. Недостатком
этого способа являются трудности,
которые могут возникнуть при снятии
такого жгута, особенно если он намокнет.
К нему относятся те же правила, что и к
штатному резиновому жгуту.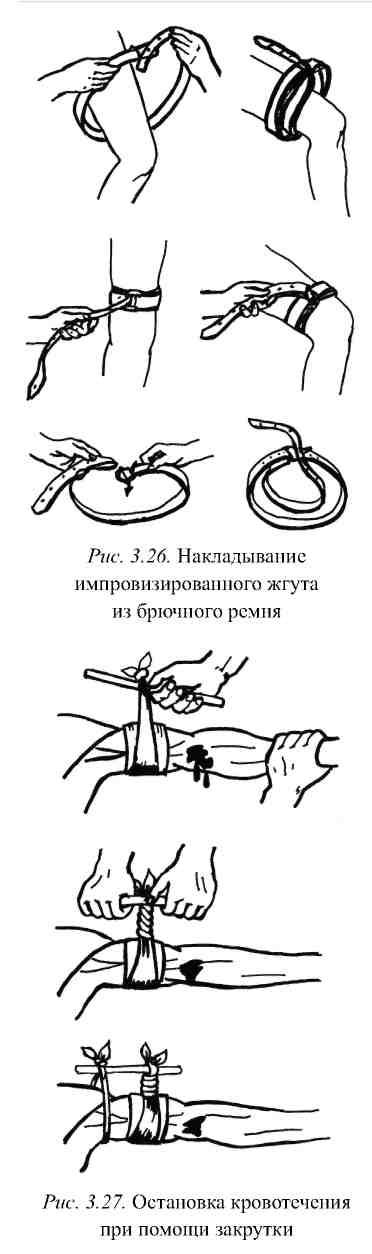
При наложении жгута-закрутки из платка,
косынки, шарфа и других подручных средств
необходимо сложить их в виде широкой
ленты, которой обертывают конечность
(рис. 3.27). Концы ленты связывают двумя
узлами, между которыми вставляют крепкую
деревянную палочку. Вращением этой
палочки производят сдавливание
конечности. Затем фиксируют палочку к
конечности куском бинта, тесемкой и
т. п. Не рекомендуется использовать
для жгута веревки, телефонные кабели и
другие подобные предметы малого диаметра,
так как они могут травмировать мягкие
ткани в зоне сдавливания.
Таким образом, основными способами
временной остановки наружного кровотечения
служат приемы местного механического
воздействия.
Ошибки при наложении жгута можно
разделить на тактические и технические.
Среди тактических нужно выделить два
крайних варианта:
-
наложение жгута при отсутствии
достаточных показаний, что может
привести к неоправданному омертвению
выключенной из кровотока части
конечности; -
отказ от наложения жгута при безусловной
необходимости.
Проявлением нарушения сегментосберегающего
принципа при наложении жгута является,
например, наложение жгута в области
верхней трети бедра при повреждении
подколенной артерии.
Еще одной часто встречающейся ошибкой
является наложение слабого, так
называемого «венозного», жгута, при
котором происходит пережатие только
вен, а артериальное кровотечение
продолжается.
Иногда отсутствует информация о времени
наложения (переналожения) жгута, что
значительно затрудняет определение
дальнейшей тактики лечения таких
пострадавших.
Помощь при носовых кровотечениях не
терпит отлагательств, кровотечение из
носа должно быть остановлено сразу,
немедленно, в любых условиях.
Прежде всего нужно успокоить больного,
так как при волнении отмечается
сердцебиение, что увеличивает потерю
крови. Больного следует посадить или
придать ему полусидячее положение со
слегка наклоненной вперед головой.
Ни в коем случае не следует убирать
подушку из-под головы больного или
поднимать ножной конец кровати, как
иногда делается. Эти меры только усиливают
носовые кровотечения и обескровливают
пострадавшего.
На переносицу и область носа кладут
холодную примочку или пузырь со льдом.
В полость носа вводят шарик из стерильной
ваты или марли, смоченный 3%-ным раствором
перекиси водорода.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Ошибки и осложнения, возникающие при выполнении реанимационных мероприятий
К основным ошибкам при выполнении реанимационных мероприятий относятся:
— нарушение последовательности мероприятий сердечно-легочной реанимации;
— неправильная техника выполнения давления руками на грудину пострадавшего (неправильное расположение рук, недостаточная или избыточная глубина надавливаний, неправильная частота, отсутствие полного поднятия грудной клетки после каждого надавливания);
— неправильная техника выполнения искусственного дыхания (недостаточное или неправильное открытие дыхательных путей, избыточный или недостаточный объем вдуваемого воздуха);
— неправильное соотношение надавливаний руками на грудину и вдохов искусственного дыхания;
— время между надавливаниями руками на грудину пострадавшего превышает 10 сек.
Самым распространенным осложнением сердечно-легочной реанимации является перелом костей грудной клетки (преимущественно ребер). Наиболее часто это происходит при избыточной силе давления руками на грудину пострадавшего, неверно определенной точке расположения рук, повышенной хрупкости костей (например, у пострадавших пожилого и старческого возраста). Избежать или уменьшить частоту этих ошибок и осложнений можно при регулярной и качественной подготовке
Основные ошибки при проведении слр.
-задержка
с началом СЛР, потеря времени на
второстепенные диагностические и
лечебные процедуры
-отсутствие
единого руководителя
—
отсутствие постоянного контроля
за эффективностью закрытого массажа
сердца и ИВЛ
—
ослабление контроля за больным
после успешной реанимации
—
нахождение пациента на мягком,
пружинящем основании
—
неправильно расположены руки
реанимирующего (низко или высоко)
—
реанимирующий опирается на пальцы,
сгибает руки в локтевых суставах или
отрывает их от грудины
—
допускаются перерывы в проведении
массажа более чем на 30 секунд
—
не обеспечена проходимость
дыхательных путей
—
не обеспечена герметичность при
вдувании воздуха (не зажат нос, плохо
прилегает маска
—
недооценка (позднее начало,
неудовлетворительное качество ) или
переоценка значения ИВЛ (начало СЛР с
интубации трахеи, санации трахеобронхиального
дерева)
—
вдувание воздуха в момент компрессии
грудной клетки.
6.После
60-х годов 20 века, когда закрытый массаж
сердца стал доступен широким массам
людей, применение и изучение прямого
массажа сердца резко сократилось. Тем
не менее, делаются попытки сравнить его
эффективность как в эксперименте у
животных, так и у человека, но однозначных
выводов пока не сделано.
Показания к прямому массажу сердца:
-остановка
сердца во время внутригрудных операций
-наличие
перикардиальной тампонады сердца
-массивная
ТЭЛА
-напряжённый
пневмоторакс
-множественные
переломы рёбер, грудины и позвоночника.
Полагают,
что отсутствие признаков эффективности
закрытого метода сердечно – лёгочной
реанимации в течение 5 минут является
показанием к прямому массажу, однако
нет статистически достоверных
подтверждений того, что прямой массаж
сердца, применённый при неэффективности
непрямого, восстанавливает или продлевает
жизнь реанимируемых больных.
7.Внутрисердечный
способ введения адреналина в настоящее
время не применяется из-за высокой
частоты осложнений (ранения миокарда
и плевры, лёгких).
Лучший
способ введения медикаментов при
сердечно – лёгочной реанимации –
внутривенный, причём предпочтительнее
вводить
препараты
в центральные вены, однако, для их пункции
и катетеризации часто приходится
прерывать комплекс СЛР.
Адреналин,
атропин и лидокаин могут вводиться
через эндотрахеальную трубку или после
кониотомии, поскольку всасывание
препарата из лёгких (при наличии
собственного или искусственного
кровотока) происходит почти столь же
быстро, как при его введении в периферическую
вену. В любом случае вводимый препарат
должен быть разведён в 10-20 мл физиологического
раствора (при введении в лёгкие возможно
разведение в дистиллированной воде,
хотя это вопрос дискутабельный).
Адреналин
применяется при СЛР с 1906 года (в
эксперименте).Его применение необходимо
для увеличения коронарного и мозгового
кровотока. На протяжении нескольких
десятилетий адреналин при СЛР применялся
в дозе 1 мг, однако в конце 80-х годов
появились исследования, доказывавшие,
что эффективность адреналина возрастает
при увеличении дозы до 10-15 мг. Дальнейшие
исследования показали, что особых
преимуществ увеличение дозы не даёт.
Восстановление работы сердца и
самостоятельного кровообращения при
высоких дозах наблюдается чаще, но
выживаемость и выписка больных одинакова,
независимо от применяемых доз адреналина.
Правда, и вреда от больших доз адреналина
выявлено не было.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Оказание первой помощи при отсутствии сознания, остановке дыхания и кровообращения
Основные признаки жизни у пострадавшего
К основным признакам жизни относятся наличие сознания, самостоятельное дыхание и кровообращение. Они проверяются в ходе выполнения алгоритма сердечно-легочной реанимации.
Причины нарушения дыхания и кровообращения
Внезапная смерть (остановка дыхания и кровообращения) может быть вызвана заболеваниями (инфаркт миокарда, нарушения ритма сердца и др.) или внешним воздействием (травма, поражение электрическим током, утопление и др.). Вне зависимости от причин исчезновения признаков жизни сердечно-легочная реанимация проводится в соответствии с определенным алгоритмом, рекомендованным Российским Национальным Советом по реанимации и Европейским Советом по реанимации.
Самым распространенным осложнением сердечно-легочной реанимации является перелом костей грудной клетки (преимущественно ребер). Наиболее часто это происходит при избыточной силе давления руками на грудину пострадавшего, неверно определенной точке расположения рук, повышенной хрупкости костей (например, у пострадавших пожилого и старческого возраста).
Избежать или уменьшить частоту этих ошибок и осложнений можно при регулярной и качественной подготовке.
-
Оцените безопасность для себя, пострадавшего (пострадавших) и окружающих на месте происшествия
На месте происшествия участнику оказания первой помощи следует оценить безопасность для себя, пострадавшего (пострадавших) и окружающих. После этого следует устранить угрожающие факторы или минимизировать риск собственного повреждения, риск для пострадавшего (пострадавших) и окружающих.
-
Проверьте наличие сознания у пострадавшего
Далее необходимо проверить наличие сознания у пострадавшего. Для проверки сознания необходимо аккуратно потормошить пострадавшего за плечи и громко спросить: «Что с Вами? Нужна ли Вам помощь?». Человек, находящийся в бессознательном состоянии, не сможет отреагировать и ответить на эти вопросы.
-
Что делать при отсутствии признаков сознания
При отсутствии признаков сознания следует определить наличие дыхания у пострадавшего. Для этого необходимо восстановить проходимость дыхательных путей у пострадавшего: одну руку положить на лоб пострадавшего, двумя пальцами другой взять за подбородок, запрокинуть голову, поднять подбородок и нижнюю челюсть. При подозрении на травму шейного отдела позвоночника запрокидывание следует выполнять максимально аккуратно и щадяще.
-
Как определить наличие дыхания
Для проверки дыхания следует наклониться щекой и ухом ко рту и носу пострадавшего и в течение 10 сек. попытаться услышать его дыхание, почувствовать выдыхаемый воздух на своей щеке и увидеть движения грудной клетки у пострадавшего. При отсутствии дыхания грудная клетка пострадавшего останется неподвижной, звуков его дыхания не будет слышно, выдыхаемый воздух изо рта и носа не будет ощущаться щекой. Отсутствие дыхания определяет необходимость вызова скорой медицинской помощи и проведения сердечно-легочной реанимации.
-
Что делать при отсутствии дыхания
При отсутствии дыхания у пострадавшего участнику оказания первой помощи следует организовать вызов скорой медицинской помощи. Для этого надо громко позвать на помощь, обращаясь к конкретному человеку, находящемуся рядом с местом происшествия и дать ему соответствующие указание. Указания следует давать кратко, понятно, информативно: «Человек не дышит. Вызывайте «скорую». Сообщите мне, что вызвали».
-
Что делать при отсутствии возможности привлечения помощника
При отсутствии возможности привлечения помощника, скорую медицинскую помощь следует вызвать самостоятельно (например, используя функцию громкой связи в телефоне). При вызове необходимо обязательно сообщить диспетчеру следующую информацию:
место происшествия, что произошло;
число пострадавших и что с ними;
какая помощь оказывается.
Телефонную трубку положить последним, после ответа диспетчера.
Вызов скорой медицинской помощи и других специальных служб производится по телефону 112 (также может осуществляться по телефонам 01, 101; 02, 102; 03, 103 или региональным номерам). -
Одновременно с вызовом скорой медицинской помощи необходимо приступить к давлению руками на грудину пострадавшего
Одновременно с вызовом скорой медицинской помощи необходимо приступить к давлению руками на грудину пострадавшего, который должен располагаться лежа на спине на твердой ровной поверхности. При этом основание ладони одной руки участника оказания первой помощи помещается на середину грудной клетки пострадавшего, вторая рука помещается сверху первой, кисти рук берутся в замок, руки выпрямляются в локтевых суставах, плечи участника оказания первой помощи располагаются над пострадавшим так, чтобы давление осуществлялось перпендикулярно плоскости грудины.
Давление руками на грудину пострадавшего выполняется весом туловища участника оказания первой помощи на глубину 5-6 см с частотой 100-120 в минуту.
После 30 надавливаний руками на грудину пострадавшего необходимо осуществить искусственное дыхание методом «Рот-ко-рту». Для этого следует открыть дыхательные пути пострадавшего (запрокинуть голову, поднять подбородок), зажать его нос двумя пальцами, сделать два вдоха искусственного дыхания. -
Вдохи искусственного дыхания выполняются следующим образом:
Необходимо сделать свой нормальный вдох, герметично обхватить своими губами рот пострадавшего и выполнить равномерный выдох в его дыхательные пути в течение 1 секунды, наблюдая за движением его грудной клетки. Ориентиром достаточного объема вдуваемого воздуха и эффективного вдоха искусственного дыхания является начало подъема грудной клетки, определяемое участником оказания первой помощи визуально. После этого, продолжая поддерживать проходимость дыхательных путей, необходимо дать пострадавшему совершить пассивный выдох, после чего повторить вдох искусственного дыхания вышеописанным образом. На 2 вдоха искусственного дыхания должно быть потрачено не более 10 секунд. Не следует делать более двух попыток вдохов искусственного дыхания в перерывах между давлениями руками на грудину пострадавшего.
При этом рекомендуется использовать устройство для проведения искусственного дыхания из аптечки или укладки. -
Выполнение искусственного дыхания методом «Рот-к-носу»
В случае невозможности выполнения искусственного дыхания методом «Рот-ко-рту» (например, повреждение губ пострадавшего), производится искусственное дыхание методом «Рот-к-носу». При этом техника выполнения отличается тем, что участник оказания первой помощи закрывает рот пострадавшему при запрокидывании головы и обхватывает своими губами нос пострадавшего.
-
Продолжите реанимационные мероприятия
Далее следует продолжить реанимационные мероприятия, чередуя 30 надавливаний на грудину с 2-мя вдохами искусственного дыхания.
-
К основным ошибкам при выполнении реанимационных мероприятий относятся:
нарушение последовательности мероприятий сердечно-легочной реанимации;
неправильная техника выполнения давления руками на грудину пострадавшего (неправильное расположение рук, недостаточная или избыточная глубина надавливаний, неправильная частота, отсутствие полного поднятия грудной клетки после каждого надавливания);
неправильная техника выполнения искусственного дыхания (недостаточное или неправильное открытие дыхательных путей, избыточный или недостаточный объем вдуваемого воздуха);
неправильное соотношение надавливаний руками на грудину и вдохов искусственного дыхания;
время между надавливаниями руками на грудину пострадавшего превышает 10 сек.
При оказании первой помощи используются простейшие способы проверки наличия или отсутствия признаков жизни:
Показания к прекращению СЛР
Реанимационные мероприятия продолжаются до прибытия скорой медицинской помощи или других специальных служб, сотрудники которых обязаны оказывать первую помощь, и распоряжения сотрудников этих служб о прекращении реанимации, либо до появления явных признаков жизни у пострадавшего (появления самостоятельного дыхания, возникновения кашля, произвольных движений).
В случае длительного проведения реанимационных мероприятий и возникновения физической усталости у участника оказания первой помощи необходимо привлечь помощника к осуществлению этих мероприятий. Большинство современных отечественных и зарубежных рекомендаций по проведению сердечно-легочной реанимации предусматривают смену ее участников примерно каждые 2 минуты, или спустя 5-6 циклов надавливаний и вдохов.
Реанимационные мероприятия могут не осуществляться пострадавшим с явными признаками нежизнеспособности (разложение или травма, несовместимая с жизнью), либо в случаях, когда отсутствие признаков жизни вызвано исходом длительно существующего неизлечимого заболевания (например, онкологического).
Для проверки сознания участник оказания первой помощи пытается вступить с пострадавшим в словесный и тактильный контакт, проверяя его реакцию на это;
Для проверки дыхания используются осязание, слух и зрение (более подробно техника проверки сознания и дыхания описана в следующем разделе);
отсутствие кровообращения у пострадавшего определяется путем проверки пульса на магистральных артериях (одновременно с определением дыхания и при наличии соответствующей подготовки). В виду недостаточной точности проверки наличия или отсутствия кровообращения способом определения пульса на магистральных артериях, для принятия решения о проведении сердечно-легочной реанимации рекомендуется ориентироваться на отсутствие сознания и дыхания.
Другие статьи
Эта статья полезна?
93% посетителей считают статью полезной
Ошибки и осложнения, возникающие при выполнении реанимационных мероприятий
К основным ошибкам при выполнении реанимационных мероприятий относятся:
— нарушение последовательности мероприятий сердечно-легочной реанимации;
— неправильная техника выполнения давления руками на грудину пострадавшего (неправильное расположение рук, недостаточная или избыточная глубина надавливаний, неправильная частота, отсутствие полного поднятия грудной клетки после каждого надавливания);
— неправильная техника выполнения искусственного дыхания (недостаточное или неправильное открытие дыхательных путей, избыточный или недостаточный объем вдуваемого воздуха);
— неправильное соотношение надавливаний руками на грудину и вдохов искусственного дыхания;
— время между надавливаниями руками на грудину пострадавшего превышает 10 сек.
Самым распространенным осложнением сердечно-легочной реанимации является перелом костей грудной клетки (преимущественно ребер). Наиболее часто это происходит при избыточной силе давления руками на грудину пострадавшего, неверно определенной точке расположения рук, повышенной хрупкости костей (например, у пострадавших пожилого и старческого возраста). Избежать или уменьшить частоту этих ошибок и осложнений можно при регулярной и качественной подготовке
Инфоурок
›
Другое
›Презентации›Презентация на тему: «Ошибки, совершаемые при оказание СЛР»
Презентация на тему: «Ошибки, совершаемые при оказание СЛР»
Скачать материал

Скачать материал


- Сейчас обучается 392 человека из 61 региона


- Сейчас обучается 265 человек из 64 регионов




Описание презентации по отдельным слайдам:
-

1 слайд
Презентация
Основные ошибки и осложнения при проведении сердечно-легочной реанимации
Государственное бюджетное профессиональное образовательное учреждение
«Армавирский медицинский колледж»
министерства здравоохранения Краснодарского края -

2 слайд
Сердечно-легочная реанимация (СЛР) — неотложная медицинская процедура, направленная на восстановление жизнедеятельности организма и выведение его из состояния клинической смерти. Включает искусственную вентиляцию лёгких (искусственное дыхание) и компрессии грудной клетки (непрямой массаж сердца).
-

3 слайд
Показания для проведения сердечно-легочной реанимации:
Отсутствие сознания
Отсутствие дыхания
Отсутствие кровообращения. -

4 слайд
Порядок действия при проведении реанимации:
Скорейшее распознание остановки сердца
Своевременная СЛР с упором на компрессионные сжатия
Своевременная дефибрилляция
Эффективная интенсивная терапия
Комплексная терапия после остановки сердца -

5 слайд
К наиболее распространенным ошибкам при проведении сердечно-легочной реанимации относятся:
1. Задержка с началом реанимационных действий —
время определения дыхания и пульса не должно превышать 10 секунд. Непрямой массаж сердца, без искусственного дыхания «рот в рот», является не менее эффективным в первые минуты реанимации у потерпевших без удушья, поэтому если прекращение сердцебиения произошло в результате сердечного приступа сразу же переходите к выполнению надавливаний на грудную клетку. -

6 слайд
2. Не восстановлена проходимость дыхательных путей: голова пациента недостаточно запрокинута, нижняя челюсть выдвинута слишком мало, а также не редко наличие инородных предметов в ротовой полости пациентов, которым проводится СЛР.
-

7 слайд
3. Потерпевший лежит на мягком, пружинящем основании и его позвоночник прогибается при надавливании на грудную клетку — пострадавшего необходимо уложить на твердую ровную поверхность, если нет такой возможности подложить что-то твердое под спину пострадавшего (проекция сердца и легких пациента).
-

8 слайд
4. Не обеспечена герметичность при вдувании воздуха, не зажат нос пострадавшего-нос пострадавшего необходимо зажать с помощью большого и указательного пальцев руки, лежащей на лбу у пациента, которому проводится сердечно-легочная реанимация.
-

9 слайд
5. Вдувание воздуха в момент компрессии грудной клетки — компрессии и выдох «рот в рот» проводятся поочередно: вначале проводятся 30 нажатий на грудную клетку пациента, после этого проводится 2 (две) попытки вдоха воздуха пациенту.
-

10 слайд
6. Неправильное расположение рук реанимирующего — слишком низко на мечевидном отростке, левее или правее грудины или не строго по средней линии грудины — руки реанимирующего должны располагаться на центре грудной клетки потерпевшего на грудине, на 2 поперечных пальца выше окончания мечевидного отростка.
-

11 слайд
7. Неправильная техника проведения компрессии —— руки должны быть выпрямлены в локтях, плечи должны находиться непосредственно над ладонями; компрессии на грудную клетку проводятся в направлении сверху вниз используя вес верхней части тела, а не только рук; частота массажных движений — 2 компрессии в секунду (100–200/мин.).
-

12 слайд
8. Не соблюдается соотношение между массажными движениями и вдуванием воздуха (30:2) — один цикл сердечно-легочной реанимации составляет 30 грудных компрессий и 2 выдоха, произведенных методом «изо рта в рот».
-

13 слайд
9. Преждевременное прекращение сердечно-легочной реанимации — проводить сердечно-легочную реанимацию необходимо до появления признаков жизни или до инструментальной фиксации смерти пациента (ЭКГ, мониторинг АД) при проведении сердечно-легочной реанимации в течении не менее 30 минут.
-

14 слайд
Основные критерии эффективности проведения сердечно-легочной реанимации:
Улучшение цвета кожи и видимых слизистых оболочек (уменьшение бледности и цианоза кожи, появление розовой окраски губ);
Сужение зрачков у пациента;
Восстановление реакции зрачков пациента на свет.
Пульсовая волна на магистральных, а затем и на периферических сосудах.
Артериальное давление 60–80 мм.рт.ст.;
Появление дыхательных движений (самостоятельная экскурсия грудной клетки). -

15 слайд
Осложнения СЛР
Переломы рёбер
Перелом грудины
Разрыв печени, легких, сердца -

16 слайд
Спасибо за внимание!
Найдите материал к любому уроку, указав свой предмет (категорию), класс, учебник и тему:
6 299 919 материалов в базе
- Выберите категорию:
- Выберите учебник и тему
- Выберите класс:
-
Тип материала:
-
Все материалы
-
Статьи
-
Научные работы
-
Видеоуроки
-
Презентации
-
Конспекты
-
Тесты
-
Рабочие программы
-
Другие методич. материалы
-
Найти материалы
Материал подходит для УМК
Другие материалы






- 26.08.2021
- 222
- 0
- 26.08.2021
- 1630
- 6
Вам будут интересны эти курсы:
-
Курс повышения квалификации «Организация научно-исследовательской работы студентов в соответствии с требованиями ФГОС»
-
Курс профессиональной переподготовки «Организация и предоставление туристских услуг»
-
Курс повышения квалификации «Организация практики студентов в соответствии с требованиями ФГОС технических направлений подготовки»
-
Курс профессиональной переподготовки «Организация маркетинга в туризме»
-
Курс повышения квалификации «Основы менеджмента в туризме»
-
Курс повышения квалификации «Источники финансов»
-
Курс профессиональной переподготовки «Организация деятельности секретаря руководителя со знанием английского языка»
-
Курс повышения квалификации «Актуальные вопросы банковской деятельности»
-
Курс профессиональной переподготовки «Уголовно-правовые дисциплины: теория и методика преподавания в образовательной организации»
-
Курс профессиональной переподготовки «Организация процесса страхования (перестрахования)»
-
Курс профессиональной переподготовки «Осуществление и координация продаж»
-
Курс профессиональной переподготовки «Технический контроль и техническая подготовка сварочного процесса»
-
Настоящий материал опубликован пользователем Бежаньянц Маргарита Геннадьевна. Инфоурок является
информационным посредником и предоставляет пользователям возможность размещать на сайте
методические материалы. Всю ответственность за опубликованные материалы, содержащиеся в них
сведения, а также за соблюдение авторских прав несут пользователи, загрузившие материал на сайтЕсли Вы считаете, что материал нарушает авторские права либо по каким-то другим причинам должен быть удален с
сайта, Вы можете оставить жалобу на материал.Удалить материал
-

- На сайте: 3 года и 6 месяцев
- Подписчики: 1
- Всего просмотров: 171234
-
Всего материалов:
100
Типичные ошибки при проведении непрямого массажа сердца
• Нет жесткой основы для проведения массажа сердца.
• Резкие, рывкообразные и поэтому слишком короткие массажные толчки.
• Не вертикальное направление массажного толчка.
• Паузы более 5 секунд при переходе от массажа к ИВЛ и обратно.
• Сдавление груди в проекции мечевидного отростка, а не нижней половины грудины — опасность повреждения печени при переломе мечевидного отростка грудины.
• Смещение массажной площадки в стороны от средней линии — опасность множественных переломов ребер вплоть до «разбитой грудной клетки» и неэффективной фазой декомпрессии.
• Руки отрываются от грудины и резко ставятся на нее снова — опасность повреждений ребер.
• Спасающий забывает регулярно контролировать эффективность своих действий.
Как избежать ошибок
• Чем больше масса тела спасающего, тем меньше переломов ребер. Этот парадокс связан с тем, что ему достаточно небольших наклонов корпуса, чтобы достичь прогиба груди пациента на 5 см, в то время, как «щуплый» реаниматор этой цели добивается за счет увеличения скорости толчка.
• Проверяйте каждый раз: массажная площадка находится на два пальца выше конца грудины, а не на нем!
• Выполняйте массаж, «зависнув» над телом пациента, чтобы избежать толчков в боковом направлении!
• Следите, чтобы пальцы массирующих ладоней были направлены вверх, выполняя массаж лишь основанием ладони!
Специалисты — представители большинства Европейских стран, включая Россию, периодически обновляют стандарты и правила проведения реанимации. Этим руководит Европейский Реанимационный Совет (European Resuscitation Council) на основании анализа сотен тысяч проведенных реанимаций в разных странах Европы. Далее в тексте — современный Стандарт сердечно-легочной реанимации, предложенный в 2005 году Европейским Реанимационным Советом.
Порядок выполнения реанимационных мероприятий
по рекомендациям Европейского Реанимационного Совета
2005 года
1. При обнаружении лежащего неподвижно человека, прежде всего, убедитесь в собственной безопасности!
• Отсутствие оголенных электропроводов.
• Пет разлития горючих или взрывоопасных жидкостей.
• Пригодная для дыхания атмосфера.
• Нет грозящих падением деталей строительных конструкций.
• Устойчивость аварийного транспортного средства.
2. Встряхните пострадавшего за плечи и громко окликните его: «Что с вами?» (фото 39). Рекомендуется сделать это дважды.

3. Если пострадавший не р е а г и р у е т на о к л и к и встряхивание — немедленно позовите на помощь кого-либо из
окружающих: Просто попросите остаться пока с вами (фото 40).

4. Примените один изописанных выше приемов восстановления проходимости дыхательных путей. Рекомендуется и спользовать прием запрокидывания головы с приподниманием подбородка (фото 41).

5. Для того, чтобы проверить, дышит пострадавший или нет, наклонитесь щекой к его лицу так, чтобы можно было видеть его грудь. В течение 10 секунд попытайтесь:
• УВИДЕТЬ дыхательные движения грудной клетки;
• УСЛЫШАТЬ шум дыхания;
• ПОЧУВСТВОВАТЬ тепло выдыхаемого воздуха своей щекой (фото 42), иначе говоря, определить «признаки жизни».

6. Если дыхание есть, переведите пострадавшего в « стабильное боковое положение» (фото 43), вызовитескорую медицинскую помощь, регулярно проверяйте правильность дыхания.

7. Если дыхание отсутствует, немедленно попросите помощника вызвать скорую медицинскую помощь, обязательно указав при этом на отсутствие дыхания и сознания (фото 44). ВНИМАНИЕ! Тотчас после остановки сердца у пострадавшего могут оставаться слишком частые или, наоборот, редкие и шумные вдохи! Не путайте их с нормальным дыханием! При любых сомнениях действуйте как при отсутствии дыхания!

8. Немедленно приступайте к проведению 30 массажных толчков подряд (фото 45). Не забывайте о темпе массажа 100 в минуту! Не забывайте о глубине массажных толчков: 4-5 см!

9. Сделайте два искусственных вдоха, по возможности, используя средства защиты органов дыхания (фото 46). Не забывайте о постоянном поддержании проходимости дыхательных путей!.

10. Чередуйте серии массажных толчков с искусственными вдохами в соотношении 30 толчков: 2 вдоха: 30 толчков: 2 вдоха и так далее до прибытия скорой медицинской помощи (фото 47,48).

Бели спасающих больше чем один, они меняются каждые 1-2 минуты, чтобы предотвратить усталость. Старайтесь не прерывать массаж сердца во время смены реаниматоров.
Метод реанимации «только массаж» может использоваться в следующих случаях:
• если вы не в состоянии или не можете заставить себя дышать кому-либо «рот в рот», допускается проводить только компрессии грудной клетки;
• если проводится только массаж, он должен быть непрерывным, не реже 100 толчков в 1 минуту;
• паузу для повторного контроля состояния пострадавшего сделайте только если он начнет дышать сам; других поводов для прерывания реанимации быть не должно. Не прекращайте реанимации до следующих случаев:
• прибывает скорая медицинская помощь и принимает проведение реанимации «из рук в руки»;
• пострадавший начинает дышать самостоятельно;
• крайняя усталость при длительной реанимации не позволяет вам эффективно продолжать ее (полное мышечное истощение).
Если пострадавший начал дышать сам, но остается без сознания, переведите его в стабильное боковое положение:
• ближнюю к вам руку пострадавшего отведите под прямым углом к телу и слегка согните в локте ладонью вверх (фото 49);

• той вашей рукой, что ближе к голове пострадавшего, возьмите его другую руку в замок, ладонь к ладони и приложите ладонь пострадавшего к его щеке фиксируя своими пальцами голову пострадавшего;
• другой рукой согните дальнее от вас колено пострадавшего подтянув его вверх (фото 50);
• давлением руки на колено бережно поверните пострадавшего на себя, удерживая его голову на своей ладони так, чтобы она поворачива лась одновременно с туловищем;
• бережно уложите его так, как показано на фото 51;
• еще раз проверьте дыхание и пульс.

Продолжайте наблюдать за состоянием пострадавшего до прибытия скорой медицинской помощи. В любой момент будьте готовы возобновить проведение реанимации.

