Оснащение занятия.
Оборудование:
скарификаторы, штатив Панченкова,
капилляр Панченкова, пробирки, вата,
спирт.
Реактивы:
5 % раствор лимоннокислого натрия или
10
% трилон Б (ЭДТА)
Алгоритм определения соэ.
-
Ознакомьтесь
с капилляром Панченкова и штативом. -
Промойте
капилляр Панченкова 5 % цитратом натрия,
а затем наберите ¼ капилляра цитрата
натрия и поместите в центрифужную
пробирку. -
Обработайте
палец пациента. -
Проколите
палец пациента скарификатором до упора. -
Наберите
кровь в капилляр Панченкова до метки
«К» без пузырьков воздуха. Суженный
конец капилляра оботрите ваткой от
остатков крови. -
Опустите
капилляр с кровью в пробирку с цитратом
и тщательно перемешайте. -
Наберите
в капилляр смесь крови с цитратом до
метки «К», зажмите указательным
пальцем верхнее отверстие капилляра. -
Поставьте
вертикально капилляр в штатив Панченкова,
суженным отверстием надавив на одну
из резинок штатива и опустив указательный
палец с верхнего отверстия. Укажите
время постановки реакции. Ровно через
1 час снимайте показания.
Ошибки при выполнении анализа соэ.
Ошибки при постановке
СОЭ могут быть связаны с различными
факторами:
-
При
комнатной температуре СОЭ определяется
не позже, чем через 2 часа после взятия
крови. В случае хранения крови при +40С,
СОЭ определяется не позднее, чем через
6 часов, но перед выполнением кровь
прогревают до комнатной температуры. -
Исследование
СОЭ должно проводиться при 18-250С.
При более высоких температурах значение
СОЭ увеличивается, при низких –
замедляется. -
Перед
проведением анализа кровь хорошо
перемешивают, что обеспечит лучшую
воспроизводимость результатов. -
При
отсутствии резкой границы между
эритроцитным столбиком и плазмой
(регенеративных анемиях), над компактной
массой эритроцитов образуется светлая
«вуаль» в несколько миллиметров
из разведенных эритроцитов (главным
образом из ретикулоцитов). В таком
случае определяется граница компактного
слоя, а эритроцитарная вуаль причисляется
к столбику плазмы. -
Стеклянные
капиллярные пипетки могут быть заменены
на пластмассовые (полипропил,
поликарбонат), однако они требуют
проверки и оценки степени корреляции
полученных результатов со стеклянными
капиллярами. -
Нарушение
соотношения кровь/цитрат (неточное
дозирование цитрата или крови), стояние
пробы под наклоном, на свету, в тепле,
более 4х часов с цитратом, во влажном
капилляре.
II. Блок контролирующих материалов.
А:
Инструкция к самостоятельной работе
на занятии.
-
При
подготовке рабочего места к работе
предусмотреть все необходимое и не
загромождать стол лишними реактивами
и оборудованием. -
Предварительно
работать с имитацией крови. -
Обратить
внимание на возможные ошибки при
определении СОЭ. -
Произвести
определение СОЭ. -
Записать
в тетрадь алгоритм методики и полученный
результат: -
Оценить
полученные результаты. -
При
уборке рабочего места, обработке
капилляров и перчаток соблюдать правила
техники безопасности при работе с
заведомо инфицированными материалами
и электроприборами.
Б:
Тема считается усвоенной, если студент
может:
а)
Ответить на вопросы (вопросы для
самоконтроля):
-
Почему
необходимо кровь смешивать с цитратом
натрия? -
Как
называется та прозрачная жидкость,
которая образуется при стоянии капилляра
Панченкова в штативе в течение часа? -
Чему
равно одно деление в капилляре Панченкова? -
Какие
ошибки могут быть допущены при взятии
крови на СОЭ? -
Почему
очень важно соблюдать время при
постановке СОЭ? -
Как
надо обработать капилляр и резиночки
штатива Панченкова после окончания
исследования? -
Как
дезинфицируют капилляры после забора
крови? -
Как
правильно обработать и простерилизовать
скарификаторы после работы?
б)
Выполнить практическую работу.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Ю.В. Первушин, В.В. Вельков*, Л.С. Путренок.**
ГОУ ВПО Ставропольская государственная медицинская академия Росздрава, кафедра клинической лабораторной диагностики ФПО,
*ЗАО «ДИАКОН», Пущино, Московской области,
** Ставропольский краевой клинический диагностический центр.
Почему, врачи, даже современных лечебных учреждений, не могут расстаться с традицией определения СОЭ, несмотря на многочисленные научные данные, которые ставят под сомнение точность и диагностическое значение этого теста?
Скорость оседания эритроцитов (СОЭ, ранее реакция оседания эритроцитов – (РОЭ) — неспецифический лабораторный показатель крови, изменение СОЭ может служить косвенным признаком текущего воспалительного или иного патологического процесса. Более ста лет этот тест, несмотря на то, что является неспецифичным, применяется для количественной характеристики степени тяжести воспалительных процессов, вызванных инфекциями, различными воспалениями, развитием новообразований. Однако, хотя воспаление и является наиболее частой причиной ускорения оседания эритроцитов, увеличение СОЭ также может обуславливаться и другими, в том числе и не всегда патологическими, состояниями. Таким образом, результаты определения СОЭ можно считать достоверными только тогда, когда никакие другие параметры кроме предполагаемых, не влияют на изучаемый показатель. На самом деле слишком многие факторы оказывают влияние на результаты этого теста и поэтому его клиническое значение должно быть пересмотрено.
Основное влияние на скорость оседания эритроцитов, взвешенных в плазме, оказывает степень их агрегации. Процесс этот достаточно сложен. Он зависит от многих факторов и ведущая роль в нем принадлежит трем главным – влияющим на агрегацию эритроцитов, это: 1) поверхностная энергия клеток, 2) заряд клеток и 3) диэлектрическая постоянная.
Последний показатель является характеристикой плазмы, связанной с концентрацией асимметричных молекул. Увеличение содержания таких молекул (белков) приводит к повышению прочности связей между эритроцитами, что, в свою очередь, приводит к агглютинации и слипанию (образованию столбиков) эритроцитов и, тем самым, к более высокой скорости их оседания. Однако и эти основные факторы в свою очередь зависят от многих физико-химических сдвигов, происходящих в организме (Таблица 1).
Таблица 1
Влияние некоторых физико-химических факторов на величину СОЭ (по Г.Е. Ройтбергу и А.В. Струтынскому, 1999)
|
Основные физико-химические факторы |
Наиболее частые |
Изменение СОЭ |
|
Фибриноген |
Увеличение |
Увеличение |
|
α-глобулины |
Увеличение |
Увеличение |
|
γ-глобулины |
Увеличение |
Увеличение |
|
Парапротеины |
Увеличение |
Увеличение |
|
Альбумин |
Увеличение |
Увеличение |
|
Желчные пигменты |
Увеличение |
Уменьшение |
|
Желчные кислоты |
Увеличение |
Уменьшение |
|
Изменения рН крови |
Уменьшение (ацидоз) Увеличение (алкалоз) |
Уменьшение |
|
Вязкость крови |
Увеличение |
Уменьшение |
|
Число эритроцитов |
Увеличение (эритроцитоз) |
Уменьшение |
Кроме этих факторов изменять показатель СОЭ могут лабораторно-методические, биологические и ятрогенные воздействия (Таблица 2).
Таблица 2
Факторы, вызывающие увеличение СОЭ (Л.И. Дворецкий, 1998)
|
Лабораторно-методические |
Биологические |
Ятрогенные |
|
Неточное количество цитрата |
Макроцитоз |
Декстраны |
|
Стояние пробы с цитратом более |
Анемия |
Фенотиазин |
|
Стояние пробы на свету |
Антиэритроцитарные антитела |
а-Метилдопа |
|
Стояние пробы в тепле |
Гиперпротеинемия |
Витамин А |
|
Влажный капилляр |
Диспротеинемия |
Контрацептивы |
|
Стояние пробы под наклоном |
Гиперфибриногенемия |
g-глобулин |
|
Гиперлипидемия |
Дезерил |
|
|
Алкалоз |
||
|
Беременность |
||
|
Пожилой возраст |
Что приводит к ложным результатам при измерении СОЭ?
Ложное повышение СОЭ – суммируя наиболее распространенные факторы и часто встречающиеся клинические ситуации, влияющие на СОЭ, можно заключить, что клиницист чаще всего встречается с ложным повышением СОЭ, когда имеют место:
- анемия с нормальной морфологией эритроцитов
- увеличение в плазме концентрации всех белков, кроме фибриногена, М-протеина, макроглобулинов и агглютининов эритроцитов
- почечная недостаточность
- применение гепарина при взятии крови
- гиперхолестеринемия
- крайняя степень ожирения
- беременность (кстати, определение СОЭ изначально использовали для установления беременности)
- женский пол
- пожилой возраст
- технические погрешности при тестировании (отклонение пробирки от вертикального положения увеличивает СОЭ, при этом угол в 3° от вертикальной линии может приводить к увеличению СОЭ до 30 единиц).
Ложное снижение СОЭ может возникать, когда имеют место:
- повышение количества эритроцитов
- значительное повышение уровня лейкоцитов
- ДВС-синдром (из-за гипофибриногенемии)
- дисфибриногенемия
- афибриногенемия
- значительное увеличение уровня желчных солей в плазме крови
- застойная сердечная недостаточность
- вальпроевая кислота
- низкомолекулярный декстран
- кахексия,
- кормление грудью.
Ложное снижение СОЭ может возникать при морфологических изменениях эритроцитов: эритроциты аномальной, необычной формы препятствуют образованию столбиков и приводят к снижению СОЭ. Именно таким образом, влияют на агрегацию эритроцитов, снижая СОЭ: 1) сфероцитоз, 2) анизоцитоз , 3) пойкилоцитоз.
Интересно, как объективно оценить, что происходит при железодефицитной анемии, когда снижение количества эритроцитов ускоряет СОЭ, а анизо- и пойкилоцитоз его замедляют и как правильно рассчитать относительное значение этих факторов?
Наиболее частые технические погрешности при определении СОЭ
СОЭ снижается при понижении температуры в лаборатории, для определения СОЭ нельзя использовать кровь, полученную более чем за 2 ч до проведения теста: при хранении эритроциты принимают сферическую форму и СОЭ снижается. Полагается также, что тремя наиболее частыми факторами, занижающими СОЭ у пациентов являются: 1) сгущение крови, 2) ацидоз, 3) гипербилирубинемия.
Исходя из перечисленного следует особо подчеркнуть, что при любых заболеваниях, для которых в принципе характерно увеличение СОЭ, этот показатель на определенных стадиях развития патологического процесса, в действительности может оказаться не повышенным и привести к ошибочным выводам, если одновременно имеет место по крайней мере один из ниже перечисленных факторов: 1) сгущение крови, 2) состояние ацидоза или гипербилирубинемия (желтуха), 3) сердечная декомпенсация, 4) состояние кетоацидоза при сахарном диабете и 4) многие другие сдвиги в организме больного. Таким образом, очевидно, что врачи, требующие определения СОЭ, больше опираются на традиции медицины, чем на действительную достоверность этого метод.
Но врачу крайне необходима оценка тяжести воспалительной реакции. Наилучший метод для такой оценки – измерение концентрации С-реактивного белка – основного из белков острой фазы (БОФ) воспаления. Уровни БОФ при воспалительном процессе меняются в разной степени и в зависимости от стадии воспаления (Рис 1). Оценивая эту группу показателей, исходя из динамики уровней БОФ, из степени повышения этих уровней, из их специфичности, и, наконец, из надежности их лабораторного определения, можно четко назвать самого «достойного кандидата на замещение должности» СОЭ – СРБ. Как и все БОФ, СРБ синтезируется в печени под влиянием интерлейкинов, онкостатина М, при модулирующих воздействиях других интерлейкинов и фактора некроза опухолей. СРБ относят к «главным» БОФ воспаления у человека, так как возрастает очень быстро (в первые 6-8 часов) и очень значительно (в 20-100 раз, иногда в 1 000 раз). Но действительно ли измерение уровней СРБ лучше, чем определение СОЭ? В Таблице 3 сопоставлены результаты измерений СОЭ и СРБ, из которых следует, что СРБ является наиболее специфичным и наиболее чувствительным качественным и количественным лабораторным индикатором воспаления и некроза. Концентрация СРБ быстро изменяется в ответ на усиление тяжести воспаления или на его уменьшение. Именно поэтому измерение уровней СРБ широко применяется для мониторинга и контроля эффективности терапии бактериальных и вирусных инфекций, хронических воспалительных заболеваний, онкологических заболеваний, осложнений в хирургии и гинекологии и др.
Рис. 1.Изменения концентрации БОФ при умеренном воспалении (Шевченко О.П., 2005)

Уровни СРБ при различных воспалительных процессах
До 10-30 мг/л – СРБ повышается при вирусных инфекциях, метастазировании опухолей, вялотекущих хронических и некоторых системных ревматических заболеваниях.
До 40-100 мг/л (а иногда и до 200 мг/л) СРБ возрастает при: 1) бактериальных инфекциях, 2) обострении некоторых хронических воспалительных заболеваний и 3) повреждении тканей (хирургические операции, острый инфаркт миокарда). При эффективной терапии бактериальных инфекций уровень СРБ снижается уже на следующий день, если нет – необходимо более эффективное антибактериальное лечение.
До 300 мг/л и более – СРБ возрастает при: 1) тяжелых генерализованных инфекциях, 2) ожогах, 3) сепсисе, которые повышают СРБ почти запредельно.
Таблица 3
От чего зависят изменения СОЭ и уровня СРБ (T. Husain, et al. 2001)
|
Результат измерения зависит от |
СОЭ |
СРБ |
|
Пола |
Да |
Нет |
|
Возраста |
Да |
Нет |
|
Беременности |
Да |
Нет |
|
Температуры |
Да |
Нет |
|
Лекарств (стероиды, салицилаты) |
Да |
Нет |
|
Курения |
Да |
Нет |
|
Уровня белков плазмы |
Да |
Нет |
|
Эритроцитов – кол-ва (Ht) |
Да |
Нет |
|
Лабораторные характеристики показателей |
||
|
Скорость повышения в ответ на заболевание |
Умеренная |
Высокая |
|
Значения нормы |
Широкие |
Узкие |
|
Специфичность |
Умеренная |
Высокая |
|
Чувствительность |
Умеренная |
Высокая |
|
Воспроизводимость |
Низкая/умеренная |
Высокая |
|
Выявление ошибок при выполнении анализа |
Сложное |
Легкое |
|
Продолжительность |
> 60 мин |
< 20 мин |
|
Относительная цена |
х 1 |
х 2-3 |
При подозрении на сепсис новорожденных, уровень СРБ более 12 мг/л — указание на немедленное начало противомикробной терапии (у части новорожденных бактериальная инфекция может и не повышать СРБ). Нейтропения: у взрослого пациента уровень СРБ более 10 мг/л может быть единственным объективным указанием на бактериальную инфекцию. Послеоперационные осложнения: если в течение 4-5 дней после операции СРБ продолжает оставаться высоким (или увеличивается), это указание на развитие осложнений (пневмонии, тромбофлебита, раневого абсцесса). После операции уровень СРБ будет тем выше, чем тяжелее прошедшая операция, чем более она травматична. Сопутствующие бактериальные инфекции: при любых заболеваниях присоединение бактериальной инфекции повышает СРБ более 100 мг/л. Некроз тканей вызывает ОФ, похожий на таковой при бактериальной инфекции. Такой ОФ возможен при: 1) инфаркте миокарда, 2)опухолевых некрозах – тканей почек, легких, толстого кишечника.
Мониторинг СРБ при контроле эффективности лечения различных заболеваний
Системные ревматические заболевания резко увеличивают уровень СРБ: снижение СРБ при ревматоидном артрите указывает на эффективность терапии. При системном васкулите мониторинг СРБ позволяет минимизировать дозы стероидов. При воспалительных заболеваниях желудочно-кишечного тракта: 1) сильное повышение СРБ вызывает болезнь Крона, 2) незначительное увеличение СРБ наблюдается при неспецифическом язвенном колите и 3) при функциональных расстройствах желудочно–кишечного тракта СРБ обычно не повышен. При вторичном амилоидозе повышение СРБ коррелирует с развитием почечных осложнений. При отторжении сердечного трансплантата высокий СРБ связан с инфекционными осложнениями, но не свидетельствует об отторжении как о таковом. При отторжении почечного трансплантата сильная ОФ – один из ранних индикаторов отторжения.
Повышение уровней СРБ при онкологических заболеваниях
Если при высоком уровне СРБ нет явных признаков воспаления или некроза больного следует обследовать на наличие онкозаболеваний!
При злокачественных опухолях возможны различные изменения уровня СРБ, что зависит от: 1) присоединения инфекции, 2) некроза тканей, 3) нарушения функций органов из-за непроходимости респираторных путей или ЖКТ, 4) влияние иммуносупрессии и химиотерапии. Сильная ОФ и повышение СРБ наблюдается при некрозе солидных опухолей. Лимфомы редко сопровождаются тканевым некрозом и изменением спектра белков плазмы. При миеломе очень сильная острая фаза – плохой прогностический признак.
Высокочувствительное измерение СРБ и оценки сердечно-сосудистых рисков
Новое технологическое решение – высокочувствительное иммунотурбидиметрическое определение СРБ или hs-CРБ (hs – high sensitivity) с латексным усилением позволило повысить чувствительность анализа в 10 раз и довести нижнюю границу определения до 0,03-0,05 мг/л. Базовый уровень СРБ – это его уровень в плазме практически здоровых людей: 1) без острого воспалительного процесса, 2) вне обострения хронического заболевания, 3) без перенесенных операций, 4) без травм, 5) при отсутствии некроза тканей и 6) не имеющих онкологии. При измерении hs-СРБ именно изменения его базовых концентраций позволили оценить вялотекущие воспалительные процессы, в частности в эндотелии сосудов, с которыми связывают развитие атеросклероза и его осложнений. Важность определения hs-СРБ при атеросклерозе стала ясна после многочисленных проспективных исследований свидетельствующих, что СРБ при атеросклерозе – это не просто маркер воспаления, но активный участник развития этого заболевания на всех этапах патогенеза.
Итак, о чем свидетельствует изменение базовых концентраций СРБ? В результате многочисленных исследований установлено, что измерения базовых уровней СРБ имеют прогностическое значение, которое позволяет оценить степень риска развития: 1) острого инфаркта миокарда, 2) мозгового инсульта, 3) внезапной сердечной смерти у лиц, не страдающих сердечно- сосудистыми заболеваниями (таблица 4).
Таблица 4
Риск развития сосудистых осложнений в зависимости от уровня hs-СРБ
(О.П.Шевченко, 2005)
|
Уровень hs-СРБ, мг/л |
Риск развития сосудистых осложнений |
|
< 1 |
минимальный |
|
1,1 – 1,9 |
низкий |
|
2,0 – 2,9 |
умеренный |
|
> 3 |
высокий |
- Следует обязательно учитывать, что для стратификации риска сосудистых осложнений значимыми являются уровни СРБ ниже 10 мг/л.
- Если уровень СРБ выше10 мг/л, то очевидно, это связано с острым воспалением, хроническим заболеванием и др.
- Базовый уровень СРБ, измеряется не ранее, чем через 2 недели после исчезновения симптомов любого острого заболевания или обострения хронического заболевания.
При определении риска атерогенеза измерение hs-СРБ проводят в дублях с желательным интервалом в 2 недели. Наибольшее прогностическое значение для оценки риска развития сердечно-сосудистых заболеваний имеет совместное определение hs-СРБ и показателей обмена липидов.
При остром коронарном синдроме – дестабилизацию атеромы и образование тромба связывают с процессами воспаления. При нестабильной стенокардии повышенный уровень СРБ встречается значительно чаще (у 70% пациентов), чем при стенокардии напряжения (у 20% больных). Кроме этого у больных с нестабильной стенокардией, у которых развился острый инфаркт миокарда, СРБ был повышен (>3 мг/л) практически у всех (98%) пациентов. При стратификации риска ранней (до 14 дней) летальности у больных с нестабильной стенокардией и острым инфарктом миокарда наиболее информативно сочетанное определение hsСРБ и тропонина Т. Повышение этих обоих маркеров риска (hsСРБ > 1,55 мг/л, тропонин Т > 0,1 мг/л) указывает на высокий риск летального исхода. Уровни hsСРБ <1,55 мг/л и тропонина Т < 0,1 мг/л – указывают на минимальный риск. При отказе от курения, регулярной физической нагрузке, умеренном потреблении алкоголя, лечении ожирения снижается базовый уровень hsСРБ и, одновременно, коронарный риск. Прием аспирина для профилактики сосудистых осложнений эффективен только у лиц с исходно повышенным базовым уровнем hsСРБ.
hsСРБ и оценки рисков кардиохирургии
У больных, перенесших коронарное шунтирование, повышенный hsСРБ связан с риском ранних отсроченных осложнений. При ангиопластике со стентированием коронарных артерий у больных с ИБС высокий hsСРБ связан с более высоким риском последующего рестеноза. О связи hsСРБ с риском осложнений после инвазивного лечения ИБС свидетельствует следующее: только у 12% пациентов с рестенозом коронарных артерий, развившимся после ангиопластики со стентированием, hsСРБ был < 5 мг/л (в сочетании с нормальным уровнем церулоплазмина, >2 г/л). У всех больных с hsСРБ > 9 мг/л (в сочетании со сниженным уровнем церулоплазмина <0,2 г/л), развился рестеноз коронарных артерий.
hsСРБ и оценки рисков патологий беременности
Измерение hsСРБ дает возможность оценить у беременных женщины риск спонтанных абортов, которые могут быть связаны с вялотекущими воспалительными процессами. При доношенной беременности уровень СРБ обычно составляет 2,4 мг/л. Женщины с повышенным уровнями СРБ в течение 5-19 недели беременности (3,2 мг/л), имеют высокий риск преждевременных родов. А при — при СРБ — 8 мг/л и выше риск преждевременных родов возрастает в 2,5 раза, независимо от других факторов риска.
СОЭ и/или СРБ?
К сожалению, в настоящее время, скорее всего, невозможно полностью отказаться от определения СОЭ и повсеместно перейти на измерение СРБ. Определение СОЭ нельзя заменить в участковых больницах и врачебных амбулаториях. Но в более крупных и современных лечебных учреждениях измерение СОЭ должно постепенно уступать свои позиции определению СРБ. Настоятельно необходимо осуществлять постепенный плановый переход к количественному определению СРБ и использовать его показатель: во-первых, для оценки тяжести воспалительных процессов (диапазон измеряемых концентраций от 10 мг/л и выше) и, во-вторых, для оценки рисков, связанных с вялотекущими воспалительными процессами (диапазон измеряемых концентраций – менее 10 мг/л).
СРБ в воспалительном диапазоне следует измерять для
- определения тяжести воспалительных процессов, вызванных бактериальными и вирусными инфекциями
- мониторинга изменения тяжести таких процессов с целью коррекции их терапии
- мониторинга состояния больного после хирургического вмешательства,
- мониторинга процесса отторжения пересаженной почки
- мониторинга состояния больного после перенесенного инфаркта или ишемического инсульта.
Высокочувствительное измерение СРБ следует применять для оценки рисков:
- возникновения и прогрессирования атеросклероза
- острых коронарных событий
- рисков ишемических инсультов
- оценки рисков патологий беременности.
ЛИТЕРАТУРА
1. Амелюшкина В.А. СОЭ – методы определения и клиническое значение.// В кн. Лабораторная диагностика / ред. В.В.Долгов, О.П. Шевченко. – М.: Изд. «Реафарм». – 2005.– С. 107-109.
2. Шевченко О.П. Характеристика и клиническое значение белков острой фазы воспаления.// В кн. Лабораторная диагностика / ред. В.В.Долгов, О.П. Шевченко. – М.: Изд.«Реафарм». – 2005. – С.137-143
3. Дворецкий Л.И., Особенности лабораторной диагностики в гериатрии.// Клиническая лабораторная диагностика, 1998, № 1, С. 25-32.
4. Карпов Ю.А., Сорокин Е.В. Первичная профилактика сердечно-сосудистых заболеваний: новые ориентиры? РМЖ, Том 10 № 19, 2002
5. Ройтберг Г. Е., Струтынский А. В. Лабораторная и инструментальная диагностика заболеваний внутренних органов. 1999. Изд. «Бином». – 622 с.
6. Сумароков А.Б., Наумов В.Г., Масепко В.П., С-реактивный белок и сердечно-сосудистая патология. 2006, Триада.
7. Albert C, Rifai N, et al; Prospective Study of C-Reactive Protein, Homocysteine, and Plasma Lipid Levels as Predictors of Sudden Cardiac Death; Circulation 2002;105(22):2595-2599
8. Jurado R.L. Why Shouldn’t We Determine the Erythrocyte Sedimentation Rate?// Clinical Infectious Diseases, 2001; 33: 54854-9
9. Ridker P, Rifai N, et al; Comparison of C-Reactive Protein and Low-Density Lipoprotein Cholesterol Levels in the Prediction of First Cardiovascular Events N Engl J Med 2002, 14;347(20):1557-1565
10. Pitiphat W, et al. Plasma C-reactive protein in early pregnancy and preterm delivery. Am J Epidemiol. 2005;162(11):1108-1113.

19 июля 2013
НОВЫЕ ЛАБОРАТОРНЫЕ ТЕХНОЛОГИИ ДЛЯ ОПРЕДЕЛЕНИЯ СКОРОСТИ ОСЕДАНИЯ ЭРИТРОЦИТОВ
Определение скорости оседания эритроцитов (СОЭ) является со ставной частью общего анализа крови. Впервые для практической медицины использование СОЭ было предложено шведским врачом R. Fahraeus в 1921 году [6]. Сущность анализа состоит в том, что если взять пробу крови в пробирку с антикоагулянтом (чтобы кровь не свернулась) и оставить ее в покое, то эритроциты начинают медленно падать (оседать) на дно пробирки, оставляя над собой слой жидкой плазмы. На этом феномене основано определение СОЭ. Однако широко в клинической практике определение СОЭ стало использоваться лишь после того, как Альф Вестергрен (A. Westergren, шведский врач, родился в 1891 г.), предложил удобный способ измерения скорости оседания эритроцитов в цельной крови в вертикально установленной стеклянной трубке [12].
В лаборатории стеклянную капиллярную трубку стандартной длины заполняют кровью с антикоагулянтом и оставляют ее в вертикальном положении на определенное время (обычно на 1 ч). В течение этого времени эритроциты оседают, оставляя над собой столбик прозрачной плазмы. Через 1 ч измеряют расстояние между верхней границей плазмы и осевшими эритроцитами. Это расстояние, пройденное оседающими эритроцитами за 1 ч, и является скоростью оседания эритроцитов. Ее величину выражают в миллиметрах в час.
В самом процессе оседания эритроцитов выделяют 3 фазы:
1. агрегация – первичное формирование столбиков эритроцитов;
2. седиментация – быстрое появление эритро-плазматической границы – продолжение формирования столбиков эритроцитов и их оседание;
3. уплотнение – завершение агрегации эритроцитов и оседания столбиков эритроцитов на дне пробирки.
Графически процесс СОЭ описывается S-образной кривой, которая представлена на рис. 1.

Рисунок 1. Процесс СОЭ.
МЕТОДЫ ОПРЕДЕЛЕНИЯ СКОРОСТИ ОСЕДАНИЯ ЭРИТРОЦИТОВ
В практике клинико-диагностических лабораторий (КДЛ) применяются следующие методы определения СОЭ:
1. метод Панченкова;
2. метод Вестергрена и его модификации;
3. метод измерения кинетики агрегации эритроцитов.
У нас в стране широкое распространение получил метод Панченкова [1]. В этом методе используется стандартный стеклянный капилляр длиной 172 мм, наружным диаметром 5 мм и диаметром отверстия – 1,0 мм. Он имеет четкую коричневую градуировку от 0 до 10 см, шаг шкалы – 1,0 мм, верхнее деление шкалы отмечено «0» и буквой «К» (кровь), напротив деления 50 имеется буква «Р» (реактив).
Методика определения СОЭ методом Панченкова включает следующие этапы:
1. подготовить 5% раствор натрия цитрата и внести на часовое стекло;
2. промыть капилляр 5% раствором натрия цитрата;
3. произвести забор капиллярной крови в промытый капилляр;
4. перенести кровь из капилляра на часовое стекло;
5. повторить шаги 3 и 4;
6. перемешать кровь с натрия цитратом на часовом стекле и вновь заполнить капилляр;
7. установить капил ляр в штатив Панченкова и включить таймер для каждого капилляра отдельно;
8. через 1 ч определить СОЭ по высоте столба прозрачной плазмы.
Метод Панченкова имеет ряд принципиальных недостатков обусловленных плохой стандартизацией производимых промышленностью капилляров, необходимостью использовать для анализа только капиллярную кровь, а также невозможностью адекватно отмыть капилляр при многократном применении. В последние годы метод Панченкова стал применяться для определения СОЭ венозной крови, не смотря на то, что никаких научно-практических исследований по референтным величинам для этого метода, по изучению влияния различных факторов при исследовании венозной крови проведено не было. Поэтому метод Панченкова в настоящее время является источником ошибочных результатов и проблем в работе КДЛ и деятельности врачей-клиницистов, не используется в других странах (кроме стран бывшего СССР) и должен быть исключен из практики лабораторий.
Наиболее широкое распространение в развитых странах мира для определения СОЭ получил метод Вестергрена, который с 1977 года рекомендован Международным Советом по Стандартизации в Гематологии для применения в клинической практике [9]. В классическом методе Вестергрена используют стандартные капилляры из стекла или пластика длиной 300 мм ± 1,5 мм (рабочей является длина капилляра 200 мм), диаметром – 2,55 мм ± 0,15 мм, что повышает чувствительность метода. Время измерения – 1 ч. Для анализа может быть использована как венозная, так и капиллярная кровь. Методика определения СОЭ методом Вестергрена включает следующие этапы:
1. венозная кровь берется в вакуумные пробирки с К-ЭДТА (капиллярная кровь берется в пробирки с К-ЭДТА);
2. пробу венозной (капиллярной) крови смешать с 5% раствором натрия цитрата в соотношении 4:1;
3. произвести забор крови в капилляр Вестергрена;
4. через 1 ч измерить СОЭ по высоте столба прозрачной плазмы.
Метод Вестергрена в настоящее 41 время полностью автоматизирован, что существенно повышает производительность КДЛ и качество результатов. Вместе с тем, необходимо понимать, что классический метод Вестергрена имеет целый ряд модификаций, сущность которых состоит в уменьшении длины капилляра (например, используются моноветты или вакуумные пробирки с раствором натрия цитрата рабочая длина которых составляет 120 мм, а не 200 мм, как в классическом методе Вестергрена), изменении угла установки капилляра (например, ряд фирм использует установку вакуумных пробирок под углом 18°), укорочении времени для наблюдения за оседанием эритроцитов (до 30–18 мин) или сочетании этих изменений. Насколько такие модификации можно называть методом Вестергрена в научной литературе не решен.
На результаты определения СОЭ методом Панченкова и классическим методом Вестергрена могут оказывать существенное влияние ряд факторов преаналитического и аналитического этапов (не связанных с заболеванием пациента) производства лабораторных анализов:
• температура в помещении где проводится анализ (повышение температуры в помещении на 1 °С увеличивает СОЭ на 3%);
• время хранения пробы (не более 4 ч при комнатной температуре);
• используемый антикоагулянт (рекомендован цитрат натрия);
• правильная вертикальность установки капилляра;
• длина капилляра;
• внутренний диаметр капилляра;
• степень разведения крови антикоагулянтом (рекомендуемое разведение 4:1);
• величина гематокрита.
Низкие значения гематокрита (?35%) могут вносить искажения в результаты определения СОЭ. Для получения правильного результата необходим пересчет по формуле Фабри (T.L. Fabry) [5]:
(СОЭ по Вестергрену · 15)/ (55 – гематокрит).
Кроме того, для получения адекватных результатов СОЭ этих методов важно правильно учитывать временные затраты, которые возникают при их практическом выполнении в лаборатории. Так, общее количество времени, затрачиваемое на постановку одной пробы СОЭ, составляет 25–30 с. Если в КДЛ лаборант одновременно ставит 10 проб СОЭ, то временные затраты от первой пробы до последней составят 250–300 с (4 мин 10 с – 5 мин).
Если не учитывать эти временные затраты, то можно получить неправильные результаты исследования, так как СОЭ между 60 и 66 мин (время «остановки» СОЭ) может измениться на 10 мм. Большим недостатком метода Вестергрена является отсутствие возможности осуществлять внутрилабораторный контроль качества.
Данные многих публикаций свидетельствуют о том, что такой контроль в отношении метода Вестергрена является объективной необходимостью. Результаты исследования параллельно тестируемых проб, проведенные Национальной академией клинической биохимии и стандартизации США показали достаточно высокую аналитическую вариацию для определения СОЭ методом Вестергрена – 18,99% [9].
Учитывая все эти недостатки метода Вестергрена, компанией Alifax в 90-е годы был разработан и предложен для использования в клинической практике для определения СОЭ – метод измерения кинетики агрегации эритроцитов. Метод по своей технологии коренным образом отличается от метода Вестергрена, так как определяет агрегационную способность эритроцитов с помощью измерения оптической плотности [10]. Теоретическим основанием данного метода определения СОЭ для его использования в клинической практике служит агрегационная модель оседания эритроцитов, объясняющая этот процесс образованием агрегатов эритроцитов при адсорбции на них макромолекул, способствующих их адгезии, и оседанием агрегатов в соответствии с законом Стокса.
Согласно данному закону, частица, плотность которой превышает плотность среды, оседает под действием силы тяжести с постоянной скоростью. Cкорость оседания пропорциональна квадрату радиуса частицы, разнице ее плотности и плотности среды, и обратно пропорциональна вязкости среды [3]. Сущность новой технологии определения СОЭ, разработанной компанией Alifax, представлена на рис. 2.

Рисунок 2. Измерение кинетики агрегации эритроцитов.
Каждая проба крови измеряется 1000 раз за 20 секунд. Оптическая плотность автоматически переводится в мм/ч. Измерение агрегации эритроцитов осуществляется автоматически в микрокапилляре анализатора СОЭ, который моделирует кровеносный сосуд. При заборе крови у пациента для определения СОЭ в качестве антикоагулянта используется ЭДТА, что позволяет для анализа использовать пробу крови, взятую для исследования на гематологическом анализаторе (определения основных показателей общеклинического анализа крови).
Корреляция данной технологии с классическим методом Вестергрена составляет 94–99% [4, 8, 11]. Кроме того, при определении СОЭ с использованием ЭДТА стабильность крови увеличивается до 48 ч при температуре хранения 4 °С.
Объектом исследования для анализаторов компании Alifax может быть венозная и капиллярная кровь. Анализаторы компании Alifax поддерживают постоянную физиологическую температуру (37°C) в отсеке для загрузки проб с помощью термостата. Благодаря этому, обеспечивается стабильность результатов исследований вне зависимости от внешней температуры. Низкий уровень гематокрита (?35%) не оказывает влияние на результаты анализа. Нет необходимости использовать формулу Фабри для пересчета полученных значений с поправкой на гематокрит. Более того, анализаторы дополнительно отмечают результаты с низким гематокритом звездочкой (*) [8].
Анализаторы компании Alifax измеряют кинетику агрегации эритроцитов, благодаря этому, данная методика способна устранить влияние факторов преаналитического и аналитического этапов, присущие классическому методу Вестергрена, основанном на оседании [11].
Для калибровки анализаторов компании Alifax и проведения регулярного контроля качества используются специальные латексные частицы. Наборы латексных контролей трех уровней выпускаются готовыми к использованию – низкий (3–6 мм/ч), средний (23–33 мм/ч) и высокий (60–80 мм/ч) [4].
На основании исследования контрольных материалов строится карта Леви-Дженнингса, а результаты регулярного внутрилабораторного контроля качества оценивают согласно правилам Westgard.
ФАКТОРЫ, ОПРЕДЕЛЯЮЩИЕ СКОРОСТЬ ОСЕДАНИЯ ЭРИТРОЦИТОВ
Скорость, с которой оседают эритроциты, представляет собой феномен, который зависит от целого ряда факторов. Понимание роли этих факторов имеет прямое отношение к той диагностической информации, которую представляет определение СОЭ.
В первую очередь, эритроциты опускаются на дно капилляра, так как имеют большую плотность, чем плазма, в которой они взвешены (удельная плотность эритроцитов 1096 кг/м3, удельная плотность плазмы 1027 кг/м3) [3]. Во вторых, эритроциты несут на своей поверхности отрицательный заряд, который определяют белки, связанные с их мебраной. В результате у здоровых людей эритроциты падают вниз каждый сам по себе, так как отрицательный заряд способствует их взаимному отталкиванию. Если по какой-либо причине эритроциты перестают отталкиваться друг от друга, то происходит их агрегация с формированием «монетных столбиков». Образование монетных столбиков и агрегация эритроцитов, увеличивая массу оседающих частиц, ускоряет оседание. Именно этот феномен встречается при многих патологических процессах, сопровождающихся ускорением СОЭ.
Основным фактором, влияющим на образование монетных столбиков из эритроцитов, является белковый состав плазмы крови. Все белковые молекулы снижают отрицательный заряд эритроцитов, способствующий поддержанию их во взвешенном состоянии, но наибольшее влияние оказывают асимметричные молекулы – фибриноген, иммуноглобулины, а также гаптоглобин. Повышение концентрации в плазме крови этих белков, способствует повышению агрегации эритроцитов. Очевидно, что и заболевания, связанные с увеличением уровня фибриногена, иммуноглобулинов и гаптоглобина, будут сопровождаться ускорением СОЭ. На отрицательный заряд эритроцитов влияют и другие факторы: рН плазмы (ацидоз снижает СОЭ, алкалоз повышает), ионный заряд плазмы, липиды, вязкость крови, наличие антиэритроцитарных антител.
Число, форма и размер эритроцитов также влияют на величину СОЭ. Эритропения ускоряет оседание, однако при выраженной серповидности, сфероцитозе, анизоцитозе скорость оседания может быть низкой (форма клеток препятствует образованию монетных столбиков). Повышение количества эритроцитов в крови (эритремия) снижает СОЭ. Референтные величины СОЭ приведены в табл. 1 [2].
Таблица 1. Референтные величины СОЭ по Вестергрену Возраст СОЭ, мм/ч.
| Возраст | СОЭ, мм/ч |
| Новорожденные | 0–2 |
| Младенцы (до 6 мес.) | 12–17 |
| Дети до 17 лет | 2–10 |
| Женщины (моложе 60 лет) | 2–20 |
| Женщины (старше 60 лет) | 2–30 |
| Мужчины (моложе 60 лет) | 2–15 |
| Мужчины (старше 60 лет) | 2–20 |
Величины СОЭ постепенно повышаются с возрастом: примерно на 0,8 мм/ч каждые пять лет. У беременных женщин СОЭ обычно повышена, начиная с 4-го месяца беременности, к ее концу достигает пика – 40–50 мм/ч, и возвращается к норме после родов. Необходимо констатировать, что попытки адаптировать референтные величины СОЭ для метода Вестергрена и метода Панченкова нельзя считать научно-обоснованными.
Величина СОЭ не является специфическим показателем для какоголибо определенного заболевания. Однако нередко при патологии ее изменения имеют диагностическое и прогностическое значение и могут служить показателем эффективности проводимой терапии.
ПРИЧИНЫ ПОВЫШЕНИЯ СКОРОСТИ ОСЕДАНИЯ ЭРИТРОЦИТОВ
Наряду с повышением температуры тела и величины пульса ускорение СОЭ встречается при многих заболеваниях. Изменение состава белков плазмы и их концентрации, которые являются основной причиной повышения СОЭ, – признак любого заболевания, связанного со значительным повреждением тканей, воспалением, инфекцией или злокачественной опухолью. Не смотря на то, что в ряде случаев СОЭ при этих состояниях может оставаться в пределах нормы, в целом, чем выше СОЭ, тем больше вероятность наличия у больного повреждения тканей, воспалительного, инфекционного или онкологического заболевания. Наряду с лейкоцитозом и соответствующими изменениями лейкоцитарной формулы, повышение СОЭ служит достоверным признаком наличия в организме инфекционных и воспалительных процессов. В остром периоде при прогрессировании инфекционного процесса происходит увеличение СОЭ, в период выздоровления СОЭ замедляется, но несколько медленнее в сравнении со скоростью уменьшения лейкоцитарной реакции.
Воспалительные заболевания.
Любой воспалительный процесс в организме сопровождается повышенным синтезом белков плазмы (белки «острой фазы»), включая фибриноген, что способствует формированию монетных столбиков из эритроцитов и ускорению СОЭ. Поэтому определение СОЭ широко использую в клинической практике для подтверждения воспаления при диагностике таких хронических заболеваний, как ревматоидный артрит, болезнь Крона, язвенный колит. Измерение СОЭ позволяет определить стадию заболевания (обострение или ремиссия), оценить его активность и эффективность лечения. Повышение СОЭ указывает на активный воспалительный процесс у больного и, следовательно, отсутствие реакции на проводимую терапию. Наоборот, снижение СОЭ свидетельствует о стихании воспаления в ответ на лечение. Нормальная СОЭ в большинстве случаев исключает наличие воспалительного процесса.
Инфекционные заболевания.
При всех инфекционных заболеваниях иммунная система реагирует повышением продукции антител (иммуноглобулинов). Повышенная концентрация иммуноглобулинов в крови – одна из причин, увеличивающих склонность эритроцитов к агрегации и образованию монетных столбиков. Поэтому все инфекционные заболевания могут сопровождаться ускорением СОЭ. При этом бактериальные инфекции чаще, чем вирусные проявляются повышением СОЭ. Особенно высокое СОЭ наблюдается при хронических инфекциях (подострый бактериальный эндокардит). Повторные исследования СОЭ позволяют оценить динамику течения инфекци-
онного процесса и эффективность лечения.
Онкологические заболевания.
Большинство больных с различными формами злокачественных опухолей имеют повышенную СОЭ. Однако повышение отмечается не у всех пациентов, поэтому измерение СОЭ не используют для диагностики онкологических заболеваний. Но в отсутствие воспалительного или инфекционного заболевания значительное повышение СОЭ (выше 75 мм/ч) должно вызвать настороженность в отношении наличия злокачественной
опухоли.
Особенно выраженное ускорение СОЭ (60–80 мм/ч) характерно для парапротеинемических гемобластозов (миеломная болезнь, болезнь Вальденстрема). Миеломная болезнь – злокачественное заболевание костного мозга с неконтролируемой пролиферацией плазматических клеток, вызывающей разрушение костей и боли в костях. Атипичные плазматические клетки синтезируют огромное количество патологических иммуноглобулинов (парапротеинов), в ущерб нормальных антител. Парапротеины усиливают образование монетных столбиков эритроцитов и повышают СОЭ.
Ускорение СОЭ наблюдается почти у всех больных при злокачественном заболевании лимфатических узлов – болезни Ходжкина. Повреждение тканей. Ряд заболеваний, при которых происходит повреждение тканей, сопровождаются ускорением СОЭ. Например, инфаркт миокарда вызывает повреждение миокарда. Последующий воспалительный ответ на это повреждение включает синтез белков «острой фазы» (в том числе фибриногена), что усиливает агрегацию эритроцитов и увеличивает СОЭ. Аналогичная ситуация возникает при остром деструктивном панкреатите.
Уровень повышения СОЭ и частота изменения этого показателя у пациентов с различными заболеваниями представлены на рис. 3 [7]
Чувствительность и специфичность СОЭ для выявления патологии при различных порогах принятия решения представлены на рис. 4 [7].
ПРИЧИНЫ СНИЖЕНИЯ СКОРОСТИ ОСЕДАНИЯ ЭРИТРОЦИТОВ
Снижение СОЭ встречается в клинической практике значительно реже и не имеет большого клинического значения. Наиболее часто снижение СОЭ выявляют при эритремии и реактивных эритроцитозах (вследствие увеличения количества эритроцитов), выраженной недостаточности кровообращения, серповидно-клеточной анемии (форма клеток препятствует образованию монетных столбиков), механической желтухе (предположительно связано с накоплением в крови желчных кислот).
В заключение необходимо заметить, что, несмотря на широкое применение в клинической практике, определение СОЭ имеет ограниченное диагностическое значение. Вместе с тем, большинство авторитетных экспертов в области клинической медицины, однозначно указываю на то, что диагностические возможности этого метода используются далеко не полностью, и основная проблема для практики отечественных КДЛ лежит в плоскости методических особенностей постановки теста.
СПИСОК ЛИТЕРАТУРЫ
1. Панченков Т.П. Определение оседания эритроцитов при помощи микрокапилляра // Врач. дело. – 1924. – № 16–17. – С. 695–697.
2. Тиц Н. (ред.). Энциклопедия клинических лабораторных тестов: Пер. с англ. – М.: Лабинформ, 1997. – 942 с.
3. Чижевский А.Л., Биофизические механизмы реакции оседания эритроцитов. – Новосибирск: Наука, 1980. – 173 с.
4. de Jonge N., Sewkaransing I., Slinger J., Rijsdijk J.J.M. Erythrocyte Sedimentation Rate by Test-1 Analyzer // Clinical Chemistry. – 2000. – Vol. 46. – June. – P. 881–882.
5. Fabry T.L. Mechanism of erythrocyte aggregation and sedimentation // Blood. – 1987. – Vol. 70. – № 5. – P. 1572–1576.
6. Fahrаeus R. The suspension stability of blood // Physiol. Rev. – 1929. – Vol. 9. – P. 241–274.
7. Fincher R.M., Page M.I. Clinical signifi — cance of extreme elevation of erythrocyte sedimentation rate // Arch. Intern Med. – 1986. – Vol. 146. – P. 1581–1583.
8. Lee B.H., Choi J., Gee M.S., Lee K.K., Park H. Basic Evaluation and Reference Range Assessment of TEST1 for the Automated Erythrocyte Sedimentatioon Rate // Journal of Clinical Pathology and Quality Control. – 2002. – Vol. 24. – № 1. – P. 621–626.
9. NCCLS «Reference and Selected Procedure or ESR Test; Approved standard – 4th Edition». – Vol. 20. – № 27. – P. 10.
10. Plebani M., De Toni S., Sanzari M.C., Bernardi D., Stockreiter E. The TEST 1 Automated System – a new method for measuring the erythrocyte sedimentation rate // Am. J. Clin. Pathol. – 1998. – Vol.
110. – P. 334–340.
11. Reis J., Diamantino J., Cunha N., Valido F. Erythrocyte sedimentation rate in blood a comparison of the Test 1 ESR system with the ICSH reference method // Clinical Chemistry and Laboratory Medicine. – 2007. – Vol. 45 Special Supplement. – P. S118. – MO77.
12. Westergren A. Studies on the suspension stability of the blood in pulmonary tuberculosis // Acta Med. Scand. – 1921. – Vol. 54. – P. 247–281.
Задать вопрос о технологии
В чем суть классических методов измерения СОЭ и чем они различаются? Какие факторы могут повлиять на результаты? Как следовать рекомендациям Института клинических и лабораторных стандартов (CLSI) и Международного комитета по стандартизации в гематологии (ICSH)? И о чем еще следует знать специалисту по клинической лабораторной диагностике — читайте в нашем материале.
Дело привычки?
 Метод постановки СОЭ по Панченкову является одним из самых распространенных. Как показывает практика, в основе его популярности — бюджетность и то, что специалисты к нему привыкли. В то же время метод Вестергрена одобрен в качестве эталонного Международным комитетом по стандартизации в гематологии (ICSH) и регулируется стандартом Института клинических и лабораторных стандартов (CLSI). На примере автоматизации анализа СОЭ мы можем увидеть возможности, которые дает современная медицина.
Метод постановки СОЭ по Панченкову является одним из самых распространенных. Как показывает практика, в основе его популярности — бюджетность и то, что специалисты к нему привыкли. В то же время метод Вестергрена одобрен в качестве эталонного Международным комитетом по стандартизации в гематологии (ICSH) и регулируется стандартом Института клинических и лабораторных стандартов (CLSI). На примере автоматизации анализа СОЭ мы можем увидеть возможности, которые дает современная медицина.
Что важно для врача?
Врач-клиницист должен получить достоверную информацию по анализам, чтобы правильно ее интерпретировать, учитывая все факторы, и в результате назначить эффективное лечение. Важно стандартизировать лабораторные процессы и соблюдать все этапы исследования: преаналитический (назначение врачом анализов, подготовка и сбор материала, хранение и транспортировка), аналитический (исследование, контроль качества и обработка анализа) и постаналитический (интерпретация результата, диагноз и лечение).
Когда мы подходим к вопросу о правильной интерпретации результата анализа, важно понимать, каким методом проводилось измерение и на каком оборудовании, использовался ли ручной метод или автоматический. Если говорить о выдаче результата на автоматическом анализаторе, то такие факторы, как техническое обслуживание, калибровка, правильность проведения ежедневного обслуживания прибора, частота выполнения контроля качества (ВКК), оценка результатов графика Леви — Дженнингса, работа оператора и сроки годности реагентов, играют ключевую роль.
Различия классических методов
Классический метод определения СОЭ основывается на способности эритроцитов при лишении возможности свертывания крови (с добавленным антикоагулянтом) оседать под действием силы тяжести в присутствии белков острой фазы воспаления: фибриногена, C-реактивного белка, церулоплазмина, иммуноглобулинов и др.
Скорость, с которой происходит оседание эритроцитов, в основном определяется степенью их агрегации, т. е. способностью «слипаться». Изменение СОЭ может служить косвенным признаком текущего воспалительного или иного патологического процесса.

Метод Вестергрена для измерения СОЭ, предложенный ICSH, обеспечивал воспроизводимость в течение почти столетия. Со временем использование одного и того же метода позволило установить сопоставимые эталонные значения в одной и той же лаборатории и даже между различными учреждениями по всему миру. Метод Вестергрена был принят ICSH в качестве золотого стандарта измерения СОЭ в 1973 году. Даже после появления автоматических машин он по-прежнему признавался как ICSH, так и CLSI.
ICSH признает в качестве эталонного метода для определения СОЭ седиментацию неразбавленной крови с антикоагулянтом ЭДTA в традиционных пипетках Вестергрена.
Факторы, влияющие на СОЭ
 Таковых множество, например, пол, возраст, беременность, условия окружающей среды. Влияют на референсные нормы и популяционные факторы: генотипические и фенотипические характеристики в зависимости от генетической популяции (европейцы, жители Восточной Азии, Ближнего и Среднего Востока и Центральной Азии, индейцы, тихоокеанское население, африканцы к югу от Сахары, прочее население на данной территории со специфическими особенностями).
Таковых множество, например, пол, возраст, беременность, условия окружающей среды. Влияют на референсные нормы и популяционные факторы: генотипические и фенотипические характеристики в зависимости от генетической популяции (европейцы, жители Восточной Азии, Ближнего и Среднего Востока и Центральной Азии, индейцы, тихоокеанское население, африканцы к югу от Сахары, прочее население на данной территории со специфическими особенностями).
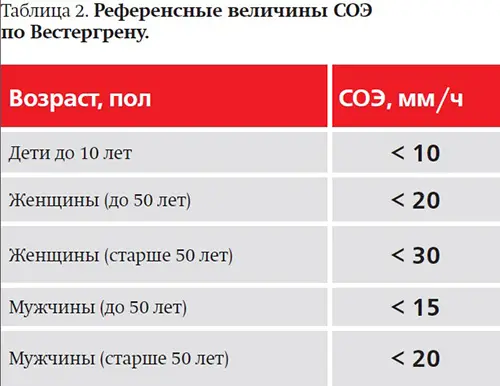
Нормы СОЭ по Вестергрену
Исходя из огромного количества факторов, влияющих на СОЭ, референсные нормы должны определяться каждой лабораторией самостоятельно. В табл. 2 приведены примеры норм СОЭ.
Величины СОЭ постепенно повышаются с возрастом: примерно на 0,8 мм/ч каждые 5 лет. У беременных СОЭ обычно повышена начиная с 4-го месяца беременности, к ее концу достигает пика (40–50 мм/ч) и возвращается к норме после родов. Необходимо констатировать, что попытки адаптировать референсные величины СОЭ для метода Вестергрена и метода Панченкова нельзя считать научно обоснованными.
Недостатки классических методов
На результаты СОЭ влияют:
- оборудование и реактивы — использование многоразовых нестандартных капилляров (невозможность добиться идеальной чистоты внутренней поверхности капилляра), вариабельность ширины просвета и качества внутренней поверхности капилляра, разведение неподходящим антикоагулянтом;
- ошибки разведения — соотношение «кровь/цитрат» нарушено;
- организация работы — механические воздействия (вибрации поверхности со штативом), невозможность обеспечить вертикальное расположение капилляров, недостаточное перемешивание пробы с антикоагулянтом после взятия и перед началом анализа;
- температура — изменение температуры на 1 градус изменяет вязкость плазмы на 3 %;
- освещение — попадание на капилляры прямых солнечных лучей, а также потоков воздуха от кондиционера или обогревателя;
- время — при постановке 10 капилляров разница между первым и последним может достигать 270 секунд. Изменение СОЭ в течение 5 минут может достигать 10 мм/ч (в патологических случаях);
- гематокрит (HCT) — низкий уровень гематокрита (<35 %) сопровождается «увеличением» СОЭ. Для получения правильного результата необходим пересчет по формуле Фабри;
- вязкость плазмы — снижение вязкости увеличивает результат СОЭ, а повышение вязкости снижает;
- средний объем эритроцитов (MCV) — низкий MCV соответствует уменьшенному размеру эритроцитов, а значит происходит снижение СОЭ. Высокий MCV соответствует увеличенному размеру эритроцитов, происходит увеличение СОЭ;
- нет стандартов качества, а только описание метода и рекомендации по проведению анализа;
- отсутствие системы калибровки и контроля качества.
Основные ограничивающие факторы классических методов определения СОЭ: длительность исследования (1 час), отсутствие стандартизации метода.
Рекомендации ICSH по стандартизации СОЭ
Признавая необходимость стандартизации измерения СОЭ, ICSH дает следующие рекомендации:
- эталонный метод измерения СОЭ должен основываться на методе Вестергрена, который является специфическим тестом для определения СОЭ;
- следует использовать либо цельную кровь с антикоагулянтом ЭДТА, а затем разбавленную цитратом натрия или физиологическим раствором (4:1), либо цельную кровь с антикоагулянтом и цитрат натрия (4:1) в пробирках Вестергрена;
- пробирки для СОЭ могут быть стеклянными или пластиковыми (со специфическими характеристиками). Они должны быть бесцветными. Минимальная шкала осадконакопления — 200 мм, минимальное отверстие — 2,55 мм.
В список методов, одобренных CLSI, включена методика количественной капиллярной фотометрии, которая позволяет преодолеть ограничения и устранить недостатки методов, базирующихся на оседании агрегатов эритроцитов. Она основывается на определении скорости агрегации эритроцитов в течение первых 20 секунд процесса (измеряет агрегацию на первой стадии и математическими расчетами проецирует ее через 60 минут), каждая проба измеряется пропусканием света 1 000 раз. Технология «остановленной струи» моделирует давление крови, образующееся в результате работы сердца: кровь в капилляре ускоряется и немедленно останавливается в потоке (см. рисунок).
При использовании автоматических анализаторов нивелируются многие факторы классических методов, такие как температура в помещении низкий уровень гематокрита, освещение, время, а главное — происходит стандартизация анализа.
Рисунок. Технология «остановленной струи».
Интерпретация результатов врачом
Таким образом, для правильной интерпретации результата СОЭ врач должен учитывать, каким методом и при каких условиях проведен анализ.
При этом необходимо принимать во внимание результаты общего анализа крови, измеряемые и расчетные показатели, полученные на автоматическом гематологическом анализаторе. Только после полной оценки аналитической системы и клинической картины пациента можно делать какие-либо выводы.
Аптинов М.М. – руководитель учебного центра компании West Medica
Скорость оседания эритроцитов (СОЭ) – показатель, определение которого входит в общий анализ крови. Это неспецифический лабораторный скрининговый тест, изменение которого может служить косвенным признаком текущего воспалительного или иных патологических процессов, таких как злокачественные опухоли и диффузные заболевания соединительной ткани.
Скорость оседания эритроцитов определяют в разведенной цитратом крови за определенный промежуток времени (1час) и выражают в мм за 1 час.Значение СОЭ определяют как расстояние от нижней части поверхностного мениска (прозрачная плазма) до верхней части осевших эритроцитов в вертикальном столбце стабилизированной цитратом цельной крови.
Удельная масса эритроцитов выше, чем удельная масса плазмы, поэтому в пробирке при наличии антикоагулянта (цитрата натрия) под действием силы тяжести эритроциты оседают на дно. Процесс оседания (седиментации) эритроцитов можно разделить на 3 фазы, которые происходят с разной скоростью:
- Первая фаза:медленное оседание отдельных эритроцитов.
- Вторая фаза:образование агрегатов эритроцитов (т.н. «монетные столбики»), ускорение оседания.
- Третья фаза:образование множества агрегатов эритроцитов и их «упаковка», оседание замедляется и постепенно прекращается.
Показатель СОЭ меняется в зависимости от множества физиологических и патологических факторов. Значения СОЭ у женщин несколько выше, чем у мужчин. Изменения белкового состава крови при беременности ведут к повышению СОЭ в этот период. Снижение содержания эритроцитов в крови (анемия) приводит к ускорению СОЭ и, напротив, повышение содержания эритроцитов в крови замедляет скорость седиментации. В течение дня возможно колебание значений, максимальный уровень отмечается в дневное время.
Основным фактором, влияющим на образование «монетных столбиков» при оседании эритроцитов является белковый состав плазмы крови. Острофазные белки, адсорбируясь на поверхности эритроцитов, снижают их заряд и отталкивание друг от друга, способствуют образованию монетных столбиков и ускоренному оседанию эритроцитов. Повышение уровнябелков острой фазы, например, С-реактивного белка, гаптоглобина, альфа-1-антитрипсина и др., при остром воспалении приводит к повышению СОЭ.
При острых воспалительных и инфекционных процессах изменение СОЭ отмечается через 24 ч после повышения температуры и увеличения числа лейкоцитов. При хроническом воспалении повышение СОЭ обусловлено увеличением концентрации фибриногена и иммуноглобулинов. Определение СОЭ в динамике, в комплексе с другими тестами, используют в контроле эффективности лечения воспалительных и инфекционных заболеваний.
Методы определения СОЭ
Метод Панченкова
- Капилляр Панченкова.Стандартный стеклянный капилляр для определения СОЭ: длина – 172 мм; наружный диаметр – 5 мм; диаметр отверстия – 1,0 мм; четкая коричневая градуировка от 0 до 10 см, шаг шкалы – 1,0 мм; верхнее деление шкалы отмечено «0» и буквой «К» (кровь), напротив деления 50 имеется буква «Р» (реактив).
- Прибор ПР-3 (СОЭ-метр, аппарат Панченкова) –представляет собой пластиковый штатив с гнездами для установки 20 капилляров.
- Время измерения: один час.
Процедура определения:
- Подготовить 5% раствор цитрата натрия и внести на часовое стекло.
- Промыть капилляр 5% раствором цитрата натрия.
- Произвести забор капиллярной крови в промытый капилляр.
- Перенести кровь из капилляра на часовое стекло.
- Повторить шаги 3 и 4.
- Перемешать кровь с цитратом натрия на часовом стекле и вновь заполнить капилляр.
- Установить капилляр в штатив Панченкова. Запустить таймер для каждого капилляра отдельно.
- Через 1 час определить СОЭ по высоте столба прозрачной плазмы.
Метод Вестергрена
- Стандартные размеры капилляра: длина: 300 мм± 1,5 мм;диаметр: 2,55 мм± 0,15 мм
- Стандартные температура (18-25˚С) и условия (не позже 2 ч после взятия крови).
- Время измерения: один час.
Процедура определения:
- При взятии пробы венозной крови смешать ее с 5% раствором цитрата натрия в соотношении 4+1.
- Произвести забор капиллярной крови в капилляр Вестергрена.
- Установить капилляр вертикально. Запустить таймер для каждого капилляра отдельно.
- Через 1 час определить СОЭ по высоте столба прозрачной плазмы.
Модифицированный метод Вестергрена: Система Ves-matic (Diesse – Италия).
- Объем пробы: 1 мл венозной крови
- Пластиковые пробирки (вакуумные и простые)
- Безопасность оператора (измерение выполняется в закрытых пробирках)
- Автоматическое перемешивание
- Измерение за 20 минут (10 минбыстрый режим)
- Угол наклона пробирки: 18°
- Температурная коррекция результатов по номограмме Менли
- Простота использования.
- Объективность измерения (результат не зависит от оператора).
- Встроенный термопринтер.
Процедура определения:
- Произвести забор венозной крови до метки в пробирку (вакуумную или простую), содержащую раствор цитрата натрия.
- Перемешать кровь с цитратом натрия в пробирке.
- Установить пробирки в анализатор СОЭ Ves-matic.
- Нажать кнопку Test для запуска измерения.
- Через 20 (или 10) минут анализатор автоматически определит СОЭ для 10, 20 или 30 проб.
Использование для определения СОЭ анализаторов серии Ves-matic позволяет не только повысить скорость анализа, но и существенно повышает точность полученных результатов, т.к., полностью исключает влияние субъективного фактора на результат определения.
Анализаторы серии Ves-matic, производитель Diesse – Италия
VES-MATIC 20 – Стационарный настольный автоматический СОЭ-метр на 20 позиций с перемешиванием проб крови и измерением результатов. Оптимальный прибор для средних и больших лабораторий. Кровь, собранная в специальные пробирки, тщательно перемешивается прибором. Ротор прибора вращается с заданной скоростью (1 поворот каждые 1,5 с). Посредством цифрового датчика прибор автоматически определяет уровень осаждения эритроцитов, данные рассчитываются и выводятся на принтер и дисплей. Время измерения 20 минут. Производительность: до 60 тестов в час. Память на 3 последних цикла измерения (до 60 тестов). 4 режима измерения. Клавиатура: 12 функциональных клавиш.
Сравнение значений СОЭ (мм/час), определенных двумя методами
Результаты сравнения результатов определения СОЭ методом Панченкова и Вестергрена представлены в Таблице 1 и на Рис. 1-2. Как видно из представленных данных, методы Панченкова и Вестергрена дают сходные результаты лишь в диапазоне нормальных значений СОЭ (рис.1, табл.1). В области высоких значений метод Вестергрена показывает более высокие уровни СОЭ (Табл.1).
Таблица 1. Пример результатов СОЭ у одних и тех же пациентов, определенных методом Панченкова и методом Вестергрена
|
метод Панченкова |
метод Вестергрена |
|
2 |
2 |
|
4 |
4 |
|
6 |
6 |
|
8 |
8 |
|
10 |
10 |
|
14 |
15 |
|
16 |
17 |
|
18 |
20 |
|
20 |
22 |
|
30 |
35 |
|
40 |
50 |
|
50 |
65 |
|
60 |
80 |
|
70 |
100 |
|
80 |
120 |
|
— |
140 |
|
— |
160 |
Факторы, влияющие на определение СОЭ:
- Гематокрит
- Температура анализа
- Время хранения пробы (не более 4 ч при комнатной температуре)
- Антикоагулянт (рекомендован цитрат Na)
- Вертикальность пробирки / капилляра
- Длина пробирки / капилляра
- Внутренний диаметр пробирки / капилляра
- Вязкость плазмы
- Степень разведения крови (рекомендуемое разведение 1:5)
Таблица 2. Диапазон нормальных значений СОЭ
|
Группы пациентов |
Значение СОЭ, мм/час |
||
|
метод Панченкова |
метод Вестергрена |
||
|
Дети (до 17 лет) |
4 – 11 |
2 – 10 |
|
|
Мужчины |
(17–50 лет) |
2 – 10 |
2 – 15 |
|
(>50 лет) |
2 – 20 |
||
|
Женщины |
(17–50 лет) |
2 – 15 |
2 – 20 |
|
(>50 лет) |
2 – 30 |
Показания к назначению анализа:
- Воспалительные заболевания;
- Инфекции;
- Подозрение на новообразования;
- Скрининговое обследование при профилактических осмотрах.
Измерение СОЭ необходимо рассматривать как скрининговый тест, который не имеет специфичности для какого-то определенного заболевания и может использоваться в качестве вспомогательного диагностического теста.
Причины изменения СОЭ
Повышение (ускорение СОЭ):
Физиологическое
- Пожилой возраст;
- У женщин во время беременности, менструации, в послеродовом периоде.
Патологическое
- Воспалительные процессы;
- Интоксикации;
- Острые и хронические инфекции (пневмония, остеомиелит, туберкулез, сифилис);
- Аутоиммунные заболевания (коллагенозы);
- Инфаркт миокарда;
- Травмы, переломы костей;
- Состояние после шока, операционных вмешательств;
- Анемии, состояние после кровопотери;
- Заболевания почек (хронический нефрит, нефротический синдром);
- Злокачественные опухоли;
- Парапротеинемии (миеломная болезнь, макроглобулинемия Вальденстрема);
- Гиперфибриногенемия;
- Прием лекарственных препаратов (эстрогенов, глюкокортикоидов)
Понижение (замедление СОЭ):
- Голодание, снижение мышечной массы;
- Прием кортикостероидов;
- Беременность (особенно 1 и 2 семестр);
- Вегетарианская диета;
- Гипергидратация;
- Миодистрофии.
В России и СНГ для определения СОЭ широко используется метод Панченкова, который имеет ряд недостатков:
- возможность использовать для анализа только капиллярную кровь,
- необходимость подготовки антикоагулянта и мытья капилляров,
- отсутствие автоматических приборов для измерения.
- субъективность ручного метода
В западных странах в широко используется метод Вестергрена. В 1977 г. Международный комитет по стандартизации в гематологии (ICSH – InternationalCommitteeforStandardizationinHematology) рекомендовал применение метода Вестергрена по всему миру. Обычно определение СОЭ производится с помощью автоматических анализаторов, в частности с помощью системы Ves-matic (Diesse, Италия). В России они появились в 2005 году и сталиочень популярными.
Преимущества метода Вестергрена с помощью системы Ves-matic:
- Сокращение времени анализа в 2 – 6 раз (10 или 20 минут).
- Точность и объективность (на результат анализа не влияет человеческий фактор).
- Безопасность – применение стандартных одноразовых пробирок с цитратом натрия (оптимальное соотношение кровь/цитрат). уменьшение контакта с кровью. Нет необходимости мыть капилляры.
- Удобствои простота выполнения.
- Стандартизованное перемешивание – количество переворачиваний пробирок – 40 раз.
- Стандартизация выполнения анализа (коррекция результатов в зависимости от температуры по номограмме Менли).
- Возможность использования считывателя штрих-кода (ускорение регистрации и устранение ошибок).
- Возможность подключения к информационной сети.
Литература
- Луговская С.А. и др. «Лабораторная гематология», 2006, «Триада», г.Тверь.
- InternationalCouncilforStandardizationinHaematology (Expert Panel on Blood Rheology).ICSH recommendations for measurement of erythrocyte sedimentation rate. J Clin Pathol 1993; 46:198 – 203.
- Tietz N.W. et al. Clinical Guide to Laboratory Tests, 3rd ed. AACC 1995.
- F.C Prischl and J.D. Schwarzmeier. Automated Determination of the Erythrocyte Sedimentation Rate. I. Med. Univ. — Klinik, Lazarettgasse 14, A-1090 Vienna, Austria.
