- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Вершинина С.С.
1
Усов В.В.
1
Рева И.В.
1, 2
1 ДВФУ, Школа Биомедицин, ФГАОУ ВО «Дальневосточный федеральный университет»
2 Международный медицинский научно-образовательный центр
Для проведения цитологического исследования щитовидной железы выполняется тонкоигольная аспирационная биопсия (ТАБ). Однако, при некоторых узлах, особенно кистозных, даже повторные ТАБ могут оставаться неинформативными, а злокачественный процесс может быть не диагностирован. Иногда в случае получения заключения «неинформативное исследование» врач может порекомендовать повторную процедуру. Принято считать, что излишек крови в мазке способен отрицательно повлиять на достоверность результата. С целью совершенствования диагностики аспиратов при ТАБ щитовидной железы был проведён анализ цитологической картины с учётом характеристики форменных элементов крови, когда выдавалось заключение «неинформативное исследование». Наибольший интерес в мазках вызывает картина морфологических изменений эритроцитов. Наличие большого количества эритроцитов в аспирате свидетельствует не только о риске малигнизации, но также может указать на связь патологии щитовидной железы с патологическими процессами, происходящими в других органах и системах. Проявление эндокринной патологии щитовидной железы может включать в себя широкий спектр заболеваний, охватывающих поражения диффузной нейроэндокринной системы организма: наличие нейроэндокринных опухолей (НЭО) легких, желудочно-кишечного тракта, вилочковой железы, молочной железы и простаты, а также параганглиев по всему телу, а не только в щитовидной железе. Наши данные об изменениях эритроцитов в структуре мазков, полученных при ТАБ щитовидной железы, расширяют диагностический ресурс и могут быть использованы для назначения дополнительных диагностических мероприятий с целью исследования других органов и систем.
щитовидная железа
узловые образования
тонкоигольная аспирационная биопсия
цитологическое исследование
1. Серёгин С.С. Оптимизация диагностики узловых образований щитовидной железы на этапе специализированной амбулаторной помощи: автореф. дис. … канд. мед. наук / Сергей Сергеевич Серёгин – Курск, 2014. – 166 с.
2. Валдина Е.А. Заболевания щитовидной железы: Руководство / Е.А. Валдина. – СПб.: Питер, 2006. – 355 с.
3. Губанова А.Б., Фрейнд Г.Г. Значение тонкоигольной аспирационной биопсии в диагностике узловых образований щитовидной железы / А.Б. Губанова, Г.Г. Фрейнд // Пермский медицинский журнал. – 2014. – Том. 31, №1. – С.78–83
4. Делягин В.М. Диагностика и дифференциальная диагностика заболеваний щитовидной железы / В.М. Делягин // Практическая медицина. – 2008. – Том.27, №3. – С. 38–42.
5. Черников Р.А., Воробьев С.Л., Слепцов И.В., Семенов А.А., Чинчук И.К., Макарьин В.А., Куляш А.Г., Успенская А.А., Тимофеева Н.И., Новокшонов К.Ю., Карелина Ю.В., Федоров Е.В., Ишейская М.С., Федотов Ю.Н., Бубнов А.Н. онкоигольная аспирационная биопсия щитовидной железы (диагностические возможности, технические аспекты и анализ результатов применения метода). // Клиническая и экспериментальная тиреоидеология. – 2013. – Том.9, №4. – С. 32–38.
6. Федотов Ю.Н., Воробьев С.Л., Черников Р.А., Тимофеева Н.И., Семенов А.А., Слепцов И.В., Успенская А.А., Абдулхаликов А.А., Бубнов А.Н., Чинчук И.К. Тонкоигольная аспирационная биопсия в диагностике заболеваний щитовидной железы. Корреляция между заключением цитолога и гистолога, технические аспекты. // Клиническая и экспериментальная тиреоидеология. – 2009. – Т.5, №4. – С. 28–32.
7. Uyar O., Cetin B., Aksel B. et al. Malignancy in Solitary Thyroid Nodules: Evaluation of Risk Factors / O. Uyar, B. Cetin, B. Aksel et al. //Oncol. Res. Treat. – 2017. Vol.40, N6/ – P. 360–363.
8. Valderrabano P, Khazai L, Thompson ZJ, et al. Association of Tumor Size With Histologic and Clinical Outcomes Among Patients With Cytologically Indeterminate ThyroidNodules / P. Valderrabano, L. Khazai, Z.J. Thompson et al. // JAMA Otolaryngol. Head Neck Surg. – 2018. – Vol.144, №9. – P. 788–795.
Актуальность. Достоверность диагностики патологии щитовидной железы (ЩЖ) остается актуальной. Не решена проблема диагностических ошибок – как установление несуществующего злокачественного процесса в доброкачественных узлах, так пропуск патологии, что диктует необходимость совершенствования как техники проведения диагностических манипуляций, так и повышения квалификации не только среднего персонала цитологических лабораторий, но и врачей – цитологов [1]. Цитологическое заключение является обоснованием для метода лечения патологии ЩЖ. Прогноз при узловых образованиях ЩЖ во многом зависит от стадии развития опухоли, выявленной при первичном обследовании. При небольших размерах узлов, наличии высокодифференцированных карцином и отсутствии метастазов выживаемость после хирургического лечения превышает 90 % [2]. В связи с этим остро стоит вопрос о ранней диагностике всех форм очаговых образований ЩЖ. Последние десятилетия ознаменовались широким внедрением в клиническую практику современных инструментальных и лабораторных методов, позволяющих выделить весьма незначительные изменения в структуре и функции щитовидной железы на доклиническом этапе. Морфологическое исследование клеточного состава материала, полученного при тонкоигольной аспирационной биопсии (ТАБ), является краеугольным камнем в дооперационной дифференциальной диагностике доброкачественных и злокачественных узлов щитовидной железы (ЩЖ) [3, 4]. Внедрение ТАБ в медицинскую практику существенно повлияло на изменение тактики при лечении узловых заболевании ЩЖ. Этотметод позволяет практически безошибочно выявить доброкачественные коллоидные узлы и такие виды злокачественных опухолей как папиллярный, медуллярный и анапластический раки. Однако существует проблема ложно позитивных и ложно негативных цитологических заключений. Так до данным некоторых авторов [5], специфичность заключений при фолликулярном раке составляет 16,29 %, неинформативность заключений при доброкачественных заболеваниях достигает 8 %. Большая проблема в диагностике существует при наличии коллоидных узлов, тиреоидита Хашимото, подострого тиреоидита. При цитологическом заключении “фолликулярная неоплазия” злокачественное поражение было установлено при гистологическом исследовании операционного материала у 16,3 % пациентов [6]. При наличии узлов 1,0 см и более вероятность ложноотрицательного заключения достигает 53,0 % [7]. Патология щитовидной железы не всегда является первичной, она может являться отражением развивающихся проблем в других органах: печени, почках, желудочно- кишечном тракте. Хотя цитологическое исследование аспирата, полученного при помощи ТАБ может выявить наличие заболеваний щитовидной железы: тиреоидита, рака или кисты, но и отсутствие атипичных и измененных клеток в полученном материале также не является гарантией отсутствия нарушений структуры и функции щитовидной железы. При получении заключения «неинформативное исследование» врач может рекомендовать проведение повторной процедуры. Принято считать, что избыточное количество крови в мазке способно отрицательно повлиять на достоверность результата. При некоторых узловых образованиях, особенно кистозных, повторные ТАБ также могут оставаться неинформативными, хотя при гистологическом исследовании операционного материала диагностируется рак ЩЖ [8].
С целью совершенствования диагностики цитологических препаратов при ТАБ щитовидной железы нами проведён анализ морфологической картины клеток аспирата в случае получения заключения «неинформативное исследование», учитывая все характеристики форменных элементов крови.
Материалы и методы исследования
Исследование проведено с учётом положений Хельсинской декларации: было получено информированное согласие пациентов, а в случае недееспособности его опекунов (2013), положительное решение по поводу дизайна исследования от этического комитета ФГАОУ ВО «Дальневосточный Федеральный Университет». Все пациенты обследованы согласно протоколу с заполнением медицинской карты больного формы № 043/у. По клиническим показаниям производили забор материала по стандартам, принятым ВОЗ от 16.01.2016. Были приготовлены мазки из материала, полученного с помощью классического метода ТАБ щитовидной железы у пациентов с диффузным и узловым зобом (ДУЗ). Исследование выполнено на материале 23 пациентов, из которых 18 были женщины, преимущественно в постменопаузе, и у 5 мужчин. Только 2 пациентки находились в репродуктивном возрасте: 29 и 48 лет. Самой старшей пациентке было 73 года. ТАБ выполняли из трёх точек под контролем УЗИ. В некоторых случаях по показаниям с целью большей достоверности биопсию проводили из 5 точек. При этом не было найдено признаков малигнизации и у 14 пациентов. Атипичные клетки были выявлены у 2 пациенток в возрасте 29 и 48 лет. У 2 пациентов цитологический препарат оказался неинформативным. Окрашивание мазков проводили по классической стандартной схеме, принятой для окрашивания мазков, полученных с помощью ТАБ щитовидной железы. Результаты оценивали, используя микроскоп Olympus Bx52 c цифровой камерой PD x 25, оснащенный лицензионным фирменным программным обеспечением.
Результаты исследования и их обсуждение
В наших исследованиях неинформативные результаты были только в 9,5 % случаев. Нами, как и другими авторами, установлено, что среди пациентов с патологией щитовидной железы преобладают женщины. Злокачественные формы новообразований чаще встречаются и диагностируются в репродуктивном возрасте. Большая часть пациентов имела доброкачественное течение ДУЗ, только в двух случаях поставлен диагноз злокачественного новообразования щитовидной железы. Морфологическая картина мазков при диагностике процессов в щитовидной железы укладывалась в рамки классических описаний различных вариантов патологии. В двух случаях в связи с получением неинформативного материала проводили дополнительный просмотр цитологических препаратов, так как в мазке мы идентифицировали не только многочисленные форменные элементы крови, но и эпителиоциты с одним или двумя ядрами, а также многоядерные и без ядер. По нашим данным, в большинстве случаев при кистозных поражениях (81 %) в биоптатах обнаруживали примесь крови. Кроме этого, в мазке идентифицировали большое количество лейкоцитов, среди которых преобладали сегментоядерные нейтрофилы. Наибольший интерес в мазках вызывает картина морфологических изменений эритроцитов. Были обнаружены многочисленные эхиноциты, а также единичные красные клетки крови с ядрами и узким ободком цитоплазмы. В мазках также были найдены эритроциты, овальные и неправильной формы. Таким образом, в мазках, выполненных с помощью ТАБ щитовидной железы, выявлен существенно выраженный пойкилоцитоз и анизоцитоз эритроцитов. Идентифицированы эхиноциты, клетки круглой формы с различными отростками, похожими на шипы, появление которых может быть связано с эндотоксикоз в следствиепатологии ЖКТ или почечной недостаточностью. Найдены дакриоциты, которые характеризуются как клетки овальной формы с заострённым концом. Подобная форма эритроцитов очень характерна для патологии костного мозга, а также может быть следствием дефицита железа в организме и хронической железодефицитной анемии. Такие клетки появляются при патологии ЖКТ, почечной недостаточности. Также нами были выявлены акантоциты, клетки с конусообразными отростками, расположены на значительном расстоянии друг от друга. Их наличие характерно для патологии печени. Отмечены и эритроциты стареющих и патологических форм, а также гипохромные эритроциты. Известно, что появление пузырчатых клеток имеет не ясную этиологию и связано с тем, что на поверхности эритроцита формируется образование в виде пузырька, что также наблюдаются при тяжёлых формах анемии. В мазках также обнаруживали лимфоциты неправильной формы, больших размеров, с неправильными контурами. ТАБ является малоинвазивным методом, который применяется в амбулаторных условиях, хорошо переносится пациентами. В связи с этим он является наиболее востребованным для цитологической диагностики патологии щитовидной железы. Многие исследователи отмечают, что достаточное количество материала для исследования удается получить только в половине случаев. Однако проявление эндокринной патологии щитовидной железы может означать наличие широкого спектра заболеваний, в том числе поражения диффузной нейроэндокринной системы организма [8]: наличие нейроэндокринных опухолей (НЭО) легких, желудочно-кишечного тракта, вилочковой железы, молочной железы и простаты, а также параганглиев во всем теле, а не только в щитовидной железе. Понимание механизмов патологических процессов становится все более сложным в связи с увеличением числа научных данных, свидетельствующих о наличии связи между различными системами органов путем молекулярных и клеточных взаимодействий, возможной индукции патологических изменений в отдаленных органах, которые как бы напрямую не связаны с первичным патологическим процессом [7, 8]. Тщательный анализ ложноотрицательных случаев, когда при цитологическом исследовании не выявлены атипичные клетки, показал, что в большинстве таких случаев допущены ошибки интерпретации. То есть диагноз не был поставлен, так как не было клинической настороженности относительно возможности наличия злокачественного новообразования щитовидной железы, а реальные данные, позволяющие подозревать эту патологию были пропущены или неверно интерпретированы. Чувствительность ТАБ для выявления малигнизации узловых и диффузных заболеваний щитовидной железы составляет по данным большинства авторов 44,3 %, а вероятность ошибки при заключении о наличии доброкачественного процесса составляет 3,5 %.
Интерпретационные ошибки, связанные с редкими находками клеток с выраженными признаками злокачественности, заставляют искать причины развития изменений щитовидной железы в патологии других органов и систем, которая может быть ассоциирована с ДУЗ. По нашему мнению, ложноотрицательные данные, полученные в результате ТАБ, учитывая риск малигнизации доброкачественных образований щитовидной железы, требуют более пристального, тщательного и вдумчивого анализа полученных мазков. Картина элементов крови в мазке свидетельствует не только о риске малигнизации. Наши данные об изменениях эритроцитов в структуре мазков, полученных при ТАБ щитовидной железы, расширяют диагностический ресурс и могут быть использованы для назначения дополнительных диагностических мероприятий других органов и систем.
Работа выполнена при поддержке научного фонда ДВФУ, в рамках государственного задания 17.5740.2017/6.7.
Библиографическая ссылка
Вершинина С.С., Усов В.В., Рева И.В. ЗНАЧЕНИЕ РАСШИРЕННОГО ДИАГНОСТИЧЕСКОГО АНАЛИЗА ЦИТОГРАММЫ ПРИ ТОНКОИГОЛЬНОЙ АСПИРАЦИОННОЙ БИОПСИИ (ТАБ) ЩИТОВИДНОЙ ЖЕЛЕЗЫ // Научное обозрение. Педагогические науки. – 2019. – № 5-4.
– С. 36-39;
URL: https://science-pedagogy.ru/ru/article/view?id=2219 (дата обращения: 25.06.2023).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Пункция щитовидной железы — процедура, во время которой в железу вводят иглу, чтобы получить образец ткани для исследования. Данная манипуляция называется тонкоигольной аспирационной биопсией. Ее проводят, когда в щитовидной железе обнаруживают узел, как правило, чтобы разобраться, является ли он злокачественным.

Наш эксперт в этой сфере:

Сергеев Пётр Сергеевич
Заместитель главного врача по лечебной работе. Врач-онколог, хирург, химиотерапевт, к.м.н.
Щитовидная железа — небольшой эндокринный орган, который находится под кожей на передней поверхности шеи. Она имеет форму буквы «Н» или бабочки, состоит из двух долей, соединенных узким перешейком. Щитовидная железа весит всего 12–25 г, ее объем составляет до 25 мл у мужчин и до 18 мл у женщин. Она накапливает йод и вырабатывает гормоны, которые влияют на многие процессы в организме, участвуют в регуляции обмена веществ, роста отдельных клеток и организма в целом.
У некоторых людей в щитовидной железе возникают уплотнения — узелки. Чаще всего это доброкачественное разрастание нормальной ткани, киста, проявление хронического воспаления, многоузлового зоба, эндемического зоба, связанного с недостатком йода. Злокачественными являются менее 5% всех узелков, обнаруживаемых в щитовидной железе. В ряде случаев установить точный диагноз можно только после биопсии.
Тонкоигольная аспирационная биопсия щитовидной железы — безопасный и информативный метод диагностики, который обладает многими преимуществами:
- Высокая точность диагностики — 95%.
- Надежность: в большинстве случаев можно достоверно судить о том, является ли узел в щитовидной железе доброкачественным или злокачественным.
- Чтобы получить образец ткани, не нужно делать разрез и применять общую анестезию.
- При применении местной анестезии процедура является совершенно безболезненной.
- Короткий восстановительный период.
В каких случаях необходима пункция щитовидной железы?
Обычно узлы в щитовидной железе выявляет врач-эндокринолог во время пальпации (ощупывания), либо их обнаруживают в ходе УЗИ. Иногда встречаются большие узлы, которые заметны под кожей, деформируют шею, нарушают дыхание и глотание.
Некоторым пациентам достаточно пройти ультразвуковое исследование, компьютерную томографию шеи и сдать анализ крови на гормоны. Эти методы диагностики могут показать, что узел не является злокачественным. Но в большинстве случаев диагноз приходится уточнять с помощью пункции и тонкоигольной биопсии.
Заподозрить злокачественный характер узла во время УЗИ можно по некоторым признакам:
- низкая эхогенность (темный цвет на снимках);
- неоднородная структура;
- отсутствие вокруг узла темного ободка Хало — обычно он выявляется при доброкачественных образованиях;
- неровные, нечеткие границы;
- неправильная форма;
- наличие уплотнений — кальцинатов;
- обильное или, напротив, скудное кровоснабжение;
- увеличение лимфатических узлов — это может говорить о том, что они тоже поражены злокачественной опухолью.
Риск того, что узел окажется злокачественным, повышен у людей с отягощенным семейным анамнезом (рак щитовидной железы у близких родственников), у тех, кто ранее страдал раком эндокринных органов, подвергался воздействию ионизирующих излучений.
В соответствии с современными рекомендациями, диагностическая пункция показана, когда в щитовидной железе обнаружен узел диаметром 1 см и более, который определяется на ощупь.
Врач принимает решение о том, нужно ли проводить пункцию щитовидной железы и биопсию узла, в каждом случае индивидуально, изучив результаты УЗИ и других исследований. Некоторые критерии играют важную роль:
| Факторы, которые свидетельствуют о высоком риске рака щитовидной железы | Факторы, которые указывают на низкий риск злокачественной опухоли (пункцию можно отложить) |
|
|
Вы можете получить консультацию у компетентного специалиста в международной клинике Медика24. Наши врачи работают в соответствии с современными международными стандартами.
Закажите обратный звонок. Мы работаем круглосуточно
Записаться на прием

Сообщение отправлено!
ожидайте звонка, мы свяжемся с вами в ближайшее время
Подготовка к процедуре
Пункция щитовидной железы не требует специальной подготовки. Не нужно корректировать образ жизни, придерживаться специальной диеты и пр. Если пациент постоянно принимает какие-либо лекарства, то их не нужно отменять, за исключением антикоагулянтов. Эти препараты применяются для «разжижения крови» и предотвращения образования тромбов. Из-за них после пункции щитовидной железы может повыситься риск кровотечения. Стоит ли их отменить за несколько дней до процедуры, решает врач.
Обычно тонкоигольную аспирационную биопсию выполняют врачи-эндокринологи. У них это получается лучше, чем у других специалистов, потому что им часто приходится заниматься пальпацией щитовидной железы. Желательно, чтобы пункцию проводил врач, который будет в дальнейшем вести пациента.
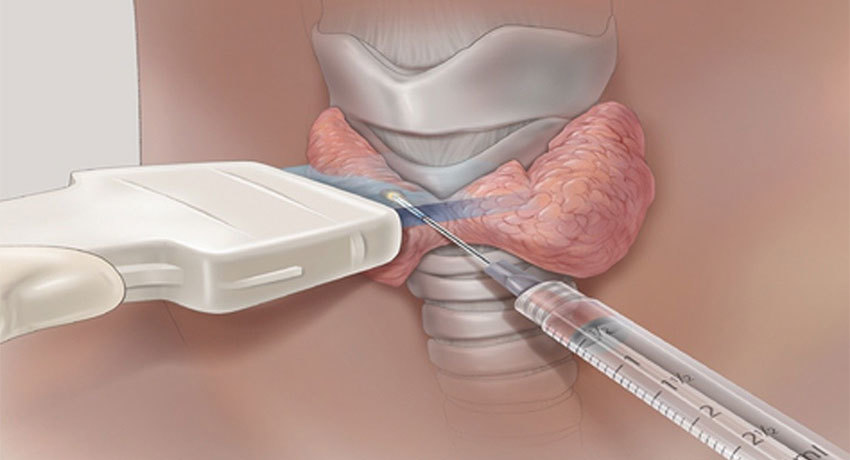
Как проводится пункция?
Диагностическая пункция щитовидной железы в среднем продолжается 20 минут. Во время процедуры пациента обычно укладывают на спину и подкладывают под плечи подушку, чтобы немного запрокинуть голову. Это упрощает доступ к щитовидной железе для врача.
Общий наркоз во время пункции не нужен. Некоторые врачи используют местную анестезию — обкалывают область вмешательства раствором лидокаина. Это позволяет полностью избежать болевых ощущений. Анестезию можно и не проводить. В таком случае ощущения во время пункции будут такими же, как во время укола в вену.
Для аспирационной биопсии используют тонкую иглу (22, 25 или 27 калибра) и шприц объемом 10–20 мл. Для удобства его можно вставить в специальный металлический держатель.
Пункцию щитовидной железы проводят под контролем ультразвука. УЗ-навигация помогает ввести иглу точно в нужное место и не повредить соседние анатомические структуры.
Рекомендуется получить образцы ткани не менее чем из 2 мест — за счет этого снижается риск ошибки. Зачастую делается 3–6 попыток, а некоторые эксперты рекомендуют не менее шести.
Если в щитовидной железе имеется киста (полость с жидкостью), то в нее вводят иглу, аспирируют содержимое, а затем проводят биопсию оставшейся ткани. Жидкость из кисты собирают в отдельную емкость и отправляют на цитологическое исследование.
После процедуры
После того как получены необходимые образцы ткани, иглу извлекают и к месту прокола прикладывают тампон, осуществляя им давление. Когда кровь останавливается, наклеивают пластырь. Его можно снять через несколько часов. Пациента просят медленно сесть, чтобы у него не закружилась голова. За его состоянием наблюдают несколько минут, а затем отпускают в палату или домой.
В течение 1–2 дней в месте пункции могут беспокоить боли. С ними можно справиться с помощью обезболивающих препаратов и холода местно.
Возможные осложнения
Пункция щитовидной железы редко сопровождается осложнениями. Навигация с помощью ультразвука делает эту процедуру еще более безопасной. Случаи распространения злокачественной опухоли из-за введения иглы, повреждения соседних органов, нервов, кровеносных сосудов практически не встречаются.
Чаще всего после тонкоигольной биопсии беспокоят боли и немного меняется цвет кожи в месте укола. Но даже небольшие кровоизлияния на коже — редкость. Описаны единичные случаи, когда развивалось кровотечение в кисту, и
из-за
этого ее приходилось удалять.
Если соблюдаются правила асептики и антисептики, риск инфицирования также крайне маловероятен.

Сообщение отправлено!
ожидайте звонка, мы свяжемся с вами в ближайшее время
Возможны ли ошибки?
Аспирационная биопсия щитовидной железы — довольно точный метод диагностики. Тем не менее, в редких случаях могут происходить ошибки:
- Ложноположительный результат — когда злокачественной опухоли нет, а специалисты лаборатории посчитали, что она есть. Вероятность такой ошибки составляет 3%.
- Ложноотрицательные результаты встречаются менее чем в 5% случаев. При этом в лаборатории не обнаруживают опухолевые клетки, а на самом деле у пациента имеется злокачественная опухоль.
Причины ошибок бывают разными: неопытность врача, который выполнял пункцию, сотрудника лаборатории, особенности гистологического строения разных новообразований. В узелки диаметром менее 1 см бывает сложно попасть иглой, а при размерах более 4 см не удается собрать образцы ткани из всех частей узла.
Если у вашего лечащего врача есть сомнения в диагнозе — получите услугу второго врачебного мнения у специалистов в международной клинике Медика24.
Чего ожидать после того, как придет заключение из лаборатории?
В патоморфологической лаборатории образцы ткани, полученные во время пункции щитовидной железы, изучают под микроскопом, проводят различные исследования, чтобы оценить характеристики клеток.
Спустя несколько дней из лаборатории приходит заключение, в котором указан патоморфологический диагноз:
- «Доброкачественное образование» — такой вердикт выносят по результатам примерно 70% биопсий щитовидной железы. Чаще всего дальнейшего лечения не требуется, узлы нужно контролировать с помощью УЗИ каждые 18 месяцев. У 3% из этих пациентов в дальнейшем обнаруживают злокачественные опухоли.
- «Злокачественное новообразование». Опухолевые клетки находят в 3–7% биоптатов. Точность диагноза составляет 97–99%. У 1–3% пациентов на самом деле нет рака.
- «Подозрение на злокачественное новообразование». Вероятность того, что в данном случае имеется злокачественная опухоль, составляет 60–75%. Обычно таким пациентам назначают хирургическое лечение.
- «Атипия неопределенного значения» (AUS) или «фолликулярное изменение неопределенного значения» (FLUS) — если коротко, то эти термины означают, что в целом клетки выглядят нормальными, но есть некоторые признаки, вызывающие беспокойство. Риск рака у таких пациентов составляет 5–15%. В таком случае врач может назначить повторную биопсию или генетический анализ.
- «Фолликулярное новообразование» или «подозрение на фолликулярное новообразование» — еще один неопределенный патоморфологический диагноз. Риск рака составляет 15–30%. Ситуацию может прояснить генетический анализ. Врач может назначить удаление пораженной половины щитовидной железы — гемитиреоидэктомию, с последующим гистологическим исследованием.
- «Недостаточно клеток для диагностики» — к сожалению, такие ситуации иногда тоже встречаются. Необходима повторная биопсия.
Обратитесь в международную клинику Медика24: наши врачи обладают большим опытом проведения аспирационной тонкоигольной биопсии щитовидной железы. Исследования биоптатов проводятся в современной лаборатории, оснащенной новейшей аппаратурой. Это позволяет существенно повысить эффективность диагностики и свести к минимуму вероятность ошибки. Если онкологический диагноз подтвердится — в нашей клинике можно сразу начать комплексное лечение в соответствии с современными международными рекомендациями.
Материал подготовлен членом международного общества хирургов онкологов EESG, кандидатом медицинских наук Сергеевым Петром Сергеевичем.
Оригинальные работы
ОЦЕНКА РЕЗУЛЬТАТОВ ПОВТОРНЫХ ТАБ У ПАЦИЕНТОВ С УЗЛОВЫМ КОЛЛОИДНЫМ ЗОБОМ (АНАЛИЗ СОБСТВЕННЫХ ДАННЫХ И ОБЗОР ЛИТЕРАТУРЫ)
Семкина Г.В.1, Абросимов А.Ю.2, Абдулхабирова Ф.М.1, Ванушко В.Э.1
1 ФГБУ“Эндокринологический научный центр ”Министерства здравоохранения России, Москва
2 ФГБУ “Медицинскийрадиологический научный центр”Министерства здравоохранения России
Семкина Г.В. — аспирант ФГБУ “Эндокринологический научный центр”; Абросимов А.Ю. — доктор мед. наук, профессор, заведующий клинико-морфологическим отделом ФГБУ “Медицинский радиологический научный центр” Минздравсоцразвития России; Абдулхабирова Ф.М. — кандидат мед. наук, ведущий научный сотрудник отделения терапии с группой патологии метаболизма и ожирения ФГБУ “Эндокринологический научный центр”; Ванушко В.Э. — доктор мед. наук, главный научный сотрудник отдела хирургии эндокринных органов ФГБУ “Эндокринологический научный центр”.
Статья посвящена актуальности применения тонкоигольной аспирационной биопсии ( ТАБ), а также целесообразности проведения повторной (ТАБ) у пациентов с первоначально доброкачественным заключением. В данном исследовании участвовало 120 пациентов, которым выполнили ТАБ, по результатам которой был диагностирован узловой коллоидный зоб. При проведении повторной пункции пациентов с доброкачественным новообразованием щитовидной железы цитологический диагноз сменился у 16,6% больных (n = 20), при этом смена заключения с доброкачественного на “подозрительное на злокачественное” произошла всего у одного больного (0,8%). Длительное наблюдение пациентов с изначально доброкачественным заключением приводит к увеличению числа повторных биопсий, что не только невыгодно, с точки зрения финансирования, но и неинформативно, так как процент выявленных при этом злокачественных новообразований статистически незначим. Представленное выше наблюдение показало, что проведение повторной ТАБ пациентам с доказанным доброкачественным новообразованием щитовидной железы нецелесообразно даже при наличии данных за рост узла и изменение концентрации ТТГ и независимо от возраста.
Ключевые слова: тонкоигольная аспирационная биопсия, узловой зоб, уровень ТТГ.
Evaluation of the Results of Repeated FNA in Patients with Nodular Colloid Goiter
Semkina G.V.1, Abrosimov A.U.2, Abdulhabirova F.M.1, Vanushko V.E.1
1 Federal Research Centre of Endocrinology, Moscow
2 Medical Radiology Research Center, Obninsk
Article is devoted to the relevance of the application of needle aspiration (FNA), as well as the feasibility of re (FNA) in patients with initially benign thyroid nodules. The study involved 120 patients who underwent FNA, the results of which were diagnosed nodular colloid goiter. During repeated FNA of patients with benign thyroid cytologic diagnosis changed in 16.6% of patients (n = 20), and the conclusion from benign to “suspicious for malignancy” occurred in one patient (0.8%).Long-term observation of patients with initially benign conclusion leads to an increased number of repeat FNAs that not only beneficial in terms of funding, but uninformative, as the percentage identified of malignancies statistically insignificant. The above observation showed that the use of re-FNA in patients with proven benign thyroid nodules impractical even when data are available for the growth of the nodules and the change in concentration of TSH and regardless of age.
Key words: Fine-needle aspiration biopsy, nodular goiter, TSH levels.
Для корреспонденции: Ванушко Владимир Эдуардович — vanushko@hotmail.com
Введение
В мире от 4 до 7% взрослого населения имеют пальпируемые узлы щитовидной железы [1]. Однако только одно из 20 проявляющихся клинически узловых образований является злокачественным, что соответствует 2—4 новым случаям случаев выявления данного заболевания на 100 000 человек в год и составляет приблизительно 1% всех злокачественных новообразований, а также является причиной 0,5% смертей от всех видов рака [2]. Узловой зоб чаще встречается среди женщин, и вероятность его возникновения увеличивается с возрастом. По последним данным, около 50% пациентов в возрасте 60 лет имеют узлы щитовидной железы [3]. Распространенность данной патологии неизбежно повышается при скрининговом ультразвуковом исследовании (УЗИ) или во время проведения аутопсии.
Спектр клинических форм узлового зоба чрезвычайно широк: от случайно обнаруженного бессимптомного одиночного узла небольших размеров, для которого требуется исключение злокачественности, до крупного узлового образования, распространяющегося в полость грудной клетки, провоцирующего симптомы сдавления, для которого необходимо безотлагательное проведение оперативного лечения. Наиболее часто встречаются коллоидный зоб, кисты щитовидной железы (80%), доброкачественная фолликулярная неоплазия составляет 10—15%, а рак щитовидной железы (РЩЖ) — лишь 5% [4].
Тонкоигольная аспирационная биопсия (ТАБ) — ключевой метод дифференциальной диагностики различных форм узлового зоба. Преимуществами метода являются его простота, доступность, безопасность, возможность повторной пункции первичного образования и регионарных метастазов [23—24]. С точки зрения специалистов Американской ассоциации клинических эндокринологов (ААСЕ), ТАБ узловых образований размерами 10 мм и менее не показана, если результаты УЗИ не подозрительны в отношении РЩЖ и отсутствует высокий риск рака по данным анамнеза. В отношении всех гипоэхоген-ных узловых образований размером даже менее 10 мм, имеющих неровные контуры, неправильную форму, кальцинаты, хаотичный интранодулярный кровоток, при условии наличия нескольких узлов требуется выполнение ТАБ под контролем УЗИ. Если при проведении УЗИ получены данные, позволяющие заподозрить экстракапсулярный рост или метастатический процесс в шейных лимфатических узлах, цитологическое исследование показано независимо от размеров узловых образований [22]. Однако с учетом отсутствия риска малигнизации верифицированного коллоидного зоба, на наш взгляд, показания для проведения ТАБ в динамике не совсем четко обоснованы.
Цель исследования: оценить целесообразность повторной тонкоигольной аспирационной биопсии у пациентов с первоначально доброкачественным заключением.
Материал и методы
В исследовании участвовало 120 пациентов, которым выполнили ТАБ, по результатам которой был диагностирован узловой коллоидный зоб. Через 9—12 мес после проведения первичной пункционной биопсии все больные проходили динамическое наблюдение, в которое входили УЗИ (оценка роста узлов), определение уровня тиреотропного гормона (ТТГ) и проведение повторной ТАБ для исключения ложноотрицательных результатов.
Результаты и их обсуждение
ТАБ является стандартной диагностической процедурой у пациентов с впервые выявленными узлами щитовидной железы. Польза ТАБ, как и любого другого вида диагностики, зависит от ее точности. Чувствительность и специфичность данной процедуры составляют 65—98% и 72—100% соответственно. Однако от 35 до 45% ТАБ щитовидной железы остаются безрезультатными, что объясняется либо неинфор-мативностью материала, либо выявлением атипии неопреде ленного значения [5]. Количество ложно -положительных результатов сравнительно невелико и варьирует от 0 до 7,7%. Количество ложноотрицательных результатов составляет 1,3—11,5%, причем данный показатель зависит от наличия и вида проводимого ранее лечения [6].
Несмотря на то что разработана определенная тактика ведения пациентов со злокачественными новообразованиями или неопределенными результатами ТАБ, до сих пор не существует единого мнения о том, какой стратегии необходимо придерживаться у пациентов с доброкачественными узлами щитовидной железы. Многие исследования доказали целесообразность проведения повторной ТАБ после получения заключения о доброкачественности. Некоторые авторы доказали, что выполнение контрольной ТАБ позволяет уменьшить количество ложноотрицательных результатов и является ценным методом исследования [7—8]; другие продемонстрировали, что рутинное повторение аспирации цитологически доброкачественных узлов не повышает уровень выяв-ляемости злокачественных новообразований и является необоснованным [9—10].
Однако как первая, так и все последующие ТАБ имеют одинаковые недостатки, касающиеся забора материала и интерпретации готовых биопсийных препаратов. Анализ большого количества работ с применением ТАБ подтвердил, что цитологическое за-
35
30
25
ей
5 20
&
<D Я 15
S
Дн
10
5
0
♦ ♦/<* *
40
Возраст
Рис. 1. Корреляция между размером узла и возрастом.
(D
<D
О
§
О
Рис. 2. Корреляция между абсолютным увеличением узла и возрастом.
ключение о злокачественности новообразования не противоречит гистологическому заключению и подтверждается в 85—90% случаев, при этом вероятность того, что доброкачественное новообразование окажется в дальнейшем злокачественным, составляет лишь 1%. В исследовании R. Singh и соавт. [5] среди результатов биопсий, которые изначально были расценены как неинформативные, после повторного проведения процедуры у 46% получили аналогичное заключение. Еще в 26% случаев препараты с атипией после контрольной биопсии были расценены как неинформативные. 8% биопсийных препаратов с атипией имели прежнее заключение и после повторной ТАБ. И только 2,6% случаев продемонстрировало изменение диагноза с доброкачественного на злокачественный.
В исследовании A. Orlandi и соавт. [11] проводилась повторная ТАБ пациентам с изначально доброкачественным новообразованием. Анализ полученных данных показал, что у 97,71% (п = 299) больных заключение оставалось доброкачественным и только у 2,29% (п = 7) больных диагноз сменился на злокачественный, при этом у двух из них злокачественность была заподозрена лишь после третьей и четвертой биопсии. Таким образом, автор не отрицает того факта, что проведение повторной ТАБ снижает вероятность получения ложноотрицательного заключения, однако это отнюдь не означает, что контрольную ТАБ необходимо проводить всем пациентам, полагая, что не менее важным моментом в плане ведения пациента является динамическое наблюдение за размерами узла и проявлениями клинической симптоматики. В отсутствие подозрительных эхографических изменений и роста узла проведение повторной ТАБ не представляется целесообразным.
В нашем исследовании при проведении повторной пункции пациентов с доброкачественным новообразованием щитовидной железы цитологический диагноз сменился у 16,6% больных (п = 20), при этом смена заключения с доброкачественного на “подозрительное на злокачественное” произошла всего у одного больного (0,8%), что соотносится с данными мировой литературы. Кроме того, анализ полученных данных показал, что за время исследования (1—1,5 года) произошло увеличение размеров узлов в среднем на 0,5 ± 3 мм (при р < 0,05). При этом стоит отметить, что указанные изменения не зависели от локализации (правая доля, левая доля, перешеек), а также от результатов первичной ТАБ.
Кроме того, степень увеличения размеров узлов не зависела от того, был ли исходный уровень ТТГ в пределах нормальных значений (р > 0,05). Необходимо отметить отсутствие четкой корреляционной взаимосвязи между увеличением узла и возрастом (рис. 1—3).
Кроме того, выявлена положительная корреляционная связь между изменением размеров узла и его первоначальными параметрами: чем больше узел изначально, тем выше риск отрицательной динамики, и наоборот, небольшие узлы более склонны к стабилизации размеров (р > 0,05) (рис. 4). Таким образом, результаты нашего исследования свидетельствуют о том, что увеличение размеров узла не является свидетельством изменения его морфологии, что не требует проведения повторной ТАБ.
В последнее время в мировой литературе все чаще встречаются работы, в которых обсуждается целесообразность проведения повторной ТАБ. При этом выводы авторов во многом совпадают с наши-
-200
Возраст
Рис. 3. Корреляция между относительным увеличением узла и возрастом.
Рис.
ным
Размер узла
4. Корреляция между размерами узла и его абсолют-увеличением.
ми. Так, например, Y.C. Оейе1 и соавт. [12] показали, что чувствительность результата ТАБ почти всегда имеет одинаковую точность — около 98%, в связи с чем до появления какой-либо отрицательной динамики пациент может лишь наблюдаться у эндокринолога и не подвергаться дальнейшим исследованиям, что является абсолютно безопасным.
Заслуживает внимания еще одно исследование [13], в котором пациенты с доказанным доброкачественным новообразованием щитовидной железы наблюдались в течение полугода. При этом в первой группе повторную биопсию выполняли пациентам по показаниям (изменения клинико-лабораторных показателей и результатов УЗИ), во второй группе контрольную ТАБ выполняли абсолютно всем пациентам при отсутствии изменений по данным клинического или инструментального обследования. Анализ полученных данных показал, что количество вновь выявленных злокачественных новообразований после повторной ТАБ в первой группе было значительно больше, чем во второй (13,6 и 2,1% соответственно). Таким образом, представленное наблюдение в очередной раз доказывает тот факт, что повторную ТАБ целесообразно выполнять только при наличии определенных показаний, указывающих на активность/рост образования, в остальных же случаях достаточно проведения динамического наблюдения за пациентом [21].
В исследовании Б. Ьее и соавт. [14] сравнивалась эффективность долгосрочного (более 3 лет) и краткосрочного (менее 3 лет) наблюдения за пациентами с доброкачественным коллоидным узлом, доказанным при проведении ТАБ. Анализ полученных данных показал, что в группе, наблюдавшейся в течение
более длительного срока, количество проведенных повторных ТАБ было больше, при этом не было выявлено статистически достоверных различий в точности диагностирования злокачественных новообразований. Таким образом, авторы делают вывод о том, что длительное наблюдение пациентов с доброкачественным узловым образованием щитовидной железы приводит к увеличению числа повторных ТАБ, что, однако, не улучшает выявляемость злокачественных новообразований. Авторы предлагают прекращать наблюдение больных с доказанным по результатам биопсии доброкачественным коллоидным узлом через 3 года после первичной ТАБ при условии отсутствия клинических проявлений и изменений по данным ультразвукового исследования. Стоит напомнить, что согласно современным рекомендациям пациентам с доказанным доброкачественным узловым зобом в отсутствие каких-либо изменений необходимо выполнять контрольное ультразвуковое исследование каждые 3—5 лет без указания какой-либо конечной точки.
Помимо оценки роста узла и наличия зависимости между его размерами и возрастом и исходными эхографическими параметрами, также проводилась оценка динамики уровня ТТГ. В нашем исследовании не было отмечено четкой корреляционной взаимосвязи между увеличением размеров узла и концентрацией ТТГ. Однако на данный момент опубликованы работы, в которых показано, что концентрация ТТГ в сыворотке крови является независимым фактором риска злокачественности у пациентов с узловыми новообразованиями щитовидной железы [15—16]. Более того, предоперационный уровень ТТГ имеет более высокие значения у больных с более агрессив-
35
jU
90
15 4 h
►
. 1 1 1 O’— -8 -6 -4 -2 ▼ 4 2
-15
Абсолютное изменение ТТГ
Рис. 5. Корреляция между абсолютным увеличением узла и абсолютным изменением уровня ТТГ
ными опухолями, подтверждая тот факт, что ТТГ, возможно, потенциально играет роль в прогрессировании дифференцировки РЩЖ. Исходя из описанных данных, пациенты с более высокой концентрацией ТТГ и пограничными результатами цитологического исследования требуют более тщательного обследования по сравнению с больными, у которых уровень ТТГ имеет более низкие значения [17].
E. Fiore и соавт. [18] анализировали взаимосвязь между концентрацией ТТГ и выявляемостью папиллярного рака у 10 178 пациентов с узловым образованием щитовидной железы. Выполнение ТАБ показало, что у больных с РЩЖ уровень ТТГ был значительно выше, чем у больных с доброкачественным новообразованием. Средний уровень ТТГ при РЩЖ составлял 1,1 мкЕд/мл (0,7—1,7), средний уровень ТТГ при доброкачественном новообразовании — 0,7 мкЕд/мл (0,3—1,2). Более того, было продемонстрировано, что развитие автономной функции щитовидной железы (ТТГ < 0,4 мкЕд/мл) было ассоциировано со снижением риска папиллярного рака щитовидной железы. Автор высказал предположение о возникновении некоторого подобия самоконтроля пролиферации и дифференциров-ки клеток, сходного с супрессивной терапией L-T4 у больных, оперированных по поводу РЩЖ. Механизм, лежащий в основе таких изменений, до конца не ясен, однако известно, что ТТГ является гормоном роста клеток щитовидной железы, а исследования на модели животных показали, что подавление выработки ТТГ предотвращает развитие РЩЖ [19]. Кроме того, в нескольких исследованиях была продемонстрирована канцерогенная роль ТТГ [19—20], хотя до настоящего времени не существует доказа-
тельств непосредственной онкогенной роли ТТГ в канцерогенезе в организме человека.
В ходе нашей работы была продемонстрирована небольшая тенденция к увеличению уровня ТТГ, хотя, несмотря на указания на активность опухолевого роста, данный показатель оказался статистически недостоверным. Более того, уровень ТТГ никак не коррелировал с ростом узла (рис. 5). Таким образом, ни один из показателей, мониторировавшихся в динамике, не оказался информативным. Более того, даже при наличии роста узла и изменения уровня ТТГ проведение повторной ТАБ оказалось нецелесообразным ввиду ее неинформативности и отсутствия влияния на дальнейшую тактику ведения пациента.
Заключение
Таким образом, длительное наблюдение пациентов с изначально доброкачественным заключением приводит к увеличению числа повторных биопсий, что не только невыгодно с точки зрения финансирования, но и неинформативно, так как процент выявленных при этом злокачественных новообразований статистически незначим. Представленное выше наблюдение показало, что проведение повторной ТАБ пациентам с доказанным доброкачественным новообразованием щитовидной железы нецелесообразно даже при наличии данных за рост узла и изменение концентрации ТТГ и независимо от возраста.
Список литературы
1. Singer PA, Cooper DS, Daniels GH et al. Treatment guidelines for patients with thyroid nodules and well-differentiated thyroid cancer. Arch Intern Med. 1996;156:2165-2172.
2. Wong CKM, Wheeler MH. Thyroid nodules: rational management. World J Surg. 2000;24:934-941.
3. Hegedus L, Bonnema SJ, Bennedbmk FN. Management of simple nodular goiter: current status and future perspectives. Endocr Rev. 2003;24:102-132.
4. Hegedus L. The thyroid nodule. N Eng J Med. 2004;351: 1764-1771.
5. Singh RS, Wang HH. Timing of repeat thyroid fine-needle aspiration in the management of thyroid nodules. Acta Cytologica. 2011;55:544-548.
6. Lawrence W Jr, Kaplan BJ. Diagnosis and management of patients with thyroid nodules. J Surg Oncol. 2002;80:157-170.
7. Chehade JM, Silverberg AB, Kim J et al. Role of repeated fine-nee-dle aspiration of thyroid nodules with benign cytologic features. Endocr Pract. 2001;7:237-243.
8. Flanagan MB, Ohori NP, Carty SE, Hunt JL. Repeat thyroid nodule fine-needle aspiration in patients with initial benign cytologic results. Am J Clin Pathol. 2006;125:698-702.
9. Aguilar J, Rodriguez JM, Flores B et al. Value of repeated fine-nee-dle aspiration cytology and cytologic experience in the management of thyroid nodules. Otolaryngol Head Neck Surg. 1998;119:121-124.
10. Merchant SH, Izquierdo R, Khurana KK. Is repeated fine-needle aspiration cytology useful in the management of patients with benign nodular thyroid disease? Thyroid. 2000;10:489-492.
11. Orlandi A, Puscar A, Capriata E et al. Repeated fine-needle aspiration of the thyroid in benign nodular thyroid disease: critical evaluation of long-term follow-up. Thyroid. 2005;15:274-278.
12. Oertel YC, Miyahara-Felipe L, Mendoza MG, Yu K. Value of repeated fine needle aspirations of the thyroid: An analysis of over ten thousand FNAs. Thyroid. 2007;17:1061-1066.
13. Shin JH, Han B-K, Ko Ket al. Value of repeat ultrasound-guided fine-needle aspiration in nodules with benign cytological diagnosis. Acta Radiol. 2006;47:469-473.
14. Lee S, Skelton TS, Zheng Fet al. The biopsy-proven benign thyroid nodule: Is long-term follow-up necessary? J Am Coll Surg. 2013;1:8.
15. Haymart MR, Repplinger DJ, Leverson GE et al. Higher serum thyroid stimulating hormone level in thyroid nodule patients is associated with greater risks of differentiated thyroid cancer and advanced tumor stage. J Clin Endocrinol Metab. 2008;93:809-814.
16. Boelaert K, Horacek J, Holder RL. Serum thyrotropin concentration as a novel predictor of malignancy in thyroid nodules investigated by fine-needle aspiration. J Clin Endocrinol Metab. 2006; 91:4295-4301.
17. Boelaert K. The association between serum TSH concentration and thyroid cancer. Endocrine-Related Cancer. 2009;16:1065-1072.
18. Fiore E, Rago T, Provenzale MA et al. Lower levels of TSH are associated to a lower risk of papillary thyroid cancer in patients with thyroid nodular disease: thyroid autonomy may play a protective role. Endocrine-Related Cancer. 2009;16:1251-1260.
19. Brewer C, Yeager N, Di CA. Thyroid-stimulating hormone initiated proliferative signals converge in vivo on the mTOR kinase without activating AKT. Cancer Research. 2007;67:8002-8006.
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
20. Yeager N, Klein-Szanto A, Kimura S, Di CA. Pten loss in the mouse thyroid causes goiter and follicular adenomas: insights into thyroid function and Cowden disease pathogenesis. Cancer Research. 2007;67:959-966.
21. Cooper DS, Doherty GM, Haugen BR et al. Revised American Thyroid Association management guidelines for patients with thyroid nodules and differentiated thyroid cancer. Thyroid. 2009; 19:1167e1214.
22. AACE/AME/ETA Thyroid Nodule Guidelines. Endocr Pract. 2010;16:1-43.
23. Ванушко ВЭ, Кузнецов НС, Бельцевич ДГ и др. Прицельная тонкоигольная пункционная биопсия в диагностике рака щитовидной железы. Хирургия. 2003;10:67-72.
24. Seong N. Ultrasonography-guided fine-needle aspiration of thyroid incidentaloma: Correlation with pathological findings. Clin Endocrinol. 2004;60:145-147.

Содержание:
- Показания и противопоказания к пункции щитовидной железы
- Подготовка и техника проведения пункции щитовидной железы
- Лабораторный этап исследования и его результаты
- Варианты заключений цитолога
Патология щитовидной железы довольно распространена, особенно, в некоторых географических зонах, а по данным статистики, к 50-летию примерно половина женского населения планеты «обзаводится» узлами в органе. С увеличением возраста растет и этот показатель, и к 70 годам узлы можно обнаружить практически у всех. Такая ситуация требует от врачей не только своевременной диагностики патологического процесса и исключения рака, но и дифференцированного подхода в отношении необходимости операции.
Пункция щитовидной железы с последующим цитологическим исследованием ее ткани считается едва ли не самым важным методом диагностики заболеваний органа. Раньше основное значение имело УЗИ, однако оно не дает абсолютной точности, возможны ошибочные выводы и, соответственно, неправильная тактика ведения, поэтому тонкоигольная биопсия под контролем УЗИ — «золотой стандарт» при обследовании больных, имеющих ту или иную патологию.
Результат пункции диктует врачу дальнейшую тактику ведения пациента — оперировать, наблюдать или лечить консервативно, ведь не зная точно, какое строение имеет образование в паренхиме органа, эндокринолог рискует ошибиться, а последствия окажутся плачевными для больного.
Многие считают, что раз назначена пункция, то впереди обязательно ждет и операция. Однако это не совсем так. Действительно, еще совсем недавно хирурги придерживались активной тактики для большинства пациентов с узлами в органе, но появление высокоинформативных способов диагностики и исключения рака позволило значительно снизить число необоснованно прооперированных.
Учитывая данные статистики относительно распространенности узлообразования в щитовидной железе и проводя всем без исключения удаление и узлов, и органа, хирурги оставили бы без щитовидной железы практически всех людей пожилого возраста. Понятно, что оправданным такой подход считать нельзя, ведь операция имеет ряд осложнений — нарушение голоса, расстройства кальциевого обмена и т. д. Кроме того, хирургия — это еще и весьма затратная сфера в системе здравоохранения, и чем больше операций проводится необоснованно, тем выше и бесполезные траты бюджетных средств.
Таким образом, пункция щитовидной железы позволяет ответить на несколько важнейших вопросов: злокачественный или доброкачественный характер несет в себе узел щитовидной железы, есть ли показания к оперативному лечению, каков должен быть его объем.
Применение пункции показало, что лишь около 5% всех узловых образований щитовидной железы являются злокачественными, остальные — «добрые», не имеющие склонности малигнизироваться. Точное определение показаний к операции снизило число прооперированных больных почти в десять раз, но среди тех, кому удалили орган, значительно возросло количество случаев рака. Это говорит о том, что операции после внедрения пункционной биопсии стали проводиться тем, кому они действительно нужны.
Роль пункционной биопсии в диагностике патологии щитовидной железы сложно переоценить. Благодаря своей информативности, метод успешно применяется во всех эндокринологических клиниках, он прост в исполнении, не требует дорогостоящего оснащения и хорошо переносится большинством пациентов.
Показания и противопоказания к пункции щитовидной железы

Если ранее считалось, что проведение пункционной биопсии показано всем пациентам с наличием узла в щитовидной железе более 1 см в диаметре, то в настоящее время показания к ее проведению многими профильными организациями во всем мире ограничиваются. Так в России с недавних пор применяется система сонографической оценки стратификации риска злокачественности узлового образования щитовидной железы EU TIRADS, согласно которой для определения показаний к проведению биопсии учитывается сонографическая структура и размеры узлового образования.
Алгоритм EU-TIRADS для стратификации риска злокачественных новообразований и принятия решения о ТАБ.

Согласно системе EU TIRADS пункционная биопсия узлов, которые являются со 100% вероятностью доброкачественными (простые кисты и губчатые (спонгиформные) узлы) можно не пунктировать.


Узлы, которые согласно системе EU-TIRADS имеют низкий риск злокачественности (EU-TIRADS-III) – 2-4% (овальные, с ровным краем, изоэхогенные/гиперэхогенные солидные узлы) подлежат пункционной биопсии при размере узла более 2 см в диаметре.


Узлы, имеющие средний (промежуточный) риск злокачественности (овальные, с ровным краем, слегка гипоэхогенные узлы) (EU-TIRADS IV) – 6-17%, необходимо пунктировать при размерах более 1,5 см в диаметре.

А вот узлы, имеющие высокий риск злокачественности (EU-TIRADS V) подлежат пункционной биопсии при размере 1 см в диаметре. К таким узлам относятся узловые образования, имеющие хотя бы один из больших признаков злокачественности:
- неправильная форма
- неровный край
- микрокальцинаты
- выраженная (по отношению к претиреоидным мышцам) гипоэхогенность
Риск злокачественности таких узлов составляет 26-87%!




Как правило, такие узлы лучше пропунктировать из 2-3 точек.
Повторная биопсия может быть показана в случае, когда первоначально доброкачественный процесс начинает вести себя подозрительно в отношении рака — появляется бугристость контуров, в паренхиме на УЗИ видны кальцинаты, а на шее прощупываются увеличенные лимфатические узлы.
Также пациенту могут назначить повторное исследование, если первая биопсия была проведена не в специализированном медицинском центре либо при исследовании были допущены ошибки, неточность в формулировках, материал оказался неинформативным и т. д.
Противопоказаний к тонкоигольной пункционной биопсии щитовидной железы практически нет. Метод считается безопасным для абсолютного большинства больных. Однако сложности могут возникнуть при обследовании детей младшего возраста, лиц с психическими отклонениями, которым может быть показан кратковременный общий наркоз на время исследования. В случае гипертонических кризов, аритмий и других сердечно-сосудистых нарушений вопрос о безопасности и времени проведения процедуры решается индивидуально.
Подготовка и техника проведения пункции щитовидной железы
Забор биопсийного материала из щитовидной железы проводится амбулаторно и занимает около четверти часа. Большая часть времени уходит на укладывание пациента, оформление документации, объяснение сути манипуляции, в то время как сам прокол и получение ткани — это считанные минуты.
 Какой-либо специальной подготовки перед пункцией не требуется. Больной может вести привычный образ жизни, пить и есть накануне исследования. Принимаемая пища не окажет влияния на результат, узел не изменит от нее своего строения, однако чувствительные и эмоциональные люди могут испытывать тошноту, головокружения и даже падать в обморок, поэтому лучше все же на нагружать свой желудок чрезмерно, но и отказываться от еды недопустимо, ведь обморок может наступить и у проголодавшихся пациентов.
Какой-либо специальной подготовки перед пункцией не требуется. Больной может вести привычный образ жизни, пить и есть накануне исследования. Принимаемая пища не окажет влияния на результат, узел не изменит от нее своего строения, однако чувствительные и эмоциональные люди могут испытывать тошноту, головокружения и даже падать в обморок, поэтому лучше все же на нагружать свой желудок чрезмерно, но и отказываться от еды недопустимо, ведь обморок может наступить и у проголодавшихся пациентов.
Немаловажно подготовиться к процедуре и психологически, ведь излишний страх не только не оправдан, но и мешает самому пациенту объективно оценивать свое самочувствие. Возможная боль — основная причина страха. Учитывая, что укол производится в шею, он еще больше усиливается.
Многие пациенты боятся пункции и начинают паниковать заранее, думая, что это больно и крайне неприятно, а в последствии их непременно ждет операция. Однако, им можно успокоиться: применение тонких игл и, при необходимости, местных анестетиков делает пункцию почти безболезненной. Ощущения от нее сродни тем, которые все мы испытывали не раз при внутримышечных инъекциях, то есть вполне терпимы.
Другим поводом для беспокойства может стать опасение, что хирург попадет иглой не туда, куда нужно, либо спровоцирует прогрессирование патологии. Об этом не стоит беспокоиться, учитывая, что все пункции проводятся под контролем ультразвукового датчика, а после процедуры не происходит ускорения роста узлов или распространения опухоли за пределы органа.
Современные стандарты пункции щитовидной железы требует проведения процедуры только под контролем УЗИ. Дополнительная визуализация органа и объемных образований в нем повышает точность прокола до 100%, исключает взятие ткани из другого участка, позволяет сделать пункцию в наиболее измененной области узла.
Большинство больных не нуждаются в анестезии, поскольку прокол осуществляется крайне быстро, и тонкая игла практически не травмирует железу. Показания к операции зависят от результата цитологии, и необходима она далеко не каждому.
Особо чувствительным и эмоциональным субъектам может быть проведено местное обезболивание специальными кремами или спреями с анестетиком, что не снижает эффективности процедуры, но облегчает ее проведение для конкретного обследуемого.
Берут пункцию при помощи тонких игл, и чем меньше ее диаметр, тем лучше: больной меньше ощущает момент прокола, а врач получает более качественный материал, не смешанный с кровью в связи с малой травматичностью.
 Пункция узла щитовидной железы проводится в процедурном кабинете и всегда под контролем ультразвука. Она включает несколько этапов:
Пункция узла щитовидной железы проводится в процедурном кабинете и всегда под контролем ультразвука. Она включает несколько этапов:
- Укладывание обследуемого на спину, под которую помещается валик или подушка, помогающая достичь максимального разгибания шейного отдела и облегчения доступа к железе;
- Поиск с помощью ультразвука узлового образования в паренхиме органа, уточнение его локализации и размеров, наличия дополнительных включений (кальцинаты, рубцы, кисты);
- Обработка кожи в месте прокола антисептическими средствами, ограничение зоны манипуляции стерильными салфетками;
- Введение пункционной иглы быстрым, но аккуратным движением в требуемую область под контролем УЗИ, забор материала для исследования;
- Извлечение иглы наружу и помещение полученной ткани на предметное стекло, которое после будет подвергнуто микроскопии.
Когда игла достигла узлового образования, хирург четко видит ее на экране аппарата УЗИ, продвигая в самый подозрительный участок патологического очага. По мере всасывания шприцем ткани хирург перемещает иглу в разных направлениях, стремясь изъять из органа как можно более разнообразный клеточный субстрат.
Цитологический мазок, полученный на предметном стекле, направляется на исследование к врачам-цитологам, которые помогут с определением окончательного диагноза. Заключение пациент получит в течение недели после исследования, в зависимости от сложности клинического случая и загруженности цитологической лаборатории.
Место прокола после извлечения иглы заклеивается лейкопластырем, и уже через 10-15 минут в случае хорошего самочувствия пациент может отправиться по своим делам. В день процедуры разрешается принимать душ, заниматься спортом, есть и пить в привычном режиме.
Пункция щитовидной железы считается безопасной и практически безболезненной процедурой и, вместе с тем, высокоинформативным и незаменимым этапом диагностического поиска. Осложнения при ней крайне редки, хотя исключить их полностью все же нельзя. Наиболее вероятными последствиями могут стать небольшая гематома в месте прокола кожи, что не представляет угрозы здоровью обследуемого, а также обмороки в момент забора ткани, которые более часты у эмоционально лабильных и чрезмерно боящихся исследования пациентов.
Лабораторный этап исследования и его результаты
Все пациенты, прошедшие пункцию щитовидной железы, хотят получить не только быстрый, но и максимально точный цитологический диагноз. Этого же желают и врачи, однако на деле случается иначе. Заключения могут быть не информативными, если в материале не было клеток, а содержался коллоид, если обнаружены признаки аутоиммунного тиреоидита, но ничего не сказано о характере опухолевидного образования и т. д.
Как показывает практика, вероятность получения точного цитологического ответа прямо связана с опытом хирурга, проводившего пункцию. Чем прицельнее он взял ткань для исследования, тем выше вероятность достоверного и развернутого вывода о характере патологии. Считается, что доля неинформативных ответов минимальна у специалиста, который проводит не менее 40 биопсий в неделю, а в крупных эндокринологических центрах этот показатель достигает нескольких сотен.
 Для повышения информативности и предупреждения повторных пункций в настоящее время проводится исследование пунктата из узла щитовидной железы методом жидкостной цитологии. В этом случае пунктат помещается не на предметное стекло, а в специальную емкость с жидкостью (виал). Далее, путем центрифугирования этой жидкости, происходит отделение клеток щитовидной железы от клеток крови и коллоида. В результате этого цитолог может более точно определиться с природой узлового образования щитовидной железы.
Для повышения информативности и предупреждения повторных пункций в настоящее время проводится исследование пунктата из узла щитовидной железы методом жидкостной цитологии. В этом случае пунктат помещается не на предметное стекло, а в специальную емкость с жидкостью (виал). Далее, путем центрифугирования этой жидкости, происходит отделение клеток щитовидной железы от клеток крови и коллоида. В результате этого цитолог может более точно определиться с природой узлового образования щитовидной железы.
Когда пациент уже покинул клинику, начинается наиболее сложный и ответственный этап всей морфологической диагностики. Стекла с мазками ткани железы просушиваются и отправляются в цитологическую лабораторию, где производится их окрашивание методиками Май-Грюнвальд-Гимзы или Папаниколау. Клетки исследуются микроскопически врачом-цитологом.
Морфологические особенности пунктата — строение клеток, их размеры, включения в цитоплазме, атипия — предопределяют диагноз, который в дальнейшем будет решающим при выборе лечебной тактики.
У 9 из 10 пациентов цитолог может сформулировать предельно точный диагноз, но случается, что данных микроскопии недостаточно для исключения или подтверждения злокачественности опухолеподобного процесса (много крови в пунктате, низкая клеточность ввиду плотности узла и др.).
Причиной неинформативности могут стать не только техническая погрешность при проведении процедуры или недостаточный опыт хирурга, но и слишком разнообразный клеточный состав, когда даже очень грамотному цитологу сложно выделить преобладающий тип клеток. В этом случае специалисту ничего не остается, как констатировать неинформативность материала и порекомендовать повторную пункцию железы.
В ожидании результатов исследования, пациенты очень волнуются, ведь главная задача хирурга и цитолога — исключить злокачественную опухоль. В среднем время ожидания результата занимает около недели, хотя само приготовление препаратов и их просмотр возможны в течение одного дня.
Крупные центры, специализирующиеся на патологии щитовидной железы, выдают заключения через 1-2 дня, так как штат специалистов позволяет провести диагностику максимально быстро даже при высокой загруженности пациентами. Это позволяет минимизировать стресс у больных в ожидании ответа без ущерба качеству исследования.
Пациенту на руки выдается заключение с результатом исследования, в котором указана не только цитологическая картина (главная цель пункции), но и точные размеры и расположение узлов, их особенности по данным ультразвукового осмотра. С этим документом обследуемый направляется к своему лечащему врачу-эндокринологу для решения вопроса о дальнейшей тактике. Если показана операция, то будет назначен оптимальный для нее срок, в противном случае пациент либо будет наблюдаться, периодически проходя УЗ-контроль, либо врач выпишет консервативное медикаментозное лечение.
 Варианты заключений цитолога
Варианты заключений цитолога
Для формулировки заключений цитологи всего мира используют единые международные рекомендации. Эти рекомендации требуют от специалиста максимально точного и краткого заключения, которое даст возможность хирургу или эндокринологу определить единственно верную тактику лечения.
Чтобы устранить значительную изменчивость в сообщениях о цитологических заключениях пункционной биопсии узловых образований щитовидной железы под эгидой Национального Института рака США в 2007 году были представлены согласованные рекомендации, известные как Bethesda System for Reporting Thyroid Cytopathology. Согласно системе Bethesda на основании результата цитологического исследования определяется тактика дальнейшего ведения пациента.
В России также цитологи описывают полученный при пункционной биопсии результат согласно этой системе.
Система цитологических заключений щитовидной железы Bethesda: категории диагностики и риск злокачественности
| Диагностическая категория | Расчетный/
прогнозируемый риск злокачественности |
|
| Bethesda I | Недиагностический / неудовлетворительный Nondiagnostic or unsatisfactory | 1–4 % |
| Bethesda II | Доброкачественный
Benign |
0–3 % |
| Bethesda III | Атипия неопределенного значения / фолликулярное поражение неопределенного значения
Atypia of undetermined significance or follicular lesion of undetermined significance (AUS / FLUS) |
5–15 % |
| Bethesda IV | Фолликулярное новообразование / подозрительное на фолликулярное новообразование
Follicular neoplasm or suspicious for a follicular neoplasm (FN / SFN) |
15–30 % |
| Bethesda V | Подозрительные на злокачественность
Suspicious for malignancy (SUSP) |
60–75 % |
| Bethesda VI | Злокачественная опухоль
Malignan |
97–99 % |
Рекомендации по использованию системы Bethesda Российской ассоциации эндокринологов (2016)
| — неинформативная пункция – вероятность злокачественности – 1 – 4%, рекомендуется повторная ТАБ; |
— доброкачественное образование – вероятность злокачественности – 0 – 4%, рекомендуется динамическое наблюдение. Показания к оперативному лечению при доброкачественном заключении ТАБ:
|
| — атипия неопределенного значения – вероятность злокачественности – 5 – 15%, рекомендуется повторная ТАБ; |
| —атипия неопределенного значения повторно – вероятность злокачественности – 20 –40%, рекомендуется гемитиреоидэктомия с интраоперационным гистологическим исследованием; |
| — фолликулярная неоплазия – вероятность злокачественности – 15 – 30%, рекомендуется гемитиреоидэктомия с интраоперационным гистологическим исследованием; |
| — фолликулярная неоплазия более 5 см – вероятность злокачественности более 50%, в связи с низкой чувствительностью интраоперационного гистологического исследования и высокой вероятностью повторной операции, возможно обсуждение с пациентом целесообразности выполнения тиреоидэктомии; |
| — подозрение на злокачественную опухоль – вероятность злокачественности – 60 – 75%, рекомендуется тиреоидэктомия; |
| — злокачественная опухоль – вероятность злокачественности – 97 – 99%, рекомендуется тиреоидэктомия. |
Рекомендации по использованию системы Bethesda Американской тиреоидологической ассоциации (American Thyroid Association — ATA) (2015)
| Диагностическая категория | Риск злокач. | Тактика |
| Bethesda I | 1-4% | Следует повторить ТАБ, — если возможно с цитологической оценкой на месте.
Если повторная ТАБ недиагностическая, узлы без сонографической картины высокого риска злокачественности требуют тщательного наблюдения. Хирургическое вмешательство следует рассматривать если узел имеет сонографическую картину высокого риска злокачественности, рост узла (> 20% в двух измерениях) или при наличии клинических факторы риска для злокачественного образования. |
| Bethesda II | 0-3% | Узлы с сонографической картиной высокого риска злокачественности – повторить УЗИ и ТАБ в течение 12 месяцев.
Узлы с сонографической картиной низкого и среднего риска злокачественности — повторить УЗИ через 12–24 месяца. Узлы с сонографической картиной очень низкого злокачественности (включая губчатые узлы) -наблюдение. Повторное УЗИ не ранее чем через 24 месяца. Если при повторной ТАБ получен доброкачественный результат наблюдение за узлами для подтверждения риска злокачественности не требуется. |
| Bethesda III | 5-15% | Для узлов с сонографической картиной высокого риска злокачественности – повторная ТАБ или молекулярное тестирование.
Если повторное цитологическое исследование, молекулярное тестирование или и то и другое не выполняются или не дают результатов, может быть выбрано либо наблюдение, либо диагностическая гемитиреоидэктомия в зависимости от клинических факторов риска, сонографических признаков или желания пациента. |
| Bethesda IV | 15-30% | Диагностическое хирургическое иссечение узла ЩЖ – гемитиреоидэктомия.
Тем не менее, возможно отложить оперативное лечение после рассмотрения клинических и сонографических особенностей узла, молекулярного тестирования. Информирование пациента и его мнение должны учитываться для принятия решения. Если нет возможности провести молекулярное тестирование, хирургическое удаление ЩЖ может быть рассмотрено для установления окончательного диагноза. |
| Bethesda V | 60-75% | Хирургическое лечение. Объем операции зависит от клинических факторов риска, сонографических особенностей, предпочтений пациента и, возможно, результатов мутационного тестирования (если оно проводилось).
Предпочтительный объем операции — тиреоидэктомия После рассмотрения клинических и сонографических особенностей мутационное тестирование на BRAF или панель маркеров мутации из семи генов ( BRAF , RAS , RET / PTC , PAX8 / PPARγ ) может быть рассмотрено в узлах с данным цитологическим заключением, если эти данные могут повлиять на принятие клинического решения и выбора объема операции. |
| Bethesda VI | 97-99% | Тиреоидэктомия |
Рекомендации по использованию системы Bethesda Корейской радиологической ассоциацией (Korean Society of Thyroid Radiology (KSThR) (2016)
| Результат ТАБ | Сонографические признаки узла K-TIRADS | Тактика |
| Bethesda-1 | Высокие подозрения
Средний или низкий уровень подозрений |
Повторная ТАБ в течение 3–6 месяцев
Повторная ТАБ в течение 6–12 месяцев |
| Bethesda-2 | Высокие подозрения
Средний или низкий уровень подозрений |
Повторная ТАБ в течение 6–12 месяцев
УЗИ через 12–24 месяца |
| Bethesda-3 | Высокие подозрения
Средний или низкий уровень подозрений. |
Повторная ТАБ в течение 3–6 месяцев
Повторная ТАБ в течение 6–12 месяцев. |
| Bethesda-4 | Все узлы | Диагностическая операция (гемитиреоидэктомия) |
| Bethesda-5 | Высокое или среднее подозрение
Низкое подозрение |
Хирургическое лечение
Повторная ТАБ или оперативное лечение. Активное наблюдение вместо немедленной операции может рассматриваться у взрослых пациентов с вероятной или доказанной папиллярной микрокарциномой |
| Bethesda-6 | Все узлы | Хирургическое лечение.
Активное наблюдение вместо немедленной операции может рассматриваться у взрослых пациентов с вероятной или доказанной папиллярной микрокарциномой |
Представленные рекомендации имеют некоторые отличия, но все они сводятся к тому, что при неинформативном или неопределенном результате необходимо повторить исследование. Если результат пункции не соответствует сонографической картине узла, то пункцию также следует повторить.
Необходимость и сроки повторной пункции должен определить ваш лечащий врач
Биопсия щитовидной железы – наиболее информативный и точный метод, позволяющий определить любые заболевания этого органа на ранней стадии, включая злокачественные процессы. Это безопасный для здоровья метод, благодаря которому можно избежать проведения неоправданных операций и вредных манипуляций с побочными эффектами.

- Особенности и виды процедуры
- Показания к проведению
- Подготовка к процедуре
- Ход выполнения процедуры
- Результаты биопсии
- Возможные последствия
- Реабилитация после биопсии
Особенности и виды процедуры
Часто биопсия является единственным эффективным способом диагностики, который позволяет выявить патологии щитовидной железы. Существует 2 основных способа выполнения этой процедуры:
- Открытая биопсия. Манипуляция проводится под общим наркозом и занимает около часа. Забор ткани для последующего лабораторного исследования проводится через небольшой надрез на шее. Этот метод используется все реже.
- Пункционная биопсия. Это современный метод забора биоптата. Анализ обладает высокой информативностью. Для забора образца ткани используют тонкую иглу, которую вводят под кожу.
Биопсия щитовидки проводится под контролем УЗИ в целях точного определения места прокола.
Собранный в ходе такой процедуры материал исследуют под микроскопом.

Показания к проведению
В большинстве случаев биопсия щитовидной железы проводится женщинам старше 50 лет и мужчинам старше 70 лет, лицам, пострадавшим от воздействия радиоактивного излучения, а также тем, кто работает на опасных и вредных производствах.
Показаниями к выполнению биопсии щитовидки являются:
- выявление в ходе других исследований новообразований железы с размером более 1 см, особенно у пациентов с плохой наследственностью в плане онкологии;
- обнаружение множественных образований узелкового типа;
- выявление диффузных изменений в тканях железы;
- потребность в подтверждении или опровержении аутоиммунных заболеваний у пациента;
- гормональные нарушения или заболевания;
- быстрое разрастание железистой ткани;
- врожденные аномалии развития или расположения щитовидной железы;
- выявление метастазов в тканях шеи при невыясненном нахождении опухоли;
- наличие симптомов гипотиреоза или гипертиреоза.
Также поводом для направления пациента на биопсию щитовидной железы могут послужить симптомы ее поражения. Это:
- хроническая усталость, которая не исчезает даже после полноценного отдыха;
- тревожность;
- проблемы с памятью и концентрацией внимания;
- суставные и мышечные боли;
- сухость кожи;
- выпадение волос;
- ломкость ногтей;
- быстрый набор веса без объективных причин;
- ощущение кома в горле;
- затруднения глотания.

Подготовка к процедуре
Перед тем, как направить пациента на биопсию, врач собирает информацию о препаратах, которые он принимает, уточняет наличие аллергии и перенесенных заболеваний.
Если планируется открытая биопсия, за 10 часов до ее выполнения нельзя есть и пить.
Перед проведением манипуляции необходимо снять все ювелирные украшения и металлические предметы с шеи и верхней части тела. Также нужно снять зубные протезы.
Ход выполнения процедуры
Пациента укладывают на кушетку, на спину. Под шею нужно положить подушку. Кожу в области над щитовидной железой обрабатывают антисептическим раствором. Рабочую зону отграничивают стерильным материалом.
Далее выполняют УЗИ проблемной области чтобы определить, какие именно участки нужно прокалывать.
После этого проводят пункцию с помощью тонкой иглы.
Полученный биоптат направляют в лабораторию для детального изучения клеточного состава.
Через 10–15 минут после проведения биопсии пациент может возвращаться к привычным делам: госпитализация не требуется.

Результаты биопсии
В ходе процедуры могут быть выявлены:
- Диффузные изменения. Это свидетельствует о том, что щитовидная железа имеет неоднородную структуру и участки с большей и меньшей плотностью. В большинстве случаев такие состояния не вызывают опасных осложнений, но требуют наблюдения специалиста.
- Кисты. Такие образования представляют собой полости в виде мешочков, наполненных жидкостью. Они крепятся к железе. Кисты часто возникают внезапно и столь же внезапно исчезают, даже без лечения. Если такое новообразование имеет диаметр менее 1 см и не увеличивается со временем, специфическое лечение не требуется. В случае роста кисты проводят дополнительные исследования для определения ее происхождения и составления плана лечения.
- Узловые зобы (токсические и нетоксические). Это плотные новообразования, которые можно лечить консервативно. Если зоб достигает крупных размеров и мешает глотать и даже дышать, его удаляют хирургическим путем.
- Папиллярная карцинома. Это наиболее распространенное злокачественное новообразование щитовидки. Такая опухоль часто дает метастазы в лимфоузлы и рецидивирует даже после лечения.
- Фолликулярная карцинома. Опухоль развивается из фолликулярных клеток. Он часто встречается у людей пожилого возраста.
- Анапластическая карцинома. Это наименее распространенная форма рака щитовидной железы. Она характеризуется тяжелым течением, сложно поддается терапии.
В некоторых случаях заключение биопсии является неинформативным. Это означает, что извлеченного биоптата недостаточно, либо что в нем присутствуют разные клетки. В таком случае манипуляцию нужно повторить через некоторое время.
Возможные последствия
После проведения биопсии могут возникать такие побочные реакции, как:
- головокружение;
- повышенная слабость;
- кашель;
- затрудненное глотание;
- повышение температуры;
- кровотечение или гематома в области прокола.
Побочные эффекты имеют временный характер и исчезают довольно быстро. Если они беспокоят в течение длительного времени, необходимо обратиться к врачу.

Реабилитация после биопсии
В течение нескольких часов после выполнения биопсии рекомендуется избегать повышенных физических нагрузок. Чтобы предотвратить образование гематомы, к участку прокола на 10–15 минут можно приложить лед, предварительно обернутый тканью или пакетом.
После взятия биоптата на место прокола клеят специальный стерильный лейкопластырь. Его нельзя снимать в течение 4–6 часов.
При ощущении боли или дискомфорта в области забора материала можно принять обезболивающее.
К врачу необходимо немедленно обратиться, если в месте прокола началось интенсивное кровотечение, которое невозможно остановить самостоятельно.
Также поводами к обращению за медицинской помощью должны стать затрудненное дыхание, повышение температуры до 38 градусов и выше, сильная отечность на участке прокола.
