Пункция мочевогопузыря для его
опорожнения, когда катетеризацию
осуществить не представляется возможным.
В опорожненном состоянии мочевой пузырь
покрыт брюшиной экстраперитонеально,
а в наполненном – мезоперитонеально.
пункция мочевого пузыря осуществляется
в наполненном состоянии.
Место пункции на средней линии
живота (там нет мышц), на поперечник
пальца (1,5-2 см) выше верхнего края
лобкового симфиза Осуществлять пункцию
непосредственно над лобковым
симфизом не рекомендуется, так как раны
симфиза долго заживают. Игла 264 должна
быть направлена перпендикулярно
поверхности тела.
Глубина вкола определяется
индивидуальной толщиной тканей
(приблизительно – 6-8 см).
29.Обосновывать и моделировать пункцию Дугласова пространства, определять возможные ошибки и осложнения;
Пункцию Дугласова пространства
осуществляют с диагностической целью
при подозрении на наличие патологического
содержимого в этом пространстве
(например, там может быть кровь при
прерывании внематочной беременности).
пункцию осуществляют через задний
свод влагалища.
Положение пациентки: на гинекологическом
кресле, с приподнятым тазом.
Техника выполнения: зеркалами
разводят влагалище, пулевыми щипцами
фиксируют заднюю губу шейки матки и
смещают ее кпереди (в сторону лобкового
симфиза), после обработки заднего свода
влагалища осуществляют прокол иглой
задней стенки влагалища вверх и кзади
по отношению к пациентке, после медленного
продвижения иглы на 1,5-2 см тянут
поршень шприца на себя. Возможные
осложнения: если таз не приподнят,
можно повредить тонкую кишку; если
ввести иглу слишком глубоко, можно
повредить прямую кишку. Повреждение
кишки опасно попаданием инфекции в
брюшную полость и развитием в последующем
перитонита.
-
внематочная
беременность, -
разрыв кисты яичника,
-
апоплексия
яичника, -
воспалительные заболевания,
-
опухоли яичников,
подозрение на малигнизацию.
30.Обосновывать и моделировать внутритазовую блокаду по Школьникову-Селиванову, определять возможные ошибки и осложнения;
Показания: перелом костей таза.
Место выполнения – на 1 см кнутри
от передней верхней подвздошной кости
Направление продвижения иглы: вниз
и кнутри, «соскальзывая» по крылу
подвздошной кости (срез иглы обращен
на кость).
Глубина введения иглы: 12-14 см.
Возможные осложнения: повреждение
органов и сосудов малого таза (при
неправильном выборе места и направления
введения иглы), повреждение надкостницы
и кости (при неправильном выборе
направления введения иглы и ориентации
ее среза)
31.Обозначать ориентиры стенок таза (ягодичной области, мужской и женской промежности), проводить границы анального и мочеполового треугольников, называть используемые образования;
Нижней стенкой малого таза (и всей
полости живота) является промежность
в ее топографо-анатомическом понимании.
Основными внешними ориентирами
промежности являются: нижний край
лобкового симфиза, нижние ветви лобковых
костей, ветви седалищных костей,
седалищные бугры, крестцово-бугорные
связки, верхушка копчика, анальное
отверстие, наружное отверстие
мочеиспускательного канала, части
наружных половых органов. Промежность
имеет форму ромба, спереди она ограничена
нижним краем лобкового симфиза
(подлобковым углом), сзади – верхушкой
копчика, по бокам – седалищными буграми.
Спереди по бокам эта область ограничена
сращенными ветвями лобковых и седалищных
костей, сзади по бокам – крестцово-бугорными
(сакротуберальными) связками. Если
седалищные бугры (доступные для пальпации
при согнутой в тазобедренном суставе
нижней конечности) соединить линией,
то эта линия разделит ромбовидной формы
промежность на два треугольника: спереди
находится мочеполовой (урогенитальный)
треугольник, сзади – заднепроходной
(анальный) треугольник. Клиницисты под
промежностью понимают ее сухожильный
центр – место прикрепления следующих
мышц: луковично-губчатых, наружного
сфинктера заднего прохода, мышцы,
поднимающей задний проход, поверхнстных
поперечных мышц промежности и глубоких
поперечных мышц промежности. Гинекологи
называют это же место «промежностным
телом». В топографо-анатомическом
понимании промежность является нижним
(подкожным) этажом малого таза В этом
понимании к промежности относятся
седалищно-прямокишечные (ишиоректальные)
ямки с одноименной клетчаткой Следует
напомнить, что седалищно-прямокишечные
ямки располагаются между тазовой
диафрагмой и седалищной костью (точнее
– внутренней запирательной мышцей).
Внутренняя запирательная мышца проходит
через малое седалищное отверстие (см.
главу 5.8), внутренняя запирательная
фасция образует канал Алькока для
внутреннего полового сосудисто-нервного
пучка Через этот канал и малое седалищное
отверстие воспалительные процессы
могут распространиться из промежности
в ягодичную область. Также следует
напомнить, что тазовую диафрагму образуют
следующие мышцы, покрытые фасциями:
мышца, поднимающая задний проход (m.
levator ani), состоящая в свою очередь из
лобково-копчиковой и подвздошно-копчиковой
мышц; наружный сфинктер заднего прохода
(m. sphincter ani externus) и копчиковые мышцы (mm.
coccygeus). Через тазовую диафрагму у мужчин
и женщин проходит прямая кишка. Мочеполовая
диафрагма представлена глубокой
поперечной мышцей промежности (m.
transversus perinei profundus), сверху и снизу покрытой
фасциями Через мочеполовую диафрагму
у мужчин проходит мочеиспускательный
канал, а у женщин – мочеиспускательный
канал и влагалище.
Задней стенкой таза
можно считать ягодичную
область. К
основным внешним
ориентирам ягодичной области
относятся: подвздошные гребни, передние
верхние и задние верхние подвздошные
ости, крестец, седалищные бугры, верхушки
больших вертелов бедренных костей,
нижние ягодичные складки. Верхняя
граница ягодичной
области
проходит по гребню подвздошной кости
и крестцу. Эта граница на большем своем
протяжении отделяет ягодичную область
от поясничной области. Нижняя граница
ягодичной области, отделяющая ее от
задней области бедра, проходит по нижней
ягодичной складке. Латеральные (наружные)
границы ягодичной области проводятся
между верхушкой большого вертела бедра
и передней верхней подвздошной остью.
Эти границы отделяют ягодичную область
от передних областей бедра. Межягодичная
складка отделяет область левой ягодицы
от правой. Между седалищным бугром и
передней верхней подвздошной остью
проходит линия
Розер-Нелятона-Куслика (см.
главу 22). Посередине нижней ягодичной
складки (более точно — на середине
расстояния между внутренней поверхностью
седалищного бугра и большим вертелом
бедренной кости) можно осуществлять
проводниковую анестезию седалищного
нерва, так как, выходя из-под нижнего
края большой ягодичной мышцы, этот нерв
на небольшом протяжении оказывается
не покрытым мышцами.
32. интерпретировать
особенности топографической анатомии
ягодичной области, обозначать на
наглядных пособиях образования этой
области, определять возможные пути
распространения
воспалительных процессов;
Слои
ягодичной области:
1)кожа
— относительно толстая, малоподвижная;
2)подкожная
клетчатка
— состоит из поверхностного и глубокого
слоя:
а)поверхностный
слой — более выражен, имеет ячеистое
строение (воспалительные процессы в
нем протекают по типу абсцесса);
б)глубокий
слой — менее толстый, имеет рыхлое,
слоистое строение;
3)поверхностная
фасция
— состоит из двух листков, глубокий
листок отделяет поверхностный слой
подкожной клетчатки от глубокого слоя;
4)собственная
(ягодичная) фасция
— толстая, ее отроги делят большую
ягодичную мышцу на пучки;
5)поверхностный
мышечный слой
(большая
ягодичная мышца);
6)средний
слой мышц
(сверху вниз: средняя
ягодичная, грушевидная, верхняя
близнецовая, внутренняя запирательная,
нижняя близнецовая, квадратная бедра);
7)глубокий
слой мышц
(сверху вниз: малая
ягодичная, наружная запирательная).
33. интерпретировать
особенности топографической анатомии
мужской и женской промежности, обозначать
на наглядных пособиях образования этой
области, определять возможные пути
распространения воспалительных процессов
(в т.ч. – канал Алькока);
31!!!!!!!!!!!!
Пункция и мочевой пузырь
Содержание
- Показания к манипуляции
- Техника проведения пункции
- Противопоказания к проведению пункции
- Осложнения после пункции мочевого пузыря
Острая задержка мочи возникает при различных патологиях. Пункция мочевого пузыря применяется в случае, если возникла задержка и нет возможности опорожнить орган естественным путем либо при помощи катетера. Надлобковая пункция проводится в медицине часто. Этот метод считается неотложным мероприятием по опорожнению пузыря в больничных условиях. Считается, что это самый безопасный способ сбора мочи, хоть и требует определенной подготовки и знаний хирургии.

Показания к манипуляции
- Диагностические. Сутью является забор мочи для выявления заболеваний. Этот метод считается более информативным и точным, так как исключаются контакты с половыми органами и возможное загрязнение образца.
- Терапевтические. Эта пункция является неотложной помощью если мочевой пузырь переполненный, ее применяют для того, чтобы избежать разрыва органа. Проводят при невозможности опорожнения другим способ.
Техника проведения пункции
Прежде чем приступить к манипуляции, проводят предоперационную подготовку больного. Нужно подготовить кожу в месте прокола. Для этого ее вымывают, выбривают и проводят обработку антисептиком. Уложив больного на операционный стол, место прокола обезболивают местной анестезией. Далее проводят прокол в области лобкового сочленения. Иглу вводят под кожу так, чтобы она прошла сквозь слои мягких тканей и проникла в мочевой пузырь (обычно не больше чем на 5 см). Пациента укладывают набок немного наклоним вперед, чтобы биологическая жидкость самотеком вытекла в ранее приготовленный для нее лоток через трубочку, которая прикреплена к противоположной стороне иглы. После того как выйдет вся жидкость, иголка аккуратно извлекается, а место прокола обрабатывается спиртом. Бывают случаи, когда нужно проводить опорожнение несколько раз в сутки. Чтобы избежать новых проколов, ставят катетер.
Для контроля во время манипуляции зачастую используют УЗИ. Поршень тянется постепеннос с проверкой скорости поступления мочи, при этом содержимое выпускается порционно пережатием выводящей трубки, чтобы исключить кровотечение.
Противопоказания к проведению пункции

- Мочевой пузырь пустой.
- Кожные покровы в месте прокола поражены инфекцией.
- Увеличение или растяжение органов брюшины.
- Аномально развиты органы в малом тазу.
- Перенесенная операция по рассечению стенок брюшной стенки по линии, которая находится ниже пупка.
- Любой период беременности.
- Цистит.
- Рубцовое поражение органа.
- Паховая грыжа.
- Заболевания крови, которые характеризуются нарушением свертываемости.
Осложнения после пункции мочевого пузыря
Несмотря на то что этот метод считается одним из самых безопасных методов сбора мочи, существуют осложнения при пункции. Чаще всего встречается такая проблема, как затекания мочи в подкожно-жировую клетчатку. Для предотвращения этого осложнения, нужно иглу вводят под небольшим наклоном. Также встречаются повреждения брюшины и органов брюшной полости. Если техника проведения хирургической манипуляции была соблюдена и исключены все противопоказания, то капиллярная пункция пузыря считается успешной и осложнений возникнуть не должно.
Оценка статьи:




 (пока оценок нет)
(пока оценок нет)
![]() Загрузка…
Загрузка…
В большинстве случаев биопсия мочевого пузыря выполняется с целью выявления и гистологической оценки опухолей данного органа. Забор небольшого количества подозрительной ткани и последующий ее анализ, в совокупности с другими методами исследования, позволяет поставить точный диагноз, определить стадию заболевания и своевременно начать лечение.
- Показания и противопоказания
- Подготовка
- Как делают биопсию мочевого пузыря
- Виды
- Реабилитация после биопсии мочевого пузыря
- Возможные осложнения
- Результаты
Показания и противопоказания
Биопсия назначается с целью дифференцировки доброкачественных и злокачественных опухолей. Подозрение на данные заболевания может возникнуть при наличии следующих симптомов:
- Наличие крови или гноя в моче.
- Острая задержка мочи.
- Боли при мочеиспускании.
- Постоянное желание опорожнить мочевой пузырь.
Данная клиническая картина может быть характерна для различных заболеваний мочеполовой системы, поэтому сначала назначаются неинвазивные методы диагностики (УЗИ, рентген, КТ, МРТ, ПЭТ-КТ и др.). Если по результатам исследования имеются данные за онкологию, то врач может назначить биопсию, которая поможет подтвердить диагноз. С помощью данного метода можно проводить не только диагностику опухолей, но и многих других заболеваний, среди которых отмечаются:
- Предопухолевые заболевания мочевого пузыря (малакоплакия, лейкоплакия).
- Язвы, кисты, дивертикулы.
- Полипы мочевого пузыря.
- Хронический цистит, преимущественно интерстициальный.
- Туберкулез мочевого пузыря.
Среди противопоказаний отмечаются острые воспалительные и инфекционные процессы в мочеполовом тракте, патология свертывающей системы крови, повреждение мочевых путей, непроходимость уретры и некоторые другие заболевания.
Подготовка
Перед тем как будет выполнена биопсия мочевого пузыря, пациент проходит определенную подготовку, которая заключается в сдаче стандартных анализов, консультации анестезиолога, терапевта, гинеколога (для женщин) и уролога (для мужчин). Накануне исследования необходимо исключить половые контакты, а в день выполнения биопсии нельзя есть и пить. В некоторых случаях пациенту назначается индивидуальный план подготовки.
Как делают биопсию мочевого пузыря
Биопсия выполняется во время цистоскопии — процедуры осмотра полости мочевого пузыря изнутри при помощи эндоскопа. Для устранения болезненных или неприятных ощущений применяется спинальный или внутривенный наркоз. Для проведения цистоскопии с биопсией необходимо специальное эндоскопическое оборудование — цистоскоп. Он может быть жестким или мягким. Если исследование проводится с целью взятия биопсии, чаще всего применяют мягкий цистоскоп.
Исследование мочевого пузыря проводят в положении лежа. После того как пациент будет погружен в медикаментозный сон, врач смазывает наконечник цистоскопа глицерином и осторожно продвигает его через уретру в мочевой пузырь. При этом специалист визуально оценивает состояние внутренней стенки уретры. Когда цистоскоп вводится в мочевой пузырь, полость органа заполняется раствором фурацилина. Это позволяет расправить его стенки и сделать их доступными для осмотра.
На следующем этапе врач проводит осмотр слизистой органа, выявляет патологический очаг и берет из него образец ткани одним из ранее описанных способов. По завершению биопсии выполняется гемостаз (при необходимости), затем цистоскоп осторожно извлекается, а в уретру устанавливается мягкий мочевыводящий катетер.
Виды
Биопсия мочевого пузыря выполняется двумя способами:
- Холодная биопсия. Проводится по описанному выше плану. Сначала в мочевой пузырь вводится цистоскоп, после чего врач отщипывает небольшой участок ткани из нужного участка стенки слизистой. Если опухоль имеет небольшие размеры, то в рамках процедуры проводится ее удаление. Такой метод является наименее травматичным, но при этом ограниченным. С его помощью нельзя выполнить удаление объемных и сложных опухолей, а также оценить глубину прорастания опухоли в стенку мочевого пузыря.
- ТУР-биопсия является более совершенной методикой. Часто выполняется не только с диагностической, но и с лечебной целью. В данном случае трансуретрально вводят несколько инструментов (электрокоагулятор, гибкий цистоскоп с камерой и осветителем), с помощью которых врач может оценить объем поражения и удалить опухоль. Трансуретральную биопсию проводят в тех случаях, когда необходимо получить максимум информации о состоянии мочевого пузыря.
ТУР-биопсия является более травмирующей, но в то же время позволяет одновременно останавливать кровотечение за счет коагуляции (прижигания) сосудов. Кроме того, данный метод как нельзя лучше подходит для оценки глубины роста опухоли. Еще один важный плюс ТУР-биопсии — это универсальность. Процедуру можно одновременно проводить и с диагностической и с лечебной целью при самых разнообразных заболеваниях, локализованных в мочевом пузыре. За счет всех этих достоинств именно данный вид биопсии применяют чаще всего.

Реабилитация после биопсии мочевого пузыря
В реабилитационном периоде может назначаться профилактическая антибактериальная терапия или другое специфическое лечение. Составляется индивидуальный план рекомендаций касательно питания, ухода за катетером, физической активности и других действий. Обычно процедура переносится хорошо и не приводит к развитию осложнений, особенно если ее выполняет опытный врач.
Возможные осложнения
В целом, биопсия мочевого пузыря является достаточно безопасной процедурой. Однако, как и любая другая инвазивная манипуляция, она сопровождается определенными рисками и может приводить к развитию осложнений. Наиболее тяжелыми из них являются:
- Воспалительные процессы в мочевом пузыре (цистит), уретре (уретрит), почках (пиелонефрит).
- Кровотечение.
- Травматическое повреждение слизистой оболочки уретры с последующим рубцовым стенозом.
- Перфорация мочевого пузыря.
Данные осложнения можно назвать редкими. Обычно они развиваются при грубом нарушении правил проведения биопсии, неосторожных действиях врача, нарушении пациентом рекомендаций в восстановительном периоде. В подавляющем большинстве случаев биопсия мочевого пузыря хорошо переносится и редко приводит к выраженным изменениям состояния здоровья пациентов.
Результаты
После проведения процедуры, полученный образец ткани доставляется в гистологическую лабораторию. Для того чтобы его можно было изучить под микроскопом, сначала необходимо приготовить парафиновые блоки, нарезать их на тонкие срезы и окрасить. На этот процесс уходит относительно много времени — до 5-7 суток.
На завершающем этапе препараты попадают к врачу-морфологу, который изучает мочевой пузырь под микроскопом и заполняет заключение. В нем специалист отражает все изменения, которые он обнаружил. После этого заключение передается лечащему врачу, который, в свою очередь, приступает к планированию тактики лечения.
Пункция мочевого пузыря – это прокол органа через переднюю стенку живота, к этой процедуре стараются прибегать как можно реже, поскольку она довольно болезненная и может понести за собой осложнения. Она менее опасна, чем катетеризация, но провести ее сложнее. Но есть ситуации, когда прокол просто необходим, например, ишурия.
Ишурия – это состояние, во время которого пациент не может опустошить мочевой пузырь. Оно достаточно часто встречается в медицинской практике и несет опасность для здоровья пациента. Ведь если мочевой пузырь переполнится, может произойти его разрыв и вытекание содержимого в брюшную полость с развитием уросепсиса.
Причины задержки мочеиспускания сильно зависит от возраста и половой принадлежности больного. Самые частые из них:
- опухолевые образования, которые локализуются в мочеиспускательном канале или прямой кишке и не перекрывают моче выход;
- разрастание предстательной железы вследствие аденомы, опухоли;
- стеноз уретры – сужение просвета мочеиспускательного канальца;
- фимоз – патологическая узкость кольца крайней плоти на пенисе у мужчин;
- механическая травматизация предстательной железы;
- камни солей, которые перекрывают просвет уретры;
- патологии нервной системы;
- послеоперационный период, особенно, если вмешательство проводилось на органах таза или живота;
- тяжелые роды.
Если человек жалуется на болезненные ощущения снизу живота, чувство, что там все распирает, позывы к выпусканию мочи, но не может помочиться – это серьезный повод для обращения к врачу за помощью.
В первую очередь, специалист попробует провести катетеризацию, но если есть какие-то противопоказания, то придется выполнять пункцию мочевого пузыря.
Показания к проведению процедуры
Надлобковая (капиллярная) пункция мочевого пузыря может проводиться с двумя целями – терапевтическая, то есть лечебная, и диагностическая. В первом случае, прокол проводят для опустошения органа, чтобы избежать его разрыва вследствие чрезмерного накопления мочи.
Диагностическая цель заключается во взятие анализа мочи. Но к этому методу прибегают довольно редко, хотя анализ, взятый таким способом, является намного более информативным, чем тот, который получен путем самостоятельного мочеиспускания или катетеризации.
Противопоказания
Как и любая другая инвазивная процедура пункция пузыря имеет свои противопоказания. К ним относятся:
- недостаточная наполненность – если орган пустой или даже наполовину полный, проводит пункцию строго запрещено, поскольку велик риск развития осложнений;
- патологическая свертываемость крови – коагулопатия;
- период вынашивания ребенка;
- наличие у пациента геморрагического диатеза.
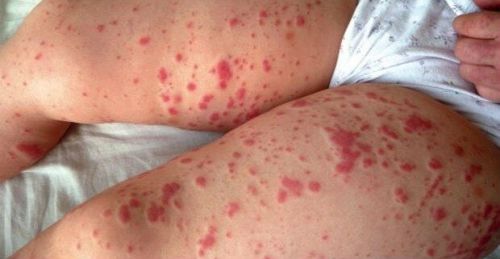
Геморрагический диатез – противопоказание к манипуляции
Перечень противопоказаний продолжают:
- рассечение передней стенки живота по белой линии ниже пупка в анамнезе;
- смешения, увеличение или растягивание органов брюшины;
- наличие паховых или бедренных грыж;
- воспаление мочевого пузыря – цистит;
- аномалии органов, которые расположены в малом тазу (кисты, растяжение);
- инфекционное поражение кожных покровов в месте прокола.
Как происходит пункция
Если пузырь переполнен, то провести процедуры не составит абсолютно никакого труда. Поскольку орган растягивается, значительно увеличивается в размерах и может доходить аж до пупка.
Кроме того, переднюю стенку пузыря ничего не защищает – она не покрыта брюшиной, а просто прилегает к мышцам живота.
Чтобы провести пункцию мочевого пузыря пациента укладывают на кушетку, фиксируют ему ноги и руки, а тазовый конец слегка приподнимают.
Область вокруг места прокола тщательно обрабатывают антисептическими средствами, это поможет избежать инфицирования раны патогенными микроорганизмами. Также важно, чтобы в месте проведения процедуры не было оволосения, поэтому перед пункцией пациента бреют.
При помощи техники пальпаторного обследования врач находит наивысшую точку пузыря, определяет приблизительное месторасположение органа. Затем проводит обезболивание 0,5% раствором новокаина, который вводится на 3–4 см выше лобкового симфиза.
Важно помнить, что анестезию следует проводить аккуратно по средней линии живота, постепенно обезболивая слой за слоем.
Чтобы проделать собственно прокол, специалисту понадобится длинная игла, около 12 см длинной и диаметром приблизительно 1,5 мм. Иглу по чуть-чуть вводят через переднюю стенку брюшины, прокалывая апоневроз, мышцы и клетчатку, а затем и собственно стенку мочевого пузыря. Почувствовав провал иглы, человек, который проводит пункцию, должен продвинуть иглу еще на 4–5 см, а затем аспирировать мочу.
Важно выводить мочу из пузыря медленно, поскольку резкая аспирация может стать причиной кровотечения. После удаления всей возможной мочи в полость органа вводят раствор антибиотиков, кроме того, ими также обкалывают клетчатку. Место, в котором был совершен прокол, тщательно обрабатывают, а затем закрывают специальной повязкой. Эти мероприятия направлены на то, чтобы избежать инфицирования.
Ход процедуры предусматривает защиту от инфицирования места прокола
Возможные осложнения
Какие-либо специфические осложнения случаются довольно-таки редко. Но в случае, если медицинский персонал не придерживался правил асептики или антисептики, то возможно попадание патогенной микрофлоры, что приведет к воспалительным заболеваниям.
К специфическим осложнениям относят:
- попадание мочи в клетчатку, расположенную вокруг органа;
- развитие флегмоны клетчатки;
- прокол брюшины;
- перфорация мочевого пузыря;
- повреждение органов, которые находятся рядом.
Несмотря на то что есть риск развития осложнений, пункция мочевого пузыря – это часто единственный вариант помощи пациенту. Качество ее проведения и протекание послеоперационного периода напрямую зависит от уровня мастерства и квалификации специалиста.
Пункция мочевого пузыря
Пункция мочевого пузыря — это один из безопасных и простых способов опорожнения мочевого пузыря медицинским вмешательством. Ее необходимость заключается в задержке выведения мочи, а также неспособностью произвести данное действие естественным образом. Что может нанести вред здоровью.
Наша клиника предлагает проведение данной процедуры. Поэтому при возникновении проблем такого плана, мы сможем предоставить качественную помощь. Для этого имеются хорошие специалисты.
Случаи проведения пункции и возможные противопоказания
 Существуют определенные показания для такого вида операций, к примеру:
Существуют определенные показания для такого вида операций, к примеру:
- невозможность человеком избавиться от скопившейся мочи естественным способом;
- использование для сбора мочи при получении необходимых анализов. Позволяет выявить более верную картину описания;
- когда запрещается иным способом решить вопрос с выведением мочи;
- данный способ является самым эффективным, так как вариант получения травмы низок.
Таким образом, применение данного способа выведения является довольно востребованным вариантом.
Несмотря на то, что процедура характеризуется простотой и безболезненность, существует ряд противопоказания к ее применению:
- увеличение брюшной полости;
- если кожа подвергается инфекционному воспалению;
- период беременности женщины;
- циститы;
- и так далее.
Данная процедура, по сути, не должна приносить осложнения. Но, небольшая вероятность, может быть. В таких случаях, как повреждение участков брюшинного пространства, мочевые затеки и подобные варианты. Попадание мочи в клетчатку. Для предупреждения затека мочи, проводить иглу стоит немного наискось.
Записаться на консультацию к урологу можно у наших консультантов по телефону +7 (495) 125-49-50
Процесс проведения процедуры
Пункция мочевого пузыря является довольно востребованной, а также распространенной процедурой в медицинской практике.
Для начала подвергающуюся область подготавливают, приводя в надлежащий вид. Производят дезинфицирование. В определенных ситуациях, человека исследуют с помощью УЗИ, для того чтобы понять место мочевого канала. Хотя, уролог может самостоятельно определить зону пузыря.
 Во время процедуры, пациент должен располагаться на спине. Подвергшуюся операции область обезболивают, благодаря местной анестезии.
Во время процедуры, пациент должен располагаться на спине. Подвергшуюся операции область обезболивают, благодаря местной анестезии.
Введение иглы производят на глубину четырех, пяти сантиметров над лобком. Проникая в мышцы живота, происходит разрушение стенки пузыря. Специалисту нужно удостовериться в том, что игла расположилась на достаточном расстоянии, дабы избежать вероятности ее отклонения.
На следующем этапе происходит смена расположения человека. Его разворачивают на один из боков, наклонив слегка вперед. На конце иглы присутствует специальная трубка, через которую происходит выведение мочи. Закончив данный процесс, иглу аккуратно вытаскивают. А место, подвергшееся операции обрабатывают. Бывают ситуации, в результате которых требуется нанесение шва или повязки. Помимо иглы, в качестве рабочего инструмента выступает трубка со стилетами. Полученный материал переливают в пробирку, для передачи в лабораторию.
Возможные последствия от процедуры
Одним из самых распространенных последствий от проведения процедуры является возникновение уретральная лихорадка. Она образуется вследствие проникновения в кровь бактерий. Что может быть связано с медицинскими инструментами.
Уретральная лихорадка характеризуется различной степенью тяжести. В одних случаях происходит озноб и интоксикация организма человека. В других ситуациях образование таких заболеваний, как простатит, уретрит и так далее.
Статья не является медицинским советом и не может служить заменой консультации с врачом.
