Современные методики лечения позволяют эффективно справиться с проблемой кариеса, вылечить пульпит, острый периодонтит. Но, как и у всех людей, у докторов возникают ошибки, которые приводят к осложнениям.
Список распространенных ошибок в процессе лечения будет следующим:
- Избыточное давление при прохождении корневого канала;
- Перфорация стенок или ослабление их;
- Инфицирование канала или пульповой камеры;
- Попадание пломбировочных остатков в периодонт;
- Обламывание инструмента внутри полости пульповой камеры.
Это далеко не полный перечень проблем, которые развиваются в процессе терапии. Последствия некоторых можно устранить достаточно быстро. Другие требуют повторных визитов.
Ошибки в лечении бывают на разных этапах:
- подготовительном;
- механическая обработка корневого канала;
- наложение пломбы.
Ошибки на этапе подготовки
В ходе подготовки к эндодонтическому вмешательству, нужно соблюдать правила асептики, антисептики. Использование нестерильных инструментов, вспомогательных материалов недопустимо. Стерильные нервэкстракторы, иглы Миллера, каналорасширители хранятся в чашках Петри, герметично закрытыми.

Их открывают по мере надобности, извлекаются приборы стерильным пинцетом.
Важно! Нельзя оставлять чашку Петри с приборами открытой.
Возможно попадание бактерий из окружающей среды на крышку, занос ее на инструментарий. Возникает инфекция корневого канала, пульповой камеры. Бактериальную флору можно занести при использовании стоматологом одних и тех же экстракторов для нескольких зубных каналов. Патогенная флора из одного корневого канала переноситься на другой. Развивается воспаление, острый периодонтит, как следствие, потребуется повторное вмешательство.
Инфицирование пульповой камеры или корневых каналов часто происходит собственной микрофлорой пациента. Чтобы бактерии не попали в периодонт, нужно полностью отгородить операционное поле от других частей ротовой полости. Это поможет предупредить острый периодонтит.
На этапе подготовки, стоматолог может неправильно создать доступ к корневому каналу. Возникновение ситуации возможно при экономии костной ткани и недостаточном иссечении кариеса. Недостаточный доступ способствует травмированию пульпы, что может вызвать кровотечение в пульповую камеру.
При неправильном доступе к корневым каналам, часто происходит перфорирование стенок зуба. Здесь большую роль играет человеческий фактор, стоматолог не всегда верно оценивает ось зуба, которая может смещаться.
Ошибки в процессе обработки корневого канала
Отверстие в стенке зуба появляется при неграмотном использовании расширителей, когда воздействие чрезмерно.
В процессе обработки, возможны следующие ошибки:
- закупорка корневого канала частицами дентина;
- нарушение просвета корневого канала;
- неправильное расширение корневого канала;
- разрушение корня зуба или пульповой камеры;
- нарушение анатомического строения;
- поломка инструментов в пульповой камере или корневом канале.
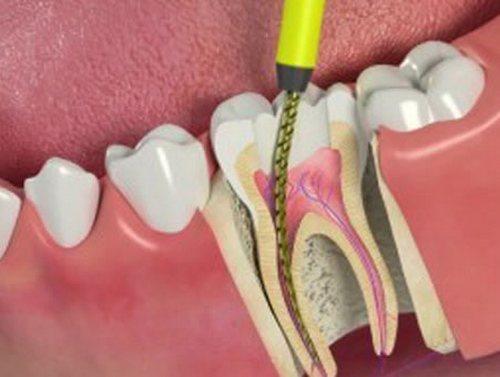
Закупоривание корневого канала частицами дентина возможно при резком грубом прохождении инструмента. Чтобы этого не произошло, важно помнить об апикальном анатомическом сужении зубного канала и правильно подбирать размер приборов.
На месте апикального сужения, может образоваться расширение. Это происходит при неправильной тактике. Стоматолог использует жесткие файлы большего размера, разрушая нормальную форму корневого канала.
Расширение в средней трети корневого канала происходит при неправильно подобранном размере расширителя.
Неверно оценивается кривизна корневого канала. Специалист выбирает жесткий наконечник. Стенка зуба теряет прочность при избыточном механическом давлении, может перфорироваться. Чаще проблема возникает, при использовании машинных расширителей.
Иногда стоматолог не может контролировать силу, прилагаемую для продвижения инструмента. Перфорация чаще возникает у людей старшего поколения, ткань зубов измененная, тонкая. При нарушении целостности стенки зуба, возникает острая боль, возможно кровотечение наружу и в пульповую камеру. Чтобы избежать перфорации, нужно определить ось зуба. В случае появления сомнений, проводить рентгенографическое исследование.
При выявлении проблемы, врачу следует как можно быстрее устранить отверстие. Его заполняют специальной пастой. Если дефект в области верхушки, можно удалить часть стенки.
Осложнения: поломка инструментария
Ошибки, допускаемые на этом этапе, приводят к удлинению времени лечения. Стоматологу не следует торопиться, тщательно выбирать насадку, осторожно, практически ювелирно, работать. Если неправильно грубо резко использовать экстракторы, возможна их поломка в корневом канале.
Особенно часто выходят из строя расширители. Неправильно подбирается размер, прилагается слишком большая сила при проведении внутрь пульповой камеры. Важно не только направлять вперед наконечник, но и перемещать его в обратном направлении.
Поломка чаще происходит при машинном введении расширителя. При ручном способе, врач сам контролирует силу поступательных движений. Чтобы избежать заклинивания инструмента, нужно правильно соблюдать режим работы для аппаратуры, использовать только в действительно подходящих ситуациях.
Ошибки при пломбировании
В процессе наложения пломбы, тоже возникают недочеты. Например, неполное закрытие корневого канала – развивается, когда неправильно определена его длина. Возможны ситуации, когда для заполнения просвета используются неправильной формы штифты, или паста, которая может проседать.
При разрушении анатомического сужения пломбировочный материал может выходить за пределы верхушечного отверстия. Ситуация встречается при малой длине корневого канала, которую врач не смог определить, или при использовании насадок неподходящего размера.
Перелом корня зуба – тяжелое осложнение, оно появляется при неправильной оценке толщины стенки зуба или чрезмерном давлении. Стоматологу важно отрабатывать навыки, чтобы не применять излишнюю силу, которая может нанести травмы.
Осложнения после инфицирования: острый периодонтит и пульпит
При неправильном, непрофессионально выполненном действии, возникают пульпиты, острые периодонтиты. При неграмотном механическом вмешательстве, развивается воспаление, возникает острый периодонтит. Пульповая камера тоже инфицируется. В случае закупоривания дентинными опилками, на которых присутствует бактериальная флора, формируется хронический процесс.
Как проявляется острый периодонтит?
Заболевания проявляются постоянными болевыми ощущениями в ротовой полости в течение длительного времени. Острые периодонтиты появляются и при использовании некоторых медикаментов. Формируется своеобразная реакция организма на препарат. От этого не может быть застрахован ни один врач.

Любое воспаление снижает иммунобиологические и репаративные свойства периодонта.
Общие проявления заболевания острый периодонтит:
- головная боль;
- слабость;
- повышение температуры тела.
Перечисленные симптомы свидетельствуют об активности процесса, микробной интоксикации. Проникновение бактерий в кровь вызывает тяжелое состояние организма – сепсис. Причиной служит инфицирование пульповой камеры. При несвоевременно оказании помощи, человек может умереть.
Чем опасен острый периодонтит?
Местные осложнения острого или хронического периодонтита – свищи, кисты, остеомиелит. Они требуют незамедлительной диагностики, лечения. Избавление от кист, возможно только с помощью хирургических методов.
Остеомиелит – острое гнойное воспаление в костях челюсти. Является серьезным осложнением, требующим проведения оперативного лечения, массивной медикаментозной терапии. Часто все начинается с повреждения пульповой камеры.
Не стоит доводить до осложнений, важно обратиться к стоматологу при первых болевых ощущениях.
Лечение острого периодонтита должно быть комплексным, назначено безошибочно грамотным стоматологом. При появлении воспаления периодонта, лечение может быть длительным. Далее пациенту показано повторное эндодонтическое лечение.
Всегда лучше избежать проблем, чем лечить последствия. Обращайтесь к проверенным врачам. Наши стоматологи работают ювелирно, Вы останетесь довольны результатом!
Какие ошибки могут допускать стоматологи и почему так происходит?

Мы ответим на все Ваши вопросы
Наши контакты
У вас есть вопросы или Вам нужна бесплатная консультация специалиста? Напишите нам, и мы ответим Вам в ближайшее время.
Записаться к нам на прием
Он-лайн запись
Заполните необходимые данные и наш оператор свяжется с Вами в ближайшее время для подтверждения записи.
До скорой встречи!
Ваша заявка отправлена
Мы ответим Вам в ближайшее время.
Спасибо!
Ваше сообщение отправлено
Хорошего вам дня.
Поиск по сайту
Кариес — одно из самых распространенных заболеваний во всем мире. И его осложнения — основная причина потери зубов. При лечении этой патологии стоматолог пользуется четким алгоритмом действия, но порой возникают ошибки и, как следствие, развиваются осложнения: выпала пломба, появилось воспаление или вернулась боль. MedAboutMe расскажет об основных ошибках при лечении кариеса и протезировании и определит, кто виноват: стоматолог или пациент?

Появление боли после лечения: норма
Боль — универсальная реакция человеческого организма, указывающая на неполадки в его работе. Появление боли после лечения кариеса можно интерпретировать двояко: с одной стороны — закономерная реакция, с другой — ожидаемая и возможный вариант индивидуальной реакции, или же указание на осложнения.
В практике стоматологов есть такое понятие — «постпломбировочные боли». Их появление может быть индивидуальной реакцией на саму процедуру лечения зуба и пломбировочные материалы. Боль, как правило, ноющего характера, не связана с раздражителями и проходит через несколько часов, в общей сложности, может держаться не более суток. Главное условие — отсутствие ее усиления.
Иногда боль после лечения кариеса — ожидаемая реакция. Уже при глубоком кариесе существуют первые изменения в пульпе зуба — гиперемия. Для перестраховки и с целью сохранения пульпы после обработки полости стоматолог ставит лечебную прокладку с противовоспалительными свойствами, закрывает полость временной пломбой и отправляет домой.
Если через несколько часов или дней боль появилась — значит, кариес перешел в осложнения, и это не вина доктора. В таком случае, стоматолог в индивидуальном порядке выбирает дальнейшую тактику лечения. Чаще все же удается спасти зуб от пульпита, и лечение заканчивается постановкой постоянной пломбы.
Боль после лечения кариеса: патология
Иногда постпломбировочная боль может быть связана непосредственно с ошибками при пломбировании. Многим пациентам кажется, что постановка пломбы — самая простая часть стоматологического лечения, на самом деле все происходит с точностью до наоборот.
После препарирования кариозной полости следуют этапы обработки полости:
- антисептическая — ее цель убрать все кариесобразующие бактерии, дезинфицировать полость;
- постановка лечебной и изолирующей прокладки: лечебные ставятся при глубоком кариесе с целью профилактики его перехода в пульпит (воспаление пульпы), такие препараты обладают выраженным противовоспалительным действием, а также стимулируют выработку вторичного дентина. Изолирующие прокладки отгораживают дентин от агрессивных веществ пломбировочных материалов;
- протравка эмали. Перед пломбированием композитами эта процедура — обязательное условие. Цель ее — улучшить сцепление эмали, материала прокладки и непосредственно композита. Состав протравливающего вещества дезинфицирует и обезжиривает полость. Первые осложнения могут формироваться на этом этапе. При неправильно установленной пломбе агрессивная протравка может попадать на дентин, и по его трубочкам к пульпе, раздражая ее. В тяжелых случаях может формироваться химический ожог;
- пломбирование. Главная задача стоматолога — восстановить анатомическую структуру зуба, а не просто «замазать полость» или сделать «взлетную площадку» вместо зуба. При завышении прикуса, когда пломба оказывается «высокой», зуб получает излишнюю жевательную нагрузку — появляется боль. Еще один вариант неправильного пломбирования: постановка одной пломбы на 2 зуба, отсутствие контактных пунктов. В таком случае появляется не только боль, но и стойкое воспаление в десневых карманах.
Воспаление тканей, окружающих зуб
В кабинете стоматолога жалоба на боль — самая распространенная. По ее характеристикам доктор может поставить предварительный диагноз. Но иногда абсолютно разные патологии могут иметь схожую клиническую картину и возникают ошибки в диагностировании.
В медицине есть такое понятие, как дифференциальный диагноз — исключение болезней, имеющих одинаковые симптомы и даже внешние проявления. Так, стоматологи могут проводить диагностику между кариесом и хроническим периодонтитом. Под этот термином понимается воспаление тканей, находящихся в пространстве между цементом корня и альвеолой челюсти.
Если стоматолог вовремя не распознал хроническое воспаление путем стоматологических тестов или визуальных методов исследования и запломбировал зуб, то через несколько дней пациент ощутит на себе всю «прелесть» обострения периодонтита.
На прием пациенты приходят с острой, ноющей и распирающей болью, которая усиливается при надавливании на зуб и длительно не проходит. Нередко формируется отек щеки, повышается температура тела в пределах 38ºС, увеличиваются лимфатические узлы.
Такое развитие событий и отсутствие своевременного диагностирования воспаления стоматологом — ошибка в лечении.
Выпала пломба: всегда ли виноват стоматолог?
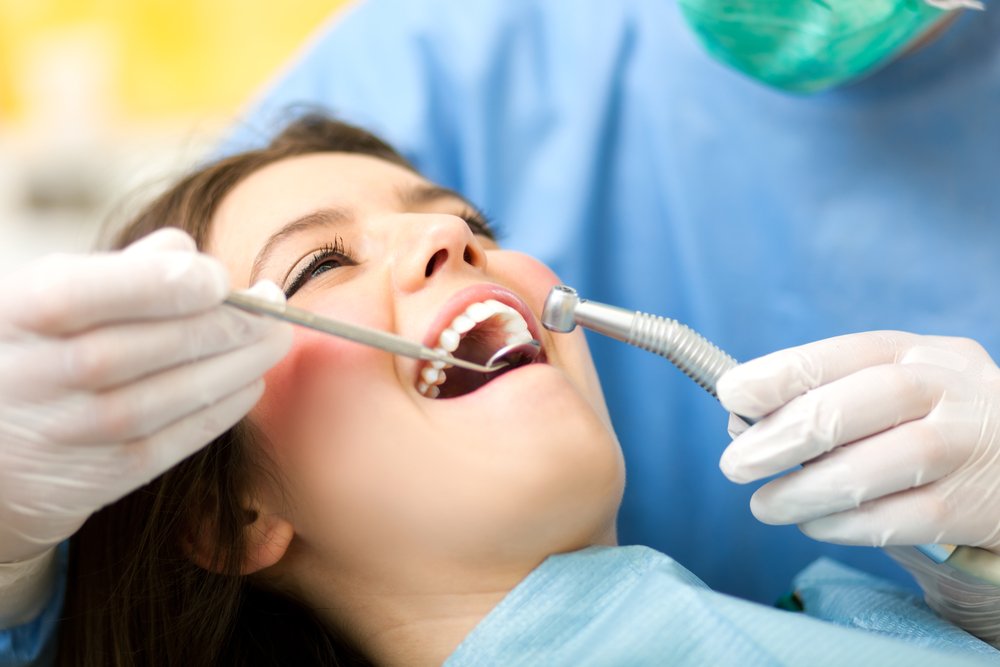
Как показывает практика, в выпадении пломбы, действительно, чаще виноваты стоматологи. Но это не исключает вины пациентов, которые просто игнорируют рекомендации стоматологов.
Практически на каждом этапе пломбирования существуют риски формирования ошибок, которые приведут к потере пломбы:
- Препарирование полости.
Это не только удаление всех пораженных кариесом тканей, но и создание контактных площадок, которые будут помогать пломбе держаться. Можно сказать, что это технические моменты. Но при их нарушении пломбы выпадают и могут откалываться стенки зуба.
- Постановка пломбы вместо рекомендованной коронки.
Иногда стоматологи прицельно пломбируют зубы под коронки и заранее оповещают об этом пациента. Площадь утраченных тканей зубов будет диктовать выбор метода лечения: пломба, вкладка или коронка. Нарушение этих принципов является ошибкой, и тогда пломбы выпадают. Обычно стоматологи сразу оговаривают риски и не дают никаких гарантий.
- Некачественная изоляция зуба.
Для постановки пломбы и ее надежности необходимы условия — полное отсутствие влаги. В помощь стоматологам существуют слюноотсосы и кафердам (коффердам), позволяющие изолировать один или несколько зубов от всей полости рта. В случае попадания слюны или другой биологической жидкости в полость пломба выпадет;
- Неправильная техника пломбирования.
Постановка одной «цельнолитой» пломбы на два рядом стоящих зуба, некачественное формирование прилегающего края, шлифовка и полировка.
- Нарушение рекомендаций стоматологов.
После постановки пломбы стоматологи не рекомендуют пить и принимать пищу в течение 2-х часов, даже если пломба была светового отвержения. Полная кристаллизация пломбы, то есть ее затвердевание, происходит в течение нескольких часов после пломбирования. Любая нагрузка или создание агрессивной среды для пломбы может спровоцировать ее выпадение.
Для качественного стоматологического лечения, которое будет радовать не один год и даже десятилетие, необходимо строго соблюдать все рекомендации стоматологов и при опросах честно отвечать на все вопросы. Зачастую именно благодаря ответам пациентов удается избежать ошибок в диагностировании некоторых болезней полости рта.
Стоматологи / Под ред. Бажанова Н.Н. – 2008
Сравнительная оценка краевой адаптации пломбировочного материала после подготовки полости различными инструментами IN VITRO / Макеева И.М., Михайлов Д.Г. // Стоматология – 2011 – Т. 90 №4
Где и как обычно ошибаются стоматологи (частично применимо и к другим врачам)
Время на прочтение
13 мин
Количество просмотров 24K
В корневом канале кто-то оставил мне кусок инструмента.
Возможно, вы в детстве думали, что врачи — это добрые люди, которые гарантированно вас вылечат. Взрослый мир уже должен был убедить вас, что компетентных людей не хватает в любой области. В случае со стоматологией, к счастью, пациента по незнанию убить довольно сложно. Но зато легко нанести вред здоровью, который потом очень дорого и долго компенсировать.
Проблемы абсолютно те же, что и в критичных областях медицины: недодиагностика, переоценка собственных мануальных навыков, неверное распознавание клинического случая (как следствие — неверный выбор метода лечения), просто кривые руки, несоблюдение стандартов и злонамеренное увеличение счёта из-за желания заработать, противоречащего интересам пациента.
Начнём с недодиагностики и передиагностики. «Недо-» — это когда вы пришли с проблемой, врач закрыл только её, но не сказал, что есть ещё несколько вещей, которые надо сделать сейчас, чтобы потом не потерять зубы и не ставить дорогие импланты. Явление очень характерное именно для стоматологии: вы не спрашивали, доктор не сказал. Попробуйте так у кардиолога. «Пере-» — это когда по результатам осмотра и первых инструментальных методов назначается избыточное количество исследований. Это в какой-то степени даже хорошо для заботы о пациенте, но только пока речь не идёт об избыточной лучевой нагрузке или желании продать больше исследований, когда это не нужно по показаниям. Или овертритмент: расширение показаний для лечения, например, как можно было дать таблетки, а вам отрезали уши, потому что это было дороже.
В результате диагностики рождается план лечения. Пациент в случае дорогих вмешательств врачу не доверяет, поэтому идёт в другую клинику. Через день образуется ситуация «три врача и шесть планов лечения», что ещё больше путает.
Почему бывает недодиагностика?
Потому что в коммерческой медицине в России нет протоколов. Точнее, они как бы иногда есть, но по факту их всё равно нет. В случае критичных заболеваний в ОМС есть схема показаний, которые однозначно ведут к определённым анализам и исследованиям. Если пациент отметил что-то в анамнезе, это занесли в карточку, а исследование на такой случай не назначили, то врач в конечном итоге может даже отправиться за решётку после суда (случается редко, чаще речь идёт про серьёзные штрафы клинике от страховых фондов).
То есть на каждый критичный случай, угрожающий жизни или здоровью, есть схема. Это важно для государства, ведь стоимость жизни гражданина, по сути, может считаться как недопроизведённый ВВП, то есть как недоделанная за время этой ожидаемой жизни работа. Качество жизни обычно рассматривается не как ОМС, а как ДМС или коммерция. В случае работы с качеством жизни такой схемы нет. Стоматология крайне редко бывает про угрозу жизни: пожалуй, это редкие онкологии и разные интересные инфекции с зубов в мозг. Во всех остальных случаях можно выбросить зуб в тазик и выдать обезболивающее. 15 минут, 220 рублей — вот примерно сколько это стоит для ОМС-клиники.
Небольшие региональные клиники, куда пациенты приходят жаловаться на зубную боль или отвалившийся кусок зуба, довольно редко занимаются диагностикой тех же корневых каналов. Для меня, хорошо знакомого с европейской медициной, просто дико, что врач может спросить:
— Ну, пациент, что будем лечить?
В нормальной схеме врач делает диагностику и сам говорит, что сейчас планирует сделать. Пациент может согласиться или отказаться, иногда — выбрать вариант.
С одной стороны, делать полную диагностику выгодно: это увеличивает чек, потому что можно уговорить пациента заодно вылечить кариес на ранней стадии, про который он не знал. С другой стороны, сами пациенты этого не любят, потому что считают, что это способ «развести» их на дополнительные деньги. И не всегда они неправы. Ещё одна особенность — это когда маркетолог клиники даёт задачу нагрузить КТ-аппарат, потому что он медленно окупается. В этот момент количество дополнительных исследований на нём начинает расти.
В моей клинике есть только протоколы и case selection. То есть любой пациент всегда проходит одну и ту же диагностику. Если определяется патология — тут же выбирается следующий «кейс» с дополнительными методами под неё. Никакого творчества, никакой отсебятины, в двух одинаковых случаях будут абсолютно одинаковые наборы исследований. Эта диагностика несколько избыточна в сравнении с ОМС-стандартами, но мы работаем в дорогом сегменте: наша задача — не героически решать проблемы, а снимать их до появления. Пациенты это очень хорошо понимают (в нашем случае такая репутация появилась примерно через два года от начала работы).
Самый простой пример недодиагностики — не сделать интерпроксимальные снимки, то есть не увидеть кариес.
Не доказал важность лечения
Следующая ошибка — у пациента гниёт корень зуба, но он не хочет лечить. Точнее, это не совсем ошибка, это скорее следствие всей медицинской системы в текущем виде. Люди не доверяют врачам, потому что подозревают их в некомпетентности и жажде наживы.
Врач крайне редко проговаривает, что именно происходит. Очень редко объясняет, что делает и зачем. И почти никогда не может обосновать план лечения в понятных пациенту терминах. Европейские стоматологи в этом плане могут быть похожи на наших, но там степень доверия человеку в белом халате настолько велика, что они могут особенно не погружаться в детали. Как это ни странно, у нас в малых клиниках владельцы часто ведут себя как психотерапевты, буквально носят пациента на руках, но только владельцы, а не линейный персонал.
Мы для себя решили, что будем держать пациента в курсе всего происходящего очень детально. Поскольку мы работаем с дорогим сегментом, люди ценят это ощущение контроля над проектом. И уверенно принимают решения на основании всех данных. Это занимает много дополнительного времени, но у нас нет квоты, как в ОМС.
Если врач был неубедителен, то пациент откладывает лечение или идёт советоваться к следующему. Если вдруг так совпадёт, что там будет недодиагностика, то вполне возможна ситуация: «Какие корни? У вас два кариеса, их глазами видно. Вас там разводят, давайте сейчас посверлю, и всё будет готово через полчаса!» К сожалению, не могу отрицать, что где-то действительно разводят.
Пример: часто женщины замечают, что рот буквально весь развалился после родов. Там очень часто довольно простая история. К детородному возрасту пациентка приходит с зубами в пограничном состоянии: скажем, до 30 лет она была в стоматологии раз пять, и последние три раза ей не делали снимков. Затем она на два года остаётся дома и вообще не ходит к стоматологу. В итоге через два года врач не переубедит её, что это было не из-за беременности, а просто потому, что нужно было когда-то раньше думать о здоровье. Это проблема как минимум того врача, у которого она была последний раз до беременности: он должен был сделать диагностику и убедить её лечиться.
В России по пациенту решение часто принимает врач, который более убедительно рассказал. А рассказывает он иногда на голубом глазу. В итоге многие отличные медицинские специалисты, не способные говорить с пациентом, часто страдают в коммерческом плане.
Неверный выбор «кейса»
Доказательная медицина, основанная на математике и научном подходе, предполагает следующее:
- Пациент достаточно полно продиагностирован для принятия решения.
- Диагностика выполняется до тех пор, пока не будет определён конкретный случай (диагноз) с уточнениями.
- Для этого случая есть выбор из нескольких вариантов лечения: нужно оценить каждый в соответствии с особенностями пациента и характером случая, возможностями врача и клиники.
- После выбора варианта нужно реализовать его максимально качественно.
То есть при правильной постановке диагноза выбор действий врача основан на статистической оценке: «Если этот метод в таком конкретно случае показывает результат успеха выше и меньше рисков, то берём его».
Проблема в том, что метод оценивается не только как тип вмешательства, но и как возможность его реализовать. Некоторые операции требуют очень хороших мануальных навыков врача. Некоторые методы требуют дорогого оборудования и материалов, и их замена сразу меняет вероятность успеха. Некоторые методы дороги для пациента, и он не сможет их выбрать. Некоторые случаи сильно зависят от состояния здоровья пациента, например, перенесённых заболеваний и возраста.
Только очень редко на переднем крае пациенты приходят с «Доктор, что это у меня?», а врач говорит:
— Ой! Что это у вас?
У нас такое случается чаще обычного, поскольку мы ведём научные исследования. Мой коллега Гусейн, например, принимает детей с узкой верхней челюстью со всего пространства СНГ (и лечит такие же случаи в Италии). Там есть место и творчеству, и эксперименту, но с согласия пациента.
Если врач лечит зубы в Африке, то, наверное, case selection сводился к «вырвать так» или «вырвать с частичным обезболиванием спиртным».
Подводя итог, на стадии между диагностикой и вмешательством важно не переоценить свои возможности и навыки. Проблема острая для нас, потому что мы часто перелечиваем то, что сделали врачи, проходящие курсы на Ютубе. В хирургии нельзя путать знания с информацией. Нужно несколько десятков раз сделать операцию при ассистировании опытного коллеги и только потом браться самому.
Ещё я часто вижу переоценку тяжести состояния. Здесь — вопрос денег: агрессивный маркетинг производителей имплантов часто двигает обучение в сторону «зуб к чёрту, ставим имплант, это всё решает». Опять же для своей клиники я выбрал парадигму максимального сохранения тканей при лечении, то есть мы спасаем зубы даже при очень сложных ситуациях. Парадокс в том, что в нашем исполнении это часто дороже, чем вырвать зуб и поставить имплант в региональной клинике. Обычно же в клинике это немного дороже, но менее маржинально, чем имплантация.
И совсем интересный случай — это когда план лечения выбирает один врач на границе специальностей. Если в клинике терапевт сильнее хирурга, то будет много сохранений зубов. Если хирург сильнее терапевта — будет много имплантаций. Консилиумов в стоматологии нет, поэтому просто помните, что первый врач определит, что с вами будет. И хирурги склонны что-нибудь отрезать.
Да, есть ещё понижающий выбор, когда на сложную ситуацию выбирается вмешательство с минимумом рисков. Например, в ОМС сильно ругают за попадание больного из поликлиники в стационар. То есть задача врача нередко сводится к тому, чтобы пациент не попал в стационар любой ценой.
Кривые руки
Следующая ошибка простая и понятная: хирург ошибся.
Тут ситуация двоякая. С одной стороны, в России традиционно сильная хирургия. С другой, Россия — страна доморощенной стоматологии. Учат у нас по учебникам 60-х годов прошлого столетия. Как врач закончил университет, так и сидит, а лечит по тем же методам, как научили. Если нужно пройти что-то новое — либо пробует сам, либо платит за дорогие курсы повышения квалификации. Второе случается в регионах реже, а в ОМС вообще почти никогда не случается. В итоге объективно быстро можно учиться либо на бомжах (я серьёзно: речь идёт про благотворительное лечение тяжелейших запущенных случаев с информированием о его характере), либо на ничего не подозревающих платных пациентах.
Поскольку часто сильная хирургия 60-х сочетается с отсутствием денег, мы видим совершенно дикие вещи, которые пациенты приносят в челюсти. Скрепка вместо титанового штифта — пожалуйста. Штифт дорогой, а скрепка почти такая же, правда? Или вот клинышек — он вообще-то для другого, но наши врачи способы взять любое устройство и использовать его не по назначению. Главное, чтобы у него были похожие физико-химические свойства. Это вызывает и восторг за изобретательность, и разочарование, потому что иногда это даёт побочки, а лечить нам.
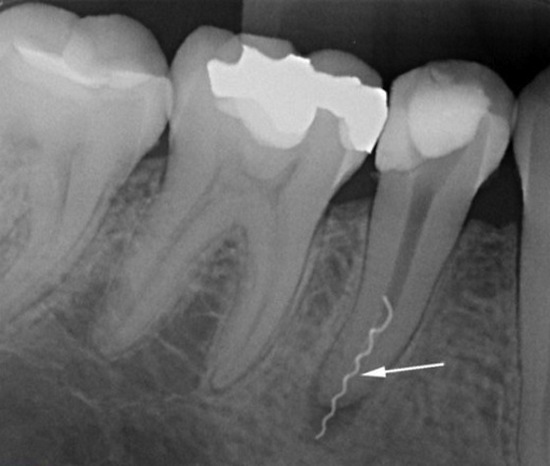
Часто врачи ломают инструмент в корневом канале. Вы об этом крайне редко узнаёте. Часто обломок «хоронят» прямо под пломбировочным материалом. Дальше всё зависит от того, что это за инструмент: был инфицирован или нет, обошли его дальше в ходе вмешательства или нет. Самая частая моя находка — сломанный каналонаполнитель. Это такая пружинка, её загоняют до верхушки корня, потом врубают мотор, что делать в такой ситуации нельзя. Она ломается. Оставлять её в канале не полностью безопасно, но часто это бывает безопаснее, чем доставать.
Иногда из командировок приезжают пациенты со следами полной экономической безысходности. Если на северах страны в маленьком поселении с перспективой нефтегазодобычи есть только фельдшерский пункт, то лечить будут как умеют. Мой пациент принёс здоровенную швейную иголку: врач сказал ему, что у него воспаление, и нужно тыкать иголкой с размаха в бугорок, чтобы выходил гной. Звучит варварски, но решение в его ситуации правильное: из-за отсутствия инструментов или навыков он дал эффективный способ предотвратить смерть пациента из-за осложнений инфекции. А я уже всё вычистил в Москве.
Несоблюдение протоколов (напомню, которых официально нет) тоже можно отнести к кривым рукам. Тут я снова хочу вернуться к коффердаму. Если не изолировать зуб, то в него будут попадать слюна, воздух из дыхательных путей и много всякого мусора. Делать это не просто нужно, а это естественный и обязательный шаг во многих вмешательствах. Например, в случае работы с винирами изолированный зуб сохранит контакт с гораздо более высокой вероятностью.
И это только один пример протокола. Часто у нас встречаются вещи вроде «обработайте препаратом № 1, его раздуйте и экпонируйте 10 секунд, затем препаратом № 2 в таком-то количестве, но не раздувайте и оставьте сверху на 20 секунд, затем третий и раздуйте, потом поместите конструкцию в раствор, просушите и приклейте». Пропуск пункта или неверное его выполнение ведёт к тому, что это что-то отклеивается.
При имплантации важно не сверлить слишком быстро: это может вызвать перегрев кости, и через две недели там начнутся некротические изменения. То есть будет мёртвая кость вокруг винта, что печально скажется на успехе операции. «Гробик из мёртвых клеток» — довольно классическая причина проблем со старыми имплантами.
Поскольку врачи не пользуются ни математикой, ни статистикой, большинство случаев ошибок переваливается на технологии. А дело-то простое: если ты знаешь, что метод при правильном применении даёт 98 % успеха, 3 % побочных эффектов и 0,2 % необратимых побочных эффектов, а у тебя в клинике было 18 пациентов с этим за год и успех достигнут только у 12, а ещё двое — с серьёзными побочными эффектами, то, возможно, дело не в методе. Возможно, дело в том, что это исполнитель поражён редким генетическим заболеванием simlicitum. «Импланты не прижились» — это оно. Приживается даже ржавый гвоздь при соблюдении протокола.
Но, поскольку не бывает стопроцентных методов (мы шутим, что даже стрижка у парикмахера имеет шанс успеха где-то около 92 %), а статистикой и очень точным выбором случая ещё надо заморочиться, то многое делается на глаз. Это не хорошо и не плохо, это вопрос подхода. Мой подход — максимально опираться на данные при принятии решения и верифицировать результаты после.
Частично к случаю кривых рук можно отнести отсутствие нужного оснащения. Про микроскопы и их обязательное использование в клинике я писал в прошлый раз. За это нас до сих пор не любят, потому что микроскоп требует переобучения и выявляет мельчайшие ошибки. Плюс видеофиксация снижает самооценку на разборах. Но он даёт огромные преимущества, в том числе численные по успеху лечения воспалений. Кстати, по ряду клиник я знаю, что наличие микроскопа и внутриротового сканера не гарантирует, что врач будет работать с ними: далеко не факт, что ему не будет привычнее, как в 80-х.
В России для меня регулярно становится сюрпризом, что в клинике нет автоклава. Стерилизация инструмента — это просто базовая вещь. Более того, она нужна для прохождения лицензирования. То есть они принесли автоклав, показали проверяющим и унесли его обратно в какую-то другую клинику. Совет простой: если вам выпало лечить зубы в небольшой клинике, то прямо спрашивайте, как стерилизован инструмент. Для этого на пакетах есть метки. Работает это так: грязные инструменты после предстерилизационной очистки (дезинфекции) кладутся в пакеты для автоклава, потом они греются в нём, и метка на пакете при пике температуры меняет цвет. Вам нужно убедиться, что инструмент достали при вас из пакета с зелёной меткой с проступившей буквой S. Бывают и другие вариации меток, но эта самая частая. Хорошие ассистенты это делают с сочным звуком вскрытия пакета прямо перед лицом пациента.
Вот так выглядит метка до стерилизации, она рыже-коричневая:

А вот так — после стерилизации, зелёная, видно букву S:


Но тут надо сказать, что автоклавирование нужно от обычных инфекций, речь не обязательно идёт про гепатит или ВИЧ. Их возбудитель нестойкий, и на самом деле вполне возможна ситуация, что он просто развалится между вмешательством одним и тем же инструментом в двух разных пациентах. Я не призываю работать грязным инструментом и сейчас объясню, почему такие клиники не закрывают сразу после первого же заболевшего: потому что при несоблюдении протокола дезинфекции заболевшего может не быть долго. Это не столовая, где сразу десяток случаев отравления в один день. Гемотрансфузий в обычной стоматологии нет.
И ещё. Если вам два года не снимают брекеты — это была ошибка ортодонта, и сейчас вам пытаются её исправить. У меня был пациент, который к моменту первого приёма носил брекеты шесть с половиной лет: на нём, кажется, ошибались трижды. Помогли, конечно, ещё за полтора года, но это были сложные полтора года. Итого восемь лет брекетов.
Злонамеренное увеличение счёта
Первый случай — простой: в маленький город приезжает звезда-хирург из Москвы, и ему нужно набить 108 пациентов. 105 есть, ещё троих не помешало бы, и вот кто-то, кому можно было сохранить зуб, едет на имплантацию.
Второй случай интереснее, такое было у одного моего специалиста (и он до сих пор ужасно стыдится этой части работы в прошлой клинике). Врач получал процент от проданных материалов. Самый ценный — золото. Из золота делают штифты для укрепления зуба перед установкой коронки. Можно не делать укрепление, а работать очень аккуратно под микроскопом. Можно поставить тонкий штифт из золото-палладиевого сплава. А можно забрать больше ткани и поставить штифт покрупнее.
Чем крупнее штифт, тем выше зарплата врача. Получается, что он заинтересован убрать как можно больше тканей, чтобы поставить тяжёлую вкладку. Клинике это выгодно, и она считала, что все зубы с коронкой должны быть восстановлены штифтовой вкладкой. На мой взгляд, это серьёзная управленческая ошибка: это может дать увеличение прибыли на год-два, но дальше репутации и клиники, и врачей будет плохо.
Если в клинике есть бесплатная консультация для пенсионеров — часто дальше будет что-то агрессивное, часто вводящее в заблуждение. Стоит скидка 40 % на услуги и конструкции? Это обман — ну или врач только учится. Единственный нормальный случай, который я видел, — это когда прямо пишут, что врач новый, его нужно загружать, и потому по четвергам — бесплатные консультации.
Есть методы с недоказанной эффективностью или недостаточно исследованные. Есть методы с ограниченным применением, которые можно расширять с кратным увеличением риска побочных эффектов. Это часто видно на имплантах: «Сейчас всё дёрнем — импланты поставлю, всё за неделю». Метод называется all-on-4, all-on-6. Он очень хорош для ряда достаточно узких ситуаций, но сейчас его испортят горе-врачи, которые используют его везде. Потому что дёшево и быстро, пациентов очень легко убеждать. Не надо бояться врача, всё и сразу, зубы белые, красивые. А коварство в том, что работу могут закончить временной конструкцией из пластика: она нужна как способ жевать, пока готовится постоянная конструкция. Первый год она выглядит очень красиво, но биосовместимость у неё не очень. Дальше начинается износ, в щелях поселяются бактерии, и начинается запах. А потом всё это ещё и начинает разваливаться. Несколько десятков лет назад ещё были нейлоновые протезы, тоже такая же история. Но я их уже давно не видел.
Почему так? Врачи хотят вас обмануть? Всё плохо?
Я знаю, что в этом месте принято ругать страну и медицинскую систему.
Нет. Медсистема в целом в порядке. Работать можно. Проблемы есть, но другие медицинские системы при всех плюсах (как в США с протоколами) могут иметь другие фатальные недостатки (как в США с полисами).
У нас проблема в том, что мы не доверяем учителям. Они учились старым вещам без доступа к технологиям. Прошлое поколение врачей не может преподавать, поскольку любит работать без современного научного подхода. Новое поколение не обладает опытом, навыками и глубокими знаниями. Получился разрыв, который мы сейчас плавно закрываем.
В 90-х на уши врачам присели дельцы. Это поменяло способы продажи и вызвало передиагностику и перелечение. Мы знали одну компанию, которая делала отличную медицинскую систему. В какой-то момент их купил крупный холдинг, выгнал врачей и запустил маркетологов. Они расширили показания по применению и начали агрессивно продавать. Результат — система себя дискредитировала. Не система нужна пациенту, а врач, который примет объективное решение.
Слабо развита профилактика, мы по стране в целом любим лечить по симптомам. Это можно и нужно исправлять информированием и просто примерами работы на диагностике.
Наука двигается только энтузиастами, нет фреймворка совместных исследований и испытаний, как в Европе. Это, пожалуй, самая важная стратегическая часть, но мои врачи ведут исследования за пределами РФ, публикуются и преподают тоже чаще не в России. Это то, что потенциально будет тормозить медицину сильнее всего: если врачу не платят за новые технологии и исследования, то он идёт зарабатывать сам или работать не в стране. А платить сейчас может только коммерческая медицина и только передового края.
Спасибо за внимание! Теперь вы знаете чуть больше про то, как вас лечат стоматологи. И примерно можете переложить это на другие области медицины.
© Лепский В. В.
УДК 616.314-089:614.256
Лепский В. В.
ОШИБКИ ВРАЧА СТОМАТОЛОГА ПРИ ОПРЕДЕЛЕНИИ ПОКАЗАНИЙ К ЛЕЧЕНИЮ ЗАБОЛЕВАНИЙ ЗУБОВ И ОПЕРАЦИИ УДАЛЕНИЯ ЗУБА
(Клинические наблюдения)
Частная клиника «Братья Лепские» (г. Черкассы)
Lepskie.dent@rambler.ru
Вступление. Операция удаления зуба — наиболее распространенный вид оперативного вмешательства на амбулаторном приеме у хирурга стоматолога, диапазон которого различен и зависит от многих причин — клинической картины заболевания, общего состояния пациента, опыта врача, оснащенности хирургического кабинета и т.д. [2,3].
Показания и противопоказания к операции удаления зуба врач-стоматолог учитывает перед проведением стоматологического вмешательства после субъективного и объективного обследования пациента и установления диагноза. В свою очередь, показания и противопоказания к операции удаления зуба на стоматологическом приеме разделяются на общие и местные, абсолютные и относительные [1]. Нет надобности здесь останавливаться на перечислении этих показаний и противопоказаний, так как они широко известны во всех учебных пособиях по хирургической стоматологии. А также хорошо известны показания к методам лечения зубов [4,5].
Целью нашего исследования явились описания ошибок врачей стоматологов, совершаемых на амбулаторном приеме, когда удаляют или депульти-руют зубы у пациентов с общей патологией, такой, как невралгия тройничного нерва, злокачественные новообразования, аллергические заболевания и другие.
Объект и методы исследования. Проведено клиническое исследование 6 пациентов, которые обратились в хирургическое отделение нашей клиники с различными жалобами.
Результаты исследований и их обсуждение
В хирургическое отделение клиники обратились 6 пациентов для консультации с разными жалобами: 2-е пациентов жаловались на острую приступообразную боль в зубах верхней челюсти, возникающую при разговоре, движении, во время еды. Боль локализовалась не только в верхней левой челюсти, но иррадиировала в зубы.
Доктор, к которому обратилась 1-я больная патологии в интантных зубах не обнаружила. Но боль была настолько острой и трудно переносимой, что решила депульпировать 2.4, 2.5 и 2.6 зубы. После проведенной манипуляции и пломбирования корневых каналов боль не исчезла, а усилилась, так как корневые каналы были недопломбированы и больная была направлена на консультацию, где ей был
поставлен диагноз: невралгия второй ветви тройничного нерва и назначено соответствующее лечение вместе с невропатологом, а также повторная эндодонтия пломбированных зубов.
У 2-й больной может быть и была приступообразная боль, как она рассказала, но на приеме в нашей клинике у нее боль была постоянной, ноющей, температура тела 37,4. При осмотре обнаружена асимметрия лица за счет припухлости тканей правой верхней челюсти. Кожа в цвете не изменена, под-нижнечелюстные лимфатические узлы увеличены, слабо болезненны. Открывание рта свободное. На верхней челюсти отсутствовали 1.4, 1.5 и 1.6 зубы, лунка 1.6 выполнена некротизированным кровяным сгустком с неприятным запахом, переходная складка сглажена, слизистая оболочка гиперемирована, пальпация болезненна.
Как выяснилось, по поводу острой приступообразной боли на верхней челюсти врач удалил больной 3 зуба, состояние пациентки ухудшилось и она была направлена на консультацию.
При осмотре поставлен диагноз: альвеолит 1.6 зуба, осложненный периоститом альвеолярного отростка. Было назначено лечение альвеолита и периостита и больная направлена к врачу по месту жительства.
Двое больных осмотрены по поводу наличия злокачественных опухолей.
Один пациент 44 лет жаловался на онемение кончика языка, небольшое затруднение при открывании рта, неприятные ощущения за 3.8 зубом. Врач стоматолог посчитал наличие таких жалоб показанием к удалению 3.8 зуба, лечил лунку (промывал) 4 месяца и только потом исследовал ткань, обнаруженную в лунке 3.8 зуба; гистологически — рак нижней челюсти. Больной был направлен в онкологический институт г. Киева.
У второй больной, 53 лет, обнаружено обильное разрастание грануляционной ткани вокруг зубов нижней челюсти: у 4.7, 4.6 и 4.5 зубов, зубы подвижны 11-111 степени, гнойное отделяемое из десневых карманов. Все остальные зубы интактны, неподвижны, десна обычной окраски, пародонтальных карманов нет. Несмотря на это, врач стоматолог предложила удалить эти подвижные зубы, ссылаясь на диагноз: пародонтит. Больная не согласилась на удаление и обратилась в нашу клинику.
Было назначено обследование — в первую очередь рентгенограмма нижней челюсти. На полученной рентгенограмме обнаружена обширная деструкция костной ткани без четких границ в области 4.7, 4.6 и 4.5 зубов.
Даже без морфологического исследования поставлен диагноз: рак нижней челюсти и пациентка была направлена в онкодиспансер.
Две пациентки были консультированы по поводу аллергической реакции на пломбировочный материал после проведенного лечения у врача стоматолога.
У первой больной, 42 лет, был запломбирован канал 1.3 зуба материалом, содержащим йодоформ. После пломбирования появилась вначале слабая боль, которая в дальнейшем все усиливалась и превратилась в невралгическую боль, с периодическими усилениями, т. е. одонтогенную невралгию. Больная настояла на том, чтобы ее осмотрели. Увидев на рентгенограмме небольшую недопломби-ровку верхушки корневого канала, пациентке сделали резекцию верхушки корня и после операции засыпали рану порошком йодоформа, рану ушили. Боль стала невыносимой и больная настояла на удалении 1.3 зуба. Состояние больной улучшилось.
У второй пациентки, 65 лет, после протезирования зубов верхней челюсти 1.4, 1.3, 1.2 1.1 и 2.1, 2.2, 2.3 фотометрическим способом также в результате непереносимости металла развилась одонтогенная невралгия. Несмотря на снятие всех коронок и де-пультирование зубов боль не прекратилась и врач удалила некоторые зубы, боль уменьшилась, но не исчезла. После консультативного осмотра в нашей
клинике больная была направлена на лечение к врачу неврапотологу.
Выводы
Таким образом, врачам стоматологам необходимо помнить о том, что операция удаления зуба вполне доступна каждому врачу стоматологу, но главным при этом является: а надо ли удалять этот или иной зуб?
Необходимо четко знать показания как к удалению, так и лечению зубов. Безусловно, раздел нейростоматологии довольно сложный, курсы по этому разделу не проводятся, если и есть нейро-стоматологи на неврологических кафедрах вузов, то это все на добровольных началах. Однако больных с неврологической патологией довольно много, поэтому прежде чем приступать к депультированию зубов или их удалению, необходимо тщательное исследование пациентов, консультация с врачами невропатологами или таких пациентов направлять на консультацию в ВУЗ на кафедру хирургической стоматологии или кафедру интернатуры.
Что касается удаления зубов при злокачественных заболеваниях, то это непростительно, так как промедление получения специального лечения таким больным грозит часто укорочением их жизни.
Далее, учитывая аллергизацию населения в настоящее время, следует более тщательное изучение анамнестических данных, а при появлении определенных жалоб после проведенного лечения — более внимательное и тщательное исследование и своевременное оказание помощи совместно с аллергологом и невропатологам.
Литература
1. Бернадський Ю. Й. Основи щелепно-лицевоУ хiрурrii i хiрурпчноi стоматологи (Навчальний поабник для студентв, штершв i
курсантв); / Ю. Й. Бернадський // — К.; Спалах.- 2003. — 512 с.
2. Безруков В. М. Руководство по хирургической стоматологии и челюстно лицевой хирургии / В. М. Безруков, Т. Г. Робустова //
под ред. В. М. Безрукова. М.: Мед., 2000. Т.2. — 488 с.
3. Дубровина Е. В. Технология операции по удалению зубов (учебное пособие для иностранных студентов стоматологических
факультетов) / Е. В. Дубровина // Полтава. — 2011. — 319 с.
4. Кабанова А. А. Метод определения способности микроорганизмов — возбудителей гнойно-воспалительных процессов
челюстно-лицевой области формировать биопленки / А. А. Кабанова, Ф. В. Плотников // Современная стоматология. -2013.- № 1 (56).- С. 82-84.
5. Современный подход в комплексном лечении пациентов с гнойно-воспалительными заболеваниями челюстно-лицевой об-
ласти / И. Л. Вагина, Н. С. Истомина, Н. М. Хеллинская, Ю. Б. Глазков // Лазерная медицина. — 2013.- Т. 17. — № 3.- С. 20-23.
УДК 616.314-089:614.256
ПОМИЛКИ Л1КАРЯ СТОМАТОЛОГА ПРИ ВИЗНАЧЕНН1 ПОКАЗАНЬ ДО Л1КУВАННЯ ЗАХВОРЮВАНЬ ЗУБ1В ТА ОПЕРАЦП ПО ВИДАЛЕННЮ ЗУБА
Лепський В. В.
Резюме. В робот1 надан1 випадки захворювань пац1ент1в, яким була надана консультативна допомога, це були пац1енти з невролопчною патолопею, злоякюними захворюваннями, алерпчною реакц1ею на втручан-ня, яким був поставлений помилковий д1агноз I проведено неадекватне л1кування.
Ключовi слова: патолопя, бть, зуби, видалення, л1кування.
УДК 616.314-089:614.256
ОШИБКИ ВРАЧА СТОМАТОЛОГА ПРИ ОПРЕДЕЛЕНИИ ПОКАЗАНИЙ К ЛЕЧЕНИЮ ЗАБОЛЕВАНИЙ ЗУБОВ И ОПЕРАЦИИ УДАЛЕНИЯ ЗУБА
Лепский В. В.
Резюме. В работе предоставлены случаи заболеваний пациентов, которым оказана консультативная помощь, это были пациенты с неврологической патологией, злокачественными заболеваниями, аллер-
гической реакцией на вмешательство, которым ошибочно поставлен диагноз и проведено неадекватное лечение.
Ключевые слова: патология, боль, зубы, удаление, лечение.
UDC 616.314-089:614.256
ERRORS DENTIST IN DETERMINING THE INDICATIONS FOR THE TREATMENT OF DISEASES OF THE TEETH AND TOOTH REMOVAL SURGERY
Lepsky V. V.
Abstract. Operation tooth extraction — is the most common type of surgery in the outpatient reception at the dentist surgeon.
Indications and contraindications for operation of tooth extraction dentist takes into account prior to dental treatment after the subjective and objective examination of the patient and diagnosis. In turn, the indications and contraindications for operation of tooth extraction on dental reception are divided into general and local, absolute and relative. A well-known indications for dental treatments.
The aim of our study were to describe the error dentists committed to the outpatient clinic, when removed or depultiruyut teeth in patients with common disorders, such as trigeminal neuralgia, cancer, allergic diseases and others.
Object and methods. A clinical study of six patients who applied to the surgical department of our clinic with a variety of complaints.
Results of the study. In the surgical department of the clinic turned 6 patients to consult with various complaints: 2nd patient complained of acute paroxysmal pain in the teeth of the upper jaw that occurs during a conversation, movement, during a meal. The pain is localized not only in the upper left jaw but irradiate teeth.
The doctor, who appealed to the 1st patient pathology intantnyh teeth did not find. But the pain was so severe and difficult tolerated that decided depulpirovat 2.4, 2.5 and 2.6 teeth. Following the manipulation of and sealing the root canal pain has not disappeared, but has intensified since the root canals were nedoplombirovany and the patient was sent for consultation, where she was diagnosed with neuralgia of the second branch of the trigeminal nerve and appropriate treatment with the neurologist and re endodontics seal teeth.
In the 2nd and the patient may have had paroxysmal pain, she said, but at the reception in our clinic, her pain was constant, aching, body temperature is 37.4. On examination revealed asymmetry of the face due to swelling of tissues right upper jaw. Skin color is not changed, submandibular lymph nodes are enlarged, slightly painful. Opening the mouth free. On the upper jaw were missing 1.4, 1.5 and 1.6 teeth Hole 1.6 made necrotic blood clot with an unpleasant odor, transitional fold smoothed, mucous membrane hyperemia, palpation is painful.
As it turned out, but the acute breakthrough pain in the upper jaw doctor removed the diseased tooth 3, the patient’s condition worsened, and she was sent for consultation.
On examination diagnosed alveolitis 1.6 tooth, alveolar bone periostitis complicated. It was given treatment of alveolitis and periodontitis and the patient seeks medical attention in the community.
Two patients examined about the presence of cancer.
One patient 44 years complained of numbness tip of the tongue, difficulty in opening a small mouth, discomfort of tooth 3.8. Dentist found the existence of such complaints indication for removal of the tooth 3.8, well treated (washed) 4 months and then examined tissue discovered in the hole of the tooth 3.8; biopsy — cancer of the lower jaw. The patient was sent to the Institute of Oncology in Kiev.
The second patient of 53 years found abundant growth of granulation tissue around the teeth of the lower jaw: at 4.7, 4.6 and 4.5 of the teeth, the teeth are mobile II-III degree, purulent discharge from the gum pockets. All other teeth are intact, fixed, gum color normal, no periodontal pockets. Despite this, the dentist offered to remove these loose teeth, referring to the diagnosis: periodontitis. The patient did not agree to remove and appealed to our clinic.
It was scheduled examination — first X-ray of the lower jaw. On the resulting radiograph revealed extensive destruction of bone tissue without clear boundaries in 4.7, 4.6 and 4.5 of the teeth.
Even without the morphological study diagnosed with cancer of the lower jaw and the patient was sent to the Oncology Center.
Two patients were counseled about allergic reaction to the filling material after treatment at the dentist.
In the first patient, 42 years old, was sealed tooth 1.3 channel material containing iodoform. After filling in the beginning there was a weak pain that all further intensified and turned into a neuralgic pain.
The pain became unbearable and the patient insisted on the removal of tooth 1.3. The patient’s condition improved.
The second patient 65 years after prosthetic upper jaw 1.4, 1.3, 1.2, 1.1 and 2.1, 2.2, 2.3 photometrically as a result of intolerance to metal developed odontogenic neuralgia. After the consultative examination in our clinic, the patient was sent for treatment to the doctor nevrapotologu.
Keywords: pathology, pain, teeth, removal, treatment.
Рецензент — проф. Скрипншов П. М.
Стаття надшшла 21.09.2015 р.
