Осложнения при имплантации зубов
Различные осложнения могут сопровождать любое хирургическое вмешательство. Имплантация зубов — не исключение. Здесь многое зависит квалификации и опыта врача, сложности проведенных манипуляций и ряда иных факторов. На возникновение (или невозникновение) осложнений может влиять и сам пациент, выполняя или игнорируя рекомендации врача.
Осложнения во время имплантации
- Перелом направляющего сверла или бора.
- Повреждение дна верхнечелюстной пазухи или проникновение бора в полость носа.
- Нарушение целостности стенки нижнечелюстного канала и повреждение нижнежелудочкового нерва.
- Повреждение бором нижнего и боковых компактных слоев нижней челюсти.
- Частичное или полное отсутствие первичной фиксации имплантата.
- Нарушение целостности стенки альвеолярного отростка.
Повреждения инструментария могут иметь различные причины: излишний нажим на фиссурный бор в момент продольного сверления ложа имплантата, нарушение температурных режимов стерилизации оборудования или выработка имплантатом своего ресурса в 30 циклов стерилизации.
 Повреждение дна верхнечелюстной пазухи может быть следствием ошибочного определения высоты альвеолярного отростка или излишнего давления на инструмент. Если возникла такая ситуация, от установки имплантата в этом месте нужно воздержаться и при наличии возможности установить его в непосредственной близости от уже сформированного ложа. Еще один возможный вариант — установка имплантата, длина внутрикостной части которого на два миллиметра меньше, чем глубина готового ложа. При этом ложе необходимо предварительно заполнить снятой с инструмента костной стружкой или гидроксиапатитом. Рекомендуемый способ имплантации в этом случае — двухэтапный, а внутрикостный элемент лучше выбрать винтовой или комбинированный.
Повреждение дна верхнечелюстной пазухи может быть следствием ошибочного определения высоты альвеолярного отростка или излишнего давления на инструмент. Если возникла такая ситуация, от установки имплантата в этом месте нужно воздержаться и при наличии возможности установить его в непосредственной близости от уже сформированного ложа. Еще один возможный вариант — установка имплантата, длина внутрикостной части которого на два миллиметра меньше, чем глубина готового ложа. При этом ложе необходимо предварительно заполнить снятой с инструмента костной стружкой или гидроксиапатитом. Рекомендуемый способ имплантации в этом случае — двухэтапный, а внутрикостный элемент лучше выбрать винтовой или комбинированный.
 Повреждения нижнежелудочкового нерва и травмы стенки нижнечелюстного канала могут иметь причиной небрежность в подготовке костного ложа или неверное определение размеров имплантата вследствие возможного искажения на ортопантомограмме вертикального размера нижней челюсти. Если препарирование стенки канала обернулось возникновением внутриканальной гематомы и последующим сдавливанием нерва, то восстановление чувствительности в области иннервации можно ожидать через две-три недели. В случае поражения остеопорозом стенка нижнечелюстного канала может быть с дефектами или отсутствовать вовсе, в этом случае воздействие на нижнежелудочковый нерв можно объяснить кровоизлиянием в области костномозговых пространств, а также отеком ретикулярной ткани костного мозга. Частичная потеря чувствительности (или парастезия) в области нижней губы может ощущаться на следующий день после оперативного вмешательства и полностью исчезать через пять-семь дней. Если же снижение чувствительности нижней губы, вызванное нарушением целостности стенки нижнечелюстного канала и нижнелуночкового нерва, сохраняется в течение одной-двух недель, то имплантат нужно удалить и провести необходимое симптоматическое лечение.
Повреждения нижнежелудочкового нерва и травмы стенки нижнечелюстного канала могут иметь причиной небрежность в подготовке костного ложа или неверное определение размеров имплантата вследствие возможного искажения на ортопантомограмме вертикального размера нижней челюсти. Если препарирование стенки канала обернулось возникновением внутриканальной гематомы и последующим сдавливанием нерва, то восстановление чувствительности в области иннервации можно ожидать через две-три недели. В случае поражения остеопорозом стенка нижнечелюстного канала может быть с дефектами или отсутствовать вовсе, в этом случае воздействие на нижнежелудочковый нерв можно объяснить кровоизлиянием в области костномозговых пространств, а также отеком ретикулярной ткани костного мозга. Частичная потеря чувствительности (или парастезия) в области нижней губы может ощущаться на следующий день после оперативного вмешательства и полностью исчезать через пять-семь дней. Если же снижение чувствительности нижней губы, вызванное нарушением целостности стенки нижнечелюстного канала и нижнелуночкового нерва, сохраняется в течение одной-двух недель, то имплантат нужно удалить и провести необходимое симптоматическое лечение.
Нарушение целостности нижнего или бокового компактного слоя нижней челюсти, по большому счету, осложнением не является, но если во время проведения контрольных рентгенограмм выясняется, что часть имплантата выходит за пределы челюстной кости более чем на два миллиметра, необходимо произвести замену установленного имплантата на другой, у которого высота внутрикостной части меньше.
Перелом стенки альвеолярного отростка очень часто бывает следствием установки пластиночного имплантата в случае, если костное ложе под него было сформировано меньшей, чем необходимо, величины. Еще одна возможная причина этого осложнения — узость альвеолярного отростка. В таком случае нужно прижать сломанную часть к отростку и зашить рану.
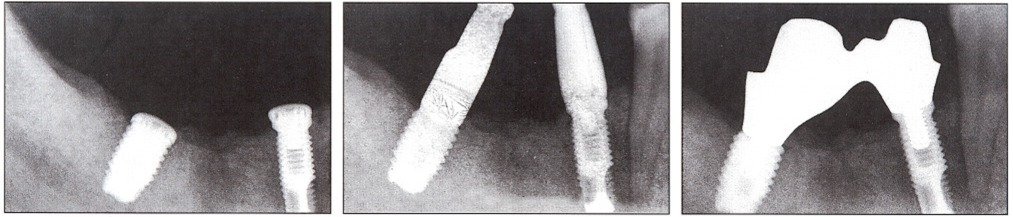
Если имплантат в костном ложе подвижен, и его фиксация отсутствует, причиной тому может быть либо неправильное препарирование костного ложа, либо остеопороз. Если препарирование костного ложа было выполнено некорректно, установленный имплантат можно заменить на аналогичный, но чуть большего диаметра (если это допускается имеющимися анатомическими условиями), или сохранить установленный имплантат в существующем ложе, заполнив костной стружкой зазоры в его верхней части. Если причиной подвижности имплантата стал остеопороз, зафиксировать его можно с помощью заполнения ложа остеокондуктивным или остеоиндуктивным материалом. Есть и иной вариант: замена существующего имплантата на имплантат иной конструкции, к примеру, цилиндрического на винтовой без нарезания резьбы в ложе, которое было подготовлено для установки цилиндрического имплантата.
Осложнения в послеоперационный период
- Кровоизлияния и гематомы.
- Расхождения швов.
- Протекание воспалительных процессов в мягких тканях, окружающих челюсть.
- Боли.
Подобные осложнения встречаются не очень часто и вызываются либо осложнениями, возникающими в процессе операции, либо игнорированием пациентом рекомендаций врача.
Осложнения в период репаративной регенерации костной ткани
- Воспаление костной ткани вокруг имплантата (периимплантит).
- Отторжение имплантата.
 Причиной периимплантита является воспаление мягких тканей в области хирургического вмешательства, которое приводит к разрушению костной ткани, окружающей имплантат. Такое состояние может вызываться наличием гематомы над заглушкой внутрикостного элемента и ее последующим нагноением, а также некорректным препарированием костного ложа, закрытием послеоперационной раны и состоянием полости рта, оставляющим желать лучшего.
Причиной периимплантита является воспаление мягких тканей в области хирургического вмешательства, которое приводит к разрушению костной ткани, окружающей имплантат. Такое состояние может вызываться наличием гематомы над заглушкой внутрикостного элемента и ее последующим нагноением, а также некорректным препарированием костного ложа, закрытием послеоперационной раны и состоянием полости рта, оставляющим желать лучшего.
Лечение периимплантита проводится следующим образом:
- С части имплантата, выступающей в полость рта, удаляется налет.
- Производится детоксикация манжетки имплантата с помощью раствора лимонной кислоты продолжительностью 1 минута.
- Десневая манжетка обрабатывается антбактериальным гелем.
- Проводится медикаментозная терапия.
- Рекомендуется гигиенический уход за ротовой полостью (полоскание растворами антисептиков).
Если предпринятые меры результатов не дали, и воспалительный процесс купировать не удалось, либо через какое-то время обнаружился рецидив периимплантита, то имплантат необходимо удалить.
 Отторжение имплантата — это, по сути, воспалительный процесс, который начинается в окружающей имплантат кости и распространяется на смежные участки. Отторжение могут вызывать термические повреждения костной ткани в процессе препарирования (что приводит к образованию грануляционной ткани между имплантатом и костью), а также остеопороз отдельного участка костной ткани и недостаточное кровоснабжение (что приводит к омертвлению кости вокруг имплантата). Существует только один способ избавления от этой проблемы — удаление имплантата.
Отторжение имплантата — это, по сути, воспалительный процесс, который начинается в окружающей имплантат кости и распространяется на смежные участки. Отторжение могут вызывать термические повреждения костной ткани в процессе препарирования (что приводит к образованию грануляционной ткани между имплантатом и костью), а также остеопороз отдельного участка костной ткани и недостаточное кровоснабжение (что приводит к омертвлению кости вокруг имплантата). Существует только один способ избавления от этой проблемы — удаление имплантата.
Осложнения во время второго этапа операции
- Извлечение внутрикостного элемента имплантата вместе с заглушкой.
- Проникновение имплантата в верхнечелюсную пазуху.
- Формирование участка костной ткани поверх внутрикостного элемента.
Внутрикостный элемент может выкручиваться, если процесс репаративной регенерации кости нарушен, и интеграция имплантата отсутствует. В этом случае имплантат можно просто вернуть на прежнее место, назначить пациенту препараты кальция и через месяц-полтора второй этап операции повторить.
Случаи проталкивания внутрикостной части имплантата в полость верхнечелюстной пазухи, как правило, бывают следствием субантральной имплантации и замедления или нарушения течения репаративной регенерации кости. В этой ситуации требуется операция по извлечению имплантата из полости пазухи.
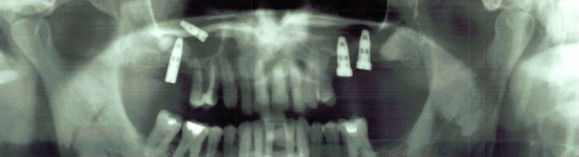
Если над внутрикостным имплантатом образовалась костная ткань, такое явление осложнением не считается. Необходимо просто сделать разрез надкостницы и слизистой оболочки, с помощью пилы удалить костное образование и в процессе установки формирователя и десневой манжетки имплантата удостовериться, что ничто более не препятствует их правильному вкручиванию.
Осложнения во время протезирования
- Повышение температуры имплантата в момент препарирования его головки.
- Неправильная установка головки имплантата.
- Неправильная установка зубного протеза.
Чтобы не допустить нагревания имплантата в процессе препарирования головок, нужно постоянно проводить орошение области препарирования и самого бора.
Если головка имплантата соединена с внутрикостным элементом недостаточно плотно, это неминуемо ведет к перегрузке остальных опор протеза и становится местом скопления тканевой жидкости и микробного налета, что чревато возникновением периимплантита.
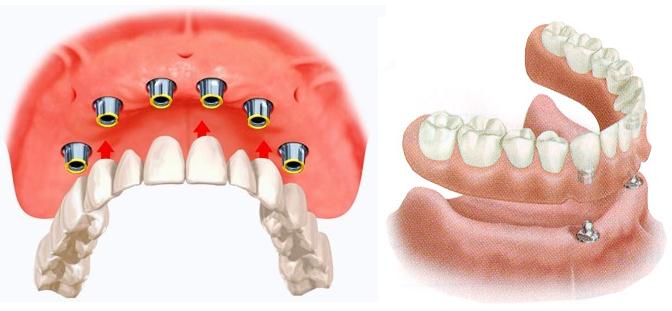
Ошибки в установке условно-съемных протезов — это, по сути, неравномерное по усилию закручивание винтов, фиксирующих протез, и, как следствие, перегрузка одних имплантатов и неплотное прилегание зубного протеза к головкам остальных имплантатов, на которых скапливается микробный налет. Это опасно возникновением периимлантита.
Ошибки в установке комбинированного протеза могут заключаться в несвоевременном закручивании винтов, когда цемент уже затвердел. Винты нужно вкручивать ранее того момента, когда цемент схватится, потому что застывший цемент может потрескаться.
Осложнения в период функционирования имплантатов
- Гиперплазия и мукозит слизистой оболочки десневой манжетки имлантатов.
- Воспаление костной ткани вокруг имплантата (периимплантит).
- Синусит верхнечелюстных пазух.
- Механические повреждения протезов и компонентов имплантата.
Воспалительные процессы в тканях десневой манжетки с их последующей гиперплазией, как правило, наблюдаются в случаях ненадлежащей гигиены ротовой полости, а также некорректной установки компонентов имплантата. Мукозит диагностируется на основании кровоточивости, синюшности и истончения слизистой оболочки вокруг имплантата. Необходимое лечение: удаление налета, надлежащий уход за ротовой полостью, коррекция съемного протеза, вестибулопластика. В случае возникновения гиперплазии, помимо вышеперечисленных признаков, могут наблюдаться более ярко выраженная гиперемия, отеки и формирование грануляционной ткани. Необходимое лечение (в дополнение к вышерекомендованному): кюретаж десневой манжетки и коррекция формирующих ее тканей хирургическими методами.
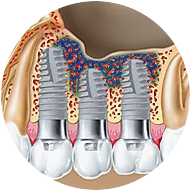 Переимплантиты могут вызываться целым рядом причин, среди которых ослабление защитной функции десневой манжетки вокруг имплантата вследствие ненадлежащей гигиены ротовой полости, присутствие остатков цемента в десневой манжетке, перманентная травма десневой манжетки. Любой из этих факторов способен вызвать воспалительный процесс, который распространяется по границе раздела кость/имплантат вглубь, что препятствует остеоинтеграции. Лечение заключается в устранении причин развития воспалительного процесса, а также обнаружении в месте установки имплантата костного дефекта и его ликвидации.
Переимплантиты могут вызываться целым рядом причин, среди которых ослабление защитной функции десневой манжетки вокруг имплантата вследствие ненадлежащей гигиены ротовой полости, присутствие остатков цемента в десневой манжетке, перманентная травма десневой манжетки. Любой из этих факторов способен вызвать воспалительный процесс, который распространяется по границе раздела кость/имплантат вглубь, что препятствует остеоинтеграции. Лечение заключается в устранении причин развития воспалительного процесса, а также обнаружении в месте установки имплантата костного дефекта и его ликвидации.
Синусит может вызываться переимплантитом в области имплантата, который установлен в непосредственной близости к верхнечелюстной пазухе. В случае появления риногенного синусита в этом месте имплантат и ткани, его окружающие, способны стать вторичным очагом воспалительного процесса в верхнечелюстной пазухе. Если имеются признаки подвижности имплантата или периимплантита, то имплантат необходимо удалить и провести противовоспалительное лечение. Повторение пластики возможно не ранее, чем через полгода. Если имплантат неподвижен, и признаков периимплантита не наблюдается, но имеются признаки риногенного синусита, то лечение должно быть нацелено на устранение причины, вызвавшей синусит, кроме того, необходимо проведение медикаментозной противовоспалительной терапии.
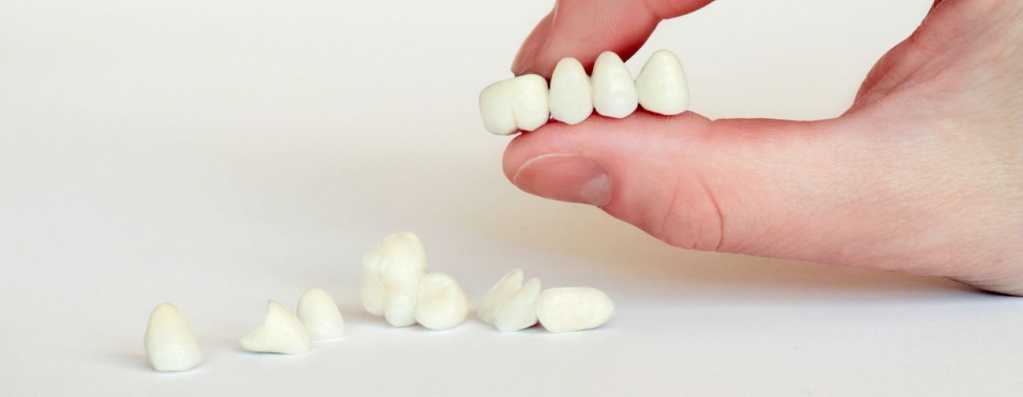
Механическое напряжение и циклические нагрузки, которые неизбежно возникают в компонентах имплантата и протезе в процессе жевания, способны вызвать пластическую деформацию и стать причиной перелома протеза, непосредственно имплантата или его составляющих. В случае перелома ортопедических компоннетов имплантата осуществляется их замена, а если сломан сам имплантат, из кости необходимо удалить его оставшуюся часть. Переломы зубных протезов — это следствие усталостных деформаций металлического базиса. В случаях переломов зубных протезов изготавливаются новые зубные протезы, а при нарушении целостности пластмассовой части металлоакриловых протезов с десневой маской протез ремонтируется, или изготавливается новая пластмассовая его часть.
Время работы
| Пн-Пт | 10:00 — 22:00 |
| Сб-Вс | 10:00 — 20:00 |

Зайцев Дмитрий Александрович
Врач-стоматолог ортопед
5. Козлов И.З., Горшков С.З., Волков В.С. Повреждение живота. — Москва: Медицина, 1988. — 224 с.
6. Курбанов К.М., Хамидов М.Г., Мухиддинов Н.Д. Диагностика и хирургическая тактика при проникающих ранений живота // Тезисы докладов первого конгресса Московских хирургов. — М, 2005. — С. 183-184.
7. Кутушев Ф.Х., Гвоздев М.П., Филин В.И., Либов А.С. Неотложная хирургия груди и живота. Ленинград: Медицина, 1984. — 248с.
8. Пашинян Г.А., Григорьев Н.Н., Ромодановский П.О., Пашинян А.Г. Судебно-медицинская экспертиза в гражданском процессе. — М: ГЭОТАР-МЕД, 2004. — 160 с.
9. Пашинян Г.А., Жаров В.В.. Зайцев В.В. Экспертиза профессиональных ошибок медицинских работников в гражданском судопроизводстве // Медицинское право. — 2004. — №1 (5). — С. 37-41.
10. Рыков В.А. Врачебная ошибка: медицинские и правовые аспекты // Научные труды II Всероссийского съезда (Национального конгресса) по медицинскому праву. Под ред. Ю.Д. Сергеева. — М., 2005. — С. 472-480.
11. Савельев В.С. Руководство по неотложной хирургии органов брюшной полости. — М.: Триада-Х, 2004. — 640 с.
12. Сергеев Ю.Д., Егизарова С.В. Основания привлечения к гражданско-правовой ответственности медицинских работников // Научные труды II Всероссийского съезда (Национального конгресса) по медицинскому праву. Под ред. Ю.Д. Сергеева. — М., 2005. — С. 480-483.
13. Чадаев А.П., Климиашвили А.Д. Сравнительная эффективность методов диагностики повреждений органов брюшной полости // Тезисы докладов первого конгресса Московских хирургов: М, 2005. — С. 197-198.
14. Шапот Ю.Б., Ремизов В.Б., Селезнев С.А., Гикавый В.И. Сочетанные травмы груди и живота. — Кишинев: Штиинца, 1990. — 183 с.
© А.В. Камалян, Г.А. Пашинян, Э.А. Базикян, 2006 УДК:616.314-089.843-06:340.6
А.В. Камалян, Г.А. Пашинян, Э.А. Базикян АНАЛИЗ ПРОФЕССИОНАЛЬНЫХ ОШИБОК И ОСЛОЖНЕНИИ ПРИ СТОМАТОЛОГИЧЕСКОЙ ИМПЛАНТАЦИИ С ЦЕЛЬЮ ПОВЫШЕНИЯ ЕЕ ЭФФЕКТИВНОСТИ
Бюро судебно-медицинской экспертизы (нач. — проф. В.В. Жаров) департамента здравоохранения г. Москвы Кафедра пропедевтики стоматологических заболеваний (зав. — проф. Э.А. Базикян) МГМСУ Проведен анализ основных причин, способствующих возникновению ошибок и осложнений при стоматологической имплантации, на основании комплексного клинического, судебно-медицинского, медикоправового исследования.
Ключевые слова: стоматологическая имплантация, имплант, имплантант, осложнения при
стоматологической имплантации, факторы риска при стоматологической имплантации.
THE ANALYSIS OF PROFESSIONAL MISTAKES AND COMPLICATION AT STOMATOLOGIC IMPLANTATION WITH THE PURPOSE OF INCREASE OF ITS EFFICIENCY
A.V. Kamalyan, G.A. Pashinyan, E.A. Bazikyan The analysis of the principal causes promoting occurrence of mistakes and complications at stomatologic implantation, on the basis of complex clinical is lead, is judicial-medical, medico-legal research.
Key words: stomatologic implantation, implant, an implant, complications at stomatologic implantation, risk factors at stomatologic implantation.
Учение о профессиональных ошибках, или врачебная эрология, является важнейшим разделом медицинской деонтологии. Совокупность этических норм поведения медицинского персонала при выполнении своих профессиональных обязанностей, объединенных под названием деонтология, направлена на достижение максимально положительного эффекта в оказании медицинской помощи, а также на устранение отрицательных последствий неполноценной или ошибочной деятельности медицинских работников [2].
Различают объективные и субъективные ошибки. Объективные врачебные ошибки не зависят от уровня подготовки, опыта и квалификации врача, а обусловлены несовершенством медицинских знаний, объективной трудностью диагностики (а типичная форма заболевания), отсутствием достаточного времени для обследования, тяжелым состоянием больною и др. Субъективные врачебные ошибки зависят только от личности врача, от степени его профессиональной подготовки, квалификации, практического опыта [6]. Местное применение антисептиков на всех этапах хирургического лечения при стоматологической имплантации является непременным условием профилактики воспалительных осложнений, так как эмаль зубов труднодоступный биотип, даже при использовании антибактериальных препаратов. Формирование костного ложа под имплантат, традиционным способом, неизбежно сопровождает его контаминацией анаэробной микрофлорой полости рта.
Послеоперационный период при стоматологической имплантации, без антимикробной протекции, характеризуется увеличением количества таких агрессивных видов микроорганизмов, как Р. Melaningenica, Е Necroforum, что создает предпосылки для развития постимплантацион-ных осложнении воспалительного характера. А изучение биохимических показателей перекисного окисления липидов и антиоксидантную защиту в предоперационном периоде стоматологической имплантации эффективно для прогнозирования возможных осложнении, а в послеоперационном периоде позволяют предупреждать осложнения на этапе, предшествующем их клиническому проявлению [1].
Профессиональная ошибка при стоматологической имплантации определяется как неправильное действие или бездействие специалиста при выполнении им своих профессиональных обязанностей по организации и проведению диагностических и лечебных мероприятий.
Рассмотрим критерии, по которым можно определить насколько эффективно была произведена стоматологическая имплантация [13]:
— Неподвижность каждого отдельностоящего имплантанта при клиническом исследовании;
— Отсутствие данных о разрежении вокруг имплантанта при оценке искаженной рентгенограммы;
— Средняя величина потери костной ткани по вертикали менее 0,2 мм в течение второго года наблюдения;
— Конструкция имплантанта не должна препятствовать размещению коронки или зубного протеза, а внешний вид последних должен удовлетворять пациента и врача;
— Отсутствие болевых ощущений, дискомфорта или инфекции, связанных с имплантатом;
— Минимальный уровень успеха к концу 5- летнего периода наблюдений 97%, к концу 10-летнего периода-92%.
Систематизируя литературные данные по стоматологической имплантации, можно разделить виды осложнения в три этапа:
1. Во время операции
2. В ранний послеоперационный период
3. В отдаленные сроки после операции [3, 4, 5, 7]:
Во время операции:
Облом боров, перфорация верхнечелюстных синусов, полости носа и нижнечелюстного канала, некроз костной ткани, отлом кортикальной пластики носа, повреждение альвеолярного гребня, повреждение соседних: зубов, повреждение слизистой оболочки и органов полости рта, кровотечение.
В раннем послеоперационном периоде:
Осложнения в основном связаны с проблемами заживления операционной раны: несостоятельность швов, воспалительный инфильтрат и нагноение послеоперационной раны, частичное обнажение имплантата, увеличение чувствительности в зоне имплантации.
В отдаленные сроки после операции:
Возможны следующие осложнения: периимплантит, подвижность и отторжение имплантата (как результат неадекватного ортопедического лечения), перелом шейки имплантата или винта фиксирующего головку (супра-структур) имплантата.
При оценке выше указанных осложнений можно выделить следующие причины:
Недостаточная предоперационная подготовка: не выявленные сопутствующие заболевания, наличие скрытых аномальных участков в костной ткани, неверное масштабирование при определении размеров предполагаемой области для имплантации.
Недостаточный рентгенологический контроль: ортопантомограммы, компьютерная томография, прицельный рентгеновский снимок по которым можно оценить структуру костной ткани в зоне дефектов зубного ряда, подлежащих замещению, высоту альвеолярного отростка нижней челюсти по отношению к верхней стенке нижнечелюстного канала, высота костной ткани алвеолярного гребня в области гайморовой пазухи, состояние пародонта вокруг сохранившихся зубов.
Несовершенство хирургической техники: чрезмерное давление на режущий край инструмента в момент препарирования костной ткани, недостаточность или отсутствие системы охлаждения, неудовлетворительное качество режущего инструмента.
Погрешность при выборе конструкции: неверный подбор типа, вида и количества имплантатов, недостаточная прочность материала имплантата, неверное изготовление ортопедической конструкции в целом, либо возникновение в отдельных участках концентрации напряжений в системе имплантат — костная ткань.
Микробная инвазия в периимплантационную область: плохая гигиена полости рта, локальная травма, наличие вредных привычек, не достаточное иммунологическое исследования микробной флоры полости рта.
Можно выделить также факторы риска при стоматологической имплантации.
1. Косметические факторы риска
— Десневые факторы риска
— Зубные факторы риска
— Костные факторы риска
— Факторы риска со стороны пациента
2. Биомеханические факторы риска
— Геометрические факторы риска
— Окклюзионные факторы риска
— Факторы риска со стороны кости и имплантанта
— Технологические факторы риска
1. Косметические факторы риска
Десневые факторы риска
Первым аспектом, на который надо обращать внимание при протезировании в косметически важных зонах, является линия улыбки. Если линия улыбки проходит в область десны, то это является относительным противопоказанием для протезирования на имплантатах, особенно, в сочетании с другими факторами риска. При выборе протезирования на имплантатах пациент должен быть проинформирован о вероятных трудностях для достижения хорошего косметического результата [8].
Чем больше зона кератизированной десны, тем лучше косметический результат. Достаточная толщина десны важна не только для поддержания тканей вокруг имплантанта в здоровом состоянии, но и для достижения лучшего косметического эффекта. При наличии тонких и длинных сосочков очень трудно добиться хорошего косметического результата. С другой стороны, если сосочки толстые и короткие, можно добиться их естественной регенерации.
Зубные факторы риска
Чем более прямоугольную форму имеют коронки естественных зубов, тем легче добиться хорошего косметического результата. Треугольная форма зубов является фактором риска, поскольку в таких случаях повышается необходимость в регенерации сосочков, а выбор позиции имплантанта должен быть идеален. Если контактный пункт в переднем отделе располагается на расстоянии менее 5 мм от уровня кости, то регенерация межзубных сосочков происходит практически во всех случаях. Чем больше поверхность контактного пункта, тем меньше остается места для межзубных сосочков и легче достичь его регенерации.
Костные факторы риска
Наличие углублений на вестибулярной поверхности является одним из факторов, затрудняющих протезирование. Часто до установки имплантатов возникает необходимость в трансплантации аутогенной кости или направленной костной регенерации. Если этого не сделать, то имплантаты будут установлены в неблагоприятном положении относительно предполагаемого протеза [10].
Даже если удается восстановить сосочки в области естественных зубов, этого трудно добиться между двух имплантатов из-за отсутствия костного бугорка (перегородки) между ними.
Вертикальная резорбция кости, возникшая в результате травмы или заболеваний пародонта, приводит к появлению разницы между уровнем кости в области предполагаемой имплантации и уровнем кости в области соседних зубов. При установке имплантата апикальнее, чем на 3 мм линии относительно цементно-эмалевого соединения соседних зубов, уровень коронки на имплантате может значительно отличаться от соседних зубов.
Внутриротовая рентгенография помогает выявить наличие или отсутствие костных возвышений. Именно эти возвышения позволяют наиболее естественно восстанавливать межзубные сосочки.
Факторы риска со стороны пациента
Чем выше требования пациента, тем большее взаимодействие с ним необходимо и тем важнее становится предоставление полной информации о трудностях, ограничениях и продолжительности предполагаемого лечения.
Для обеспечения максимального косметического результата необходимо соблюдать хорошую гигиену полости рта и устранять налет. В противном случае наличие постоянного, даже незначительного, воспаления может негативно отразиться на способности десны к полноценному заживлению.
Временные протезы должны быть стабильными и не препятствовать пациенту осуществлять самостоятельную гигиену полости рта.
2. Биомеханические факторы риска
Четкое понимание биомеханики имплантатов позволяет оптимизировать планирование лечения для каждого пациента с целью снижения риска возникновения функциональных осложнений и несостоятельности имплантатов[9].
Наличие одного из факторов риска не всегда является противопоказанием к установке имплантатов. С другой стороны, наличие нескольких факторов риска у одного пациента значительно усложняет ситуацию. Например, использование двух имплантатов для фиксации моста, состоящего из трех коронок, в боковом отделе челюсти у пациента с бруксизмом, когда оси имплантатов не соответствуют центру коронок, представляет собой ситуацию значительного риска.
С целью выявления и оценки влияния факторов риска был проведен ретроспективный анализ многих случаев осложнений имплантации и потери имплантатов. Хотя исследование не соответствует строгим научным критериям, тем не менее, оно позволяет определить значение некоторых биомеханических факторов.
— Геометрические факторы риска — количество имплантатов, их расположение, вид (геометрия) протеза.
— количество имплантатов (№) меньше количества корней восстанавливаемых зубов (при наличии менее трех имплантатов);
— использование имплантатов с широкой ортопедической платформой (за каждый имплантат);
— соединение имплантата с естественными зубами;
— наличие консольных единиц (за каждую);
— установка имплантатов вне центральной лини протеза;
— чрезмерная высота ортопедической конструкции.
Когда количество имплантатов меньше количества корней восстанавливаемых зубов надо знать и количество корней. Например, восстановление клыка, имеющего один корень, отличается от восстановления моляров, имеющих два или три корня. При протезировании на трех и более имплантатах можно использовать меньшее их количество по отношению к корням естественных зубов, что не приведет к значительному увеличению нагрузки.
Использование одного имплантата среднего диаметра со стандартной ортопедической платформой создает риск, равный 2,0 баллам. Риск может быть снижен при использовании имплантата большего диаметра с широкой ортопедической платформой или двух имплантатов среднего диаметра со стандартной ортопедической платформой.
В результате восстановления трех или более корневых опор с помощью двух имплантатов среднего диаметра со стандартной ортопедической платформой возникает геометрический риск. Риск снижается при использовании
двух имплантатов большего диаметра с широкой ортопедической платформой.
Имплантаты большого диаметра с широкой ортопедической платформой обеспечивают большую механическую поддержку и лучше противостоят окклюзивной нагрузке, нежели имплантаты среднего диаметра со стандартной ортопедической платформой. При использовании имплантанта большого диаметра в костной ткани высокой плотности может привести к ее резорбции в области шейки имплантанта во время периода интеграции. По этому использование такого имплантанта при 1 типе кости не рекомендуется.
Соединение имплантата с естественными зубами.
Объединение двух структур с различной степенью жесткости (подвижность здорового зуба в 10 раз выше, чем имплантата) может привести к неравномерному распределению нагрузки. Однако часто этот фактор сочетается с другими геометрическими факторами риска, например с недостатками кости, или наличием консоли [12].
При протезировании полной зубной дуги на имплантатах, установленных по прямой линии, возникает значительный риск перегрузки. Важно равномерно распределить имплантаты вдоль дуги альвеолярного гребня.
В любой клинической ситуации наличия консоли значительно увеличивает перегрузку имплантатов. Таким образом, неприемлемой является ситуация, когда на двух имплантатах среднего диаметра со стандартной ортопедической платформой фиксируется протез с дистальной консолью, особенно в сочетании с другими факторами риска.
При расположении оси имплантата в стороне от центра коронки возникает риск ослабления фиксирующего винта или перелома компонентов конструкции под действием окклюзивной нагрузки. Однако, если такая ситуация наблюдается лишь в части протеза с опорой на установленные по правилу треугольника имплантаты, то она является менее рискованной.
При значительном увеличении высоты надкостной части конструкции возрастает плечо силы, воздействующей на этот комплекс. В результате повышается риск ослабления винтов или перелома других компонентов конструкции.
Окклюзионные факторы риска
Бруксизм, парафункции или перелом естественных зубов в результате окклюзионных факторов.
Выявление причины потери зубов является хорошим способом определения окклюзионного «статуса» пациента. Интенсивность жевательной нагрузки и наличие патологических привычек могут оказать значительное негативное влияние на стабильность имплантанта. Риск такого влияния увеличивается, если нагрузка не распределяется вдоль оси имплантанта.
Пациент с бруксизмом или потерявшие зубы в результате перелома считаются пациентами высокого риска. Естественные зубы, имеющие пародонтальную связку, обладают физиологичной подвижностью и способностью к ортодонтическому перемещению. В отличие от них, имплантаты ригидные и фиксированы в одном положении. Таким образом, существует опасность того, что большая часть нагрузки будет приходить на имплантат.
Во избежание этого необходимо тщательно планировать и изготавливать протезы с опорой на имплантаты, учитывать следующее: окклюзионный контакт должен приходиться на центральную ямку, при этом бугры должны быть не выражены, а окклюзионная поверхность несколько уменьшена.
В большинстве случаев окклюзионная перегрузка в боковых отделах челюстей возникает под действием лате-
ральной нагрузки и может привести к конструкционным нарушениям в имплантатах. Минимизация или устранение латеральных контактов позволяет значительно снизить риск перегрузки.
Во всех случаях необходимо выбирать дизайн протеза и определять положение имплантатов таким образом, чтобы окклюзионная нагрузка распределялась вдоль своей оси.
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Факторы риска со стороны кости и имплантатов
К факторам риска со стороны кости и имплантатов относятся отсутствие хорошей первоначальной механической стабильности и ситуация, когда диаметр имплантата меньше, чем требуемый.
После операции важно оценить стабильность каждого имплантата в костном ложе, что позволит определить длительность периода интеграции, сроки протезирования и способность имплантатов выдерживать нагрузку.
Чрезмерно близко установление имплантатов как друг к другу, так и к естественному зубу приводит к резорбции кости и к их потере в будущем.
Если не удается добиться хорошей первоначальной стабильности при установке имплантата, необходимо увеличить время до протезирования, а в последующем во время первоначального функционирования имплантат должен быть защищен от чрезмерной нагрузки. Отсутствие хорошей первоначальной стабильности считается фактором риска только в течение первого года после протезирования.
У имплантатов меньшего диаметра снижена способность переносить нагрузку в сравнении с имплантатами, имеющими больший диаметр. Таким образом, в задних отделах челюстей необходимо устанавливать имплантаты диаметром 4 мм. Использование в заднем отделе челюсти имплантата с узкой ортопедической платформой считается серьезным фактором риска. Применение в этих же условиях имплантата диаметром 3,75 мм со стандартной ортопедической платформой в комбинации с прочным винтом для фиксации абатментов соответствует средней степени риска.
Технологические факторы риска
К технологическим факторам риска относятся недостаточная припасовка протеза или неоптимальное винтовое соединение и цементная фиксация протезов.
Исследования, посвященные протезированию полностью челюстей, показали, что зачастую не удается добиться точной припасовки протеза к имплантатам. Сам по себе этот фактор не ведет к возникновению осложнений, поскольку обычно в таких ситуациях имеется достаточное количество имплантатов. Однако при протезировании концевых дефектов, где каждый имплантат имеет большое значение, недостаточная припасовка протеза или недостаточное усилия при завинчивании фиксирующего винта может привести к развитию осложнений. Таким образом, отсутствие точной припасовки и неконтролируемое завинчивание винта при протезировании концевых дефектов следует рассматривать в качестве факторов риска.
При цементной фиксации протеза очень важно добиваться высокой стабильности соединения абатментов с имплантатами при помощи винтов, затягивание которых необходимо контролировать динамометрическим ключом. В противном случае ситуация считается фактором риска, поскольку подтягивание винтов представляет значительные трудности.
В итоге отметим, что технологические факторы риска очень трудно выявить заранее. С целью снижения их возможности негативного влияния необходимо:
— пользоваться эффективными и стандартизированными методиками протезирования;
— использовать полированные ортопедические части;
— применять для завинчивания динамометрические инструменты.
Возможное возникновение перегрузки обычно проявляется соответствующими признаками еще до того момента осложнения, когда произойдет непосредственно повреждение. В случае развенчивания или перелома винта, недостаточно его просто подтянуть или заменить, необходимо выявить и устранить причину этого осложнения. Если этого не сделать, то такая же проблема может возникнуть вновь и привести в итоге к повреждению имплантанта [11]. Поэтому при обнаружении тревожного симптома рекомендуется провести анализ упомянутых выше различных факторов биомеханического риска с целью изменения ситуации в направлении уменьшения или устранения чрезмерных факторов риска (например, устранение или укорочение консоли, модификация окклюзии, установка дополнительных имплантатов и т.д.).
Однако, несмотря на несомненные успехи, достигнутые в современной стоматологической имплантологии, имеются проблемы, которые требуют дальнейшего изучения и решения.
Остается открытым вопрос об альтернативном выборе материала для имплантата — общепринятые методики исследования индивидуальной совместимости in vivo et in vitro крайне трудоемки, продолжительны во времени, а иногда и мало информированы.
Не решены вопросы эффективных методов предоперационной подготовки, оптимальной тактики во время операции имплантации, не достаточно изучена проблема взаимоотношения макро- и микроорганизмов их альянса, взаимосвязи и изменчивости.
Мы провели анализ основных причин, способствующих возникновению ошибок и осложнений имплантологического лечения в клинике хирургической стоматологии, на основании комплексного клинического, судебномедицинского, медико-правового исследования. Нами были изучены и проанализированы: амбулаторные карты стоматологических больных, заключения комиссионных судебно-медицинских экспертиз, проведенных отделением комиссионной судебно-медицинской экспертизы по гражданским и уголовным делам Бюро судебно-медицинской экспертизы Комитета здравоохранения г. Москвы по оп-
Распределение ошибок и осложнений по частоте встречаемости
Ошибки и осложнения Доля (%)
1. Перфорация верхнечелюстных синусов 25
2. Перфорация нижнечелюстного канала 20
3. Некроз костной ткани 5
4. Несостоятельность швов 2
5. Воспалительный инфильтрат и нагноение послеоперационной раны 5
6. Частичное обнажение имплантата 15
7. Отторжение имплантата 8
8. Перелом шейки имплантата 5
9. Перелом винта фиксирующего головку (супраструктур) имплантата 7
10. Другие осложнения (отсутствие хорошей первоначальной механической стабильности, чрезмерно близко установление имплантатов как друг к другу, так и к естественному зубу, частые сколы и переломы протезов в результате окклюзионных факторов, установка имплантатов вне центральной линии протеза, наличие консольных единиц, большая высота коронок установленных на имплантат, недостаточная припасовка протеза на имплантат, микробная инвазия в периимплантационной области) 8
ределению судов и постановлениям правоохранительных Результаты, распределения ошибок и осложнений по
органов, нормативные документы, регламентирующие частоте встречаемости, полученные нами в ходе проведен-
правовые отношения врача и пациента. Также нами было ного исследования представлены в таблице.
проведено анонимное социологическое исследование 150 Анализ основных причин, способствующих возник-
врачей стоматологов специализирующихся в импланто- новению ошибок и осложнений имплантологического
логии и 150 пациентов в различных медицинских стома- лечения в клинике хирургической стоматологии, на ос-
тологических учреждениях г. Москвы. Вопрос ошибок и новании комплексного клинического, судебно-медицин-
осложнений в практике стоматологической имплантации ского, медико-правового исследовании поможет врача
и исследования по усовершенствованию медицинской обращать особое внимание на наиболее частые ошибки и
документации изучен недостаточно, особенно с точки зре- осложнения и тем самым уменьшить, как причины, так и
ния медико-правовых норм, что играет важную роль при сами ошибки, возникающие на разных этапах импланто-
возникновении конфликтов между врачом и пациентом. логического лечения.
Литература:
1. Базикян Э.А. Принципы прогнозирования и профилактики осложнений при дентальной имплантации (Клинико-лабораторные исследования): Дис. … д-ра мед. наук. — М., 2001. — C. 250.
2. Бойко Ю.Г., Силяева Н.Ф. Клинико-анатомический анализ врачебных ошибок. — Минск, 1994. — 107 с.
3. Вайнштейн Е.А., Ребров В.В., Матвеев Л.В., Шимова М.Е. Профилактика осложнений после операции эндооссальной имплантации // Организация и профилактика в стоматологии: Материалы конференции стоматологов 14-15 апреля 1993 г. — Екатеринбург, 1993. — С. 162-165.
4. Вайнштейн Е.А., Мальчикова Л.П., Шимова М.Е., Ребров В.В. Профилактика осложнений, возникающих при введении эндоос-сальных имплантатов // Организация и профилактика в стоматологии: Материалы конференции стоматологов 14-15 апреля 1993 г. — Екатеринбург, 1993. — С. 160-162.
5. Вигдерович В.А. Прогнозирование результатов хирургического этапа дентальной имплантации: Дисс. … канд. мед. наук. — М., 1991. — 163 с.
6. Пашинян Г.А., Беляева Е.В., Зайцев В.В. и др. К вопросу от ответственности медицинских работников по гражданским искам в случае ненадлежащего оказания стоматологической услуги // Сб. материалов научно-практической конференции «Судебно-стоматологическая экспертиза: состояние, перспективы развития и совершенствования». — М., 2001. — С. 116-118.
7. Тян А.Р., Сидоров А.В. Причины неудач в стоматологической имплантации // Новое в стоматологии. Спец. выпуск. — 1993. — № 3. — С. 26-28.
8. Франк Ренуар., Бо Рангерт Факторы риска в стоматологической имплантологии. — М., 2004. — С. 45-72.
9. Benzing U., Gall Н., Weber Н. Biomechanical aspects of two different implant-prosthetic concepts for edentulous maxillae // Int. J. Ога1 Maxillofacial Implants. — 1995. — №1. — Р 188-198.
10. Borsh Т, Persovski Z, Binderman 1. Mechanical properties of bone implant interface: An in vitro comparison of the parameters at placement and at 3 months // Int. J. Oral Maxillofacial Implants. — 1995. — №10. — Р 729-735.
11. Brunski J. Biomechanical factors affecting the bone-dental implant interface // Clin. Mater. — 1992. — №1. — Р 153-201.
12. Gunne J., Rangert В., GlantzР-О., Svensson А. Functional loads оп free-standing and connected implants in 3-unit mandibles bridges opposing complete dentures an in vivo study // Int. J. Оrаl Maxillofacial Implants. — 1997. — №12. — Р 335-341.
13. Smith-Zarb., Adell-Lekholm, Persson et al. Ätiologie, Diagnostik, Therapie und Prävention der Periimplantitis. — Frankfurt am Main, 1989. — Р 24-27.
© И.О. Печерей, П.О. Ромодановский, С.П. Завражнов, 2006 УДК 616.24 — 002.5+614.8-052
И.О. Печерей, П.О. Ромодановский, С.П. Завражнов ЭКСПЕРТНАЯ ОЦЕНКА ДЕФЕКТОВ ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ ВЫЯВЛЕНИИ ТУБЕРКУЛЁЗА ЛЁГКИХ В ПОЛИКЛИНИЧЕСКИХ УСЛОВИЯХ
Кафедра судебной медицины и медицинского права (зав. — проф. П.О. Ромодановский) МГМСУ Кафедра фтизиатрии (зав. — проф. В.Ю. Мишин) МГМСУ Произведена оценка своевременности, объёма и качества диагностических и лечебных мероприятий у пациентов с туберкулёзом лёгких, выявленным при активном обращении больного за медицинской помощью в поликлинические учреждения. Выделены основные дефекты оказания медицинской помощи и их возможные правовые последствия.
Ключевые слова: выявление туберкулёза, обязательный диагностический минимум, оценка качества медицинской помощи, дефект оказания медицинской помощи.
EXPERT ESTIMATION OF DEFECTS RENDERING MEDICAL AID AT REVEALING THE PULMONAL TUBERCULOSIS IN POLYCLINIC CONDITIONS I.O. Pecherey, P.O. Romodanovsky, S.P. Zavrazhnov The estimation of timeliness, volume and quality of diagnostic and medical actions at patients with pulmonal tuberculosis, revealed is made at the active reference (manipulation) of the patient behind medical aid in polyclinic establishments.
The basic defects of rendering medical aid and their possible legal consequences are allocated.
Key words: revealing of tuberculosis, an obligatory diagnostic minimum, an estimation of quality medical aid, defect of rendering medical aid.
Одной из значительных и серьёзных проблем здра- 890 случаев смерти от туберкулёза (территориальный воохранения Российской Федерации за последние 15 лет показатель смертности составил 8,5 на 100 тыс. населения). стал рост заболеваемости туберкулёзом [6, 7]. По данным Из них 89 человек (10,0%) умерло неизвестными при жизни Госкомстата только в Москве в 2005 году зарегистрировано противотуберкулёзным диспансерам. Эти данные свиде-
В наше время имплантология достигла поистине невероятных успехов. Опытные хирурги в состоянии имплантировать, причем за один раз, не только один зубной корень, а целый зубной ряд. Безусловно, такие операции требуют к себе высокой квалификации стоматологов. Тем не менее, иногда случаются негативные последствия после операций, да и во время самих операций тоже. Реже они возникают через несколько лет после, казалось бы, успешного вживления имплантов в челюстную кость. Для каждого такого случая имеются свои причины. В этой статье мы о них и расскажем.

Почему могут возникнуть осложнения?
Причин возникновения осложнений после имплантации искусственных зубных корней может быть несколько. Часть их относится к ошибкам стоматологов, а часть — к вине самих пациентов.
К врачебным ошибкам следует отнести такие:
- неверный выбор длины импланта;
- перегрев костной ткани на месте установки импланта;
- недостаточная дезинфекция ротовой полости пациента;
- неверный выбор конструкции протеза;
- ошибка при оценке физиологии организма пациента в части восприимчивости к инородному телу;
- использование некачественных титановых имплантов;
- использование устаревшего хирургического оборудования;
- небрежная установка протеза на корень.
К вине самих пациентов следует отнести такие причины:
- небрежная гигиена ротовой полости после имплантации;
- неспособность пациента отказаться от вредных привычек;
- употребление твердой пищи на стадии приживления импланта;
- нерегулярный прием лекарств, рекомендованных хирургом.
Классификация негативных последствий
В стоматологии принято разделять негативные последствия по времени их проявления.
Если негативные последствия проявились еще до установки протезов на титановые корни, то такие последствия принято называть краткосрочными.
Среднесрочные негативные последствия проявляются в течение двух лет после вживления имплантов.
Если негативные последствия проявились позднее двух лет после приживления имплантов, то их стоматологи называют долгосрочными.
Вероятные ошибки хирургов
Негативные последствия могут проявиться даже во время небрежного проведения операции. Назовем несколько врачебных ошибок, которые, увы, хоть и редко, случаются.
Иногда врач по невнимательности перегревает головку титанового корня. Это происходит из-за перегрева бора и дупла в челюстной кости. Причина тому заключается в несвоевременном орошении и того, и другого.
Если врач начинает закручивать винты импланта во время затвердевания цемента, то это в конечном итоге приводит к некорректной установке корня, так как цемент в таком случае растрескивается.
В случае неплотного размещения врачом головки импланта в дупле челюстной кости возникает угроза возникновения очага воспаления, так как в зазор попадают бактерии. Кроме того, неплотное размещение головки может привести к дисбалансу механической нагрузки на всю протезную конструкцию. Это может вызвать периимплантит.
Особенности имплантации на верхней челюсти
Операция по имплантации титановых корней в верхнюю челюсть всегда сопровождается немалыми трудностями. Связано это с труднодоступностью к месту установки импланта и близким расположение других органов. Нередко таким операциям сопутствуют осложнения. Хуже того, плотность верхнечелюстной ткани ниже, чем у кости нижней челюсти. Из-за этого приходится высверливать глубокое дупло в кости и устанавливать длинные импланты. Это тоже может стать причиной для возникновения послеоперационных осложнений.
В ходе установки импланта может быть травмирован носонебный пучок, который расположен в центре верхней челюсти позади передних зубов. Такая травма вызывает длительное кровотечение, а это приводит к тому, что имплант не приживляется вообще.
Также существует угроза повреждения носовых пазух и даже полостей носа. И в том, и в другом случае печальные осложнения неизбежны.
В случае повреждения нервно-сосудистых пучков, расположенных в районе клыков, происходит онемение верхней губы.
Стоматологии известны случаи, когда во время имплантации нарушалась целостность дна синуса. Такое явление приводи к возникновению синусита.
Также существует угроза повреждения палатинальной артерии, отчего происходит обильное кровотечение.
Всего вышеперечисленного может не быть, если имплантацию делают опытные хирурги.
Имплантация в нижнюю челюсть
Установка искусственных корней в нижнюю челюсть делается гораздо проще. Однако и здесь существуют определенные проблемы, так как на нижней челюсти имеются участки, которые ни в коем случае нельзя тревожить.
Если в ходе операции хирург потревожит нижнечелюстную ветвь тройничного нерва, то в таком случае ротовая полость пациента полностью утратит чувствительность.
При повреждении стенки нижнечелюстного канала возникает онемение нижней губы и части подбородка.
Травмирование наружной ветви лицевой артерии вообще приводит к сильнейшему кровотечению, и тут уже без помощи хирурга не обойтись.
Вероятные послеоперационные осложнения
В стоматологии принято разделять послеоперационные осложнения на ранние и поздние.
Ранние осложнения
В первые дни после проведения имплантации у пациента могут возникать боли, иногда очень сильные. Нередко стоматолог даже назначает пациентам обезболивающие препараты, злоупотреблять которыми ни в коем случае нельзя. Если боль через неделю не исчезает, то это говорит о том, что имеет место быть воспаление или же повреждение нерва.
Где-то через два часа после имплантации в ротовой полости пациента возникает отечность, и это вполне нормально. Она может не спадать в течение недели. В это время допускается прикладывание льда к отекшим местам. Если через неделю отечность не спала, то, скорее всего, имеет место быть воспаление тканей.
В течение двух — трех дней после операции у пациента могут незначительно кровоточить десны. Кровь сочится на месте вживляемого корня. Если же кровотечение значительное, то причиной тому может быть плохая свертываемость крови или повышенное кровяное давление. Если кровотечение продолжается и далее, то, скорее всего, хирург повредил кровеносный сосуд. Это, в свою очередь, может вызвать появление гематомы на месте установки импланта. Из-за этого могут разойтись послеоперационные швы и начаться гниение раны.
В течение первой недели после имплантации у пациента наблюдается повышенная температура тела. Это вполне нормальное явление, если температура не превышает 37,5 градусов. Если же она выше или не спадает по прошествии недели, то это означает, что в ротовой полости образовался воспалительный очаг. Обычно этому явлению сопутствует отечность.
Известны случаи, когда в первые же дни после операции у пациентов расходились швы. Такое случается по причине небрежного их наложения, из-за механического повреждения твердой пищей или же по причине начавшегося воспаления.
Если в течение пяти часов после операции наблюдается онемение тканей вблизи ротовой полости, то этого бояться не следует, потому что наркоз еще полностью не отошел. Если же онемение и дальше не исчезает, то, возможно, во время имплантации был поврежден нерв.
Поздние осложнения
Такие осложнения могут возникнуть через год после успешного вживления искусственных корней и установки на них протезов.
Периимплантит. Иногда через год у пациентов возникает периимплантит. Говоря простым языком, это воспаление костной ткани близ импланта. Чаще всего причиной его появления является небрежная гигиена ротовой полости. Реже причина заключается в нарушении технологии установки импланта. В частности, известны случаи повреждения десневой манжетки и даже присутствие в ней цемента.
Излечить периимплантит медикаментозным способом удается только на ранней стадии его развития. При этом в любом случае требуется снятие протеза с корня и лазерная или ультразвуковая очистка самого импланта. Если в ротовой полости образовались зубные камни, то их тоже обязательно удаляют. Только после этого назначаются лекарственные препараты.
На поздней стадии развития периимплантита лечение протекает гораздо труднее. Оно представляет собой комплекс хирургических и медикаментозных процедур. К ним относятся:
- ультразвуковая санация ротовой полости и десневых карманов;
- вскрытие гнойного очага и очищение ткани под ним;
- тщательная дезинфекция импланта;
- удаление отмерших тканей;
- назначение курса медикаментозного лечения.
Запущенная стадия периимплантита лечению не поддается. На этой стадии имплант становится подвижным. В таком случае его приходится извлекать из челюстной кости. Установить новый имплант можно только после полного излечения периимплантита. К сожалению, дело это отнюдь не простое. Только через 6 месяцев после излечения периимплантита разрешается проведение остеопластики, без которой повторное вживление титанового корня на прежнем месте невозможно.
Синусит. Это осложнение проявляется в виде воспаления слизистой оболочки ротовой полости вблизи верхнечелюстной пазухи. Процесс лечения не требует к себе удаления импланта. Обычно проблема решается медикаментозным лечением.
Механические повреждения. Осложнения на почве механических повреждений возникают исключительно по вине пациента, когда он в нарушение рекомендаций врача увлекся слишком твердой пищей. Кроме того, механические повреждения конструкции могут случиться от неправильного прикуса или бруксизма. Известны случаи, когда в таких случаях ломались протезы и даже импланты. Не беда, если сломался протез. Его можно легко заменить. Если же переломился имплант, то тут уже требуется его удаление из челюстной кости.
Неприживаемость импланта
Такое явление как отторжение импланта костной тканью имеет место быть крайне редко. Выход из ситуации один — удаление имплантов.
Отторжение импланта происходит не мгновенно, а в определенной последовательности. Каждый этап этого явления сопровождается своими признаками.
На первой стадии отторжения возникают воспаления тканей вблизи импланта. Вслед за этим следует увеличение кармана и утончения кости в области импланта.
На второй стадии заметно уменьшается высота челюстной кости вокруг импланта. Одновременно с этим происходит отслоение десны вплоть до обнажения абатмента. Имплант становится подвижным.
Третья, заключительная, стадия характеризуется разрушением альвеолярного отростка и отторжением самого импланта.
Начало процесса отторжения импланта можно определить по таким признакам:
- отечность десны в районе импланта и рядом с ним;
- общее недомогание;
- появление гноя в ротовой полости;
- появление кровотечения из десен;
- увеличение десневого кармана;
- подвижность импланта;
- повышение температуры тела.
Безопасные осложнения
Даже после безукоризненно проведенной имплантации всегда случаются естественные осложнения, которые собой являют естественную реакцию организма на механическое вмешательство. Перечислим те осложнения, которых не нужно бояться:
- температура тела до 37,5 градусов;
- отечность лица;
- ощущение тяжести в гайморовой пазухе;
- незначительные гематомы;
- вполне терпимые боли.
Все эти неприятности можно терпеть только в течение недели. Если же они не исчезают и дальше, то, скорее всего, что-то пошло не так в процессе приживления импланта.
Как можно предупредить осложнения?
Практика показывает, что при точном соблюдении всех рекомендаций врача можно существенно снизить риск возникновения осложнений. Для этого необходимо:
- регулярно принимать те лекарства, которые назначил доктор;
- тщательно выполнять гигиену ротовой полости;
- отказаться от табакокурения;
- ежегодно проходить рентгенологическую диагностику ротовой полости;
- отказаться от употребления твердой пищи;
- неукоснительно придерживаться послеоперационной диеты.
Требования к качеству имплантов
Сегодня зубные импланты производятся во многих странах. Лучшими же титановыми имплантами являются швейцарские, немецкие и израильские. Признаками высокого качества имплантов являются:
- титан высочайшей степени очистки;
- на поверхности импланта должна быть нанесена как макро-, так и микрорезьба;
- наличие конусного соединения импланта с абатментом;
- бессрочная гарантия производителя;
- высочайший авторитет производителя.
 Автор: Бродский Сергей Евгеньевич
Автор: Бродский Сергей Евгеньевич
Главный врач клиники, кандидат медицинских
наук по специальностям: стоматология и медицинская микробиология
На хирургическом этапе дентальной имплантации причинами осложнений чаще всего бывают биологические факторы, вовремя не выявленные у пациента на стадии подготовке к имплантации:
- регионарный остеопороз;
- недостаточное кровоснабжение костной ткани;
- своевременно не выявленные, нарушающие остеогенез, стоматологические заболевания.
Но чаще всего сложности возникают в силу допущения ошибок стоматологом-имплантологом при проведении оперативного вмешательства и протезировании, планировании схемы лечения или выборе системы имплантов.




- проникновение бора в полость носа;
- травмирование нижнелуночкового нерва;
- перелом направляющего сверла или бора;
- полное или частичное отсутствие первичной фиксации;
- возникновение во время нарезания и калибровки ложа под имплант ожога костной ткани;
- нарушение целостности стенок нижнечелюстного канала или альвеолярного отростка;
- прободение дна верхнечелюстной пазухи, при котором произошло нарушение целостности слизистой.
Данные врачебные ошибки (неправильного формирования ложа, неверного определения по ортопантомограмме высоты альвеолярного отростка, грубого механического воздействия) — следствие недостаточной квалификации и опыта.




Такую сложную стоматологическую услугу, как имплантация зубов, следует делать только в проверенной клинике у опытного имплантолога с подтвержденной профильной квалификацией.
Врачи нашей клиники постоянно подтверждают свою высокую квалификацию, проходя соответствующее обучение на специальных курса повышения квалификации, а многолетний клинический опыт и положительные отзывы пациентов лишь добавляют уверенности отсутствии врачебных ошибок и возможных осложнение после имплантации зуба.




Мы ответим на любой Ваш вопрос и обязательно Вам поможем!

Почему СЛОЖНЫЕ ЗУБЫ ДЕЛАЮТ в ПАРТНЕР-МЕД?

Мы умеем работать!
У нас практикуют стоматологи-ортопеды со стажем работы 8-30 лет!

Мы любим работать!
Мы бесплатно проконсультируем Вас и точно скажем, как лучше сделать зубы именно Вам!

Мы отвечаем за результат!
Мы работаем на совесть и сделаем Вам зубы КАК СЕБЕ!


Закажите обратный звонок или наберите наш номер!
Этот телефонный звонок Вас ни к чему не обязывает. Просто дайте нам шанс, и мы Вам поможем!



Всего лишь поднимите трубку и позвоните нам!
Мы обязательно сделаем Вам предложение, от которого Вы не сможете отказаться!
Наша клиника
.jpg)
- Главная
- /
- Статьи
- /
- ошибки, допускаемые при имплантации зубов
Ошибки, допускаемые при имплантации зубов

Мы ответим на все Ваши вопросы
Наши контакты
У вас есть вопросы или Вам нужна бесплатная консультация специалиста? Напишите нам, и мы ответим Вам в ближайшее время.
Записаться к нам на прием
Он-лайн запись
Заполните необходимые данные и наш оператор свяжется с Вами в ближайшее время для подтверждения записи.
До скорой встречи!
Ваша заявка отправлена
Мы ответим Вам в ближайшее время.
Спасибо!
Ваше сообщение отправлено
Хорошего вам дня.
На сегодняшний день дентальная имплантация является наиболее физиологичным и эффективным методом восстановления утраченных зубов. Данная процедура отвечает всем современным требованиям реконструкционных технологий и позволяет добиться самых высоких показателей не только в вопросах функциональности, но и эстетики.
Осложнения после установки зубных имплантатов
Суть метода дентальной имплантации заключается во вживление титанового корня в костную ткань, на который через некоторое время устанавливается коронка или иная ортопедическая конструкция. Несмотря на то, что сама технология имплантации тщательно отработана, а все протоколы проведения операции утверждены, не стоит забывать, что данная процедура все же является хирургическим вмешательством.
При любом оперативном вмешательстве травмируются ткани, сосуды и нервные окончания. Именно поэтому имплантация всегда сопряжена с возможными рисками развития осложнений. В действительности серьезные осложнения возникают крайне редко, всего в 1-2% проценте случаев, все остальные неприятные последствия легко поддаются коррекции либо вовсе проходят самостоятельно. О том, какой может быть боль после имплантации, мы рассказывали в другой статье.
Проблемы и осложнения, связанные с дентальной имплантацией, условно делятся на несколько групп:
- Проблемы, возникшие во время операции.
- Проблемы, возникшие после операции.
- Ранние послеоперационные осложнения.
- Отдаленные послеоперационные осложнения.
Проблемы, возникающие во время операции
Проблемы во время процедуры имплантации возникают достаточно редко и в большинстве случаев связаны с недостаточной квалификацией специалиста или с применением некачественных материалов. Сама операция длится недолго и при этом используются анестезирующие препараты, поэтому во время ее проведения пациент не должен испытывать болевых ощущений. Выделяют следующие возможные осложнения:
- Кровотечение. Обильная кровопотеря во время внедрения имплантационных систем очень нечастое явление. Однако умеренное выделение крови из области оперативного вмешательства является нормой и не должно вызывать опасений, в других случаях причинами чрезмерного кровотечения могут стать: повышенное артериальное давление, нарушение свертываемости крови и повреждение стенки сосуда, которое может произойти из-за погрешности имплантолога. Если предварительно учесть нюансы, связанные с индивидуальными особенностями пациента, можно избежать возникновения подобной проблемы.
- Поломка инструментария. Перелом бора или направляющего сверла может произойти из-за сильного нажима на инструмент во время формирования костного ложа под имплантат или нарушения температурных режимов стерилизации инструментов.
- Болевые ощущения. Боль после проведения анестезии может возникнуть из-за некачественного анестетика. В случае, когда анестезирующий препарат отвечает всем стандартам качества, но в процессе имплантации возникают непредвиденные трудности, или операция попросту затягивается, и анальгезирующее действие анестетика идет на спад, проблема элементарно решается дополнительным введением препарата.
- Ошибки при установке имплантата. Имплантат может быть установлен неправильно, слишком глубоко, либо напротив, вживлен на недостаточную глубину. Также проблемы из-за неверного позиционирования титанового корня могут возникнуть, когда он установлен чересчур близко к корню рядом стоящего зуба. Кроме того, ошибки при подготовке костного ложа или остеопороз могут стать причинами подвижности имплантата и нарушения его первичной фиксации. Чтобы избежать подобного рода неприятностей пациенту назначается компьютерная томография, по результатам которой лечащий врач сможет с точностью определить место предполагаемой установки дентального имплантата.
- Перегрев костной ткани и нагревание головки имплантата. Для предотвращения возникновения данной проблемы врач должен аккуратно работать инструментами, орошая зону препарирования и бор.

Опасности при имплантации на верхней челюсти
Имплантация зубов на верхней челюсти может сопровождаться определенными трудностями, которые обусловлены особенностями анатомического строения. Чаще всего протезирование верхней челюсти проводится с использованием более длинных имплантатов.
Во время операции возможно возникновения следующих осложнений:
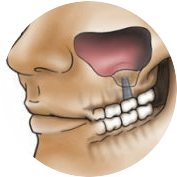
- Прободение дна верхнечелюстного синуса (гайморовой пазухи). Подобное осложнение возникает из-за ошибочного расчета высоты альвеолярного отростка или оказания сильного давления на инструмент. В настоящее время с развитием стоматологической практики риск перфорации верхнечелюстной пазухи сводится практически к нулю. Рентгенологическое исследование вкупе с грамотной работой врача позволяют еще до операции определить необходимость проведения костной пластики, которая может восполнить недостающий объем костной ткани.
- Повреждение дна носовых полостей. Перфорация перегородки между носовой и ротовой полостью – еще одно малоприятное, но также и очень редкое осложнение.
- Травма сосудисто-нервных пучков. Повреждение носонебного пучка в процессе оперативного вмешательства на верхней челюсти может сопровождаться кровотечением и онемением тканей.
Опасности при имплантации на нижней челюсти
При вживлении титановых корней в области нижней челюсти также могут возникать определенные нежелательные последствия:
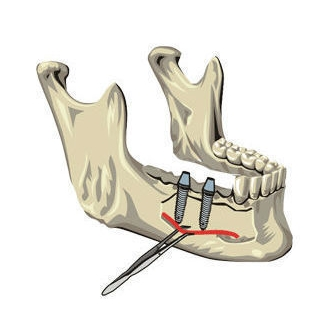
- Нарушение целостности стенки нижнечелюстного канала и травма нижней ветви тройничного нерва. Эти осложнения могут возникнуть из-за ошибок в процессе препарирования костного ложа или ошибочного определения вертикального размера нижней челюсти по результатам ортопантонограммы и, как следствие, выбора имплантата не того размера. После подобной травмы может возникнуть онемение нижней челюсти, иногда распространяющееся на губы. В среднем чувствительность возвращается в норму через 2-4 недели. Иногда во время проведения операции возникает внутриканальная гематома, кровь в альвеолярном канале сдавливает нерв, что также вызывает нарушение чувствительности, пока кровяной сгусток не рассосется.
Когда кость пациента поражена остеопорозом, в стенке зубной альвеолы могут наблюдаться дефекты. В таком случае сдавливание нерва обусловлено выходом крови в костномозговую полость и отеком тканей костного мозга. Расстройство чувствительности может проявиться на второй день после имплантации и сохраняться на протяжении 7 дней.
- Повреждение стенки зубной альвеолы. Ошибочно подобранный размер имплантата и анатомические особенности пациента могут стань причинами повреждения стенки альвеолярного отростка. Данная проблема легко устраняется хирургическим путем.
Несмотря на то, что все вышеперечисленные осложнения звучат грозно, важно понимать, что современные технологии, используемые в стоматологии, позволяют практически полностью исключить операционные ошибки.
Проблемы, возникающие после операции
Говоря о проблемах и осложнениях, возникающих после проведения вживления искусственного корня, стоит четко разграничивать эти понятия. Целый ряд малоприятных последствий хирургического вмешательства является абсолютно нормальной реакцией организма на травмирование тканей в процессе всех манипуляций.
Все перечисленные ниже послеоперационные последствия являются вариантом нормы, не несут угрозы состоянию пациента и не требуют специфического лечения:
- Боль. Болевые ощущения в области проведения операции не должны пугать пациента. В норме болевой синдром должен начать спадать после 5 дня с момента имплантации. Если боль не усиливается, не становится пульсирующей одномоментно с нарастанием отека – беспокоиться не о чем.
- Отёк. Отёк тканей, который через несколько дней постепенно уменьшается, также является естественной реакцией организма на имплантацию.
- Кровотечение. Выделение крови из области хирургического вмешательства происходит из-за травмирования тканей, оно сокращается через несколько часов и полностью самостоятельно останавливается к концу первых-вторых суток.
- Онемение. Легкая потеря чувствительности в области хирургического вмешательства, которая постепенно проходит.
- Подъем температуры тела. Возможное повышение температуры до отметки в 38 градусов происходит из-за стресса, испытанного организмом во время оперативного вмешательства.
Разница между осложнениями и естественным последствиями операциями заключается в выраженности симптоматики и продолжительности неприятных ощущений. Осложнения требуют незамедлительного контроля и лечения под надзором специалиста.

Ранние послеоперационные осложнения
Как уже говорилось ранее, при возникновении осложнений необходимо как можно скорее установить причину недомогания и начать ее устранение. Не стоит откладывать визит к врачу, если:
- Боль не стихает, а напротив усиливается с каждым днем. Прием анальгетиков не помогает снять болевой синдром или незначительно его снижает. Нарастающие неприятные ощущения и боль, вернувшаяся спустя время, имеющая пульсирующий характер, иррадиирующая в ухо или в рядом стоящие зубы, могут говорить о возникновении инфекционно-воспалительных заболеваний либо о травме нерва. В любом случае необходимо незамедлительно обратиться к лечащему врачу для уточнения клинической картины и начала терапии.
- Отек не проходит, продолжает увеличиваться, а при надавливании на него пациент испытывает острые болевые ощущения. Подобная симптоматика также может свидетельствовать о возникновении инфекционного очага и воспалительного процесса.
- Обильное непрекращающееся кровотечение после имплантации может говорить о повреждении кровеносных сосудов.
- Если онемение сохраняется на протяжении длительного периода времени после окончания работы анестезии, можно предположить повреждение нерва.
- Если повышенная температура тела сохраняется дольше двух-трёх дней после имплантации и сопровождается усилением болевых ощущений, отечностью и слабостью, то вероятнее всего в организме протекает воспалительный процесс.
- Расхождение швов. При расхождении швов после операции и усилении кровотечения, необходимо обратиться к вашему лечащему врачу для их повторного наложения.
- Выпадение имплантата чаще всего происходит из-за нарушения протоколов операции. Причинами могут стать несоответствие размеров имплантата и лунки. Иногда имплантат может потерять фиксацию через 2-3 недели, в таких случаях это может быть связано с наличием заболеваний хронического характера. Например, при сахарном диабете и остеопорозе регенеративная способность тканей сильно замедлена, при возникновении подобной проблемы требуется провести имплантацию повторно. Предварительно пациенту назначается витаминотерапия, а сама процедура имплантации проводится с использованием методик, ускоряющих регенерацию.
Отдаленные послеоперационные осложнения
Отсроченные осложнения после проведения оперативного вмешательства могут возникать на разных этапах приживления титанового корня и его эксплуатации.
Возможные осложнения во время прохождения этапа остеоинтеграции.
Процесс полной остеоинтеграции имплантата занимает в среднем около 3-6 месяцев. В этот период могут возникать следующие осложнения:
- Периимплантит. Данное явление подразумевает под собой воспалительный процесс в тканях, которые окружают имплантат. Периимплантит приводит к патологической резорбции костной ткани и сопровождается интенсивными болевыми ощущениями. Самыми частыми причинами развития такого состояния относят: нарушения в имплантационных протоколах, возникновение скопления крови над заглушкой имплантата, несоблюдение гигиенических правил ухода за полостью рта. Периимплантит случается крайне редко, всего в 1-2% от общего числа проведенных операций.
- Отторжение имплантата. Отторжение титанового корня равным образом является воспалительным процессом и происходит по различным причинам. Иногда отторжение искуственного корня происходит: из-за индивидуальных особенностей организма, вследствие периимплантита, по причине термической травмы костной ткани во время препарирования, а также остеопороза и нарушения кровообращения. Единственным существующим вариантом разрешения данной проблемы является удаление имплантата.
Возможные осложнения во время проведения второго этапа дентальной имплантации
При выборе методики двухэтапной имплантации во время второго хирургического этапа проводится повторная операция, целью которой является установка формирователя десны. Рассекается десна, удаляется заглушка и фиксируется временная конструкция для формирования десны.
- Извлечение имплантата. Если процесс остеоинтеграции был нарушен, и имплантат должным образом не интегрировался в кость, то в момент удаления заглушки может произойти выкручивание внутрикостного элемента. При возникновении подобной ситуации искусственный корень можно просто установить в первоначальное место, рекомендовать пациенту восстановительно-укрепляющую терапию и через 1-2 месяца повторить данный этап.
- Выталкивание имплантата в верхнечелюстной синус. При недостаточном восстановлении костных тканей в процессе процедуры имплантации зубов на верхней челюсти может произойти проникновение имплантата в гайморову пазуху. В данном случае требуется извлечь внутрикостный элемент и назначить последующее лечение, ориентируясь на индивидуальные особенности пациента.
- Чрезмерное формирование костной ткани поверх имплантата. Нельзя с уверенностью сказать, что подобный процесс является осложнением. Устранение нароста костной ткани производится хирургическим путем с использованием пилы, после чего устанавливается формирователь десны.

Возможные осложнения при протезировании
При проведении финального этапа дентальной имплантации удаляется формирователь десны, затем устанавливается абатмент, на который прикрепляется ортопедическая конструкция.
Положение имплантатов должно быть оптимальным для правильной установки ортопедической конструкции. Нарушение в соединении абатмента и протеза может привести к таким негативным последствиям как: неправильное распределение жевательной нагрузки, расшатывание конструкции, накопление микробного налета, что чревато развитием периимплантита.
Осложнения в период эксплуатации
Осложнения в период эксплуатации в большинстве случаев возникают из-за нарушений рекомендаций, данных пациенту. Ниже приведены самые часто встречаемые:
- Гиперплазия и мукозит. Разрастание и воспаление слизистой оболочки десны могут стать следствием некачественной гигиены. Мукозит проявляется кровоточивостью, гиперемией и образованием язвочек. Лечение будет заключаться в устранении налета и повышении уровня гигиенического ухода. При гиперплазии может возникнуть необходимость в коррекции мягких тканей хирургическим путем.
- Поздний периимплантит. Как уже упоминалось ранее, периимплантит характеризуется течением воспалительного процесса в области имплантата, результатом может стать отторжение титанового корня. Периимплантита в период эксплуатации может возникнуть из-за некачественной гигиены или травматического воздействия. Проявляется данное осложнение достаточно яркой клинической картиной, нарастают болевые ощущения и отёк, может наблюдаться выделение гноя и общая интоксикация организма. Лечение должно быть индивидуальным и своевременным, главной целью является устранение причины возникновения инфекционно-воспалительного процесса.
- Синусит. Воспаление в гайморовых пазухах может стать следствием периимплантита, развившегося после имплантации зубов верхней челюсти. Более того, при риногенном синусите место вживления титанового корня может стать вторичным очагом инфекции. Признаки течения периимплантита говорят о необходимости проведения удаления имплантата с последующим лечением воспалительных явлений. В ситуации, когда эти признаки отсутствуют, лечебная терапия синусита проводится без удаления имплантата.
- Механическое повреждение ортопедической конструкции или самого имплантата. Поломка ортопедической конструкции может произойти из-за нарушения эксплуатационных рекомендаций, если такое случается, то производится элементарная замена на новую. Когда происходит повреждение самого имплантата, потребуется его удаление и восстановительное лечение костной ткани.
Причины возникновения осложнений
На возникновение осложнений при проведении процедуры имплантации могут оказывать влияние следующие причины:
- Некомпетентность и низкая квалификация специалиста. Ошибки при выборе протокола имплантации и в его непосредственном проведении могут привести к целому ряду осложнений. Поэтому очень важно правильно выбрать лечащего врача, которому вы доверите свое здоровье.
- Применение низкокачественных имплантационных систем. Не менее важным пунктом является выбор имплантационной системы.
- Аллергическая реакция на материалы, используемые при имплантации. Возникновение аллергической реакции в большинстве случаев невозможно предугадать, к счастью, это крайне редкое явление.
- Игнорирование врачебных рекомендаций. После установки имплантата пациенту дается список рекомендаций, относящихся к коррекции образа жизни. Важно ответственно отнестись к каждому пункту, ведь от этого зависит успех приживления искусственного корня.
- Низкий уровень гигиены. Соблюдение правил гигиенического ухода за ротовой полостью – одна из самых значимых ступеней на пути к идеальной улыбке. Необходимо следование порядку очистки зубов и десен и использование для этого специальных приспособлений.
- Индивидуальные особенности здоровья пациента. Спровоцировать развитие осложнений может обострение хронических заболеваний. Сюда же можно отнести изменения гормонального фона у женщин, такие как беременность или климакс.
- Ошибки при диагностике показаний и противопоказаний к имплантации. Наличие относительных и абсолютных противопоказаний к имплантации может сильно отразиться на лечении.
Большая часть осложнений послеоперационного периода возникает по вине пациента. Даже после установки самых дорогих имплантатов руками опытного хирурга могут появиться осложнения, если не соблюдать врачебные рекомендации.
Противопоказания к установке дентальных имплантатов
Существуют относительные и абсолютные противопоказания к имплантации. И если первая группа носит временный характер и лишь отодвигает сроки проведения оперативного вмешательства, то вторая делает его невозможным.
Относительными противопоказаниями являются:
- Острые респираторные инфекции.
- Стрессовые состояния.
- Обострение хронических патологий.
- Истощение организма.
- Беременность и период кормления грудью.
- Прием некоторых групп медикаментозных препаратов.
- Воспалительные процессы в ротовой полости и кариозные поражения.
- Алкогольная и наркотическая зависимость.
Абсолютными противопоказаниями к проведению имплантации являются:
- Онкологические заболевания.
- Тяжелые патологии сердечно-сосудистой и эндокринной системы.
- Почечная недостаточность.
- Туберкулез.
- Заболевания крови.
- СПИД.
- Сахарный диабет и другие хронические заболевания в стадии декомпенсации.
- Аутоиммунные заболевания.
- Психические заболевания.
- Аллергическая реакция на металлы.
В то же время стоит упомянуть, что часть заболеваний в состоянии ремиссии все же позволяют провести оперативное вмешательство, предварительно определив тактику лечения и медикаментозную терапию.
Для того, чтобы пройти путь от желания установить имплантат до идеальной улыбки прошел с минимальным дискомфортом, мы рекомендуем будущим пациентам в первую очередь ответственно отнестись к выбору клиники, где будет проходить процедура имплантации, и выбору хирурга-имплантолога.
Квалификация специалиста, опыт и оснащение стоматологической клиники во многом определяют исход лечения. Кроме того, очень важно выбрать качественную имплантационную систему, при успешном лечении титановый корень прослужит вам до конца жизни.
Когда процедура имплантации завершена, и вы отправляетесь домой, наступает самый ответственный послеоперационный этап. Организм ослаблен и требует тщательного соблюдения всех рекомендаций. Прислушивайтесь к себе, к своим ощущениям, в случае возникновения опасных симптомов, не медлите с обращением за помощью к специалисту.
Контроль образа жизни после имплантации позволит вашей новой улыбке как можно дольше радовать вас. Даже после полного завершения процесса остеоинтеграции отнеситесь с должным вниманием к выполнению врачебных рекомендаций, а особенно к гигиене ротовой полости.
Сегодня мы обсудили всевозможные осложнения при проведении дентальной имплантации. В действительности в современной стоматологической практике риски возникновения неприятных последствий практически сведены на нет, а огромное количество плюсов от проведения данной процедуры уверенно перевешивает редкие патологические явления.
Часто пациенты не рассматривают имплантацию как метод протезирования из-за иррационального страха, так
как, пожалуй, из всей стоматологии именно имплантация окутана наибольшим количеством слухов — часто от
своих знакомых можно услышать истории про уже их знакомых, что после вмешательства может быть
кровотечение, что после имплантации долго и сильно болит челюсть, а также что имплантаты могут не
прижиться. Но основные последствия имплантации можно разделить на две основные группы: последствия в
связи с операцией. Основные — это болезненность и отек мягких тканей. Но даже они возникают
достаточно редко, а отторжение имплантата случается всего где-то в 1-2% случаев.
При имплантации зубов осложнения можно разделить на:
- Ранние.
- Осложнения после операции.
- Поздние.
В связи с имплантацией зубов последствия зубов могут наступить в двух основных временных промежутках –
раннем, который можно условно разделить на те, которые произошли непосредственно после операции и те,
которые возникают в течение полугода после нее. И долгосроные осложнения – уже после приживления
имплантатов- зубов осложнениия могут возникать через 2-3 года.
Рассмотрим их по очереди.
Ранние осложнения после имплантации
Здесь очень важно разделить нормальные ощущения после операции – имплантата зуба, последствия и осложнения
после имплантации.
Неприятные ощущения после операции — это абсолютно нормально, так как нарушается целостность и травмируется
костная ткань. Эти ощущения не опасны для пациента, это нормальная реакция организма на травму, и обычно
врач рассказывает, как с ними справиться.Если же возникают именно осложнения, здесь нужно немедленно
обращаться к врачу, так как надо быстро реагировать и исправлять проблему.
К нормальным последствиям имплантации можно отнести:
-
Небольшое кровотечение, при котором количество крови незначительное, при этом она сама перестает идти в
течение 1 дня. -
Боль, которая постепенно проходит. Обычно даже при выраженной болевой реакции на третий день становится
легче. Хотя боль также зависит от масштабности вмешательства, очевидно, что при установке 10
имплантатов болеть может дольше, чем при установке одного. Обычно врач выписывает рецепт на
обезболивающее, полностью купирующее болевые ощущения после имплантации. - Отек.
- Небольшое повышение температуры до 38 градусов считается нормой.
- Онемение в области имплантации.
Постоперационные осложнения
Здесь мы рассмотрим осложнения самой операции, которые возникают во время, сразу после и в течение 2
недель после вмешательства. Абсолютное большинство из них достаточно просто решить, если обратиться к своему
врачу.
|
Осложнение |
Нормальная реакция организма |
|
Значительное онемение лица – это, скорее всего, повреждение нерва в процессе операции. Но |
Если онемение слабое и локализуется в основном в области расположения имплантатов, это |
|
Травматизация гайморовой пазухи. Это может случиться при установке имплантатов на верхней |
Иногда врачи специально устанавливают имплантаты сквозь гайморову пазуху или отодвигают
|
|
После операции могут разойтись швы. В таком случае надо обратиться к врачу, чтобы их |
Выделение небольшого количества сукровицы в области швов это нормально, особенно при костной |
|
Обильное кровотечение, продолжающееся больше 3 часов. |
Незначительное кровотечение в первые 2 дня – это абсолютно нормально вследствие нарастания |
|
Выпадение имплантата после операции. Обычно это случается или из-за неправильно |
Иногда, при наличии сопутствующих заболеваний, заживление костной ткани замедленно и |
Поздние осложнения
Отдаленные осложнения могут произойти как по вине пациента, например, если пациент не следит за
гигиеной полости рта, так и по независящим ни от кого причинам – травма в области имплантата или ухудшение
состояния здоровья.
Существует такое понятие как периимплантит . Это воспаление вокруг имплантата. Чаще всего случается из-за
недостаточной гигиены полости рта или как последствие вредных привычек. Если не решать эту проблему,
со временем это приведет к отторжению имплантата.
Само отторжение имплантата – это, как правило, достаточно серьезная ситуация. Может случаться как из-за
плохой фиксации самого имплантата, так и низкой плотности кости или истинного отторжения инородного тела.
Если рассматривать одномоментную имплантацию и классический двухэтапный метод, то при классическом методе
осложнения встречаются реже, хотя и невозможно исключить их совсем.
Причины появления осложнений
- Недостаточно квалифицированный врач.
- Недостаточная стерильность.
- Отсутствие адекватной подготовки и планирования.
-
Иногда пациент скрывает какие-то заболевания или врач недостаточно хорошо уточняет анамнез – и в
процессе планирования имплантации не учитываются важные факторы, которые могут изменить ее исход. - Неожиданные обострения хронических заболеваний.
- Травматизации в области имплантации.
- Злоупотребление курением и алкогольными напитками.
-
Несоблюдение рекомендаций. После операции врач дает рекомендации — и их необходимо
четко соблюдать.
Можно ли попробовать снова?
Если первая попытка не удалась, в основном можно попробовать снова. Прежде всего необходимо понять,
почему именно была неудачна первая имплантация, и устранить ее причину.
Затем, конечно, необходимо, чтобы прошло какое- то время, так как после удаления имплантата происходит
уменьшение количества костной ткани и необходимо, чтобы процесс закончился и количество кости стало
стабильным. В связи с этим для повторной имплантации, скорее всего, понадобится костная пластика.
Чтобы избежать ожидания и операции по наращиванию кости, есть возможность установить имплантаты с
немедленной нагрузкой, но этот вариант подойдет только, если необходимо установить не менее 3 имплантатов.
Если повторную имплантацию решено отложить, то можно обратить внимание на съемное протезирование.
Существуют небольшие съемные протезы на 1-3 зуба, по- простому их обычно называют бабочки. На промежуток
времени — от 6 месяцев до 2 лет, они очень хорошо решают проблему отсутствия зубов, даже в эстетических
зонах.
В общем, возможность имплантации после возникновения проблем после первой имплантации можно решить, но
необходимо обсуждать это со своим врачом.
