С инсультом связано много мифов. Иногда из-за таких предубеждений близкие пациента начинают паниковать и думают, что врачи действуют неправильно. Эрготерапевт Мария Мальцева объясняет, почему человеку может стать хуже уже после начала лечения, а скорая не всегда сразу дает лекарства.
Пациенту нужно быстрее дать лекарства. Если скорая приехала и лекарств не дает — экономят на человеке
Давать заболевшему какие-то лекарства до того, как будет установлен диагноз, категорически нельзя. Врачи скорой помощи будут вводить только те препараты, которые необходимы для стабилизации пациента при угрожающем жизни состоянии, например, судорогах, сильных болях или проблемах с сердечным ритмом. Постановка диагноза похожа на поиск улик на месте преступления. И чем меньше «натоптано», тем проще установить диагноз.
Инсульт бывает разный и в разных частях мозга. И то лекарство, которое нужно для растворения тромба при одном виде инсульта, убьет пациента при другом инсульте, вызванном кровотечением. А еще под инсульт могут маскироваться другие заболевания. Поэтому задача родственников и врачей — как можно быстрей довезти пациента до больницы и уcтановить диагноз.
Пациента нужно как можно быстрей положить в реанимацию и под капельницу. Врачи тратят время, если держат пациента в приемном покое
Как мы сказали, процесс постановки диагноза похож на настоящее расследование. Нужно выяснить, инсульт у пациента или нет. Если инсульт, то какого типа, в какой части мозга. Понять, большой ли участок мозга пострадал, и чем вызван инсульт, есть ли другие заболевания, которые осложняют состояние пациента.
Лечение, которое начали до того, как установили все эти моменты, — это лечение вслепую. На пациенте нельзя методом «тыка» проверять, подействует лекарство или нет, хуже будет или лучше. Чтобы избежать таких экспериментов и назначить эффективное лечение, в больнице должны сделать электрокардиограмму, анализы крови, КТ или МРТ головного мозга.
Некоторое время понадобится на обработку и расшифровку анализов и снимков. Пациенту будут задавать вопросы, трогать за руки и ноги, могут даже показывать картинки и спрашивать, что там нарисовано. Это делают для того, чтобы определить, есть ли двигательные нарушения или нарушения речи. Надо понять, чувствует ли пациент разные части тела, ориентируется ли в пространстве, пострадала ли память. Все это нужно, чтобы назначить правильное лечение.
Лучшее место для пациента с инсультом — реанимация
На самом деле, реанимация нужна только тем пациентам, которые не могут гарантированно дышать без помощи приборов, и тем, чье состояние нужно контролировать с помощью приборов. Любого пациента с инсультом помещают в реанимацию не менее чем на сутки, чтобы наблюдать и обследовать. Пациентам нужен тщательный контроль, потому что некоторые формы инсульта могут развиваться в течение суток.
Кому-то, к сожалению, уже в момент госпитализации нужна помощь приборов, но таких пациентов не так много. Большую часть пациентов помещают в реанимацию для перестраховки. Но не нужно стремиться, чтобы вашего близко держали в отделении реанимации как можно дольше. Лекарства в палате будут точно такими же.
Человеку, который может сам дышать, у которого нормально работает сердце и поддерживается артериальное давление, в реанимации лежать не надо. Там он сможет только смотреть на потолок или на лежачих пациентов — это не лучшая обстановка для выздоровления. Так что если врачи решили перевести пациента в палату, не нужно этому препятствовать.
Человек ходил и говорил, когда его привезли в больницу, а через день его парализовало. Значит, его не лечат или лечат плохо
Есть инсульты, которые не проявляются моментально во всем объеме. И это не связано с тем, что пациента не лечат. Это связано с тем, что отек и омертвение тканей развиваются не сразу. Представьте палец, который сильно прищемили. Сразу будет больно, но только через несколько часов он опухнет и посинеет.
Или другой пример — тромб в ноге, закупоривший просвет сосуда. Сначала нога онемеет, потом распухнет, и если не принять мер, то через пару дней можно остаться без нее. Также и при некоторых инсультах – если причина нарушения кровоснабжения мозга — тромб, который невозможно растворить или извлечь хирургически, то последствия будут нарастать постепенно. В итоге пациент может даже прийти в больницу своими ногами, а через сутки уже не будет даже шевелиться.
Это случается нечасто, но увы, все же бывает. И в этой ситуации стоит бросить свои силы не на поиск врачей, которые «не лечили» папу, дедушку или бабушку, а на дальнейшую реабилитацию и уход. Такие пациенты как правило не восстанавливаются быстро и очень редко восстанавливаются полностью. Также не стоит такого пациента перевозить в другую клинику без крайней необходимости — транспортировка будет тяжелым испытанием и может ухудшить ситуацию.
При инсульте нужно обязательно снижать давление. Наш врач этого не делает
Инсульты бывают разные. И некоторые из них с повышением давления не связаны. Еще давление часто повышается только после инсульта, и это нормальная реакция организма, который хочет, чтобы в поврежденный участок мозга попало больше крови, несущей кислород и другие необходимые мозгу вещи.
Можно сравнить этот процесс с тем, как горячая вода не доходит до верхних этажей дома из-за засорившихся труб, и приходится подключить насос, чтобы поднять давление. С одной стороны, это опасно для труб, с другой — жильцы верхних этажей могут замерзнуть, если до них не дойдет горячая вода. Здесь очень важен баланс интересов «труб» — сосудов и «верхних жильцов» — мозга. Поэтому врачи не всегда снижают пациенту с инсультом артериальное давление до привычной нормы. И конечно, не стоит исподтишка давать вашему родственнику таблетки, снижающие давление. Этим можно ухудшить состояние и затянуть процесс выздоровления.
Если у вас еще остались вопросы или сомнения, позвоните на бесплатную горячую линию по инсульту 88007075229.
Смотрите также

5 июня, 2023
7 советов, которые помогут избежать инсульта на даче
Если вы или ваши близкие планируете провести лето на даче, важно знать простые правила, которые помогут сохранить здоровье.

25 мая, 2023
Как поддержать ребенка, если у члена семьи случился инсульт
Рассказываем, как помочь детям в ситуации, если с кем-то из близких случился инсульт.

14 апреля, 2023
Депрессия после инсульта: как помочь близкому
Объясняем, как распознать депрессию у человека после инсульта и что важно сделать близким.
На сегодняшний день инсульт – часто встречающаяся патология, поражающая каждого четвертого человека из тысячи. При этом 80% случаев приходятся на ишемический, и 20% на геморрагический инсульт. Для больного и его близких диагноз всегда является неожиданным. При этом возникают закономерные вопросы – что такое инсульт, сколько дней длится лечение в стационаре, каков процесс реабилитации?
Факторы риска инсульта и инфаркта
Планирование схемы профилактических мероприятий основано на воздействии на факторы риска, которые во многом сходны для инфаркта и инсульта.
К метаболическим факторам риска относят:
- дислипидемию (нарушение обмена липидов – органических соединений, включающих жиры и жироподобные вещества);
- артериальную гипертензию;
- ожирение;
- метаболический синдром;
- сахарный диабет и другие эндокринопатии;
- коагулопатии (заболевания, развивающиеся вследствие нарушений свёртывающей и противосвёртывающей системы крови).
Общими маркерами инфаркта и инсульта являются:
- перенесенные ранее сердечно-сосудистые заболевания;
- патология периферических сосудов;
- кальциевый индекс;
- результаты стресс-тестов;
- гипертрофия (утолщение стенки) левого желудочка.
Увеличивают риск заболевания инсультом атеросклеротический стеноз сонных артерий, новообразования головного мозга. Провоцирующими факторами инфаркта являются:
- фибрилляция предсердий;
- дисплазия (нарушение развития) соединительной ткани;
- артерииты;
- сахарный диабет.
Не смотря на то, что заболеваемость инсультом у мужчин выше, у женщин он протекает тяжелее, и около половины случаев летального исхода от инсульта приходится на долю женщин.
Признаки инсульта
Для диагностики нарушения мозгового кровоснабжения необходимо использовать приемы распознавания инсульта:
- При попытке улыбнуться необходимо обратить внимание на уголки рта – в случае инсульта он может быть направлен вниз, улыбка выглядит кривой и асимметричной;
- При попытке заговорить, возможно затруднение произношения даже самых простых слов и предложений;
- При попытке поднять обе руки, наблюдается асимметрия;
- Высунутый язык западает в сторону.
Если хоть один из симптомов положительный – необходимо немедленно вызвать скорую медицинскую помощь. Ни в коем случае не поить, не кормить, не поднимать, не везти подручным транспортом в ближайшую больницу, так как это может навредить.
Помощь в остром периоде
Какие врачи нужны при лечении инсульта, зависит от периода заболевания, но в любом случае, это должны быть опытные, высококвалифицированные специалисты, умеющие правильно оказывать помощь в данной ситуации.
При диагностировании у пациента ишемического инсульта целью врача является возобновление кровоснабжения с последующей реабилитацией. Для этого могут понадобиться медикаментозные средства, разжижающие кровь, или удаление тромба механическим способом с помощью катетера. Для удаления атеросклеротических бляшек выполняется эндартерэктомия, а для увеличения диаметра сосудов – пластика со стентированием.
Сколько лежать в больнице при инсульте?
Нарушение кровообращения мозга, иными словами инсульт, лечение подразумевает в три этапа:
- догоспитальный;
- пребывание в отделении реанимации и интенсивной терапии;
- лечение в общей палате.
Срок пребывания больного в стационаре, согласно стандартам лечения, составляет 21 день при условии отсутствия у пациента нарушений жизненно важных функций, и 30 дней при серьезных нарушениях. Когда срок пребывания больного в условиях стационара оказывается недостаточным, то проводится медицинская экспертиза с последующей разработкой индивидуального курса реабилитации.
Госпитализации подлежат все пациенты с диагнозом инсульт. Продолжительность нахождения в реанимации, зависит от ряда факторов, среди которых:
- угнетение жизненно важных функций;
- степень поражения тканей мозга. При обширном инсульте пациенты пребывают в реанимации дольше;
- необходимость постоянного наблюдения при высоком риске повторного инсульта;
- выраженность клинической картины;
- уровень угнетения сознания и другие.

Базисная и дифференцированная терапия — восстановление после инсульта
Лечение больного в отделении реанимации подразумевает базисную и дифференцированную терапию.
Базисное лечение направлено на:
- борьбу с отеком мозга;
- восстановление нормальной работы органов дыхания;
- питание пациента;
- поддержание гемодинамики на допустимом уровне.
Дифференцированная терапия подразумевает:
- нормализацию артериального и внутричерепного давления, устранение отека мозга после геморрагического инсульта. В первые двое суток принимается решение касательно необходимости проведения операции. Нейрохирурги Юсуповской больницы ежедневно проводят оперативные вмешательства для устранения последствий инсульта и спасают жизни сотням пациентов. Все манипуляции проводятся на современном медицинском оборудовании с применением эффективных проверенных методик;
- ускорение метаболических процессов, улучшение кровообращения и повышение устойчивости тканей мозга к гипоксии при диагнозе ишемический инсульт. Продолжительность нахождения в реанимации, напрямую зависит от своевременного и адекватного курса лечения.

В большинстве случаев люди молодого возраста восстанавливаются гораздо быстрее, чем пациенты старшей возрастной группы.
Перевести пострадавшего из отделения реанимации в общую палату возможно после соблюдения ряда критериев:
- пациент может дышать самостоятельно, без поддержки аппаратов;
- больной способен позвать на помощь медсестру или врача;
- наблюдается стабильный уровень частоты сердечных сокращений и артериального давления;
- исключается возможность развития кровотечения.
Только после того, как состояние пациента стабилизировалось, врач может перевести больного в палату. В условиях стационара назначаются различные реабилитационные процедуры для скорейшего восстановления утраченных функций.
В отделении неврологии Юсуповской больницы пациентам не только разрабатывают индивидуальный курс восстановительной терапии, но и оказывают психологическую поддержку.
В случае необходимости психологи проводят работу с близкими и родственниками больного, чтобы обучить их основам ухода за человеком, перенесшим инсульт.
Восстановительный период и лечение после инсульта
Период реабилитации направлен на восстановление утраченных функций и повышение качества жизни пациентов, перенесших инсульт. Врач разрабатывает программу реабилитации индивидуально для каждого пациента, учитывая масштабность сосудистой катастрофы, возраст, коморбидную патологию и др.
Особую роль при инсультах врачи отводят профилактике повторного инсульта, которая включает правильное питание, отказ от вредных привычек, устранение избыточного веса, регулярное наблюдение у врача.
Возможно ли полное восстановление после инсульта?
Немалую роль в реабилитации пациента после инсульта играют близкие больного. От их внимания, заботы, терпения и правильных действий зависит, смогут ли вернуться утраченные функции пациента.
Восстановительный процесс после инсульта – сложный период, как для самого больного, так и для его близких. Время реабилитации зависит, прежде всего, от степени повреждения тканей мозга. У пациентов может быть нарушена координация движений, подвижность конечностей, речь, память, слух, зрение.
Настойчивость и позитивный настрой пациента способны ускорить время восстановления утраченных функций.
Опытная команда докторов ускорит процесс реабилитации благодаря грамотно составленной индивидуальной программе лечения.
Уровни восстановления после инсульта
После геморрагического и ишемического инсультов различают три уровня восстановления:
- первый – наиболее высокий. Речь идет о полном восстановлении утраченных функций до их начального состояния. Данный вариант возможен при отсутствии полной гибели нервных клеток участка мозга;
- второй уровень – компенсация. Ранний этап восстановления, как правило, в первые полгода после инсульта. Утраченные функции компенсируются вовлечением новых структур и функциональной перестройкой.
- Третий уровень подразумевает реадаптацию, то есть приспособление к появившемуся дефекту. Немалую роль в этом процессе играют родственники и близкие пациента. Именно они помогают больному научиться жить с появившимся дефектом.
Специалисты Юсуповской больницы в случае необходимости проводят работу с близкими пациента, обучая их особенностям ухода, а также оказывая им психологическую поддержку.

Прогноз восстановления после инсульта
К благоприятным факторам восстановления после перенесенного инсульта относят:
- своевременное раннее начало восстановительной терапии;
- спонтанное раннее восстановление утраченных функций.
Среди неблагоприятных факторов восстановления после инсульта выделяют:
- преклонный возраст больного;
- большой участок поражения тканей мозга;
- плохое кровообращение вокруг пораженных тканей мозга;
- поражение клеток в функционально важных участках головного мозга.
Основы восстановления после инсульта
В процессе реабилитации важен позитивный настрой самого больного, его желание вернуться к самостоятельной жизни. Огромную роль играет психологическая поддержка и помощь близких и родственников пациента. Записаться на консультацию врача-невролога можно по телефону.
Восстановление памяти после инсульта
Лечение больных после инсульта проходит в неврологическом отделении. Восстановление памяти зависит от многих факторов: от величины участка повреждения головного мозга, от локализации повреждения, от своевременности оказания медицинской помощи. Чем быстрее восстанавливается кровообращение в головном мозге, тем больше шансов на восстановление памяти после инсульта.
Восстановление памяти после инсульта возможно при участии нескольких специалистов – нейрофизиолога, психолога, нейропсихолога, психоневролога. Помощь больному после инсульта оказывают в клинике реабилитации Юсуповской больницы. В больнице с пациентом занимаются по индивидуальной программе восстановления – в разработке такой программы принимают участие многие специалисты. При разработке программы учитывается состояние здоровья пациента, тяжесть поражения мозга, нарушения памяти.
В некоторых случаях на восстановление памяти и речи уходит несколько лет, в ходе восстановления врач назначает медикаментозное лечение, специальную диету, различные тренинги – цветотерапию, ритмотерапию, музыкотерапию и другие. Восстановление памяти в домашних условиях не всегда успешно из-за отсутствия программы занятий и знаний в области реабилитации больных после инсульта.
Записаться на прием к врачу-неврологу Юсуповской больницы можно по телефону. Консультация специалиста, полный уход за больным, реабилитация с использованием инновационного оборудования, массажи и занятия помогут пациенту вернуть память и полноценной.

Восстановление руки после инсульта
Позитивный настрой, поддержка родных имеют влияние на быстрое восстановление после болезни. Частичный паралич руки – это нередкое явление после инсульта, характеризуется скованностью движений, ограниченной двигательной способностью руки. Функциональный парез (частичный паралич) относится к неврологическим синдромам, обусловлен нарушением работы нервной системы, поражением проводящего пути нервной системы вследствие поражения коры головного мозга после инсульта. Паралич руки – это полное отсутствие произвольных движений конечности.
Восстановления после инсульта может требовать кисть руки или полностью вся конечность. При частичном параличе нарушается способность свободного движения рукой или кистью руки, человек не может полноценно ухаживать за собой, выполнять элементарные действия. Для восстановления двигательной способности пациент должен ежедневно выполнять упражнения для моторики пальцев, моторики конечности.
Реабилитационный процесс по восстановлению двигательной активности конечностей требует терпения от пациента, большого труда – это позволит вернуться к полноценной жизни после инсульта. Записаться на прием к врачу-неврологу можно по телефону. Врач — реабилитолог разработает индивидуальные упражнения для больного, пациент будет находиться под постоянным наблюдением врачей, получать квалифицированную помощь специалистов.
Факторы, влияющие на скорость и качество реабилитации
Существует множество факторов, которые влияют скорость восстановления после инсульта, поэтому спрогнозировать продолжительность реабилитации и вероятные результаты достаточно сложно.
Сколько будет длиться реабилитация после инсульта, зависит от индивидуальных параметров для каждого человека, а также от других факторов:
- объема поражения: обширный инсульт значительно ухудшает тяжесть состояния больного, а также вызывает множество неврологических осложнений, которые неблагоприятно воздействуют на сроки восстановления и его качество;
- возраста пациента: чем старше пострадавший, тем длительнее восстановление;
- локализации повреждения: нарушение кровообращения глубинных структур трудно поддается терапии;
- вида инсульта: геморрагические инсульты встречаются реже, но протекают в более агрессивной форме, к тому же имеют высокий процент смертности, хотя прогнозы реабилитации благоприятнее, чем при ишемическом инсульте;
- вызванных нарушениях: наличие множественной общемозговой симптоматики, коматозные состояния, выраженные параличи и нарушения чувствительности дают неблагоприятные прогнозы на восстановление;
- своевременности терапии: максимально положительных результатов терапии можно добиться при начале лечебных мероприятий в первые 4 часа после возникновения первых симптомов, обращение за помощью в более позднее время ухудшает прогнозы;
- соблюдения врачебных рекомендаций: после выписки пациента из лечебного учреждения пациенту даются рекомендации, которые позволяют улучшить качество жизни, предотвратить формирование рецидива и негативных осложнений.
Тяжесть поражения оказывает наибольшее влияние на вероятность восстановления утраченных функций и сроки реабилитации. При обширных инсультах наблюдаются нарушения важнейших функций, даже при условии выполнения предписанной программы реабилитации прогнозы довольно неутешительны. Наибольшие трудности возникают с полным возвращением речевой и двигательной функции. Положительно повлиять на ситуацию могут близкие родственники, которые будут уделять много времени специальным занятиям с пациентом.

Профилактика инсульта
Профилактика инфаркта и инсульта у женщин и мужчин – это звенья одной цепи мероприятий, предотвращающих инвалидность и летальный исход лиц, страдающих сердечно-сосудистыми заболеваниями.
Кардиологи и неврологи Юсуповской больницы для обследования пациентов применяют современные диагностические методы, позволяющие выявить факторы риска заболеваний сосудов и принять меры, направленные на профилактику заболеваний. Лекарства для профилактики инсульта и инфаркта позволяют контролировать течение заболевания, уменьшают частоту возникновения острых сердечно-сосудистых кризов, вероятность развития осложнений.
Вероятность полного восстановления после инсульта
Сроки реабилитации индивидуальны, некоторым достаточно нескольких месяцев, другим потребуются годы для достижения положительного результата. Чем раньше начаты восстанавливающие процедуры, тем благоприятнее прогнозы. При этом важен настрой и нацеленность пациента на результат; чем больше желание человека вернуться к полноценной жизни, тем эффективнее занятия и упражнения.
В Юсуповской больнице в реабилитации пациентов после инсульта принимает участие слаженная команда профессионалов (неврологи, реабилитологи, терапевты, кардиологи, логопеды, психологи).
Врачи составляют индивидуальную программу для каждого пациента, нацеленную на максимально возможный результат, соблюдая следующие принципы:
- раннее начало восстанавливающих процедур;
- систематичность и длительность мероприятий;
- комплексность процедур;
- мультидисциплинарность занятий;
- соответствие процедур состоянию больного;
- активное взаимодействие врачей с пациентом и его родными.
Записаться на прием к врачам Юсуповской больницы и узнать, сколько стоит реабилитация после инсульта, можно по телефону.
Академик Ивашкин В.Т.: – Итак, мы переносимся в Пермь, и здесь главный кардиолог города, Наталья Андреевна Козиолова сделает сообщение о спорных вопросах антигипертензивной терапии у больных с ишемическим инсультом на всех этапах реабилитации. Пожалуйста, Наталья Андреевна, мы вас слушаем.
Профессор Козиолова Н.А.: – Глубокоуважаемые коллеги, очень рада вас видеть. Спасибо огромное за возможность выступить на вашей Интернет Сессии с проблемой, которой мы занимаемся достаточно давно, и защищены диссертации по этой проблеме.
Итак, прежде всего, если говорить об эволюции внедрения методов профилактики инсульта, то вы видите, что снижение артериального давления, как метод профилактики инсультов, вторичной профилактики инсульта, на самом деле проявил себя с 2001 года, это один из самых молодых методов для профилактики инсульта, если говорить об антигипертензивной терапии. И если посмотреть в принципе доказательную базу профилактики инсульта, именно вторичную, в зависимости от корригирующего фактора, то здесь, к сожалению, больше вопросов, чем ответов. И если говорить об антигипертензивной терапии, то этот вопрос, к сожалению, не решен в выборе антигипертензивных препаратов. Если обратиться к протоколу ведения больных инсультом от 10 февраля 2005 года, нашему российскому протоколу, то в этих принципах коррекция факторов риска и использование наряду с антитромботической, липидкорригирующей терапией, возможностями хирургического лечения одним из ведущих методов является антигипертензивная терапия.
Если международные рекомендации по профилактике инсульта обновляются практически ежегодно (вот, пожалуйста, в 2011 году – новые рекомендации Американской ассоциации сердца, Американской Ассоциации по инсультам, по профилактике инсульта у больных, уже перенесших это событие), то, к сожалению, у нас таких рекомендаций нет. Мы работаем в рамках российских рекомендаций по артериальной гипертонии (вот уже четвертый пересмотр 2010 года), мы работаем в рамках российских рекомендаций по фибрилляции предсердий, изданных в 2011 году, и все остальное – это протоколы и стандарты. Конечно, нам не хватает вот такого объединенного единого документа кардиологов, прежде всего, неврологов, по тактике ведения пациента, перенесшего инсульт, и прежде всего, что касается антигипертензивной терапии.
Европейское бюро всемирной организации здравоохранения еще в 2003 году говорило о том, что если создать вот такую стройную систему оказания помощи больным с инсультом, то летальность в течение первого месяца реально снизить до 20% и значительно улучшить снижение инвалидизации этих пациентов. Безусловно, достаточно большая работа по этой проблеме уже начата, когда была внедрена федеральная программа по совершенствованию медицинской помощи больным с сосудистыми заболеваниями. И с 2008 года, на сегодняшний день, согласно докладу министра, Татьяны Голиковой, еще в октябре 2011 года было показано, что работа такой стройной системы – федеральной программы – позволяет снижать смертность от цереброваскулярных болезней.
Но, тем не менее, с 2005 года остаются еще очень важные 10 основных нерешенных вопросов в управлении артериальным давлением, особенно в острый период ишемического инсульта. На сегодняшний день не решен вопрос, надо ли снижать артериальное давление. Если снижать – то когда должна стартовать антигипертензивная терапия, при каком уровне артериального давления? Какой выбрать антигипертензивный препарат? Надо ли титровать дозу? Как вводить антигипертензивный препарат? Есть ли особенности у различных подгрупп пациентов? Степень и направленность терапии на церебральный кровоток. И вот эти 10 вопросов пока, к сожалению, остаются без однозначных ответов.
На сегодняшний день известно, что у большинства пациентов в остром периоде ишемического инсульта 75-82% больных имеют повышенное артериальное давление, систолическое – более 140 в течение двух суток. И примерно у четверти пациентов систолическое артериальное давление – более 180.
А это наши данные, которые мы получили как по данным клинического измерения давления, так и по данным суточного мониторирования. Оказалось, повышение артериального давления при клиническом измерении больше 140/90 регистрируется более, чем у 90% больных с ишемическим инсультом в острый период в течение 48 часов. Среднесуточное артериальное давление, превышающее 140/90, регистрируется у 66% больных. И если посмотреть показатель по уровню артериального давления, более чем 180/105 при клиническом измерении у каждого третьего регистрируется, при суточном мониторировании каждый пятый пациент имеет очень высокий уровень артериального давления в острый период ишемического инсульта.
Надо ли снижать артериальное давление в острый период инсульта? На сегодняшний день существуют следующие мнения. Мнение первое – не снижать артериальное давление, не лечить, потому что у этих пациентов слишком высок риск развития смертельных исходов. И, соответственно, лучше не снижать артериальное давление. Другое мнение – лечить обязательно, поскольку повышенное артериальное давление может привести к геморрагической трансформации ишемического инфаркта, увеличению объема церебральной геморрагии, и, соответственно, стать причиной развития отека мозга и экстрацеребральных осложнений. Даже были получены данные, что если повышается уровень среднего артериального давления на 10 мм ртутного столба, значительно ухудшается прогноз. Особенно это плохо, если снижается вариабельность артериального давления.
И мнение третье, которое определяет наличие противоречия в решении вопроса снижения артериального давления. Есть так называемая U-образная зависимость плохого прогноза в зависимости от уровня артериального давления. Повышение на 10 мм – плохо, увеличивается риск плохого прогноза, и снижение на 10 мм – плохо, также увеличивается риск плохого прогноза. Что известно в клинической практике? Шесть процентов врачей лечат антигипертензивными препаратами немедленно после поступления пациента с ишемическим инсультом. Каждый пятый врач начинает лечить антигипертензивными препаратами пациентов в острый период ишемического инсульта уже через несколько часов. Например, в Соединенных Штатах Америки 57% пациентов после поступления получают антигипертензивную терапию. Что у нас? В нашей пермской клинической практике на примере одного из стационаров было получено, что практически 70% больных получали до развития ишемического инсульта эналаприл и в дальнейшем 30% из них продолжали получать этот препарат в острый период ишемического инсульта.
Если принимается решение о снижении артериального давления, как выбрать антигипертензивный препарат? Во всяком случае, на сегодняшний день уже известно, какие препараты не рекомендуются для снижения давления в острый период ишемического инсульта. Исследование INWEST показало, что внутривенное введение антагониста кальция нимодипина в острый период ишемического инсульта ухудшает прогноз. Исследование BEST показало то же самое с бета-блокаторами, прежде всего, атенололом.
В исследовании IMAGES было показано, что внутривенное введение сульфата магния, который так любят наши врачи «скорой помощи», в ряде случаев, к сожалению, даже увеличивает тенденцию смертности, если препарат вводится в острый период ишемического инсульта.
Казалось бы, после исследования ACCESS мы получили препарат, который можно безопасно использовать и в острый период ишемического инсульта, это препарат кандесартан, который на протяжении уже 7 дней, и далее в течение полугода достоверно снижал частоту сердечно-сосудистых событий. Но последующие исследования, исследования SCAST, которое также было проведено с этим препаратом кандесартан, к сожалению, не привело к снижению сердечно-сосудистых событий ни через 7 дней от начала использования, ни через 6 месяцев. Поэтому сегодня мы говорим о спорном вопросе возможности использования данного препарата.
Но есть и позитивные исследования последних лет, в частности, исследование CHHIPS показало, что если пациентам в острый период ишемического инсульта лизиноприлом или лабеталолом снижать артериальное давление, в сравнении с теми пациентами, которым не снижали давление, то через 90 дней (три месяца) после инсульта смертность тех пациентов, которым не снижали давление, была в два раза выше, чем у тех пациентов, которым снижали давление ингибитором АПФ и лабеталолом.
Те же самые позитивные, на мой взгляд, результаты были получены в исследовании COSSACS, где было показано, что если продолжить лечение в острый период ишемического инсульта антигипертензивными препаратами, которые пациенты получали ранее, в сравнении с теми пациентами, у которых антигипертензивную терапию остановили в острый период, никакой достоверной разницы по самым опасным смертельным исходам у этих пациентов нет.
Что же дается в рекомендациях, как надо снижать артериальное давление? Рекомендации Американской ассоциации по инсультам 2005 года не менялись в плане рекомендаций антигипертензивной терапии в острый период ишемического инсульта. Что предлагается использовать? Лабеталол, или нитропруссид, или никардипин в случаях, если повышается артериальное давление выше, чем 220/110 и вводятся антигипертензивные препараты одномоментно для снижения артериального давления. И в европейских рекомендациях с 2003 года не менялись рекомендации: рутинное снижение артериального давления не рекомендуется, только одномоментное его снижение, если уровень систолического артериального давления 200-220, диастолического – 120 при ишемическом инсульте, и выше, чем 180/105 при геморрагическом инсульте. Логичны европейские рекомендации по выбору препаратов для одномоментного снижения давления, все те же самые – лабеталол, нитропруссид и дополнительно возможно использовать, в зависимости от коморбидной патологии, дигидралазин с метопрололом или нитроглицерин.
Но, казалось бы, американские рекомендации работают с 2005 года. Сами врачи в Америке часто ли используют эти рекомендации в своей клинической практике, привержены ли они? К сожалению, нет. Только 30% пациентов получают антигипертензивную терапию в соответствии с рекомендациями. И лишь каждый пятый из них снижает давление до рекомендуемого уровня. В последние годы закончились два исследования, исследования, правда, у больных с геморрагическим инсультом, которые подтверждают необходимость снижения артериального давления в острый период геморрагического инсульта ниже, чем 140/90. Это ассоциируется по исследованию ATACH с низкой летальностью и низким риском развития аневризм. И другое исследование – INTERACT – в этом исследовании было показано, что если при геморрагическом инсульте снижать систолическое давление ниже 140, то рост гематомы по данным компьютерной томографии значительно уменьшается.
На сегодняшний день продолжаются исследования по антигипертензивной терапии в острый период инсульта, в частности, оценивается даже трансдермальный изосорбид тринитрата и внутривенный никардипин, и еще раз подтверждается необходимость интенсивного снижения давления при геморрагическом инсульте.
Пациент перенес инсульт. Острый период ишемического инсульта, ранний реабилитационный период. Когда у гипертоника, перенесшего инсульт, надо достигать «целевого» уровня артериального давления? Очень спорный вопрос, все зависит от степени нарушения и длительности нарушения ауторегуляции головного мозга. Ответа на этот вопрос нет. И только после завершения исследования PRoFESS было показано, что если систолическое давление в течение 30 дней от начала развития инсульта держать на уровне 120-140, только в этом случае минимальный риск сердечно-сосудистых событий. Все, что ниже 120, почти на 30% увеличивает риск сердечно-сосудистых событий, все, что выше 140, почти на 25% увеличивает риск сердечно-сосудистых событий. Неврологи целевой уровень артериального давления определяют типом перенесенного инсульта и уровнем церебрального кровотока. И здесь достаточно сложно ориентироваться практическому врачу, терапевту о том, какой уровень надо поддерживать у пациента, перенесшего инсульт. Более того, последние данные исследования WASID показали на сегодняшний день, что надо снижать артериальное давление у пациентов с интракраниальными стенозами. Если артериальное давление у пациентов 160 и 120, тот, кто имеет повышенное давление, имеет выше риск инсульта практически в пять раз. Если диастолическое давление поддерживается более 89, аналогично риск инсульта повышается более, чем в пять раз. И с интракраниальными стенозами рекомендуется снижать артериальное давление.
Какие надо выбрать препараты для профилактики повторного мозгового инсульта в поздний реабилитационный период, когда пациент выписан и идет на прием к терапевту и неврологу? На сегодняшний день очень скудная база проведенных рандомизированных, контролируемых, зарегистрированных исследований по профилактике повторного инсульта. Можно выделить 10 таких исследований. Если говорить о первых четырех исследованиях, где оценивался еще в 1980-е годы резерпин, тиазидные диуретики, атенолол, то мета-анализ этих четырех исследований не показал, что препараты могут снижать риск повторного инсульта.
Первым успешным исследованием, к сожалению, проведенным только в Китае, было исследование PATS, где назначение индапамида в дозе 2,5 мг в течение двух лет назначения снижало риск повторного инсульта, в сравнении с плацебо, на 29%.
И вот те исследования, которые закончились в последние годы. Неоднозначный результат, анализ исследования HOPE показал, что рамиприл может снижать риск повторного инсульта, в сравнении с плацебо, на 27%. В исследовании PROGRESS было показано, что комбинированная терапия периндоприла с индапамидом может снижать риск инсульта на 28% в сравнении с плацебо.
В исследовании ONTARGET было показано, что телмисартан точно также как рамиприл, без каких-то достоверных различий может снижать риск повторного инсульта, однако четко спланированное исследование PRoFESS по профилактике повторного инсульта с телмисартаном не показало его преимущества в сравнении с плацебо.
И наиболее успешными были результаты исследования MOSES, в котором эпросартан (теветен) сравнивался не с плацебо, как практически во всех остальных исследованиях, а с очень хорошим антагонистом кальция нитрендипином, который в исследовании SYST-EUR снизил риск первичного инсульта на 42%. Так вот, надо сказать, что в исследовании MOSES эпросартан (теветен) достоверно снижал риск повторных цереброваскулярных событий на 25% в сравнении с нитрендипином. И если номинально сложить 25% успеха эпросартана и нитрендипина в исследовании SYST-EUR, получается 67%. Поэтому на сегодняшний день эта база имеется, и мы в свое время провели исследование, когда сравнили два препарата – эпросартан, который обладает обратимым связыванием с рецептором и не дает резкое снижение артериального давления, с эналаприлом, препаратом, который наиболее часто используют до лечения инсульта и, к сожалению, в острый период инсульта.
Мы использовали те же самые критерии включения, которые были в исследовании ACCESS. Мы прежде всего доказывали, что нет данных по геморрагическому инсульту, компьютерная томография обязательно проводилась, мы не снижали давление в первые 36 часов, зная, что оно может спонтанно снижаться, и снижали давление только в том случае, если оно было выше 180/105. Что было показано через четыре недели и шесть месяцев лечения антигипертензивной терапией? Абсолютно одинаково снижалось систолическое и диастолическое артериальное давление в обеих группах препаратов, но по суточному мониторированию (это очень важный метод проведения у этих пациентов, перенесших инсульт) было показано, что в группе эналаприла практически на 24% увеличилось количество пациентов с чрезмерным снижением артериального давления в ночное время. Отсюда мы посмотрели и количество эпизодов артериальной гипотензии (менее чем 90/60), через шесть месяцев было достоверно больше, практически в 10 раз в группе пациентов, которые получали эналаприл. Более того, и ортостатическая гипотензия также регистрировалась значительно чаще при использовании эналаприла.
Вариабельность систолического артериального давления была высокой и днем, и ночью у тех пациентов, которые получали эналаприл, хотя, обратите внимание, комбинированное лечение мы назначали не ранее, чем через месяц от развития инсульта, потребность комбинированной антигипертензивной терапии достоверно не отличалась. И когда мы сравнили частоту всех сердечно-сосудистых событий, побочных эффектов между двумя группами, к сожалению, в группе эналаприла достоверно выше был этот показатель.
Если говорить на сегодняшний день – рекомендованы ли антигипертензивные препараты хотя бы в одних рекомендациях по вторичной профилактике инсульта? Я представила основные шесть рекомендаций, которые вышли в 2010-2011 годах. К сожалению, ни в одних рекомендациях не определен выбор антигипертензивного препарата для вторичной профилактики инсульта. Этот вопрос дается на откуп врача, и мы, соответственно, должны самостоятельно анализировать ту небольшую доказательную базу, которая имеется.
Ошибки ведения больных, перенесших инсульт – это ошибки везде. Вот данные мельбурнского исследования, где было показано, что среди тех пациентов, которые перенесли инсульт, обратите внимание, лишь 63% получают адекватную антигипертензивную терапию. 7% пациентов вообще не знали, что у них гипертония и ее надо лечить. И, к сожалению, у 37% больных отмечалось повышенное артериальное давление в связи с неадекватной терапией и неинформированностью пациента.
Закончу на позитивной ноте. Есть такие, очень хорошие данные, не просто мета-анализ, а данные 12 мета-анализов, где было включено 106 исследований и более 200 тысяч пациентов, где были определены основные пять стратегий предотвращения сердечно-сосудистых событий у тех пациентов, которые перенесли мозговой инсульт и транзиторную ишемическую атаку. Так вот, если наши пациенты выполняют рекомендации по диете, по физическим упражнениям, принимают аспирин, статины и антигипертензивные препараты, то можно снизить риск сердечно-сосудистых осложнений на 86%. А если пациент будет принимать два антитромботических препарата, интенсивно снижать давление до целевого уровня, принимать высокие дозы статинов, то риск сердечно-сосудистых осложнений снижается на 90%. А если еще по показаниям провести каротидную эндартерэктомию, то пациент становится бессмертным, снижение относительного риска составляет 94%.
Поэтому, уважаемые коллеги, на сегодняшний день, если говорить о тактике ведения пациента, перенесшего инсульт, в рамках управления артериальным давлением, то здесь, скорее, решает опыт врача, знания врача. К сожалению, рекомендации, которые имеются, не могут нам помочь в этом вопросе. Поэтому всем врачам хотела бы пожелать успехов в этом нелегком труде. Спасибо.
Академик Ивашкин В.Т.: – Спасибо большое, Наталья Андреевна. Я хотел бы задать вопрос. Я такой уже довольно изощренный лектор, слава богу, в медицине уже скоро 50 лет, и эволюция изложения нашими лекторами материала с годами меняется. Сейчас мы очень активно участвуем в международных конференциях, конгрессах и так далее, получаем возможность и в Интернете, и непосредственно читать англоязычную периодику. И я все чаще и чаще слышу, как лекторы говорят о кардиоваскулярных событиях. Я хотел бы для себя уяснить, есть ли международное соглашение о том, что мы включаем в понятие кардиоваскулярного события? Это что – конкретный набор каких-то осложнений, или каждый лектор сам по себе имеет право включать в понятие «кардиоваскулярное событие» те или иные осложнения при том или ином заболевании? Ведь, смотрите, кардиоваскулярное событие при ишемическом инсульте – это ведь, возможно, и левожелудочковая недостаточность, и инфаркт миокарда, и сложное и опасное, возможно, нарушение ритма, и комбинация, скажем, острого подъема артериального давления с последующим падением артериального давления, и периферические тромботические осложнения, и тромбоэмболия легочной артерии. Тут перечислять можно очень много, и все эти осложнения, в принципе, мы наблюдаем у разных пациентов с ишемическим инсультом, в зависимости от его тяжести и в зависимости от того, в каком стационере он находится. Поэтому я всегда спрашиваю лектора: что, какие конкретно осложнения вкладывает или какие конкретно осложнения подразумевает лектор, когда говорит о сердечно-сосудистых событиях.
Профессор Козиолова Н.А.: – Глубокоуважаемый Владимир Трофимович, на сегодняшний день определено только понятие так называемых больших сердечно-сосудистых событий, major cardiovascular events. К большим сердечно-сосудистым событиям, есть единое мнение, относятся инфаркт миокарда, инсульт и сердечно-сосудистая смерть. Если говорить о сердечно-сосудистых событиях, то при проведении любого исследования, первичная это или вторичная конечная точка, при формировании дизайна исследования вкладываются определенные понятия. Если мы говорим о сердечно-сосудистых событиях у пациентов, перенесших инсульт, мы можем смело говорить не только о повторном инсульте или о транзиторной ишемической атаке. Мы знаем, что у этих пациентов увеличивается риск и инфаркта миокарда, и нестабильной стенокардии, и сердечно-сосудистой смерти вплоть до развития осложнений, связанных с чрезмерным снижением давления или с повышенным давлением. Все это зависит от дизайна исследования, которое было проведено и которое докладывается.
Если говорить, например, о 12 мета-анализах, о которых я говорила, то здесь регистрировались все сердечно-сосудистые события, которые были представлены в мета-анализе и были объединены в одну группу. Перечислять их было бы достаточно долго, за неимением времени я объединяю их в одну группу сердечно-сосудистых событий.
Академик Ивашкин В.Т.: – Спасибо большое. Тогда у меня еще один вопрос. Понимаете, нас слушают не только изощренные кардиологи, нас слушают, в основном, врачи общей практики – врачи поликлиник, больниц, по всей вероятности, ординаторы, может быть, даже наиболее любознательные аспиранты. Опять-таки, такое понятие, как сердечно-сосудистая смерть. По всей вероятности, каждый лектор все-таки должен опираться на какое-то очень конкретное содержание этого понятия. И вот, когда вы говорите о сердечно-сосудистой смерти, какое содержание вы вкладываете в это понятие?
Профессор Козиолова Н.А.: – Когда я говорю о сердечно-сосудистой смерти, лично я вкладываю в это понятие, прежде всего, смерть, которая произошла от сердечно-сосудистого заболевания. Любого.
Академик Ивашкин В.Т.: — То есть речь идет, наверное, все-таки чаще всего об инфаркте миокарда, раз мы говорим о пациентах с ишемическим инсультом.
Профессор Козиолова Н.А.: — И повторным инсультом в том числе.
Академик Ивашкин В.Т.: — Сердечно-сосудистая смерть. Ну, хорошо, ишемический – вследствие тромбоэмболии. Инфаркт и тромбоэмболия – по всей вероятности, так, да?
Профессор Козиолова Н.А.: — Не обязательно, это может быть и кровоизлияние. Генезы развития инсульта различны.
Академик Ивашкин В.Т.: — Мы говорим об ишемическом, а не о геморрагическом инсульте.
Профессор Козиолова Н.А.: — Конечно, это и инсульт ишемический может быть, атеротромботический, безусловно.
Академик Ивашкин В.Т.: — Ну, что ж, я думаю, после этих разъяснений ситуация становится более понятной.
Инсульт
причины, симптомы, методы лечения и профилактики
Инсульт — нарушение кровообращения в головном мозге, которое провоцирует очаговое поражение центральной нервной системы и сосудов. При инсульте нарушается питание нервных клеток мозга. Болезнь требует незамедлительного обращения к врачу.
Разновидности
Ишемический инсульт. Обычно развивается у пожилых людей и прогрессирует при закупорке сосудистых каналов. Приступ случается в ночные или утренние часы. Вероятность инсульта увеличивается при стрессовой ситуации, употреблении алкоголя, большой потери крови или развитии инфекционного заболевания.
Геморрагический инсульт. Подразумевает кровоизлияние внутримозгового типа. Развивается при сдавливании кровеносных сосудов гематомой. Стенка канала истончается и теряет эластичность. Человек может упасть в обморок.
Статью проверил

Дата публикации: 24 Марта 2021 года
Дата проверки: 20 Февраля 2023 года
Содержание статьи
Причины
Основные причины прогрессирования инсульта головного мозга — бляшки и тромбы в кровеносных сосудах. Также это может быть:
- атеросклероз сосудов головного мозга
- артериальная гипертензия
- инфаркт
- хирургическое лечение сердечной системы
- частые стрессовые ситуации
- поражения сердечной системы ревматического характера
- опухоли сосудистого типа
- злоупотребление спиртными напитками, курение, прием наркотиков
- аневризма, локализующаяся в области мозговой артерии
- нарушения ритма сердца
- резкий спад артериального давления
- возрастной фактор — риск инсульта увеличивается в зрелом возрасте
- избыточная масса тела
- высокая концентрация сахара в крови
- остеохондроз шейного отдела
- заболевания соединительной ткани
- злокачественные опухоли
- длительный прием некоторых лекарств
- лейкоз
- ангиопатия
Симптомы инсульта
Первые признаки инсульта:
- онемение верхних и нижних конечностей и мышечных тканей лица
- головокружение и головная боль
- нарушение зрения
- тошнота
- расстройства двигательной системы
При следующих признаках раз в неделю и чаще на протяжении последних 20 дней требуется срочно обратиться к врачу:
- приступ головокружения в состоянии покоя, который усиливается во время движения;
- периодический шум в ушах;
- провалы в памяти;
- нарушения режима сна;
- головная боль без определенной локализации, развивающаяся при изменении погоды или переутомлении;
- потеря ориентации в пространстве;
- постоянная возбужденность или вялость;
- тахикардия сердечной системы;
- усиленная работа потовых желез;
- сухость ротовой полости;
- чувство жара при нормальной температуре тела;
- слабость мышечных тканей;
- нестандартная пульсация сонной артерии;
- нарушения речи;
- дискомфорт во время глотания;
- нарушения походки.
Первая помощь при инсульте
Первая помощь до приезда скорой — главная задача, с которой должны справиться окружающие. Если при вас у кого-то случился инсульт, придерживайтесь следующего алгоритма действий:
- Безотлагательно вызовите скорую помощь.
- Проверьте дыхательные пути больного — если обнаружите в ротовой полости рвотные массы, переверните человека на бок и удалите рвоту пальцем, обёрнутым в носовой платок.
- Зафиксируйте время, когда случился инсульт — это важно знать врачам;
- Уложите пострадавшего в удобное положение, чтобы его голова и верхняя часть туловища были приподняты.
- Обеспечьте доступ свежего воздуха, например, откройте окно в комнате.
- Если у человека начался эпилептический припадок, придержите его голову, вытирайте пену из рта, чтобы она не попала в дыхательные пути.
Цитата от специалиста ЦМРТ

Бортневский Александр Евгеньевич
Рентгенолог • Стаж 18 лет
Цитата от специалиста ЦМРТ
Самая лучшая первая помощь — своевременно вызвать скорую. Нужно подготовить пациента к правильной транспортировке. Если инсульт геморрагический, то важно, как пациента будут везти, не будет ли в дороге сотрясения.
Если скорая задерживается, не надо экономить, нужно вызвать платную скорую помощь. Лучше помочь пациенту и оказать своевременное стационарное лечение, чем потом, иногда много лет, помогать лежачему пациенту с ограниченными возможностями.

Бортневский Александр Евгеньевич
Рентгенолог • Стаж 18 лет
Стадии развития
Заболевание разделяется на несколько периодов.
- Острейший период, проходит в течение первых 4 часов инсульта. У больного возможны нарушения функции глотания. Развивается обезвоживание. Важно успеть оказать медицинскую помощь в острейший период, это снизит риск осложнений. Больному требуется покой, следует исключить моральные и физические нагрузки;
- Острый период болезни длится до 2 недель, характеризуется высокой вероятностью рецидива. Больному требуется получать больше положительных эмоций. Пациенты плохо запоминают последние события в их жизни;
- Ранний восстановительный период характеризуется низким риском рецидива, больному затруднительно выполнять простые действия по уходу за собой. Мышечные ткани начинают восстанавливаться. Длится от 2 до 6 месяцев;
- Поздний восстановительный период, мелкая моторика больного восстановлена, возвращается чувствительность верхних и нижних конечностей, длится от 6 до 12 месяцев после развития заболевания;
- Период отдаленных последствий, длится на протяжении от 1 до 2 лет, соблюдение рекомендаций врача позволит избежать проблем.
Осложнения
Последствия инсульта зависят от его типа, объёма кровоизлияния, его локализации. На течение болезни оказывает влияние то, как быстро пациенту оказали первую помощь. К распространённым осложнениям кровоизлияния относятся:
- частичная или полная потеря чувствительности, подвижности;
- нарушения функций головного мозга и связанные с этим проблемы с координацией, памятью, речью;
- пневмония;
- нарушения дефекации и мочеиспускания;
- у пациентов с параличом — пролежни.
Диагностика
При подозрении на инсульт проводят дифференциальную диагностику, чтобы исключить болезни с похожими симптомами — инфаркт миокарда, энцефалопатию при острых интоксикациях, кровоизлияния в опухоль головного мозга.
Если инсульт подтвердился, диагностируют его вид, чтобы подобрать дальнейшее лечение. Для этого оценивают течение болезни. Геморрагический инсульт чаще происходит на фоне гипертонии с кризами, происходит в период активной деятельности человека. Ишемический случается в основном при аритмии, клапанном пороке, происходит на фоне нормального артериального давления, во время сна или отдыха.
Чтобы подтвердить диагноз, врач назначает инструментальную диагностику и анализы. В качестве основных методов диагностики проводят МРТ и КТ. Томография позволяет точно определить вид, выявить локализацию и размеры очага ишемии или гематомы. На томограмме видны смещения структуры мозга и степень его отёка.
Если срочно провести обследование в томографе невозможно, врач делает ЭхоЭГ и люмбальную пункцию. Чтобы выявить причины инсульта, назначают анализы мочи, крови, газового состава крови, проводят коагулограмму.
Лечение инсульта
Курс лечения зависит от разновидности заболевания. Врач составляет программу терапии индивидуально и включает в нее такие методы, как:
Массаж
После инсульта пациенты часто страдают от нарушения координации движений, парезов и паралича. Чтобы вернуть возможность двигаться и выполнять привычные действия, пациенты проходят длительное восстановление. Один из эффективных методов реабилитации больных после инсульта — массаж.
В зависимости от поражённого участка тела, в котором нарушена координация и чувствительность, пациенту проводят массаж спины, ног или рук. Сеансы массажа проводят по следующим правилам:
- делают массаж руками и специальными массажёрами;
- начинают сеансы со второго дня после инсульта, если пациент в сознании и нет противопоказаний;
- начинают с пятиминутных сеансов и постепенно увеличивают их продолжительность;
- используют вспомогательные материалы — масла, солевые грелки.
Регулярный массаж помогает восстановить нарушенное кровообращение и нормализовать чувствительность нервных окончаний. При благоприятном течении подвижность удаётся восстановить полностью, в тяжёлых случаях — лишь частично.
Узнать больше об эффективности массажа при реабилитации можно на сайте клиники ЦМРТ.
Физиотерапия
Физиотерапия при инсульте назначается в рамках комплексного лечения и включает магнитотерапию, электрофорез, грязевые обёртывания, парафиновые ванны. Физиотерапевтические процедуры позволяют улучшить кровообращение и лимфоток, предупредить образование тромбов, снизить болевой синдром и активизировать восстановление организма.
Мануальная терапия
Пациентам после инсультов показана щадящая мануальная терапия и остеопатия. Врач применяет мягкие техники воздействия, например, тракторную технику, постизометрическую релаксацию мышц. После курса процедур улучшается микроциркуляция, кровообращение, нервная проводимость.
Иглоукалывание после инсульта
Лечение иглоукалыванием эффективно после обоих видов кровоизлияния — ишемического и геморрагического. После курса процедур улучшается общее состояние организма, быстрее восстанавливаются двигательные функции. Многие пациенты отмечают, что воздействие на биологически активные точки помогло им избавиться от боли.
У метода лечения есть некоторые противопоказания:
- злокачественные опухоли;
- низкая свёртываемость крови;
- острые инфекции;
- повышенная температура тела;
- варикозное расширение вен.
Гирудотерапия
Пиявки при инсульте назначаются в составе комплексной терапии. Они впрыскивают в кровь слюну с фибрином — это вещество растворяет тромбы, повышает текучесть крови и предотвращает повторный инсульт. Гирудотерапия противопоказана при анемии, гемофилии, тяжелых инфекциях.
Медикаментозное лечение инсульта
В остром периоде врач назначает пациенту следующие лекарства от инсульта:
- гипотензивные таблетки — нормализуют артериальное давление, предотвращают повторный инсульт;
- антагонисты кальция — блокируют вход кальция внутрь клеток, улучшают кровоток в сердце, расширяют коронарные сосуды;
- спазмолитики — расслабляют мускулатуру, снимают спазмы.
Дополнительно в острый период врач назначает успокоительные, ноотропы, слабительные, а также витамины после инсульта. Чтобы снизить внутричерепное давление и снять отёк мозга, индивидуально подбирают диуретики.
Другие методы лечения
Операция при инсульте назначается в самых тяжёлых случаях, когда происходит кровоизлияние большого объёма, гематомы мозжечка и ствола мозга вызывают неврологические симптомы, а при обследовании томограф показывает ухудшение состояния больного. В таком случае врач проводит микрохирургическое вмешательство или эндоскопическую операцию.
В остальных случаях проводят консервативное лечение, которое помимо перечисленных выше методов может включать:
- озонотерапию — введение в кровеносное русло газа, смешанного с кровью пациента или физраствором;
- тромболизис — разрушение тромбов для восстановления нормального кровотока;
- капельницы с введением описанных выше медикаментов для более длительного их действия.
Гимнастика после инсульта
Когда состояние пациента улучшается, к комплексной терапии подключают ЛФК. На первое время больному подбирают комплекс упражнений, которые нужно выполнять под наблюдением специалиста по ЛФК, затем — зарядку и гимнастику, которую можно делать самостоятельно в домашних условиях.
Упражнения для восстановления после инсульта помогают:
- снять патологический мышечный тонус, напряжение мышц и возбудимость;
- восстановить координацию, мелкую моторику, точность движений;
- активизировать кровоснабжение тканей, спровоцированное нарушением иннервации.
Лечебная физкультура с минимальными нагрузками показана даже лежачим больным, которые сохранили чувствительность в некоторых частях тела, например, одной руке или ноге. В таком случае упражнения помогают предотвратить образование пролежней.
В зависимости от состояния больного, ему назначают:
- Пассивную гимнастику, когда врач или близкие помогают выполнять упражнения, например, сгибают и разгибают конечности, вращают кистями, двигают пальцами.
- Активную гимнастику в лежачем положении с подвешенными над кроватью подвесами, резиновой лентой для растягивания.
- Активные упражнения в сидячем положении, например, выгибание спины, поднятие ног и рук.
- Полноценную активную гимнастику стоя, когда нужно поднимать с пола мелкие предметы, приседать, подниматься на носочки и выполнять другие простые упражнения.
Диета после инсульта
Особое внимание врачи уделяют питанию после инсульта. Пациенту рекомендуют пересмотреть меню и включить в него следующие продукты:
- овощи с высоким содержанием клетчатки и фолиевой кислоты, которые снижают риск повторного инсульта;
- богатые калием фрукты, например бананы — можно есть только при нормальном содержании сахара в крови;
- ягоды с антиоксидантами, например, чернику, клюкву, ежевику;
- бобовые и сою, которыми стоит заменить жирные сорта мяса;
- продукты с фитонутриентами — отруби, пшеницу, овес, коричневый рис.
Диета подразумевает отказ от алкоголя, кофе, крепкого чая. Также стоит отказаться или хотя бы ограничить употребление следующих продуктов:
- сливочного масла и маргарина;
- выпечки, сладостей, белого хлеба;
- соли и специй;
- жареных, копченых продуктов, солений.
В целом под ограничение попадают продукты с вредным холестерином, так как они существенно повышают риск повторного инсульта.
Профилактика
Чтобы снизить риск возникновения осложнений и предотвратить инсульт рекомендуется:
- ежедневно заниматься физической культурой;
- отказаться от употребления спиртных напитков, курения, приема наркотических препаратов;
- придерживаться сбалансированного рациона питания;
- соблюдать режим сна и отдыха;
- ограничить количество соли;
- своевременно заниматься лечением сердечно-сосудистых заболеваний;
- контролировать уровень артериального давления;
- по рекомендации врача принимать препараты, уменьшающие вероятность нехватки кислорода головного мозга;
- своевременно проходить профилактические осмотры;
- при обнаружении первых признаков инсульта вызвать скорую помощь;
- избегать лишнего веса;
- соблюдать рекомендации врача во время реабилитации;
- отказаться от продуктов с высоким содержанием холестерина;
- избегать приема гормональных препаратов;
- при депрессии обращаться к врачу;
- контролировать сердечный ритм;
- чаще гулять на свежем воздухе;
- избегать стрессовых ситуаций.
Часто задаваемые вопросы
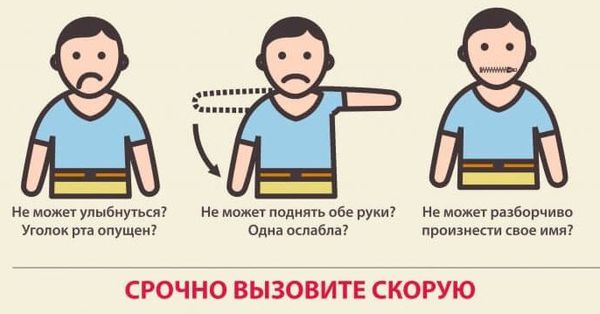
Как распознать инсульт?
Чтобы распознать инсульт, попросите человека пройти тест УЗП:
- улыбнуться — на начальной стадии улыбка будет перекошенной;
- заговорить — речь больного станет невнятной, как у пьяного человека;
- поднять руки вверх — при инсульте не получится удержать одну руку в таком положении дольше нескольких секунд или вообще поднять ее.
Сколько лежат в больнице после инсульта?
Пациента оставляют в стационаре на 21 день, если не нарушены жизненно важные функции. При серьезных нарушениях длительность стационарного лечения составляет 30 дней. Дальнейшее пребывание в больнице зависит от состояния пациента.
Сколько живут после инсульта?
Длительность жизни после кровоизлияния в мозг зависит от ряда факторов:
- типа инсульта;
- области кровоизлияния и обширности поражения мозга;
- возраста пациента;
- сопутствующих заболеваний и общего состояния здоровья;
- скорости оказания первой помощи и дальнейшего лечения.
Дают ли инвалидность после инсульта?
Если после кровоизлияния у больного наступил паралич, нарушение функций головного мозга и другие тяжёлые осложнения, ему дают I группу инвалидности. При менее серьёзных последствиях, например, потере чувствительности в одной руке, дают II или III группу.
Источники
«Инсульт: диагностика, лечение», Котов С.В., Исакова Е.В., Альманах клинической медицины, 2004.
«Современные подходы к реабилитации больных, перенесших инсульт», Ибрагимов М.Ф., Хабиров Ф.А., Хайбибулин Т.И., Практическая медицина, 2012.
«Факторы риска и профилактика инсульта», Мешкова К.С., Гудкова В.В., Стаховская Л.В., Земской врач, 2013.
«Современная стратегия оказания медицинской помощи больным с инсультом», Жусупова А.С., Альжанова Д.С., Нурманова Ш.А., Нейрохирургия и неврология Казахстана, 2013.
Статью проверил

Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее

Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы

Дата публикации 12 июля 2018Обновлено 3 апреля 2023
Определение болезни. Причины заболевания
Инсульт — это собирательный термин, обозначающий несколько типов нарушения мозгового кровообращения: ишемический инсульт (он же инфаркт мозга), геморрагический инсульт (кровоизлияние в мозг), венозный инфаркт, субарахноидальное кровоизлияние (кровотечение в пространство между внутренним и средним слоем тканей, покрывающих головной мозг).
Первая помощь при инсульте
Помощь человеку с подозрением на инсульт необходимо оказать как можно скорее.
- Срочно наберите 103 и вызовите скорую. Во время звонка сообщите оператору, что есть подозрение на инсульт, укажите пол и возраст пациента.
- Посмотрите на часы и зафиксируйте время начала симптомов. Эта информация будет важна для врачей.
- Помогите пациенту занять безопасное положение: лечь на бок, слегка приподняв голову (можно положить под голову валик из одежды).
- Обеспечьте поступление свежего воздуха. Расстегните одежду, развяжите галстук, откройте окно.
- Не давайте пациенту никаких лекарств! Разные типы инсульта сложно отличить, но лечатся они совершенно по-разному: например, при геморрагическом инсульте с разрывом сосуда аспирин сильно навредит.
- Не пытайтесь напоить, накормить больного или заставить его встать. У человека может быть нарушена функции глотания, и он подавится. При попытке встать из-за нарушения координации пациент может упасть снова и получить травму.
- До приезда скорой внимательно наблюдайте за человеком на предмет любых изменений в его состоянии. Будьте готовы рассказать врачам о симптомах и о том, когда они начались. Обязательно укажите, упал ли человек или ударился головой. Это важно для определения тактики лечения.
- При сохранности речи до приезда скорой постарайтесь выяснить у пациента, когда появились симптомы, какими хроническими заболеваниями он болеет и какие лекарства принимает. Если есть возможность, соберите документы с заключениями других врачей. Эта информация сэкономит медикам время.
- В некоторых случаях целесообразно самостоятельно доставить больного в ближайшую больницу, если вы не уверены в оперативности бригады. Обсудите это решение с оператором экстренных служб.
В Российской Федерации ежегодно переносят инсульт более 450 000 человек [8].
Ишемический инсульт — это отмирание участка ткани головного мозга в результате недостаточного снабжения головного мозга кровью и кислородом вследствие закупорки артерии.
Поражения сосудов головного мозга принято делить на две группы:
- Закупорка сосудов (ишемия, инфаркт), которая приводит к размягчению участка мозгового вещества вследствие уменьшения кровоснабжения. Причиной такой закупорки могут быть образование тромбов на атеросклеротической бляшке (тромбоз), попадание тромбов, которые образовались в другом органе (эмболия), расслоение (диссекция) церебральных артерий, артериит (воспаление стенок артерий).
- Кровоизлияние (геморрагический инсульт) при разрыве мозгового сосуда с пропитыванием излившейся кровью части мозгового вещества.
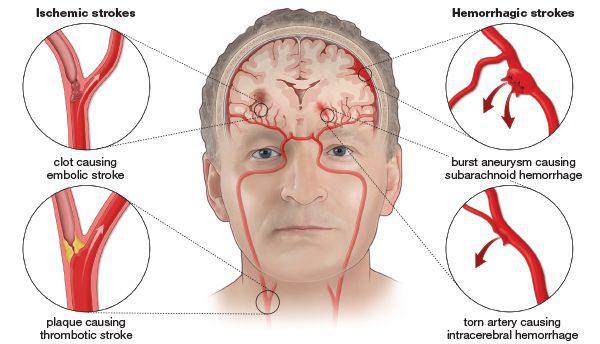
Далее в этой статье будет рассмотрена первая группа — ишемические инсульты.
Атеротромботический ишемический инсульт — этот инсульт возникает вследствии закупорки сосуда головного мозга тромбом.
Тромбоэмболический ишемический инсульт — развивается в случае закупорки сосуда тромбом из периферического источника. Тромб чаще образуется в сердце.
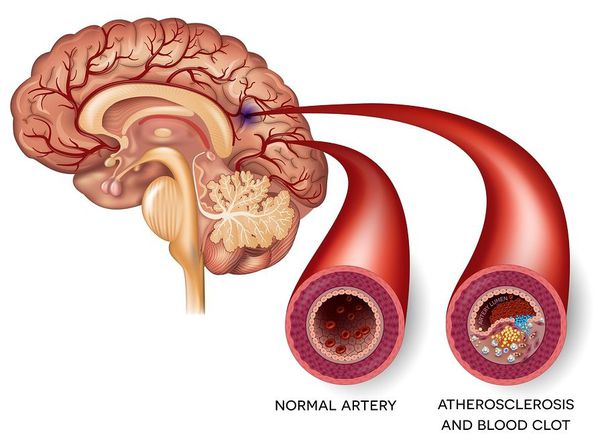
Причины инсульта
Причины возникновения ишемического инсульта:
- атеросклероз — чаще всего развивается после 60 лет;
- гипертоническая болезнь — частый этиологический фактор при инсультах, при гипертонической болезни инсульты развиваются в стадии артериосклеротических изменений;
- изменения коагулирующих свойств крови (гиперпротромбинемия), которые способствуют развитию тромбозов;
- мерцательная аритмия — самая частая причина тромбоэмболии церебральных артерий;
- нарушение проходимости вен головного мозга — редкая причина возникновения ишемического инсульта.
Причины инсульта в молодом возрасте: диссекции артерий, коагулопатии на фоне, например, антифосфолипидного синдрома или приёма оральных контрацептивов, церебральные артерииты на фоне системных ревматических заболеваний или инфекционных процессов, тромбоэмболы от вегетаций на клапанах сердца у наркоманов с эндокардитом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы ишемического инсульта
Инсульт всегда внезапен и скоротечен, к нему нельзя быть готовым. Очаговые (нарушения движения, чувствительности, речи, координации, зрения) и общемозговые (нарушение сознания, тошнота, рвота, головная боль), неврологические симптомы ишемического инсульта возникают неожиданно и мгновенно, длятся более суток, могут стать причиной смерти.
Как распознать инсульт у человека
Первые признаки инсульта:
- Человек не может выполнить просьбу улыбнуться, поскольку мимика лица нарушена. Его улыбка будет кривой, одна сторона опущена.
- Речь невнятная, размытая, может даже показаться, что с вами пытается разговаривать пьяный.
- Затруднительно поднять руки на один уровень. По тому, какая рука находится ниже, можно определить поражённую сторону.
- У человека с инсультом не получится высунуть язык. Он будет западать.
При появлении любого из перечисленных признаков следует вызвать скорую помощь. С момента появления первых симптомов инсульта до введения препаратов должно пройти не более 4,5 часов, поэтому важна быстрая госпитализация.
Изменения глаз:
- один зрачок расширен;
- глазные яблоки двигаются хаотично;
- зрачки не реагируют на движение;
- больной ощущает сдавливание глаз, окружающие предметы и люди могут казаться раздвоенными.
Также при инсульте могут наблюдаться и другие симптомы:
- Головокружение из-за поражения вестибулярных центров нервной системы.
- Нарушение зрения: двоение предметов, сужение или выпадение полей зрения.
- Онемение конечностей с одной стороны.
- Слабость в половине тела.
- Нарушение глотания и речи. Так, больной начинает невнятно выговаривать слова, заикаться, а в некоторых случаях и вовсе не может ничего сказать.
- Изменение походки и нарушение координации. В этом состоянии больному тяжело даже самостоятельно встать.
- Во время потери сознания могут появляться судороги.
В тяжёлых случаях врачи отмечают такие признаки инсульта, как кратковременная потеря памяти и коматозное состояние.
В отличие от ишемического инсульта, возникающего из-за нарушения тока крови по какой-либо мозговой артерии, геморрагический инсульт развивается в результате разрыва кровеносного сосуда. Эти виды инсульта различаются по проявлениям и требуют различной лечебной стратегии. Самые яркие симптомы геморрагического инсульта — внезапная сильная головная боль. Этот вид инсульта встречается в 20 % случаев всех инсультов [9].
По глубине неврологического дефекта и времени регрессирования неврологической симптоматики выделяют:
- транзиторную ишемическую атаку — полное восстановление происходит в течение 24 часов;
- малый инсульт — клинические симптомы исчезают в течение трёх недель, то есть когда завершается цикл патогенетических изменений в очаге ишемии;
- завершившийся инсульт — сохранение симптомов более трёх недель [11].
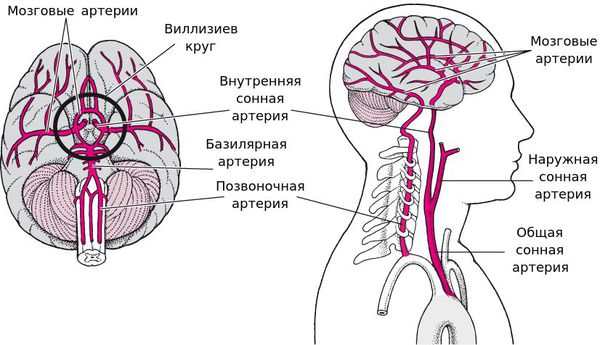
Клиническая картина инсульта зависит от пострадавшего сосуда и уровня развившейся закупорки.
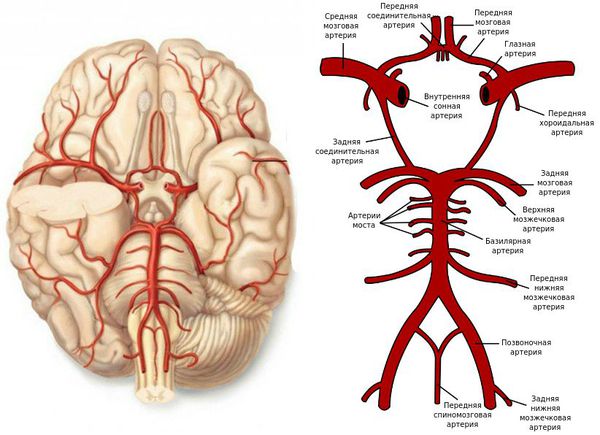
Поражение средней мозговой артерии (СМА)
Непроходимость СМА по причине эмболии или стеноза нарушает движение крови во всём регионе данной артерии и выражается:
- полным или частичным расстройством речи (афазией);
- параличом мышц одной половины тела (гемиплегией);
- снижением чувствительности одной половины тела (гемигипестезией);
- невозможностью содружественного движения глаз в горизонтальном направлении (парезом взора) контрлатерально.
В случае закупорки верхних ветвей СМА возникает расстройство речи (афазия) вследствие поражения двигательного центра мозга (центр Брока) с гемипарезом конечностей преимущественно руки и мимической мускулатуры нижней половины лица с противоположной стороны от поражённого полушария головного мозга.

Если непроходимы нижние ветви СМА, то развивается нарушение восприятия речи (афазия Вернике) с нарушением движений руки и мимических мышц нижней трети лица контрлатерально от поражённого полушария головного мозга.
Поражение передней мозговой артерии (ПМА)
Эмболия ПМА вызывает:
- слабость конечностей (гемипарез) с противоположной стороны, при этом в ноге слабость больше, чем в руке;
- симптом Робинсона (безусловный хватательный рефлекс), увеличение пирамидного тонуса мышц, апраксия контрлатерально (нарушение движений по своей цели — например, больной подносит стакан с водой не ко рту, а к уху);
- нарушение волевого импульса (абулию);
- потерю способности ходить или стоять (абазию);
- назойливое повторение фразы, действия или эмоции (персеверацию);
- недержание мочи.
Иногда обе ПМА отходят от единого ствола, и если происходит его закупорка, то развиваются тяжёлые неврологические расстройства.
Бывают клинические случаи, когда непроходимость ПМА не проявляется неврологической симптоматикой, так как есть анастомоз (соединения артерий внутри черепа между собой и соединение внутренних и наружных артерий).
Поражение сонной артерии (СА)
Стенозирование СА и разрушение атеросклеротических бляшек становится причиной эмболов.
Иногда окклюзия СА не вызывает неврологическую симптоматику по причине компенсированного коллатерального кровообращения.
Если же очаговые неврологические нарушения возникли, то они являются следствием падения кровотока в бассейне СМА или её части.
Выраженный стеноз ВСА и дефицит коллатерального кровообращения поражают конечные отделы СМА, ПМ, а иногда и ЗМА.
Поражение задней мозговой артерии (ЗМА)
Причиной закупорки ЗМА может быть как эмболия, так и тромбоз. Чаще возникают неврологические симптомы:
- альтернирующий гемипарез или гемиплегия;
- верхнеквадрантная двухсторонняя слепота в половине полей зрения,
- амнезия;
- дислексия (проблемы с чтением) без дисграфии (навыки письма в норме);
- амнестическая афазия (в том числе и цветовая);
- парез (паралич) глазодвигательного нерва на своей стороне;
- непроизвольные движения и атаксия (несогласованные движения при отсутствии мышечной слабости) на противоположной от очага поражения стороне.
Поражение артерий вертебро-базилярного бассейна (ВББ)
Причиной ухудшения кровотока в ВББ становится атеросклероз, тромбоз или эмболия.
Окклюзия ветвей основной (базилярной) артерии (БА) вызывает дисфункцию моста ствола мозга и мозжечка с одной стороны.
На стороне инсульта развивается атаксия, слабость мимических мышц лица, мышц глаза, нистагм (неконтролируемые колебательные движения глаз), головокружение, гиперкинез мягкого нёба, ощущение движения предметов в пространстве, а противоположно — слабость конечностей и гипестезия. При полушарном инсульте на своей стороне — парез взора, с противоположной — слабость конечностей, на стороне очага — слабость мимических мышц лица, мышц глаза, нистагм, головокружение, тошнота, рвота, потеря слуха или шум в ушах, гиперкинез мягкого нёба и ощущение движения предметов в пространстве.
Процесс стенозирования или закупорки ствола основной БА проявляется двухсторонней очаговой неврологической симптоматикой в виде тетраплегии, парезом взора в горизонтальной плоскости, мозговой комой или дэкортикальным синдромом. Такая же клиника будет и при окклюзии двух позвоночных артерий и при поражении доминирующей позвоночной артерии, если через неё шло основное кровоснабжение мозговых структур. Окклюзия основной артерии вызывает смерть от дисфункции дыхательного центра в стволе ГМ.
Стенозирование и закупорка позвоночных артерий(ПА), проходящих в черепе, даёт неврологическую очаговую симптоматику, свойственную клинике дисфункции продолговатого мозга, в виде головокружения, дисфагии (расстройства глотания), сиплости голоса, симптома Горнера и падением чувствительности на своей стороне, а с противоположной стороны нарушена болевая и температурная чувствительность. Похожая симптоматика возникает и при поражении задненижней мозжечковой артерии (ЗМА).
Инфаркт мозжечка (ИМ)
Инфаркт мозжечка проявляется нистагмом (неконтролируемыми колебательными движениями глаз), нарушением координации движений, головокружением, тошнотой, рвотой.
Лакунарные инфаркты (ЛИ)
ЛИ в большинстве случаев возникают у людей, страдающих сахарным диабетом и гипертонической болезнью, по причине липогиалинозного поражения с закупоркой лентикулостриарных артерий головного мозга.
Закупорка таковых сосудов ведёт к формированию небольших глубинно расположенных ЛИ с последующим образованием кисты на этом месте.
Эмболия или атеросклеротическая бляшка может также перекрыть сосуд. Течение ЛИ может быть бессимптомным или проявляться собственным симптомокомплексом.
Инсульт спинного мозга
Состояние, при котором нарушается кровообращение спинного мозга, называют инсультом спинного мозга. Это заболевание редкое, также имеет геморрагическую и ишемическую разновидности. Предвестники инсульта:
- острая спинная боль, на фоне которой появляется слабость конечностей, нарушается их чувствительность;
- перестают естественно функционировать некоторые внутренние органы, чаще всего проявляется сбоем дефекации, мочеиспускания;
- паралич рук и ног, а также ощущение боли в них.
Признаки комы
В некоторых случаях после болезни развивается кома, её симптомы:
- внезапная потеря сознания;
- лицо приобретает багровый цвет;
- дыхание громкое, слышны хрипы;
- напряжённый пульс, увеличено давление;
- сужение зрачков и их вялая реакция на свет;
- снижение мышечного тонуса;
- недержание мочи.
Инсульт может привести к непоправимым последствиям, свидетельствовать о которых будут:
- полное отсутствие какой-либо реакции при попытках приведения человека в чувства;
- снижение температура тела;
- отсутствует реакция зрачков.
Патогенез ишемического инсульта
Главным фактором, определяющим последствия окклюзирующего процесса питающих мозг артерий, является не величина выключенной артерии и даже не её роль в кровоснабжении мозга, а состояние коллатерального кровообращения.
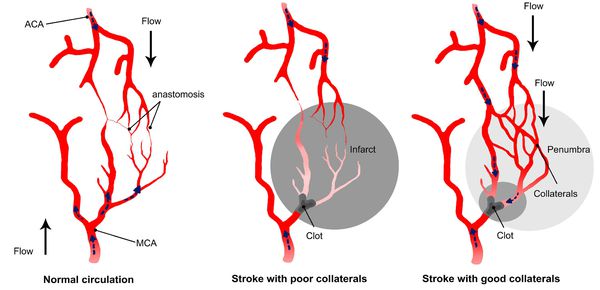
При хорошем его состоянии полная закупорка даже нескольких сосудов может протекать почти бессимптомно, а при плохом стеноз сосуда вызывает выраженные симптомы.[11]
Последовательность изменений ткани мозга после инсульта принято некоторыми авторами рассматривать как «ишемический каскад», который заключается в:
- снижении мозгового кровотока;
- глутаматной эксайтотоксичности (цитотоксическое действие возбуждающих медиаторы глутамата и аспартата);
- внутриклеточном накоплении кальция;
- активации внутриклеточных ферментов;
- повышении синтеза NO и развитии оксидантного стресса;
- экспрессии генов раннего реагирования;
- отдалённых последствиях ишемии (реакция местного воспаления, микроваскулярные нарушения, повреждение гематоэнцефалического барьера):
- апоптозе (генетически запрограммированной клеточной гибели).
При локальной ишемии мозга происходит формирование зоны вокруг участка с необратимыми изменениями — «ишемической полутени» (пенумбра). Кровоснабжение в ней ниже уровня, который необходимим для нормального функционирования, но выше, чем критический порог необратимых изменений. Морфологические изменения в области пенумбры не наблюдаются. Гибель клеток приводит к расширению зоны инфаркта. Однако эти клетки на протяжении определённого времени способны сохранять свою жизнеспособность. Окончательно зона инфаркта формируется спустя 48-56 часов.
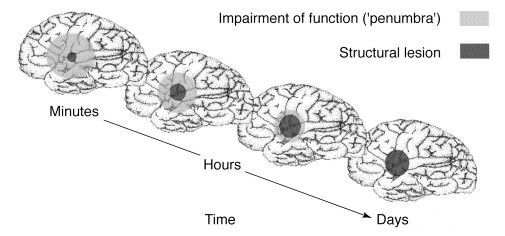
Классификация и стадии развития ишемического инсульта
Согласно МКБ-10 выделяют следующие виды ишемического инсульта (по причине):
- инфаркт мозга (ИМ), вызванный тромбозом прецеребральных артерий;
- ИМ, вызванный эмболией прецеребральных артерий;
- ИМ, вызванный неуточнённой закупоркой или стенозом прецеребральных артерий;
- ИМ, вызванный тромбозом мозговых артерий;
- ИМ, вызванный эмболией мозговых артерий;
- ИМ, вызванный неуточнённой закупоркой или стенозом мозговых артерий;
- ИМ, вызванный тромбозом вен мозга, непиогенный;
- другой ИМ;
- ИМ неуточнённый.
По локализации инсульта выделяют:
- поражение внутренней сонной артерии;
- поражение позвоночных артерий и их ветвей, основной артерии и ветви;
- средней мозговой артерии;
- передней мозговой артерии;
- задней мозговой артерии.
По стороне поражения:
- правой половине головного мозга — страдают преимущественно двигательные функции,нарушение движения в левых конечностях;
- в левой половине головного мозга — характерны проблемы с логикой, речью, заторможенность, нарушение движения в правых конечностях.
По характеру поражения:
- лёгкой степени тяжести — неврологическая симптоматика выражена незначительно, регрессирует в течение трёх недель;
- средней степени тяжести — преобладание очаговой неврологической симптоматики над общемозговой, отсутствуют расстройства сознания;
- тяжёлый инсульт — протекает с выраженными общемозговыми нарушениями, угнетением сознания, грубым очаговым неврологическим дефицитом.
Осложнения ишемического инсульта
Возникающие осложнения при инсульте определены тяжёлым состоянием больного и ограниченной его возможностью к самостоятельному обслуживанию и передвижению.
Возможные осложнениями ишемического инсульта:
- Тромбоэмболия лёгочной артерии — тяжелейшее осложнение инсульта. С целью профилактики, больному надевают ортопедические компрессионные чулки или применяют специальные устройства для пневмокомпресси ног.
- Пневмония. Профилактика этого осложнения направлена на поддержание свободного состояния верхних дыхательных путей, уход за полостью рта, поворачивание больного каждые два часа во избежание застоя в лёгких, своевременное назначение антибиотиков.
- Пролежни — серьёзная проблема для больных, переносящих инсульт. Профилактику пролежней необходимо начинать с первых дней заболевания. Для этого необходимо следить за чистотой белья, устранять складки на постельном белье, обрабатывать тело комфортным спиртом, присыпать тальком складки кожи, подкладывать круги под крестец и пятки. Профилактика пролежней требует поворота больного с интервалом не реже 2-3 часов.
- Контрактура — ограничение движения в суставе. Профилактику контрактур начинают при первой возможности, выполняя пассивные движения парализованными конечностями. Во избежание развития мышечных контрактур при наличии гемипареза или гемиплегии парализованные конечности укладывают в положении, противоположном обычной позе Вернике-Манна [3].
- Потеря памяти или проблемы с мышлением. Многие люди, перенесшие инсульт, испытывают потерю памяти, у других возникают трудности с мышлением, проблемы с речью, в том числе с её пониманием, чтением или письмом.
- Эмоциональные проблемы. Людям, перенесшим инсульт, труднее контролировать свои эмоции или у них может развиться депрессия и изменения в поведении [10].
Также необходимо следить за мочеиспусканием, вовремя катетеризировать мочевой пузырь. В случае запора назначают клизму.
При стабилизации общего состояния проводят пассивную гимнастику, общий массаж мышц. По мере стабилизации переходят к обучению больных сидению, самостоятельному стоянию, ходьбе и навыкам самообслуживания.
Диагностика ишемического инсульта
Анамнез и клиническая картина дают достаточно данных для постановки диагноза, но для дифференциального диагноза необходимы дополнительные исследования, так как правильно выставленный диагноз в случае инсульта — залог своевременной и квалифицированной помощи.
Важно на ранней стадии заболевания отличить ишемический инсульт от кровоизлияния, а также от кровоизлияния в область ишемического инсульта. Для достижения этих целей проводят компьютерную томографию (КТ).
Высокочувствительным методом диагностики ишемического инсульта в начале заболевания является магнитно-резонансная томография (МРТ), но, по сравнению с КТ, она менее чувствительна к острым состояниям, особенно если есть кровоизлияние. С помощью МРТ можно увидеть артерии головного мозга, не используя контраст, что значительно безопасней, чем контрастная ангиография.
КТ в остром периоде (до суток) ишемического инсульта менее чувствительна, так как с её помощью в этом периоде невозможно оценить ишемический инсульт, его часто просто не видно. КТ при поступлении пациента в стационар проводят с целью исключения геморрагического инсульта и проведения тромболитической терапии. А вот с помощью МРТ можно распознать как ишемический, так и геморрагический инсульты на любых сроках.
Спинномозговая пункция может дать диагностическую информацию, если нет аппаратов МРТ или КТ. Субарахноидальные кровоизлияния и внутримозговые кровоизлияния могут дать кровь в спинномозговой жидкости (СМЖ). Однако она не всегда попадает в СМЖ. Например, при небольших паренхиматозных или геморрагических кровоизлияниях кровь появится в СМЖ через двое-трое суток. Иногда при спинномозговой пункции в ликвор попадает сопутствующая кровь, поэтому при сомнении следует набрать ликвор в несколько пробирок. При лабораторном анализе выявится уменьшение эритроцитов в каждой последующей пробирке.
При планировании операции используют церебральную ангиографию. Это надёжный и хорошо апробированный метод, особенно если используется доступ через плечевую или бедренную артерии.
Позитронно-эмиссионная томография позволяет увидеть инсульт до КТ по мозговому метаболизму, но метод малодоступен.
Чреспищеводная ЭхоКГ (исследование сосудов и сердца посредством ввода специального датчика в пищевод) обнаруживает источник эмболии в крупном сосуде: изъязвленную бляшку, пристеночный тромб.
Мерцательная аритмия с пароксизмами может спровоцировать эмболию, но не проявляться клинически — выявляется холтеровским мониторингом ЭКГ.
Лечение ишемического инсульта
Общие мероприятия
При лечении ишемического инсульта принято не снижать артериальное давление быстро, если оно высокое, особенно в первые дни заболевания. Низкое артериальное давление следует повысить — этим занимаются врачи, не давайте самостоятельно пациенту никаких лекарств.
Несдерживаемая сильная рвота — частая проблема в периоде сразу после инсульта, особенно при поражении в бассейне основной артерии. Это создаёт проблемы в питании больного. Если рвота не прекращается, или есть дисфагия, то ставят зонд для питания. Нехватку электролитов восполняют инфузионной терапией. Следует внимательно отслеживать проходимость дыхательных путей.
Тромболитическая терапия
Тромболитическая терапия — это единственная терапия ишемического инсульта в остром периоде, эффективность которой доказана в крупных исследованиях.
С момента появления первых симптомов инсульта до введения тромболитика должно пройти не более 4,5 часов, поэтому важна быстрая госпитализация.
Окклюзия сосудов происходит в артериальном или венозном русле. Тромботические лекарства растворяют тромб, но препарат необходимо доставить в зону тромбоза.
Тромболитические средства впервые появились в 40-х годах XX века. Активная разработка лекарств этой группы привела к тому, что в настоящее время выделяют пять поколений тромболитиков:
- Первые тромболитики — это природные вещества, которые переводят плазмаген в плазмин, тем самым вызывают активное кровотечение. Выделяют эти ингредиенты из крови. Данную группу лекарств используют редко, так как возможно сильное кровотечение. К этому поколению относят: Фибринолизин, Стрептокиназа, Урокиназа, Стрептодеказа, Тромбофлюкс.
- Второе поколение — это вещества, полученные на основе достижений генной инженерии с помощью бактерий. Это поколение лекарств хорошо изучено, у них практически отсутствуют побочные эффекты. Действуют непосредственно на тромбы. К этому поколению относят: Алтеплаза, Актилизе, Проурокиназа, Гемаз. Пуролаза, Метализе.
- Третье поколение — эти препараты способны быстро находить тромб и более продолжительно на него воздействовать. Максимально эффективны в первые три часа: Ретеплаза, Тенектеплаза, Ланотеплаза, Антистреплаза, Антистрептолаза.
- Четвёртое поколение — эти препараты находятся в разработке, отличаются быстрым и интенсивным воздействием на тромб. Недостаточно изучены.
- Пятое поколение — это совмещение натуральных и рекомбинантных активных веществ.
В фазе восстановления, когда состояние больного практически всегда в той или иной степени улучшается, важное значение имеет логопедическая помощь, а также трудотерапия и ЛФК.
Инфузионная терапия
Антикоагулянты (гепарин и непрямые антикоагулянты) назначают только тогда, когда предписания врача заведомо будут выполняться, и есть возможность следить за свёртываемостью крови [8].
Антикоагулянты
Антикоагулянты препятствуют образованию нитей фибрина и тромбообразованию, способствуют прекращению роста уже образовавшихся тромбов, а также воздействию на тромбы эндогенных фибринолитических ферментов [11].
Лечение антикоагулянтами может быть начато только после исключения внутримозгового кровотечения.
Прямые коагулянты: гепарин и его производные, прямые ингибиторы тромбина, а также селективные ингибиторы фактора Х (Фактор Стюарта — Прауэра — одного из факторов свёртывания крови).
Непрямые антикоагулянты:
- Антагонисты витамина К: фениндион (фенилин), варфарин (варфарекс), аценокумарол (синкумар);
- Гепарин и его производные: гепарин, антитромбин III, далтепарин (фрагмин), эноксапарин (анфибра, гемапаксан, клексан, эниксум), надропарин (фраксипарин), парнапарин (флюксум), сулодексид (ангиофлюкс, вессел дуэ ф), бемипарин (цибор);
- Прямые ингибиторы тромбина: бивалирудин (ангиокс), дабигатрана этексилат (прадакса);
- Селективные ингибиторы фактора Х: апиксабан (эликвис), фондапаринукс (арикстра), ривароксабан (ксарелто).
Антиагреганты
Назначение антиагрегантов позволяет улучшить прохождение жидкости в тканях мозга и предотвратить развитие острого нарушения кровоснабжения головного мозга [6].
Антиагреганты не позволяют тромбоцитам склеиваться, тем самым препятствуют формированию тромбов.
Классификация антиагрегантов по механизму действия:
- аспирин, индобуфен, трифлюза (прекращают действие циклооксигеназы-1, ЦОГ-1);
- тиклопидин, клопидогрел, празугрел, тикагрелор, кангрелор (прекращают работу рецептора АДФ Р2Y12 на тромбоцитарных мембранах);
- абциксимаб, монофрам, эптифибатид, тирофибан; ксимелофибан, орбофибан, сибрафибан, лотрафибан и другие (антагонисты гликопротеинов (GP) Iib/IIIa);
- дипиридамол и трифлюзал (ингибиторы цАМФ фосфодиэстеразы);
- илопрост (усилитель аденилатциклазы);
- ифетробан, сулотробан и другие (подавляют рецептор ТХА2/PGH2);
- атопаксар, ворапаксар (противодействуют рецептору AR (protease activated receptors) тромбина).
Аспирин — часто используемый препарат из этой группы. Если антикоагулянты противопоказаны, то можно использовать антиагреганты.
В недавнем исследовании было выявлено, что пациенты, которые принимали тирофибан (агграстат), лучше восстанавливались после инсульта без непроходимости крупных или средних сосудов головы, чем те, кто принимал аспирин [12].
Хирургическое лечение
Каротидная эндартерэктомия — это профилактическая хирургическая операция, которая проводится с целью удаления атеросклеротических бляшек из arteria carotis communis (общей сонной артерии).
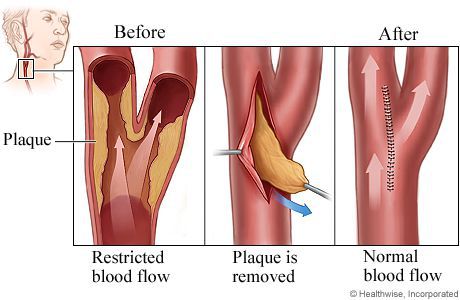
При развитии мозжечкового инсульта со сдавлением ствола мозга с целью сохранить жизнь больного выполняют хирургическую операцию для снятия внутричерепного давления в задней черепной ямке.
Противоотёчная терапия
По поводу применения кортикостероидов при ишемическом инсульте существуют разные и достаточно противоположные мнения, но всё же они активно пользуются врачами для уменьшения отёка мозга: назначают дексаметазон 10 мг внутривенно струйно или внутримышечно, затем по 4 мг внутривенно или внутримышечно каждые 4-6 часов.
Осмотические средства. Маннитол — повышает осмолярность плазмы, тем самым жидкость из тканей, в том числе и из головного мозга, перемещается в кровяное русло, создаётся выраженный мочегонный эффект, и из организма выводится большое количество жидкости. Отмена может дать рикошетный эффект.
Противосудорожные средства
Их необходимо назначать при развитии ишемического инсульта с эпилептическими припадками.
Реабилитация после инсульта
Реабилитационные мероприятия начинают уже в раннем периоде заболевания и продолжают после выписки из стационара. Они включают в себя не только проведение медикаментозного лечения, массажа, лечебной физкультуры, логопедических занятий, но и требуют привлечения других специалистов по психологической, социальной и трудовой реабилитации.
Наряду с восстановлением нарушенных функций, реабилитация включает:
- профилактику постинсультных осложнений;
- профилактику повторных инсультов.
Основные принципы реабилитации после инсульта:
- раннее начало реабилитационных мероприятий;
- систематичность и длительность, что возможно при хорошо организованном поэтапном построении реабилитации;
- включение в реабилитационный процесс специалистов различных профилей, индивидуализация реабилитационных программ;
- активное участие в реабилитационном процессе самого больного, его близких и родных.
Длительность реабилитации определяется сроками восстановления нарушенных функций. Восстановление двигательных функций происходит в основном в первые 6 месяцев после инсульта. В этот период проведение интенсивной двигательной реабилитации наиболее эффективно. Восстановительное лечение больных с афазией должно быть более длительным и проводиться в течение первых 2-3 лет после инсульта.
Комплексность реабилитации состоит в использовании не одного, а нескольких методов, направленных на преодоление дефекта.
При двигательных нарушениях комплекс реабилитации включает:
- методы кинезотерапии (пассивную и активную гимнастику, обучение ходьбе и навыкам самообслуживания);
- коррекцию нарушения двигательной функции с помощью биологической обратной связи и электростимуляцию с помощью обратной связи;
- методы преодоления спастичности и лечение артропатий.
При речевых нарушениях основным являются регулярные занятия со специалистом по восстановлению речи, чтения и письма (логопедом-афазиологом или нейропсихологом).
Наиболее оптимальна следующая модель этапной реабилитации после инсульта:
1-й этап — реабилитация начинается в ангионеврологическом (или в обычном неврологическом отделении клинической больницы), куда больной доставляется машиной скорой помощи;
2-й этап — по окончании острого периода (первые 3-4 недели) возможны следующие варианты направления больных:
- 1-й вариант — больной с полным восстановлением нарушенных функций выписывается на амбулаторное долечивание или переводится в санаторий;
- 2-й вариант — больной с выраженным двигательным дефицитом, к концу острого периода ещё самостоятельно не передвигающийся или передвигающийся с большим трудом, нуждающийся в посторонней помощи при самообслуживании, переводится в реабилитационное отделение той больницы, куда он был доставлен машиной скорой помощи;
- 3-й вариант — больные с умеренным и лёгким двигательным дефектом, самостоятельно передвигающиеся в пределах больницы, элементарно обслуживающие себя, переводятся в реабилитационный центр. В реабилитационный центр переводятся также больные, которые за время пребывания в реабилитационном отделении больницы (2-й вариант) научились самостоятельно ходить и элементарно обслуживать себя в быту.
3-й этап — амбулаторная реабилитация: реабилитация в специальных реабилитационных санаториях и на дому.
Амбулаторную реабилитацию осуществляют на базе реабилитационных отделений поликлиник или восстановительных кабинетов или в форме «дневного стационара» при реабилитационных отделениях больниц и реабилитационных центрах. В реабилитационных санаториях могут находиться больные, полностью себя обслуживающие и самостоятельно передвигающиеся не только в помещении, но и вне его. Тем больным, которые не могут самостоятельно добраться до поликлиники или дневного стационара, реабилитационную помощь (занятия с методистом лечебной физкультуры и занятия по восстановлению речи) оказывают на дому, обязательно обучая родственников.
Противопоказания и ограничения к проведению активной реабилитации
Следующие сопутствующие заболевания ограничивают или препятствуют проведению активной двигательной реабилитации:
- частые приступы стенокардии;
- сердечная недостаточность;
- высокое и плохо снижаемое артериальное давление;
- хронические лёгочные заболевания: бронхиальная астма с частыми приступами, обструктивный бронхит;
- тяжёлые формы сахарного диабета;
- рак;
- острые воспалительные заболевания;
- некоторые болезни и патологии опорно-двигательного аппарата: тяжёлые артриты и артрозы, ампутированные конечности.
Психозы, выраженные когнитивные нарушения (деменция) являются ограничением для проведения не только двигательной, но и речевой реабилитации.
Существуют ограничения для восстановительного лечения в обычных реабилитационных центрах: крайне ограниченная подвижность больных (отсутствие самостоятельного передвижения и самообслуживания), нарушение контроля функций тазовых органов, нарушение глотания. Реабилитацию таким больным, а также пациентам с выраженными сердечной и лёгочной патологиями проводят в реабилитационных отделениях, расположенных на базе крупных клинических многопрофильных больниц, по специальным реабилитационным программам.
Прогноз. Профилактика
Прогноз для жизни больного зависит от:
- зоны поражения и объёма мозга, «выключенного» ишемическим процессом;
- наличия сопутствующих заболеваний, не позволяющих организму справиться с этим тяжёлым заболеванием.
По данным ВОЗ (Всемирной Организации Здравоохранения), от 20 до 50 % пациентов после инсульта умирают в течение первого месяца. Смертность зависит от типа инсульта, тяжести, возраста, сопутствующей патологии и эффективности лечения осложнений [7].
Профилактика. Принято считать, что здоровый образ жизни, нормированный труд и своевременный отдых значительно снижают риск заболевания ишемическим инсультом.
К факторам, провоцирующим инсульт, относят гипертоническую болезнь, курение табака, атеросклероз, сахарный диабет, кардиальную патологию, болезни свёртывающей системы крови, системные заболевания соединительной ткани.
Своевременно начатая реабилитация, снижает риск инвалидизации и значительно улучшает качество жизни.
За дополнение статьи благодарим врача-невролога Маркова Сергея Анатольевича.

