Ошибки при назначении лекарственных средств способствуют увеличению заболеваемости и смертности. По приблизительным оценкам эти ошибки обходятся системе здравоохранения США примерно в 177 миллиардов долларов (в зависимости от определения) в год. Ошибки при назначении лекарственных средств могут включать:
-
Неправильный выбор лекарственного средства, назначение его в неадекватной дозе, неверный режим дозирования и/или длительность курса терапии
-
Ошибочное прочтение рецепта сотрудником аптеки, в результате чего отпускается неправильный препарат либо его дозировка
-
Ошибочное прочтение упаковки сотрудником аптеки, в результате чего отпускается неправильный препарат либо его дозировка
-
Неверные указания пациенту
-
Неправильное введение препарата медицинским работником или пациентом
-
Неправильное хранение препарата сотрудником аптеки или пациентом, что приводит к снижению его активности
-
Использование лекарственного средства с истекшим сроком годности, что приводит к снижению его активности
-
Неправильный прием лекарственного средства пациентом
-
Неточная передача информации, указанной в рецепте, между различными поставщиками
Ошибки в назначении лекарственных средств весьма часты, особенно у определенных категорий пациентов. Этому риску особенно подвержены лица пожилого возраста, женщины детородного возраста и дети. Лекарственные взаимодействия особенно часто встречаются у пациентов, принимающих несколько препаратов. Для снижения риска необходимо знать все принимаемые пациентом препараты (включая назначенные другими врачами и отпускаемые без рецепта) и поддерживать их список актуальным. Пациентов следует поощрять составлять и обновлять список принимаемых ими на данный момент препаратов и дозировок и брать список с собой на каждый врачебный прием или при обращении в отделение неотложной помощи. Если есть какие-либо сомнения относительно препаратов, принимаемых пациентами, им нужно разъяснить необходимость принести все свои препараты на врачебный прием для пересмотра.
Назначения должны быть написаны максимально четко. Названия некоторых препаратов похожи, что может вызвать путаницу, если они будут написаны неразборчиво. Изменение некоторых традиционных сокращений, которые легко перепутать, также может способствовать уменьшению количества ошибок. Например, «qd» (1 раз в день) можно перепутать с «qid» (4 раза в день). Написание «1 раз/день» или «один раз в день» является предпочтительным. Рецепты, переданные в электронном виде или распечатанные на принтере, могут исключить проблемы с неразборчивым почерком или несоответствующими сокращениями. Тем не менее, электронные системы назначения лекарств, в которых используются поля для галочки или прокручиваемые списки, могут увеличить риск непреднамеренно ошибочного выбора лекарства или дозы.
Ошибки при назначении лекарственных средств возможны и в лечебных учреждениях. В частности, препарат может быть выдан не тому больному, не в то время, либо ошибочно назначен не тот способ его введения. Некоторые препараты должны вводиться внутривенно медленно; некоторые – нельзя вводить параллельно. При выявлении подобных ошибок необходимо немедленно информировать врача и получить консультацию у провизора. Электронные системы отпуска препаратов снижают вероятность таких ошибок.
Фармацевт должен хранить лекарственные препараты таким образом, что обеспечить их активность. Аптеки, продающие лекарства по почте, должны следовать регламенту, чтобы обеспечить надлежащую перевозку. Зачастую пациенты хранят препараты неправильно. Шкафчик в ванной комнате не является идеальным местом для хранения лекарственных препаратов из-за повышенной температуры и влажности. Если препараты хранятся неправильно, скорее всего их активность снизится задолго до указанной даты истечения срока годности.
На упаковке должно быть четко указано, следует ли хранить препарат в холодильнике или в прохладном месте, оберегая от воздействия высоких температур или солнечных лучей, либо соблюдая специальные условия хранения. С другой стороны, ненужные меры предосторожности снижают вероятность соблюдения предписанного режима терапии и приводят к ненужному расходу времени пациента. Например, инсулин в запечатанной упаковке должен храниться в холодильнике; однако открытый флакон можно хранить длительное время вне холодильника, в месте, исключающем воздействие чрезмерно высоких температур или прямых солнечных лучей.
Использование лекарственных средств с истекшим сроком годности довольно распространено. Просроченные препараты могут быть неэффективными, а некоторые из них (например, ацетилсалициловая кислота или тетрациклин) могут представлять опасность по истечении срока годности.
Ошибки при назначении лекарственных средств часто возникают из-за отсутствия у пациентов информации о том, как правильно принимать препарат. В результате они могут ошибочно принять не тот препарат, либо неправильную дозу препарата. Инструкции по дозировке каждого препарата, в том числе причины, по которым препарат был назначен, должны быть полностью объяснены пациентам и, по возможности, представлены в письменном виде. Им следует посоветовать обратится к фармацевтическому работнику за дополнительной консультацией по поводу приема прописанного лекарства. Упаковка должна быть удобной, но безопасной. Если у детей не будет доступа к препарату, и у пациентов могут возникнуть проблемы с открыванием контейнера, лекарства не следует предоставлять в контейнерах с защитой от детей.
Другой распространенной причиной ошибок является неточная передача информации, указанной в рецепте, при переводе пациента из одного учреждения в другое или передаче от одного врача другому (например, из больницы в реабилитационный центр, из дома престарелых в больницу или от врача-специалиста – медработнику, оказывающему первичную медицинскую помощь). Связь между разными поставщиками медицинских услуг, загруженными работой, как правило, требует активного усилия, и при переводе пациента изменения в схеме назначений являются распространенным явлением. Повышенное внимание к средствам связи может помочь уменьшить риск таких ошибок. Риск был сокращен с помощью различных программ формального согласования лекарств, таких как подготовка полного списка текущих лекарств каждый раз при переводе пациента из одного учреждения в другое.
ПРИМЕЧАНИЕ:
Это — Профессиональная версия.
ПОЛЬЗОВАТЕЛИ:
Просмотреть пользовательскую версию

Авторское право © 2023 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.



Медицинские ошибки при применении лекарственных препаратов в практическом здравоохранении
А.В. Кузьмина, И.Л. Асецкая, В.А. Поливанов, С.К. Зырянов
В статье рассматривается проблема медицинских ошибок при применении лекарственных препаратов в общей клинической практике. Приводится современная классификация таких ошибок и указывается их частота на разных этапах оказания медицинской помощи. Особое внимание уделяется роли медицинских ошибок в повышении риска развития нежелательных реакций при использовании лекарств, а также необходимости информирования об этих случаях регуляторных органов фармаконадзора через систему спонтанных сообщений. Обсуждаются основные причины и факторы риска совершения ошибок субъектами обращения лекарственных средств и методы их профилактики.
Ключевые слова: медицинские ошибки, лекарственные препараты, нежелательные реакции, фармаконадзор, спонтанные сообщения.
Ошибки применения лекарственных средств (medication error) являются частным видом медицинских ошибок (medical error) и остаются важной проблемой здравоохранения. Так, по данным Управления по контролю пищевых продуктов и медикаментов США (U.S. Food and Drug Administration, FDA), примерно 7 тыс. пациентов в США ежегодно умирает вследствие ошибок при использовании лекарственных средств [1]. Медицинские ошибки подрывают веру больных в систему здравоохранения и увеличивают затраты на лечение. Всемирный альянс безопасности пациентов в 2010 г. рассчитал, что в
Анна Вячеславовна Кузьмина — гл. специалист Центра по мониторингу эффективного, безопасного и рационального использования лекарственных средств ФГБУ «Информационно-методический центр по экспертизе, учету и анализу обращения средств медицинского применения» («ИМЦЭУАОСМП») Росздравнадзора, Москва. Ирина Львовна Асецкая — канд. мед. наук, доцент кафедры общей и клинической фармакологии Медицинского института ФГАОУ ВО «Российский университет дружбы народов» («РУДН»), гл. специалист Центра по мониторингу эффективного, безопасного и рационального использования лекарственных средств ФГБУ «ИМЦЭУАОСМП» Росздравнадзора, Москва. Виталий Анатольевич Поливанов — рук. Центра по мониторингу эффективного, безопасного и рационального использования лекарственных средств ФГБУ «ИМЦЭУАОСМП» Росздравнадзора, Москва. Сергей Кенсаринович Зырянов — докт. мед. наук, профессор, зав. кафедрой общей и клинической фармакологии Медицинского института ФГАОУ ВО «РУДН», Москва. Контактная информация: Кузьмина Анна Вячеславовна, alimova.an@yandex.ru
целом в мире каждый год затраты, связанные с ошибками в лекарственной терапии, составляют 4,5-21,8 млрд. евро [2, 3]. Эта проблема определяется большим количеством различных факторов и является многоплановой; помимо лечащих врачей она касается медсестер, лаборантов, докторов диагностических отделений, администраторов медицинских учреждений, фармацевтов и провизоров, производителей лекарственных препаратов (ЛП), а также самих пациентов или их опекунов.
Понятие «медицинская ошибка»
В России используется определение медицинской ошибки, представленное в Правилах надлежащей практики фармаконадзора (ПНПФ) Евразийского экономического союза: ошибка применения ЛП — это любая непреднамеренная ошибка работника системы здравоохранения, пациента или потребителя в назначении, отпуске, дозировке или введении/приеме ЛП [4].
Следует различать понятия «ошибка применения ЛП» (medication error) и «неправильное применение ЛП» (misuse). Если медицинская ошибка — это результат непреднамеренного действия, то неправильное применение ЛП, согласно определению ПНПФ, — это намеренное и ненадлежащее использование ЛП, не соответствующее одобренному в инструкции по медицинскому применению [4]. Термин «misuse» описывает ситуации, когда лекарственное средство преднамеренно и
Категории и виды/термины ошибок применения ЛП (по [5], с сокращениями)
#
Выбор/назначение Отпуск/выдача Производство, хранение, подготовка к использованию Введение Мониторинг
• Обстоятельства • Обстоятельства • Обстоятельства • Обстоятельства • Обстоятельства
или информация, или информация, или информация, или информация, или информация,
способные привести к МО способные привести способные привести способные способные привести
• Назначение ЛП при к МО к МО привести к МО к МО
наличии известной • Выдача ЛП при • МО, обусловленная • Введение • Неполный курс
гиперчувствительности наличии известной схожестью фальсифицированного вакцинации
к нему, особенно гиперчувствительности маркировки ЛП • Отсутствие контроля
подтвержденной к нему, особенно на упаковке ЛП • Использование за приверженностью
документально подтвержденной • МО, обусловленная неверного к лечению
• Использование ЛП документально сходством медицинского
у пациента с диагнозом, • Выдача ЛП, упаковок ЛП устройства
при котором данный ЛП не разрешенного • МО, обусловленная для введения ЛП
противопоказан, в данном возрасте схожестью • Введение пациенту ЛП,
что указано в инструкции • МО, обусловленная названий ЛС не разрешенного
по медицинскому схожестью маркировки • Применение ЛП в данном возрасте
применению на упаковке ЛП с истекшим сроком • МО, обусловленная
• Применение ЛП при • МО, обусловленная годности схожестью маркировки,
наличии противопоказаний схожестью названий ЛС • Несоблюдение упаковки, названий ЛП
• МО, связанная • МО, обусловленная условий • Неверный путь
с лекарственным сходством упаковок ЛП хранения ЛП введения ЛП
взаимодействием, • Несоблюдение условий • Использование • Введение неверной
указанным в инструкции по хранения ЛП некачественного дозы ЛП
медицинскому применению • Отпуск ЛП с истекшим ЛП • Пропуск дозы
• МО, связанная сроком годности • Содержимое • Неверный режим
с взаимодействием • Содержимое не соответствует приема ЛП
лекарство-пища, не соответствует указанному • Неполный курс
указанным в инструкции по указанному на упаковке на упаковке вакцинации
медицинскому применению • Подозрение • Случайное • Введение ЛП
• Ошибка при вакцинации, на фальсификацию ЛП применение с истекшим сроком
в том числе при наличии • Выдача ЛП пациенту неверной годности
противопоказаний с диагнозом, дозировки ЛП • Многократное
• Ошибка, обусловленная при котором данный • Неправильная использование
схожестью названий ЛС ЛП противопоказан, что техника в процессе продукта
• Использование ЛП, указано в инструкции применения ЛС для однократного
не разрешенного по медицинскому • Химическая применения
в данном возрасте применению несовместимость • Введение
• Выбор неверной дозы • МО, связанная ЛС некачественного ЛП
• Химическая с лекарственным • Отсутствие
несовместимость ЛС взаимодействием, приверженности
• Фармакологическая указанным к лечению
несовместимость ЛС в инструкции
• Терапевтическая по медицинскому
несовместимость ЛС применению
Обозначения: МО — медицинская ошибка, ЛС — лекарственное средство.
#
необоснованно используется не в соответствии с инструкцией/медицинскими показаниями.
Существует понятие неправильного применения ЛП с незаконными целями. Оно включает в себя среди прочего продажу ЛП другим людям для рекреационных целей и использование лекарственного продукта для совершения преступных действий. Рекреационное использование (англ. recreation — «отдых, восстановление сил») -это использование психоактивных веществ, не связанное с медицинскими показаниями, для получения удовольствия или иных целей. Перечень подобных веществ весьма широк. Чаще всего в рекреационных целях используют кофеин, табак, алкоголь, опиаты и кокаин. Реже применяются
другие психостимуляторы и галлюциногены, а также седативные, снотворные, транквилизирующие препараты. Известны случаи употребления в рекреационных целях и других веществ. В этой части термин «неправильное применение ЛП» пересекается с термином «злоупотребление ЛП».
Всемирная организация здравоохранения (ВОЗ) выделяет 5 категорий лекарственных медицинских ошибок: нерациональный выбор ЛП (drug prescribing error), ошибки отпуска/выдачи (dispensing) ЛП, ошибки производства, хранения и подготовки к использованию (preparation) ЛП, ошибки введения (administration) ЛП и мониторинга (monitoring) лекарственной терапии (таблица) [5].
В таблице для описания видов ошибочного применения ЛП использованы термины MedDRA (Medical Dictionary for Drug Regulatory Activities — Медицинский словарь для нормативно-правовой деятельности), кодирующие факт совершения ошибки. Кроме того, к медицинским ошибкам выбора/назначения относят нерациональное применение ЛП, неправильную постановку диагноза, приведшую к неверному выбору препарата для лечения; к ошибкам мониторинга — неиспользование предписанного диагностического обследования, неверную интерпретацию результатов обследования, непринятие мер после получения результатов, отклоняющихся от нормы [6].
Виды медицинских ошибок
Один и тот же вид ошибок применения ЛП может относиться к разным категориям, что определяется конкретной ситуацией. Так, ошибки, обусловленные схожим названием ЛП, могут происходить на этапах выбора ЛП, его отпуска, подготовки к использованию и введения.
Следует отметить, что сходство названий и упаковок разных лекарств является одной из частых причин применения неверного ЛП. Подобного рода ошибки нередко заканчиваются летальными исходами, а их стоимость оценивается в миллионы долларов в год [7]. По данным некоторых авторов, в США более 25% всех медицинских ошибок обусловлены путаницей из-за похожих наименований лекарств, а 33% ошибок связаны с применением неверного препарата из-за схожести оформления упаковок [8]. Еще в одной статье приводятся близкие цифры — 15-25% ошибочных назначений ЛП вызваны схожестью написания или произношения их названий [9]. Действительно, примеров похожих названий довольно много как среди международных непатентованных наименований (МНН), так и среди торговых названий (ТН) референтных и воспроизведенных препаратов.
13 июня 2011 г. FDA опубликовало предупреждение о высокой вероятности медицинских ошибок, связанных со случайным использованием препарата рисперидон (ТН риспердал) вместо препарата ропинирол (ТН реквип) и наоборот. Рисперидон относится к антипсихотическим лекарственным средствам и применяется для лечения шизофрении, биполярного нарушения, поведенческих расстройств при аутизме. Ропинирол является агонистом дофамина и используется в терапии болезни Паркинсона и синдрома беспокойных ног. Эксперты FDA рекомендовали фирмам-производителям референтных ЛП реквип (компания GlaxoSmithKline) и
риспердал (компания Johnson & Johnson) принять меры, уменьшающие возможность возникновения путаницы в названиях этих лекарств. Такие же действия были предприняты и в отношении дженериковых компаний, выпускающих препараты с МНН рисперидон и ропинирол. В частности, производителям было предложено изменить дизайн упаковок препаратов, так как в настоящее время они очень похожи, имеют одинаковый цвет фона и текста, в написании названий используется сходный размер шрифта. Кроме того, оба лекарственных средства выпускаются в одинаковой лекарственной форме (таблетки), имеют одинаковые дозировки (0,25; 0,5; 1,0; 2,0; 3,0 и 4,0 мг) и режим дозирования (1 или 2 раза в сутки). Также нельзя исключить, что эти препараты в аптеке могут храниться рядом друг с другом, если лекарства сортируют по их названиям в алфавитном порядке. Некоторые дженериковые компании выпускают оба препарата, что приводит к еще большей путанице [10].
Ошибки при применении лекарственных средств, как и другие проблемы, связанные с лекарственной терапией, необходимо выявлять и анализировать, так как это позволяет разрабатывать методы их предупреждения. В настоящее время случаи лекарственных медицинских ошибок в рамках системы фармаконадзора выявляют в ходе проведения фармакоэпидемио-логических проспективных и ретроспективных исследований и при анализе баз спонтанных сообщений (СС) о нежелательных реакциях (НР).
По ряду известных причин определить точную частоту медицинских ошибок при использовании ЛП вряд ли возможно. Проводить сравнение результатов разных исследований чрезвычайно трудно из-за существенных различий в используемых методах и составе изучаемых групп [11].
Согласно статистике Европейского медицинского агентства (European Medicines Agency, EMA), в Европе при оказании амбулаторной помощи частота ошибок составляет 7,5% на этапе выписки рецептов и 0,08% — на этапе отпуска препарата, в стационаре частота ошибок колеблется от 0,3 до 9,1% на этапе выбора и от 1,6 до 2,1% на этапах отпуска и введения ЛП [2].
С целью определения частоты и основных причин медицинских ошибок в Англии было проведено исследование PRACtICe, в котором был выполнен ретроспективный анализ правильности назначений ЛП пациентам врачами общей практики. В исследование было включено 1777 пациентов из 15 медицинских учреждений амбулаторного звена, период наблюдения составлял 12 мес. Всего было проанализировано 6048 пунктов из выданных врачами рецептов.
Клиническая фармакология
Ошибки в назначении ЛП или в плане ведения пациентов встречались у каждого 8-го больного, каждый 20-й ЛП был назначен неверно. Всего было выявлено 247 ошибок в назначении ЛП, 55 ошибок в ведении больных. Наиболее распространенными ошибками в назначении ЛП являлись неполная информация в рецепте (30,0%) (например, не указывалась дозировка препарата либо путь его введения), неправильный подбор дозы (17,8%) и режима дозирования (10,5%); 69,1% ошибок в последующем ведении пациентов были связаны с тем, что за больным не осуществлялось должное наблюдение и не проводился контроль необходимых показателей после начала лечения.
Абсолютное большинство выявленных медицинских ошибок, по оценкам экспертов, могли нанести лишь легкий или умеренный вред здоровью пациентов, однако в одном из каждых 550 рецептов содержались рекомендации, способные привести к тяжелым последствиям для больного. К таким ошибкам, например, относились случаи назначения ЛП при наличии документированной аллергии на этот препарат или другие препараты данной группы; отсутствие надлежащего контроля международного нормализованного отношения при длительном использовании варфарина; применение антибактериальных препаратов в дозах ниже рекомендованных (высокий риск неэффективного лечения инфекции и развития резистентных штаммов возбудителя); отсутствие четких показаний для назначения препаратов с очень высоким риском развития НР (иммунодепрессантов, наркотических анальгетиков и др.).
Факторами риска совершения ошибки являлись возраст пациента менее 15 лет или старше 64 лет и большое количество препаратов, назначаемых одному больному. Ошибки возникали преимущественно при лечении заболеваний сердечно-сосудистой системы, инфекционных заболеваний, болезней опорно-двигательного аппарата, глаз, ЛОР-органов и кожи. Неверные рекомендации также часто давались пациентам со злокачественными опухолями и другими заболеваниями, требующими иммуносупрессивной терапии. Количество совершаемых ошибок не зависело ни от ученой степени врача, ни от того, назначается лекарство на длительный срок либо для лечения острого состояния [12].
Ряд медицинских ошибок могут быть обусловлены неверной или неполной информацией о препаратах, которые реально получает больной. Так, согласно результатам разных исследований, при амбулаторном лечении в 26-87% случаев существовали различия между теми ЛП, ко-
торые принимает пациент, и теми, что записаны в его медицинской документации. В исследовании, проведенном в Австралии, было выявлено, что запись о назначении безрецептурных ЛП заносилась в медицинскую документацию только в 26% случаев [13]. В таких ситуациях увеличивается риск ошибок, связанных с неблагоприятными лекарственными взаимодействиями.
Значительное количество ошибок совершается в стационарах. Было выявлено, что примерно половина всех медицинских ошибок совершаются сразу после госпитализации пациента или при выписке из больницы [14]. Примерно в 30% случаев подобные ошибки потенциально могли нанести вред больному. Кроме того, медицинские ошибки существенно повышают стоимость лечения пациента и увеличивают сроки госпитализации [15]. Очевидно, что на госпитальном этапе возможны ошибки применения ЛП всех категорий. Ниже мы более подробно остановимся на ошибках, связанных с отсутствием адекватной коммуникации между врачом и пациентом, а также между работниками здравоохранения на разных этапах оказания медицинской помощи.
Недостаточно тщательный сбор анамнеза у пациента при поступлении в больницу, приводящий к тому, что в истории болезни отражается неполная информация о принимаемых им постоянно ЛП, является причиной по меньшей мере 27% медицинских ошибок при дальнейшем подборе терапии. Наиболее частая ошибка в таких случаях — отмена ЛП, который необходимо принимать регулярно. Примерно половина подобных ошибок не выявляются до тех пор, пока у больного не возникают негативные последствия.
Неполное отражение всей информации в истории болезни может приводить к резкому прерыванию подобранной ранее терапии, назначению неправильных схем лечения, а также существенно затрудняет выявление НР лекарственных средств. Если за время нахождения в стационаре подобные ошибки не были обнаружены и исправлены, то при выписке из больницы пациент может получить неверные рекомендации. Это создает опасность дублирования терапии, возникновения НР, обусловленных лекарственным взаимодействием, полной отмены ЛП, необходимого по жизненным показаниям.
Перевод больного из одного отделения в другое также связан с риском возникновения медицинских ошибок. По меньшей мере у каждого 6-го пациента при переводе в другое отделение, например из реанимации в общую палату отделения терапевтического профиля, изменяется ранее назначенная схема лечения. Следует также отметить, что пациенту могут назначать
лечение одновременно несколько врачей разных специальностей. Если при этом отсутствует хорошая коммуникация между докторами, то вероятность совершения медицинской ошибки существенно возрастает [15].
Медицинские ошибки при применении ЛП не всегда приводят к возникновению НР, однако в случае их развития некоторые НР могут нанести существенный вред здоровью пациента. При этом все НР лекарственных средств, возникшие в результате медицинской ошибки, считаются предотвратимыми [16].
По данным Норвежского совета по вопросам здравоохранения, в 2007 г. в 27% всех сообщений о НР лекарственных средств содержалась информация о медицинских ошибках, при этом за период с 2001 по 2007 г. 13% летальных случаев были обусловлены неверным назначением ЛП [17].
H. Hogan et al. провели ретроспективный анализ 1000 случаев смерти пациентов в 10 скоро-помощных больницах Англии, в результате которого установили, что 5,2% летальных исходов были потенциально предотвратимыми. Из них каждая 5-я смерть (21%) явилась следствием ошибок при назначении ЛП и инфузионных растворов [18].
Ошибки могут совершать медицинские работники любой квалификации, как начинающие, так и имеющие большой клинический опыт. С целью определения частоты медицинских ошибок, совершаемых молодыми докторами, опыт работы которых составлял 1-2 года, было проведено исследование EQUIP. Анализ включал 11 077 ошибок, выявленных в 19 стационарах северо-западных регионов Англии. Средняя частота всех ошибок составила 8,9 случая на 100 врачебных назначений. Чаще всего ошибки совершались при использовании обезболивающих средств, антибиотиков, бронходилататоров и антиангинальных препаратов. Наиболее распространенными были ошибки, связанные с неправильным подбором дозы ЛП [19].
В исследовании C.G. Bailey et al. на базе одного отдельно взятого стационара США изучали взаимосвязь между числом совершаемых ошибок и опытом работы медицинских сестер. Количество ошибок оказалось почти одинаковым у медсестер с разным профессиональным стажем. Чаще всего медсестры давали пациентам ЛП в неверное время. Второе место по частоте встречаемости занимали ошибки, касающиеся дозы вводимого препарата [20].
Проблема медицинских ошибок касается не только специалистов лечебных учреждений, но и сотрудников аптек. В закончившемся в 2010 г. исследовании PINCER было выявлено, что вме-
шательство фармацевтов и провизоров в процесс оценки правильности назначенной терапии способно предотвратить значительную часть медицинских ошибок, совершаемых на амбулаторном этапе. Тем не менее в настоящее время эта группа специалистов здравоохранения практически не участвует в контроле качества лечения больных, основная их роль заключается в подборе препаратов из наиболее подходящей пациенту ценовой категории. Большее внимание работники аптек уделяют экономическим вопросам, нежели безопасности лекарств. Безусловно, провизоры не имеют полной информации о пациенте, что значительно ограничивает их возможности в процессе анализа и проверки рецептов, однако более тесное сотрудничество и преемственность между лечащими врачами и персоналом аптек способны существенно снизить вероятность совершения медицинских ошибок [21].
Важным источником информации о медицинских ошибках при применении ЛП помимо клинических исследований является система СС о НР.
В Российской Федерации роль медицинских ошибок в развитии НР изучалась В.К. Лепахи-ным и соавт. при анализе СС, поступивших в Федеральный центр по изучению побочных действий лекарств за период с 1997 по 2000 г.
В результате анализа 565 сообщений было установлено, что доля лекарственных осложнений вследствие медицинских ошибок составила 27,4%. В 4,2% случаев медицинские ошибки привели к смерти больного.
Максимальное число ошибок (73,6%) было допущено врачами при назначении комбинированной терапии. В 20% случаев пациенты получали одновременно 12 ЛП, в 40,9% — 8 ЛП [22].
В странах-членах Европейского союза и в США законодательно закреплена необходимость сообщения о медицинских ошибках в органы фармаконадзора через систему СС [23, 24]. С 2000 по 2009 г. FDA получило свыше 95 000 сообщений о медицинских ошибках [24].
В России, согласно Федеральному закону от 12.04.2010 № 61-ФЗ (в редакции от 03.07.2016) «Об обращении лекарственных средств», «…Субъекты обращения лекарственных средств <…> обязаны сообщать в уполномоченный федеральный орган исполнительной власти о побочных действиях, нежелательных реакциях, серьезных нежелательных реакциях, непредвиденных нежелательных реакциях при применении лекарственных препаратов, об индивидуальной непереносимости, отсутствии эффективности лекарственных препаратов, а также об иных фактах и обстоятельствах, представляю-
Клиническая фармакология
щих угрозу жизни или здоровью человека <…> при применении лекарственных препаратов и выявленных на всех этапах обращения лекарственных препаратов в Российской Федерации и других государствах» (глава 13, статья 64, пункт 3) [25]. В частности, к таким фактам можно отнести и медицинские ошибки. Кроме того, в ПНПФ Евразийского экономического союза [4] имеются требования по информированию регу-ляторных органов о медицинских ошибках при применении лекарственных средств, схожие с правилами, принятыми в Евросоюзе. Спонтанные сообщения вносятся в национальную базу данных — подсистему «Фармаконадзор» автоматизированной информационной системы Рос-здравнадзора. При заполнении извещения в разделе «Описание нежелательной реакции» кроме термина, характеризующего выявленную НР, необходимо указать термин, кодирующий факт совершения медицинской ошибки.
За период с 2009 по 2016 г. в российскую базу данных поступило более 4000 сообщений о неверном использовании ЛП. При этом следует учитывать, что одним из известных недостатков метода СС является низкий показатель регистрации НР. Даже в странах с хорошо работающей системой сообщается в среднем лишь о 10% от всех выявляемых НР. Проблема «недосообщения» особенно актуальна для НР, обусловленных медицинскими ошибками. Частой причиной, по которой медицинские работники скрывают совершенные ошибки, является страх наказания. В некоторых случаях администрация лечебного учреждения запрещает оповещать соответствующие надзорные органы о фактах неверных действий медперсонала, так как частота ошибок служит одним из критериев оценки качества оказания медицинской помощи.
В таких случаях практическим врачам следует знать один из основных международных принципов метода СС: извещение о НР не может быть основанием для наказания и преследования врача (в частности, не может быть использовано в качестве доказательства при возникновении судебных исков в связи с врачебными ошибками). Также следует отметить, что количество медицинских ошибок зависит от многих факторов и не отражает в полной мере уровень профессионализма работников того или иного медицинского учреждения. Большое число сообщений об ошибках может быть обусловлено не только слабой подготовкой персонала поликлиники или больницы, но и хорошо налаженной системой выявления подобных случаев и репортирования о них в надлежащие инстанции. Малое количество сообщений может являться результатом как
наличия действенных программ по предотвращению ошибок, так и плохого контроля за работой медицинского персонала, вследствие чего такие инциденты не выявляются, а значит, не проводится работа по выяснению их причин и не разрабатываются меры по предупреждению повторных эпизодов [26].
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Заключение
Обобщая представленную информацию, можно выделить несколько групп факторов, определяющих вероятность совершения медицинской ошибки при применении лекарственных средств.
Со стороны врача — это уровень профессиональной подготовки, знания о ЛП и опыт их применения, осведомленность о возможных НР медикаментозной терапии, физическое здоровье и эмоциональное состояние доктора.
К характеристикам пациента следует отнести прежде всего особенности его личности, уровень образования, научную грамотность и наличие или отсутствие языкового барьера при общении с медицинским персоналом.
К совершению медицинских ошибок также могут предрасполагать плохая коммуникация между работниками здравоохранения на разных этапах оказания медицинской помощи и отсутствие адекватного контроля за деятельностью медицинских сестер во многих лечебных учреждениях.
Факторами рабочей обстановки являются загруженность персонала работой, ограничения по времени, которое отводится врачу на одного больного, и связанный с этим постоянный стресс. В большей степени этот пункт затрагивает пациентов с сочетанными патологиями, так как в условиях жесткого временного лимита доктор зачастую не успевает оценить возможность лекарственного взаимодействия либо пренебрегает необходимостью проводить перерасчет доз препаратов при наличии у больного почечной или печеночной недостаточности [12].
Для уменьшения частоты медицинских ошибок могут быть рекомендованы следующие меры.
Разработка клинических руководств и стандартов лечения по основным нозологиям, базирующихся на лучших результатах современной доказательной медицины.
Улучшение системы подготовки и усовершенствования специалистов, работающих на всех уровнях оказания медицинской помощи: администраторов лечебных учреждений, лечащих врачей, медицинских сестер, а также провизоров и фармацевтов.
Своевременное и полное предоставление медицинским и фармацевтическим работникам
необходимых сведений о возможных неблагоприятных эффектах ЛП. Мировая практика показала, что в данном направлении можно успешно использовать возможности компьютерных клинических систем, в частности обеспечивающих практических врачей быстрым доступом к соответствующим лекарственным инструкциям, калькуляторам для расчета доз ЛП в зависимости от возраста пациента, массы тела, функции почек и др., а также к информации о наиболее распространенных и важных неблагоприятных взаимодействиях ЛП.
Улучшение коммуникации между медицинскими работниками разных специальностей и на разных этапах оказания медицинской помощи.
Расширение в больницах и поликлиниках службы клинических фармакологов, что должно способствовать грамотному выявлению случаев медицинских ошибок и более полному предоставлению информации для дальнейшего ее учета и анализа в органы фармаконадзора.
Для профилактики ошибок, связанных с информацией на упаковке, необходимо четко следовать правилам по выбору названия нового ЛП и оформлению потребительской упаковки; в США хорошую эффективность показала внедренная электронная система выписывания рецептов [9, 27].
На сессии ЕМА, посвященной проблеме медицинских ошибок при применении ЛП, были обозначены основные направления дальнейшей деятельности органов фармаконадзора Европы по этому вопросу. Прежде всего во всех странах необходимо гармонизировать терминологию, касающуюся медицинских ошибок, повысить степень детализации терминов, которые используются в сообщениях о медицинских ошибках. Увеличение частоты репортирования о случаях медицинских ошибок и объединение всей информации в одну базу данных — еще одна серьезная задача. Эксперты ЕМА подчеркивают, что важно придерживаться принципа «ненаказуемости» в отношении всех лиц, фигурирующих в присланных сообщениях. Также рекомендуется расширить доступ к базе данных для всех заинтересованных сторон, включая представителей фарминдустрии, чтобы более быстро и эффективно выявлять сигналы по безопасности, связанные с медицинскими ошибками [16].
Следует отметить, что Российская Федерация наряду со всеми странами, в настоящее время входящими в Евразийский экономический союз, с 1998 г. является официальным участником международной программы ВОЗ по мониторингу безопасности лекарственных средств, поэтому многие аспекты деятельности по выявле-
нию, анализу и оценке безопасности ЛП в нашей стране проходят постоянный процесс гармонизации с международными стандартами, что относится и к проблеме медицинских ошибок.
В приказе Минздрава России от 13.02.2013 № 66 «Об утверждении Стратегии лекарственного обеспечения населения Российской Федерации на период до 2025 года и плана ее реализации» представлены основные направления развития службы фармаконадзора, которые включают дальнейшее совершенствование общероссийской базы данных о НР на лекарственные средства, оперативное информирование медицинских работников о выявленных побочных действиях и изменении профиля безопасности лекарств (посредством интернет-ресурсов, медицинских периодических изданий и т.д.) [28]. Эти положения приобретают особую актуальность в условиях проводимого реформирования отечественной фарминдустрии, которое предусматривает замещение импортных ЛП отечественными аналогами и разработку собственных оригинальных препаратов. Обеспечить безопасное их применение, в том числе за счет внедрения эффективных мер предупреждения медицинских ошибок, возможно только при эффективном функционировании национальной российской системы фармаконад-зора на всех уровнях, включая мотивированную и активную работу в этом направлении специалистов здравоохранения.
Список литературы
1. Holquist C. Medication errors: an FDA perspective. European Union Regulatory Workshop on Medication Errors, 2013. http://www.ema.europa.eu/docs/en_GB/document_library/ Presentation/2013/03/WC500139886.pdf Accessed December, 22, 2016.
2. Tackling medication errors: European Medicines Agency workshop calls for coordinated EU approach. Press release. 2013. http://www.ema.europa.eu/ema/index.jsp?curl=pa-ges/news_and_events/news/2013/03/news_detail_001729. jsp&mid=WC0b01ac058004d5c1 Accessed December, 22, 2016.
3. Jha A.K., Prasopa-Plaizier N., Larizgoitia I., Bates D.W.; Research Priority Setting Working Group of the WHO World Alliance for Patient Safety. Patient safety research: an overview of the global evidence. Qual Saf Health Care 2010; 19(1): 42-47.
4. Решение Совета Евразийской экономической комиссии от 03.11.2016 № 87 об «Утверждении Правил надлежащей практики фармаконадзора Евразийского экономического союза». Доступно по: http://www.pharmvestnik.ru/images/ files/823/eek87.pdf Ссылка активна на 22.12.2016.
5. Brosch S. Good practice: MedDRA coding of case reports resulting in harm. Session 2 Reporting. European Medicines Agency. Medication-errors workshop. London, 28 Febru-ary-1 March 2013. http://www.ema.europa.eu/docs/en_GB/ document_library/Presentation/2013/03/WC500139872.pdf Accessed December, 22, 2016.
6. Белоусов Ю.Б., Кукес В.Г., Лепахин В.К., Петров В.И. Клиническая фармакология. Национальное руководство. М.: ГЭОТАР-Медиа 2014; 976c.
7. Jeetu G., Girish Т. Prescription drug labeling medication errors: a big deal for pharmacists. J Young Pharm 2010; 2(1): 107-111.
8. Berman A. Reducing medication errors through naming, labeling, and packaging. J Med Syst 2004; 28(1): 9-29.
9. Аляутдин Р.Н., Переверзев А.П., Романов Б.К., Буня-тян Н.Д. К вопросу о влиянии названий и маркировки лекарственных средств на риск развития медицинских ошибок. Безопасность и риск фармакотерапии 2014; 3(4): 15-19.
10. FDA Drug Safety Communication: Medication errors resulting from confusion between risperidone (Risperdal) and ro-pinirole (Requip). http://www.fda.gov/Drugs/DrugSafety/ ucm258805.htm Accessed December, 22, 2016.
11. Gandhi T.K., Seger D.L., Bates D.W. Identifying drug safety issues: from research to practice. Int J Qual Health Care 2000; 12(1): 69-76.
12. Avery T., Barber N., Ghaleb M., Franclin D.B., Armstrong S., Crowe S., Dhillon S., Freyer A., Howard R., Pezzolesi C., Serumaga B., Swanwick G., Talabi O. Investigating the prevalence and causes of prescribing errors in general practice: ThePRACtICe Study (PRevalence And Causes of prescribing errors in general practiCe). A report for the General Medical Council. London, UK: General Medical Council; 2012; 227p.
13. Carney S.L. Medication accuracy and general practitioner referral letters. Intern Med J 2006; 36(2): 132-134.
14. Vira T., Colquhoun M., Etchells E. Reconcilable differences: correcting medication errors at hospital admission and discharge. Qual Saf Health Care 2006; 15(2): 122-126.
15. Duguid M. The importance of medication reconciliation for patients and practitioners. Aust Prescr 2012; 35(1): 15-19.
16. Medication-errors workshop. Workshop report. Tackling medication errors: European Medicines Agency workshop calls for coordinated EU approach. London, UK, 28 Febru-ary-1 March 2013. http://www.ema.europa.eu/docs/en_ GB/document_library/Report/2013/05/WC500143163.pdf Accessed December, 22, 2016.
17. Simonsen B.O., Johansson I., Daehlin G.K., Osvik L.M., Farup P.G. Medication knowledge, certainty, and risk of errors in health care: a cross-sectional study. BMC Health Serv Res 2011; 11: 175.
18. Hogan H., Healey F., Neale G., Thomson R., Vincent C., Black N. Preventable deaths due to problems in care in English acute hospitals: a retrospective case record review study. BMJ Qual Saf 2012; 21(9): 737-745.
19. Dornan T., Ashcroft D., Heathfield H., Lewis P., Miles J., Taylor D., Tully M., Waas V. An in depth investigation into causes of prescribing errors by foundation trainees in relation to their medical education. EQUIP Study. Final report. Manchester, 2009. http://www.gmc-uk.org/FINAL_Report_preva-lence_and_causes_of_prescribing_errors.pdf_28935150.pdf Accessed December, 22, 2016.
20. Bailey C.G., Engel B.S., Luescher J.N., Taylor M.L. Medication errors in relation to education and medication errors in re-
lation to years of nursing experience. This course was written or Dr. Maranah Sauter’s Nursing Resarch course. 2008; 3: 1-8. http://www.lagrange.edu/resources/pdf/citations/nursing/ medication%20errors.pdf Accessed December, 22, 2016.
21. Avery A.J., Rodgers S., Cantrill J.A., Armstrong S., Boyd M., Cresswell K., Eden M., Elliott R., Franklin M., Hippisley-Cox J., Howard R., Kendrick D., Morris C.J., Murray S.A., Prescott R.J., Putman K., Swanwick G., Tuer-sley L., Turner T., Vinogradova Y., Sheikh A. PINCER trial: a cluster randomised trial comparing the effectiveness and cost-effectiveness of a pharmacist-led IT based intervention with simple feedback in reducing rates of clinically important errors in medicines management in general practices. A report for the Department of Health Patient Safety Research Portfolio. February 2010. http://www.birmingham. ac.uk/Documents/college-mds/haps/projects/cfhep/psrp/ finalreports/PS024PINCERFinalReportOctober2010.pdf Accessed December, 22, 2016.
22. Лепахин В.К., Астахова А.В., Овчинникова Е.А., Овчинникова Л.К. Врачебные ошибки как причина осложнений лекарственной терапии. Качественная клиническая практика 2002; 1: 71-77.
23. European Medicines Agency; Heads of Medicines Agencies. Guideline on good pharmacovigilance practices (GVP) Module VI — Management and reporting of adverse reactions to medicinal products. 22 June 2012. http://www.ema.europa.eu/ docs/en_GB/document_library/Scientific_guideline/2012/06/ WC500129135.pdf Accessed December, 22, 2016.
24. FDA 101: Medication Errors. FDA Consumer Health Informa-tion/U.S. Food and Drug Administration. February 20, 2009. http://www.quantumunitsed.com/get-material.php?id=236 Accessed December, 22, 2016.
25. Федеральный закон от 12.04.2010 № 61-ФЗ «Об обращении лекарственных средств» (с изменениями на 03.07.2016; редакция, действующая с 15.07.2016). Доступно по: http:// paracels55.ru/_ld/0/68_61FZ12042010.pdf Ссылка активна на 22.12.2016.
26. Committee on Identifying and Preventing Medication Errors; Aspden P., Wolcott J.A., Bootman J.L., Cronenwett L.R., editors. Preventing medication errors: Quality Chasm series. Washington, DC: National Academies Press; 2007: 92-97.
27. Аляутдин Р.Н., Романов Б.К., Переверзев А.П., Буня-тян Н.Д. Электронная система выписывания рецептов и безопасность лекарственной терапии. Ведомости научного центра экспертизы средств медицинского применения 2014; 2: 30-33.
28. Приказ Минздрава России от 13.02.2013 № 66 (ред. от 07.04.2016) «Об утверждении Стратегии лекарственного обеспечения населения Российской Федерации на период до 2025 года и плана ее реализации». Доступно по: http:// www.consultant.ru/document/cons_doc_LAW_142725/ Ссылка активна на 22.12.2016.
Medication Errors in Clinical Practice
A.V. Kuzmina, I.L. Asetskaya, V.A. Polivanov, and S.K. Zyryanov
This article discusses the problem of medication errors in clinical practice. Modern classification and prevalence of medication errors at different levels of health care delivery are presented. The authors focus on the importance of informing regulatory authorities about all cases of adverse drug reactions caused by medication errors through spontaneous reporting. The authors discuss the main causes, risk factors and methods of prevention of medication errors.
Key words: medication errors, drugs, adverse reactions, pharmacovigilance, spontaneous reports.
-
Главная
-
Статьи
-
Простым языком
-
Популярные ошибки при постановке внутривенных уколов
лучшие специалисты в различных областях медицины
с опытом работы в городских клиниках и реанимациях
100% соблюдение мер предосторожности в период пандемии COVID’19
Мы соблюдаем все меры предосторожности во время работы:
- Весь наш персонал (медработники, врачи, консультанты) сдают анализы на наличие коронавируса;
- Персонал передвигается на служебных автомобилях;
- В не рабочее время все сотрудники соблюдают все меры предосторожности (использование масок, перчаток);
Врачебные ошибки как причина осложнений лекарственной терапии
Статьи
Опубликовано в журнале:
Качественная клиническая практика »» 1 / 2002 В.К. Лепахин*, А.В. Астахова, Е.А. Овчинникова, Л.К. Овчинникова
*Всемирная Организация Здравоохранения (ВОЗ)
Кафедра общей и клинической фармакологии Российского университета дружбы народов, Москва
Проблема осложнений лекарственной терапии становится все более актуальной во всем мире. Это связано прежде всего с внедрением в медицинскую практику большого числа фармакологических препаратов, обладающих высокой биологической активностью, сенсибилизацией населения к биологическим и химическим веществам, нерациональным использованием лекарств, медицинскими ошибками и применением не качественных и фальсифицированных препаратов.
Результаты проведенных за последние годы фармакоэпидемиологических исследований позволяют говорить о том, что недооценка и запоздалое решение этой проблемы чреваты развитием самых серьезных последствий [1, 2].
Масштаб проблемы
В специально проведенных исследованиях было показано, что тяжелые, подчас необратимые осложнения в результате лекарственной терапии развиваются у миллионов людей. Количество летальных исходов, связанных с применением лекарств, исчисляется сотнями тысяч. Только в США ежегодно госпитализируется от 3,5 до 8,8 млн. больных и погибает 100-200 тыс. пациентов вследствие развития неблагоприятных побочных реакций, связанных с применением лекарств [3]. Как вы думаете, в России эта цифра меньше?
Результаты мета-анализа 39 перспективных исследований, проведенных в США в период с 1966 по 1996 гг., показали, что серьезные неблагоприятные побочные реакции возникали в среднем в 6,7% случаев, а летальные осложнения имели место у 0,32% всех госпитализированных больных. Осложнения лекарственной терапии заняли 4-6-е место среди причин смертности после сердечно-сосудистых, онкологических, бронхо-легочных заболеваний и травм [2].
Подобное положение отмечается и в других развитых странах. Так, во Франции в 1997 г. около 10% всех госпитализированных составляли больные с побочными реакциями. Осложнения лекарственной терапии возникли у 1317650 пациентов, из них в 33% случаев — серьезные и в 1,4% — летальные [4]. Неблагоприятные побочные реакции явились причиной госпитализации 5,8% больных в Германии [5].
Согласно данным Pirmohamed и et аl. [6], 5% госпитализаций связаны с лекарственными осложнениями, неблагоприятные побочные реакции возникают у 10-20% госпитализированных больных, осложнения лекарственного генеза стали причиной летальных исходов в 0,1% случаев (для сравнения: летальные исходы в результате хирургических вмешательств наблюдаются в 0,01% случаев).
Неблагоприятные побочные реакции — это не только серьезная медицинская, социальная, но и экономическая проблема.
Экономические затраты, связанные с лекарственными осложнениями, составляют в США около 76,6 млрд. долл. в год [3]. Общие годовые затраты только на лечение предотвратимых осложнений фармакотерапии в США колеблются от 17 до 29 млн. долл.
В Великобритании ежегодно расходуется около 4 млрд. долл. в связи с увеличением продолжительности пребывания в стационарах больных из-за возникших неблагоприятных побочных эффектов лекарств [7].
По данным исследования Moore et аl. (1998), затраты, связанные с побочными реакциями, составляют в разных странах от 5,5 до 17% общего бюджета больниц 181.
Зарубежный опыт изучения проблемы побочного действия лекарств свидетельствует о том, что многие лекарственные осложнения являются следствием медицинских ошибок.
Современное состояние проблемы медицинских ошибок
Неблагоприятные побочные реакции лекарственных препаратов вследствие нерационального применения и врачебных ошибок — это только один из наиболее часто встречающихся видов медицинских ошибок. К медицинским ошибкам относят также:
- неправильную постановку диагноза, приведшую к неверному выбору препарата для лечения
- неиспользование предписанного диагностического обследования;
- неверную интерпретацию результатов обследования;
- непринятие мер после получения результатов, отклоняющихся от нормы;
- использование неисправного медицинского оборудования;
- осложнения при переливании крови;
- невыполнение других медицинских предписаний.
Проблема медицинских ошибок не нова, однако в прошлом на нее не обращали должного внимания. Первые работы, посвященные описанию и изучению проблемы медицинских ошибок, стали появляться в 90-е гг. [9]. Одно из первых значимых исследований этого вопроса было организовано в США Агентством по исследованиям и качеству в здравоохранении и проведено Институтом медицины [10].
По завершении данного исследования в ноябре 1999 г. был составлен отчет, озаглавленный: «Человеку свойственно ошибаться: повышение безопасности в здравоохранении» [11]. В отчете отмечалось, что в результате медицинских ошибок в больницах США ежегодно умирает от 44 000 до 98 000 человек. Это больше, чем смертность в результате автомобильных аварий (43 458), рака молочной железы (42297) или СПИДа (16516).
Согласно полученным данным, только от ошибок, связанных с неправильным применением лекарств, ежегодно погибает 7000 человек; это на 16% больше, чем смертность в результате производственного травматизма [11].
С медицинскими ошибками связаны огромные финансовые издержки. В отчете Института медицины отмечается, что медицинские ошибки обходятся США примерно в 37,7 млрд. долл. в год, причем из них около 17 млрд. долл. связаны с расходами, которые можно было предотвратить. Приблизительно половины этих средств расходуется на лечение последствий предотвратимых медицинских ошибок [11].
Реакция на полученные Институтом медицины данные последовала со стороны руководства страны на самом высоком уровне уже в декабре 1999 г. Президент США Билл Клинтон Исполнительным распоряжением создал Межведомственную рабочую группу по координации качества в здравоохранении и потребовал от нее представить ему в течение 60 дней рекомендации, направленные на повышение степени безопасности больных. Разработанные Президентской комиссией рекомендации были выпущены Белым Домом 22 февраля 2000 г. [12].
Вслед за этим многие страны, включая Канаду, Нидерланды, Новую Зеландию, Швецию и другие, начали специальные национальные программы по исследованию качества оказания медицинской помощи и безопасности пациентов.
Департамент здравоохранения Великобритании в докладе за 2000 г. отметил, что неблагоприятные последствия медицинских вмешательств составили 850 тыс. случаев и явились причиной 10% всех госпитализаций [7].
Исследование качества медицинской помощи в Австралии в 1995 г. показало, что неблагоприятные побочные эффекты имели место у 16,6% госпитализированных больных [13].
Учитывая глобальный характер проблемы медицинских ошибок. Исполнительный комитет Всемирной Организации Здравоохранения (ВОЗ) в январе 2002 г. рассмотрел специальную резолюцию «Качество здравоохранения и безопасность больных» и утвердил Стратегию по повышению безопасности больных, в которой наметил основные меры по улучшению качества оказания медицинской помощи населению [14].
В резолюции Исполнительного комитета ВОЗ отмечается, что, «несмотря на возрастающий интерес к проблеме безопасности больных, в мире еще нет осознания чрезвычайной важности проблемы неблагоприятных побочных реакций». В основном это связано с недостаточностью специальных исследований и фактических данных поданному вопросу.
ВОЗ призывает страны к более активному международному сотрудничеству в этой области.
Ошибки врачей при фармакотерапии
Проблема медицинских ошибок вообще и врачебных ошибок при лекарственной терапии в частности до настоящего времени в России практически не изучалась. Медицинские работники и руководители лечебно-профилактических учреждений стараются избегать обсуждения данной темы; она редко находит отражение на страницах медицинской печати. Между тем, врядли будет преувеличением сказать, что эта проблема актуальна и для нашей страны.
К числу врачебных ошибок, как составляющей медицинских ошибок относят все случаи, связанные с использованием лекарственных препаратов с нарушениями инструкции по медицинскому применению [15].
По данным Classen et аl. [1], полученным при активном мониторинге использования лекарств в стационаре, среди типов врачебных ошибок в медицинской практике лидирующими являются ошибки выбора врачом лекарственного препарата и его дозы. Такого типа ошибки составили 56%. Второе место заняли врачебные ошибки, связанные с некорректным изменением дозы и длительностью применения лекарственных средств — 34%. Наделю неблагоприятных побочных эффектов из-за ошибок, допущенных средним медицинским персоналом и фармацевтическими работниками больничной аптеки, приходилось 10% неблагоприятных побочных эффектов.
Неблагоприятные побочные реакции, возникающие в результате врачебных ошибок, являются потенциально предотвратимыми, поскольку их можно избежать при рациональном использовании лекарственных средств.
Основу профилактики неблагоприятных побочных эффектов лекарственных препаратов, в том числе связанных с врачебными ошибками, составляет их выявление, последующий анализ и разработка предложений по решению проблемы. Решения указанных задач возложено на организованные в большинстве стран мира специальные службы контроля безопасности лекарств (фармаконадзора).
Службы контроля безопасности лекарств.
После «талидомидовой трагедии» в 60-е гг. в разных странах стали создаваться специальные службы фармаконадзора с целью выявления и профилактики осложнений лекарственной терапии. Основу этих служб составляли национальные центры по изучению побочного действия лекарств. В 1969 г. в Советском Союзе был организован Всесоюзный центр по изучению побочного действия лекарств Минздрава СССР, выполняющий весьма важные функции по выявлению, анализу и систематизации сообщений о побочных реакциях, подготовке предложений для Минздрава СССР об ограничении или запрещении применения отдельных препаратов, а также по предоставлению медицинским и фармацевтическим работникам информации по вопросам безопасности лекарственных средств и профилактики возникновения лекарственных осложнений.
После распада СССР в течение 6 лет в России не было национального центра по контролю безопасности лекарств. Часть функций центра в течение указанного времени выполнял Фонд по изучению эффективности и безопасности лекарств, организованный на базе кафедры общей и клинической фармакологии Российского Университета дружбы народов, основным научным направлением которой является изучение вопросов безопасности лекарств и их рационального применения.
В 1997 г., благодаря усилиям сотрудников кафедры общей и клинической фармакологии РУДН, Минздрав России создал на ее базе Федеральный центр по изучению побочных действий лекарств. Центр организовал и возглавил работу по созданию в России службы фармаконадзора, основными задачами которой являются выявление неблагоприятных побочных реакций, разработка предложений по их профилактике и обеспечение медицинской общественности соответствующей информацией [16].
За короткий срок на территории Российской Федерации было создано несколько региональных центров по изучению побочных действий лекарств. Эти центры являются первичным звеном в процессе сбора и оценки сообщений о побочных реакциях лекарств, а также распространения информации о возможных осложнениях лекарственной терапии. В настоящее время в различных регионах России действует 29 таких центров.
Работа Федерального центра получила высокую оценку Всемирной Организации Здравоохранения (ВОЗ) и в конце 1997 г. Россия была принята в качестве полноправного члена в Программу ВОЗ по международному мониторингу лекарств.
В результате последующей реорганизации с 1999 г. функции Федерального центра выполняет отдел токсикологии и изучения побочных действий лекарств Института доклинической и клинической экспертизы лекарств Научного центра экспертизы и государственного контроля лекарственных средств Минздрава РФ.
Юридические основы контроля безопасности лекарств в нашей стране были заложены в «Законе о лекарственных средствах», принятом в 1998 г. В ст. 41 Закона указывается, что «субъекты обращения лекарственных средств обязаны сообщать федеральному органу исполнительной власти в сфере здравоохранения, органам исполнительной власти субъектов Российской Федерации в сфере здравоохранения, федеральному органу контроля качества лекарственных средств и территориальным органам контроля качества лекарственных средств обо всех случаях побочных действий и об особенностях взаимодействия лекарств с другими лекарственными препаратами, которые не соответствуют сведениям о лекарственных средствах, содержащимся в инструкциях по их применению».
Сообщения, поступающие в виде заполненных индивидуальных карт учета НПР, подвергаются всестороннему анализу и заносятся в специальную базу данных [17].
Результаты анализа сообщений о НПР в России
С целью выяснения роли врачебных ошибок в возникновении неблагоприятных побочных реакций был проведен анализ спонтанных сообщений, поступивших в Центр за 1997-2000 гг.
В результате анализа 565 сообщений было установлено, что на долю сведений о лекарственных осложнениях вследствие врачебных ошибок приходилось 27,4%.
Выявлены следующие типы врачебных ошибок (рис. 1):
- непереносимость лекарственного препарата в прошлом;
- неоправданный выбор лекарственного средства, в том числе в результате их назначения при наличии противопоказаний к применению;
- ошибки дозирования препарата, включающие передозировку в случае назначения одного и того же препарата под разными названиями, либо превышения суточной дозы в условиях монотерапии;
- одновременное применение двух и более препаратов одной группы;
- одновременное применение двух и более препаратов разных групп без учета их взаимодействия.
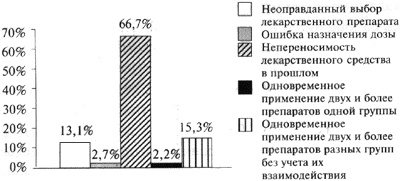
Рисунок 1. Распределение сообщений по группам в зависимости от типа врачебных ошибок
Неоправданный выбор лекарственных средств, связанный с игнорированием противопоказаний к применению, — второй по частоте тип врачебных ошибок.
Меньшая часть ошибок-связана с передозировкоП при назначении одного и того же препарата под разными фирменными наименованиями.
Максимальное число ошибок (73,6%) былодопуще но врачами при комбинированной терапии. Это подтверждают данные литературы, согласно которым риск лекарственных осложнений возрастает пропорционально увеличению числа одновременно назначаемых препаратов. Например, при одновременном применении 2-4 лекарств риск развития побочных реакций увеличивается до 4%, 15-20 лекарственных препаратов — до 54% [18].
Анализ сообщений в данном исследовании показал, что 20% из них содержали сведения о том, что больные получали 12 лекарственных препаратов одномоментно, 40,9% — 8 лекарственных средств.
В условиях монотерапии чаще всего причиной возникновения неблагоприятных побочных эффектов в результате ошибок врачей были противомикробные (в основном антибиотики разных групп), нестероидные противовоспалительные, сердечно-сосудистые и местно-анестезирующие лекарственные средства.
Наиболее частыми нерациональными комбинациями лекарственных средств являлись:
- применение двух и более нестероидных противовоспалительных средств на фоне гастрита и язвенной болезни, что приводило к обострению хронической патологии и/или развитию желудочно-кишечных кровотечений;
- комбинации антибиотиков группы аминогликозидов и других нефротоксических средств (например, цефалоспоринов) с развитием острой почечной недостаточности;
- назначение комбинации ЛС, обладающих раздражающим действием на слизистую желудочно-кишечного тракта (например, аспирина, агапурина и эскузана);
- использование комбинации препаратов, способных вызывать агранулоцитоз (например, левомицетин и фенилбутазон).
Из числа спонтанных сообщений с информацией о развитии неблагоприятных побочных реакций вследствие ошибок врачей 78,7% составили сообщения о серьезных лекарственных осложнениях, из которых 4,2% закончились летально.
Сравнительный анализ числа серьезных побочных реакций, возникших в связи с врачебными ошибками, и в остальных случаях (в которых ошибок врачей не было) выявил большую встречаемость их в прецедентах несоблюдения рекомендаций инструкций по медицинскому использованию лекарств (рис. 2).
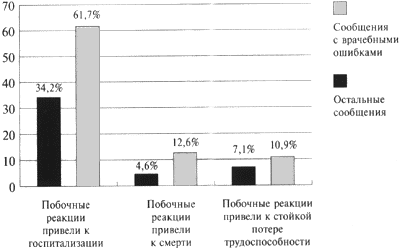
Рисунок 2. Распределение сообщений о серьезных побочных реакциях лекарств, возникших в результате врачебных ошибок и в других случаях
К категории серьезных неблагоприятных реакций, согласно принятой ВОЗ терминологии, относятся реакции, которые приводят к летальным исходам, представляют угрозу для жизни, приводят к госпитализации больных или удлиняют ее сроки, тератогенные и канцерогенные эффекты лекарственных средств.
Выявленные серьезные лекарственные осложнения вследствие ошибок врачей клинически проявлялись:
- аллергическими реакциями (22,4% числа врачебных ошибок), включавшими анафилактические шоки, синдромы Стивенса-Джонсона и Лайелла, отеки Квинке, бронхоспазмы и различные виды сыпи;
- сердечно-сосудистыми реакциями (12,0% от чиcла сообщений с врачебными ошибками) в виде коллапса, преходящей ишемии и инфаркта миокарда, аритмий, асистолий, изменений артериального давления, тромбофлебитов, и острого отека мозга;
- нарушениями деятельности ЦНС (2,7% числа сообщений с ошибками врачей) — судороги, галлюцинации, острый психоз, дискоординация движений;
- поражениями желудочно-кишечного тракта (7,7% числа сообщений с врачебными ошибками) в виде обострения хронического гастрита, желудочно-кишечных кровотечений, обострений язвенной болезни желудка, и профузной диареи;
- нарушениями системы кроветворения и гемостаза (7,1% числа сообщений с ошибками врачей): геморрагический синдром, гипохромная анемия и внутренние кровотечения, панцитопения и агранулоцитоз, гипохромная анемия;
- поражениями почек (2,2% числа сообщений с врачебными ошибками) в виде острой почечной недостаточности;
- снижением слуха и остроты зрения (1,1 и 0,6% случаев количества сообщений с ошибками врачей соответственно);
- поражениями печени (4,4% числа сообщений с врачебными ошибками), проявлявшимися гепатотоксическими реакциями и гепатитами;
- прочими осложнениями (18,6% случаев количества сообщений с ошибками врачей), например маточными кровотечениями, некрозом слизистой ротовой полости, синдромом Рея, иммуноденрессантными реакциями, которые явились причиной развития сепсиса, рецидивирующего фурункулеза и абсцесса корня языка и др.
Среди лекарств, вызвавших анафилактический шок. были препараты разных групп, однако на долю местно-анестезирующих средств приходилось большее число сообщений, затем следовали антибактериальные, НПВС и комбинированные препараты.
Обращает на себя внимание нерациональное использование антибиотиков и прежде всего аминогликозидной группы (гентамицина, канамицина, амикацина), которые применялись у больных с наличием противопоказаний, без учета неблагоприятных последствий взаимодействия. В результате у больных развивались острая почечная недостаточность и нефриты.
Приведем некоторые клинические примеры врачебных ошибок.
Случай 1. Больная Ш., 71 года, находясь в стационаре с диагнозом «пневмония», получала комбинированную лекарственную терапию, включающую гентамицин в разовой дозе 80 мг 3 раза в сутки по поводу пневмонии, эуфиллин по 200 мг трижды в сутки, фуросемид по 40 мг в день для коррекции артериального давления (страдает гипертонической болезнью). Через 10 дней после начала терапии развилась острая почечная недостаточность с летальным исходом. В анамнезе — хронический пиелонефрит, гипертоническая болезнь.
В данном случае имеет место врачебная ошибка, так как не был принят во внимание факт повышения нефротоксичности гентамицина при одновременном применении этого препарата с фуросемидом у больной с факторами риска — старческий возраст и хронический пиелонефрит в анамнезе. Информация о взаимодействии препаратов содержится в соответствующих разделах инструкции по их применению.
Случай 2. Больному С., 57 лет, в плановом порядке была проведена эндоскопическая холецистэктомия. В послеоперационном периоде назначена комбинированная лекарственная терапия, включающая: гепарин по 5000 ЕД 4 раза в сутки, фраксипарин (надропарин кальций) по 300 ЕД один раз в сутки подкожно, ципрофлоксацин по 200 мг дважды в сутки, цефантрал (цефотаксим) по 1 г 2 раза в сутки, рибоксин (инозин) по 10 мг 3 раза в день внутривенно. Спустя двое суток состояние больного осложнилось кровотечением из ложа желчного пузыря (тромбоциты — 68 х 109/л, время свертывания цельной крови — 44 мин). Проведена релапаротомия. После операции больной находился в коме в течение недели с признаками прогрессирующей пневмонии и отека мозга. Смерть наступила спустя 15 сут после проведенной плановой операции. Из анамнеза известно, что 6 лет назад пациенту была произведена операция по поводу сложного порока сердца и в течение последних 6 лет он постоянно получал терапию антикоагулянтом непрямого действия — фенилином (фениндоин) по 0,03 2 раза в сутки.
В данном случае возникшее у больного кровотечение с последующим летальным исходом могло быть результатом того, что не было принято во внимание несколько факторов риска развития кровотечения:
- не учтен прием пациентом в течение длительного времени антикоагулянтного препарата длительного действия, способного вызывать кровотечение; на фоне терапии фенилином больному в послеоперационном периоде назначена терапия прямыми антикоагулянтами гепарином и фраксипарином;
- не учтено, что все цефалоспорины могут вызывать гипопрoтромбинемию за счет влияния на протромбиновое время и торможения синтеза витамина К, что может приводить к кровотечениям и кровоизлияниям. Именно с этим связаны рекомендации проводить определение протромбинового времени у больных, получающих препараты данной группы, и назначать витамин К для коррекции гипопротромбинемии. Пожилые и ослабленные пациенты, а также больные с дефицитом витамина К составляют особую группу риска;
- не учтено взаимодействие цефотаксима с гепарином. В результате одновременное применение нескольких препаратов, влияющих на свертывающую систему крови, привело к фатальному исходу.
Случай 3. Ребенку 2-месячного возраста назначен фуразолидон (по 1/4 таблетки — доза не указана — 3 раза в день) для лечения дисбактериоза, который, как отмечал педиатр, проявлялся жидким стулом (без патологических примесей). Через 5 дней от начала лечения препаратом у ребенка выявлены желтушность кожных покровов, повышение уровня ферментов печени.
Ребенок поступил в стационар для исключения врожденного гепатита. При УЗИ обнаружено увеличение печени (в динамике +1 см; +1,5 см; +2 см). Эхоструктура однородна. Показатели функции печени: в 2 раза повышение содержания АЛТ, диспротеинемия, билирубин — 25,1 мкмоль/л (за счет непрямого билирубина).
Из анамнеза известно, что в течение 1 мес после рождения у ребенка отмечалась желтушность кожных покровов, ему были назначены активированный уголь и сульфат магния перорально. Затем в связи с появлением жидкого стула участковый врач назначил фуразолидон для коррекции кишечных нарушений.
В результате отмены препарата и проведенного лечения липоевой кислотой, витамином Е, сорбитом, димедролом состояние ребенка нормализовалось, и показатели функции печени пришли к норме. Диагноз врожденного гепатита был отвергнут.
Анализ данного случая позволяет предположить, что поражение печени было вызвано фуразолидоном. В пользу лекарственного происхождения осложнения свидетельствовали улучшение состояния и регресс симптомов после отмены препарата. Известно, что фуразолидон является высокотоксичным препаратом, способным поражать многие органы, в том числе и печень. Обращает на себя внимание то, что препарат назначен для лечения дисбактериоза — заболевания, которого нег в перечне показаний к назначению фуразолидона.
У ребенка появился жидкий стул без патологических примесей. Нельзя исключить, что причиной его возникновения был сульфат магния, который обладает слабительными свойствами. Остается неясным, на каком основании поставлен диагноз «дисбактериоз» и почему для его коррекции выбран фуразолидон.
В данном случае не было учтено и то, что фуразолидон не рекомендуется применять у детей до 1 месяца из-за риска развития гемолитической анемии вследствие недостаточного развития ферментных систем у таких детей.
И хотя препарат был назначен ребенку двух месяцев, нельзя исключить наличия у него ферментной недостаточности, так как у больного отмечались признаки отягощенного анамнеза, что могло способствовать развитию данного осложнения.
Таким образом, результаты проведенного исследования свидетельствуютотом, что проблема НПР в результате ошибок врачей весьма актуальна для практического здравоохранения России. Примерно треть всех лекарственных осложнений можно считать ятрогенными, причем большинство из них является серьезными, требующими госпитализации или ее продления, приводящими к стойкой потере или снижению трудоспособности (инвалидности), представляющие угрозу для жизни и даже приведшие к смерти больных.
Если учесть тот факт, что сообщаемость о случаях возникновения НПРв нашей стране чрезвычайно мала и значительно уступает таковой в странах с развитой системой контроля безопасности лекарств (число сообщений на численность населения), то правомерно предположить, что мы имеем гораздо большее количество лекарственных осложнений, в том числе и связанных с ошибками врачей.
Основные направления в решении проблемы профилактики осложнений лекарственной терапии, связанных с врачебными ошибками
Анализ специальных исследований, посвященных вопросу изучения медицинских ошибок вообще и ошибок врачей в назначении лекарственных средств в частности, свидетельствует о том, что в их основе лежат недостатки системы подготовки и усовершенствования медицинских кадров в области фармакотерапии, несвоевременное и недостаточное предоставление медицинским и фармацевтическим работникам необходимой информации о возможных неблагоприятных побочных эффектах медикаментов, а также недостатки в организации и функционировании систем контроля безопасности лекарств [14, 15, 19].
Результаты проведенной нами работы позволяют предположить, что в основном те же причины определяют осложнения фармакотерапии и в нашей стране.
Для решения проблемы осложнений фармакотерапии вследствие врачебных ошибок нам представляется целесообразным предложить следующие три основные направления:
1. Совершенствование преподавания фармакологии и клинической фармакологии в медицинских институтах (академиях, университетах) и институтах (академиях) усовершенствования врачей. При этом необходимо не только совершенствование соответствующих программ, но и методических приемов обучения. Студент и врач должны не только получить определенные знания. но и научиться ориентироваться в огромном числе поступающих на фармацевтический рыноклекарственных препаратов с тем, чтобы уметь рационально выбрать и грамотно назначать лекарство конкре гному больному.
2. Предоставление медицинским и фармацевтическим работникам здравоохранения объективной независимой информации о возможных неблагоприятных реакциях на лекарственные средства, включая сведения о взаимодействии лекарств друг с другом и с биологически активными веществами.
3. Совершенствование системы контроля безопасности лекарств как на федеральном и региональном уровнях, так и непосредственно влечебно-профилактических учреждениях. При этом весьма важным является наряду с использованием метода спонтанных сообщений внедрение в практику таких современных методов выявления неблагоприятных побочных эффектов лекарственных средств, как активный мониторинг, анализ реестров и баз данных, содержащих сведения о заболеваемости и смертности, анализ зависимости осложнений фармакотерапии от потребления лекарств.
В заключение необходимо отметить, что в изучении ятрогенных осложнений лекарственной терапии и их профилактике ведущую роль должны играть медицинские и фармацевтические работники практического здравоохранения. Ни в коем случае нельзя «загонять» проблему ошибок при фармакотерапии вглубь и прятать ее.
Практика и отдельные исследования показали, что именно боязнь обвинения в некомпетентности и возможного наказания больше всего препятствуют активному участию в этой работе большинства специалистов [20]. В связи с этим на всех уровнях системы здравоохранения должна быть создана деловая доброжелательная атмосфера экспертизы сообщений об осложнениях лекарственной терапии с целью выявления наиболее типичных ошибок, причин их возникновения и разработки мер их предотвращения, а не с целью наказания за прошлые ошибки.
Участие врачей, медицинских сестер, провизоров и фармацевтов в этой работе является их гражданским и профессиональным долгом и в конечном итоге может спасти жизнь и сохранить здоровье тысячам людей. Не случайно в «Этическом кодексе врача», одобренном на II Пироговском съезде, сказано, что сообщение о побочных действиях лекарств является профессиональным долгом медицинского работника.
Abstract
The problem of adverse drug events is very actual problem I at present. Its prevalence causes deep concernment in practitioners and patients. The popularization of spontaneous messages method is the first attempt in this course. Besides that it is impossible to solve the problem of medical mistakes without medical society involvement. That is why this problem requires a big attention and the specialist’s employment. One of the main factors is the practitioner’s activity in the accounts of adverse drug effects and medical mistakes. Only such information might be the base of recommendations for medical workers and can prevent ialrogenic drug complications.
Литература:
1. Quality of Health Care in America Committee. The Institute of Medicine Report on Medical Errors: Misunderstanding Can Do Harm. Med. Gen. Med., September 19, 2000.
2. Seeger J.D., Kong S.X., Schumock G. T. Characteristics associated with ability to prevent adverse-drug reactions in hospitalized patients. Pharmacotherapy, 1998, Nov-Dec, 18(6), 1284-1289.
3. Johnson J.A., Bootman J.L. Drug-related morbidity and mortality. A cost-of-illness model // J. Arch. Intern. Med., 1995, Oct. 9; 155 (18), 1949-1956.
4. Imbs J.L., Pouyanne P., Haramburu F. et al. Jatrogenic medication: estimation of its prevalence in French public hospitals. Regional Centers ol Pharmacuvigiaincc. Therapie 1999; 54 (1), 21-27.
5. Muehlberger N., Schneeweis S., Hasford J. ADRs Monitoringt Pharmacoepidemiology and drug safety, 1997, 6, Suppl.3, 71-77.
6. Pirmohamed U., Breskenridge A.M., Kiteringham N.R. et al. Adverse drug reactions. BMJ, 1998, 316, 1295-1298.
7. UK Department of Health. An organization with a memory. 2000, December.
8. Moore N.D., Lecaintre D., Noblet C. et al. Frequency and cost of serious adverse drug reactions in a department of general medicine. Br. J. Clin. Pharmacol. 1998, 45 (3), 301-308.
9. Leape L., Brennan Т., Laird N. etal. The nature of adverse events in hospitalized patients: Results of the Harvard Medical Practice Study. New Engl. // J. Med., 1991, 324, 377-384.
10. Billings С. Incident reporting systems in medicine and experience with the aviation safety reporting systems. A Tale of Two Stories: (contrasting Views of Patient Safety. National Patient Safety Foundation, American Medical Association, Chicago Illinois, 1998.
11. Olsen P.M., Lorentzen H., Thomsen K., Fogtmann A. Medication errors in a pediatric department. Ugeskr. Laeger. 1997, Apr 14, 159 (16), 2392-2395.
12. Adverse Drug Events. Substantial problem but magnitude uncertain. US General Accounting Office. 2000, February, 1-12.
13. Wllson R., Runciman W., Gibberd R. et al. The quality in Australian health care study. Med. J. Aust., 1995, 163, 458-471.
14. Quality of Care Patient Safety. WHO, 2002, Resolution EB, 109, 16.
15. Thomas P., Lombardi D. Closing the Loop — Implementing Quality Improvement Processes and Advances in Technology to Decrease Medication Errors. FASHP.
16. Астахова A.B., Лепахин В.К. Проблемы безопасности лекарственных средств в России // Фармацевтический мир, 1997, №2, 10-12.
17. V Российский национальный конгресс «Человек и лекарство» // Безопасность лекарств. 1998, № 2, с. 14-15.
18. Истратов С.Ю., Брайцева Е.В., Вартанян И.Р. Взаимодействие лекарственных средств // Новая аптека, 2000, № 9, с. 34-38.
19. Vincent С., Knox E. Clinical risk modification, quality, and patient safety: interrelationships, problems, and future potential. Best. Pract. Benchmarking. Healthc. 1997, Nov-Dec, 2(6), 221-226.
20. Williams D., Kelly A., Feely J. Drug interactions avoided a useful indicator of good prescribing practice. Br. J. Clin. Pharmacol. 2000, Apr. 49(4), 369-372.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
„Человеку свойственно ошибаться, но также свойственно искать решения, находить новые альтернативы и добиваться поставленных задач“

Введение
Ошибки применения лекарственных средств определяются как любое предотвратимое событие, которое может привести к неправильному использованию лекарств или причинить вред пациенту при лечении, контролируемом медицинским персоналом или самим пациентом ⁴. Ошибки применения лекарств могут быть классифицированы с учетом типов нарушений:
- неправильно выбранный пациент;
- неправильные дозировка препарата, скорость инфузии, способ введения;
- не соответствующий лекарственный препарат.
Ошибка применения лекарств может случиться на любом этапе — от назначения врача до пути введения препарата ³. Ошибки могут произойти при применении любого препарата, однако химиотерапевтические препараты особенно опасны: из-за узких терапевтических показаний, потенциальной токсичности даже в терапевтических дозах, а также из-за сложных схем лечения и уязвимости онкологических пациентов ⁶.
Больше информации
Исследования показали, что на ошибки применения лекарств приходится значительный процент, если не большинство, как общих медицинских ошибок, так и несчастных случаев, приводящих к смертности. Таким образом, ошибки применения лекарств являются важной подгруппой медицинских ошибок, что обусловлено их частотой, вероятностью значительного вреда для пациентов, а также возможностью предотвращения ⁶. Исследование показало, что противоопухолевые препараты были второй по частоте причиной фатальных ошибок применения лекарств ¹⁰. Противоопухолевые препараты вошли в класс средств, которые чаще всего связаны с ошибками применения, следующими после антибактериальных препаратов ⁷.
Из всех зарегистрированных ошибок применения лекарств в химиотерапии 39 % составили ошибки, связанные с дозой (передозировка либо недостаточная доза), 21 % — это нарушения режима и времени получения лекарства, введение несоответствующего химиопрепарата — 18 %, и в 14 % случаев химиотерапия проводилась не тому пациенту. Менее распространенные ошибки — это нарушение скорости введения, пропуск лекарств или гидратации и неправильное приготовление препаратов. 10 % этих ошибок потребовали медицинских вмешательств и продление сроков госпитализации пациентов ⁸.
Узнать больше
| Описание | Документ | Ссылка |
|---|---|---|
|
|
(84.0 KB) |
|
|
|
(81.4 KB) |
|
|
|
(6.3 MB) |
|
Риск: некорректная дозировка
Ошибка в дозировке химиопрепарата может случиться на всех этапах лечения. В течение двухлетнего периода (2003–2004), Форд⁶ провел проспективное исследование, предметом которого были ошибки применения лекарств в онкологическом отделении больницы общего профиля. В результате была выявлена 141 ошибка, 38 из которых были классифицированы как «некорректная дозировка». Из них 1 ошибка произошла во время назначения лекарственного препарата, 20 — во время распределения и 17 — во время введения. Другие 18 ошибок определены как «лекарства не даны».
Отчеты об ошибках применения лекарств
Некорректная дозировка
В Аделаиде (Австралия) в течение шестимесячного периода в 2014 и 2015 годах 10 онкологических пациентов получали несоответствующие дозы препарата Цитарабин из-за ошибок в их документах. Они получали одну дозу Цитарабина в день, тогда как должны были получать две.
Узнать больше
| Описание | Документ | Ссылка |
|---|---|---|
|
|
(56.2 KB) |
|
|
|
(6.3 MB) |
|
Продукция, которая поможет избежать ошибок применения лекарств
Риск: несоответствующая скорость инфузии
Неточности в показателях скорости внутривенной инфузии достаточно распространены и, по-видимому, не воспринимаются персоналом как что-то важное. Инфузионные насосы в химиотерапии показаны для соблюдения точности скорости инфузии. Rooker at al.¹³ провели исследование скорости внутривенной инфузии у пациентов, которым требовалось постоянное внутривенное введение растворов в течение месяца. Время, в течение которого внутривенно вводили кристаллоиды, сравнивалось с назначенным временем. Результаты исследования приведены на картинке ниже.

Продукция, которая поможет избежать медицинских ошибок
Узнать больше
| Описание | Документ | Ссылка |
|---|---|---|
|
|
(98.3 KB) |
|
|
|
(91.8 KB) |
|
|
|
(6.3 MB) |
|
Риск: неверный путь введения
Большинство химиотерапевтических препаратов вводится внутривенно, то есть напрямую в венозную систему. Периферический венозный доступ можно применять, однако для введения высокотоксичных препаратов (группа ирритантов и препаратов кожно-нарывного действия) предпочтительнее использовать центральный венозный доступ. Сверхгрубой ошибкой является несоответствие путей введения инструкциям препарата, например, когда вместо венозного доступа используют интратекальный.
Отчеты об ошибках применения лекарств
Неверный путь введения
Шестилетняя девочка получала лекарственную терапию интратекально в амбулаторных условиях. Через 3 дня она оказалась в пункте скорой помощи с болями в шее и ногах, по ходу мочевыводящих путей, и с недержанием кала 14…
Больше информации
Некоторые режимы химиотерапии требуют специальных видов доступов — внутриартериальный доступ для изолированной химиотерапевтической перфузии отдельно пораженного органа (например, при метастазах в печени), или интратекальный доступ (введение лекарств в спинномозговой канал через люмбальную инъекцию).
Цитарабин (Ara-C) можно использовать интратекально для лечения карциноматозного менингита, вызванного лимфомой или лейкемией, а Метотрексат вводят интратекально для лечения карциноматозного менингита, вызванного раком молочной железы и бронхов ¹⁵.
Например, пациент со злокачественной неходжкинской лимфомой с карционматозным менингитом обычно получает винкристин 2 мг внутривенно и метотрексат 10–15 мг интратекально.
Карциноматозный менингит
Некоторые виды рака могут привести к метастазированию мозговых оболочек — это называется карциноматозным менингитом. Это часто происходит у пациентов с лейкемией или лимфомой, но также бывает при раке молочной железы, раке бронхов или злокачественной меланоме.
Пациенты с солидными опухолями и карциноматозным менингитом имеют плохой прогноз. Без лечения средняя продолжительность жизни таких пациентов составляет всего несколько недель.
Важность правильно выбранного доступа
Винкристин — это противоопухолевый препарат, алкалоид растения барвинок розовый, предназначенный только для внутривенного введения. Никогда не следует вводить винкристин подкожно, внутримышечно или интратекально, так как это приводит к некрозу 14. Случайное введение винкристина в спинной мозг (интратекально, через люмбальную пункцию или интравентрикулярно, через «резервуар Оммайя») вызывает быструю сенсорную и моторную дисфункцию, обычно сопровождающуюся энцефалопатией, комой и летальным исходом 16.
Таким образом, необходимо убедиться, что при комбинированной химиотерапии каждое лекарственное средство вводится в соответствующий доступ пациента.
Ошибки выбора доступа
Ошибки выбора доступа составляют 5 % от всех ошибок применения лекарств 17, интратекальное введение винкристина является одним из примеров. Есть и много других, таких как внутривенное введение бензатина-пенициллина, хотя он должен вводится внутримышечно и медленно всасываться с высвобождением из депо бензилпенициллина.
Специфические риски неправильного введения винкристина были выявлены в 1960-х годах 18. Тем не менее, с тех пор произошло еще 58 случаев подобных ошибок введения винкристина, которые были тщательно проанализированы 18, 14. В результате непреднамеренного интратекального введения винкристина выжили только восемь пациентов, большинство из которых были парализованы 14. Отчеты по этим случаям опубликованы 19, 20.
Профилактические мероприятия
Меры предосторожности, применяемые для предотвращения введения определенных лекарств интратекально ²¹
Во многих больницах действуют строгие правила по предотвращению введения винкристина и других алкалоидов барвинка в спинномозговую жидкость. Например, правила больницы Грейт-Ормонд-стрит для детей в Лондоне.
- Цитотоксические препараты назначает только соответствующе обученный специалист.
- Дозу алкалоида барвинка следует разбавлять по крайней мере до 10 мл, чтобы отличить ее от лекарств, предназначенных для интратекальной инъекции, для которых такой большой объем крайне редко используется.
- Все устройства для введения винкаалкалоидов должны иметь маркировку: «Осторожно! Vin… (название препарата): только для внутривенного применения!»
- Интратекальные препараты следует вводить в специально отведенном месте, например, в операционной.
- Лекарства для интратекального применения должны доставляться в отделение из аптеки в другое время, чем все остальные препараты, упаковываться и храниться отдельно.
- Никакие другие цитотоксические препараты не следует доставлять или хранить в этом специально отведенном месте.
Продукция, помогающая предотвратить ошибку выбора доступа
Узнать больше
| Описание | Документ | Ссылка |
|---|---|---|
|
|
(84.1 KB) |
|
|
|
(6.3 MB) |
|
Риск: неверный препарат
Противоопухолевые препараты, в основном, классифицируются как препараты «повышенной степени риска». В случае медицинских ошибок, данные лекарственные средства могут причинить непоправимый вред для пациентов.
Большая часть ошибок происходит из-за неправильной прописи лекарств в рецептах, так как некоторые препараты «звучат» одинаково или имеют схожие наименования.
Меры профилактики, позволяющие избежать ошибок
Управление по контролю качества продуктов и лекарств США (FDA), в 2001 году, в рамках «Проекта дифференциации наименований» запрашивали производителей шестнадцати пар созвучных наименований лекарственных препаратов, добровольно пересмотреть написание их названия, чтобы свести к минимуму ошибки при приеме лекарств, возникающих из-за этой путаницы.
Было рекомендовано пересмотреть этикетки и маркировку, когда визуально можно было бы отличить наименования лекарств, с использованием больших букв (жирного шрифта) 25.
Этот список был принят и расширен Институтом безопасных медицинских практик (ISMP) 26, включая, помимо прочего, противоопухолевые препараты.
Необходима двойная проверка документов перед приготовлением фармацевтом лекарственного препарата для введения 27.
Узнать больше
| Описание | Документ | Ссылка |
|---|---|---|
|
|
(82.9 KB) |
|
|
|
(6.3 MB) |
|
Стоимость ошибок применения лекарств в химиотерапии
С точки зрения упущенных возможностей ошибки стоят дорого. Деньги, потраченные на повторные диагностические тесты или противодействие неблагоприятным побочным эффектам препаратов — это деньги, которые могли быть потрачены на другие цели. Ни в какой стране невозможно достичь максимальной эффективности медицинского обслуживания, если происходят медицинские ошибки.
Но не все затраты могут быть измерены напрямую. Ошибки также стоят дорого с точки зрения потери доверия к системе со стороны пациентов и снижения удовлетворенности как пациентов, так и медицинских работников. Пациенты, которые проходят более длительное лечение в больнице или получили инвалидность в результате ошибок, испытывают физический и психологический дискомфорт. Медицинские работники расплачиваются потерей уверенности и разочарованием из-за того, что не могут обеспечить наилучший возможный уход. Общество в целом платит за потерю производительности труда, снижение посещаемости школ детьми и снижение уровня здоровья населения 28.

Узнать больше
| Описание | Документ | Ссылка |
|---|---|---|
|
|
(91.5 KB) |
|
|
|
(91.5 KB) |
|
|
|
(80.9 KB) |
|
|
|
(6.3 MB) |
|
Профилактические мероприятия
„Primum nil nocere (Не навреди)“
«Человеку свойственно ошибаться, но также свойственно искать решения, находить новые альтернативы и добиваться поставленных задач». В своей знаменитой публикации в 1999 г. Кон и коллеги из Института медицины Национальных академий США (IOM) призвали весь сектор здравоохранения пересмотреть некоторые вопросы 28. После изучения деятельности человека в рабочей среде группа экспертов IOM предложила рассматривать ошибки применения лекарств с точки зрения принципов когнитивной психологии и наличия человеческого фактора. Усовершенствования в авиации и других отраслях, ориентированных на безопасность, таких как химическая инженерия, обрабатывающая промышленность и ядерная энергетика, показали, что основными источниками ошибок являются не отдельные люди, а сами сложные системы организации, и целью усовершенствования должны быть упрощение, стандартизация и применение современных технологии 30.
Череда ошибок, которые могут привести к катастрофе, получила название «Модель швейцарского сыра». Каждая дырка в ломтике — это отдельная ошибка. Таких «дырок» много в любой системе на каждом из уровней, они находятся в разных местах и обладают разной степенью потенциальной разрушительности. Однако следующий уровень-ломтик, в котором нет проблемы на том же месте, защищает всю систему. Именно поэтому необходимо несколько последовательно расположенных средств защиты (барьеров) для предотвращения ошибок (дырок в сыре), при контакте с пациентом 29. Эта модель послужила концептуальной основой для разработки системы отчетности и оповещения в критические моменты, а также изучения инцидентов и их предпосылок.
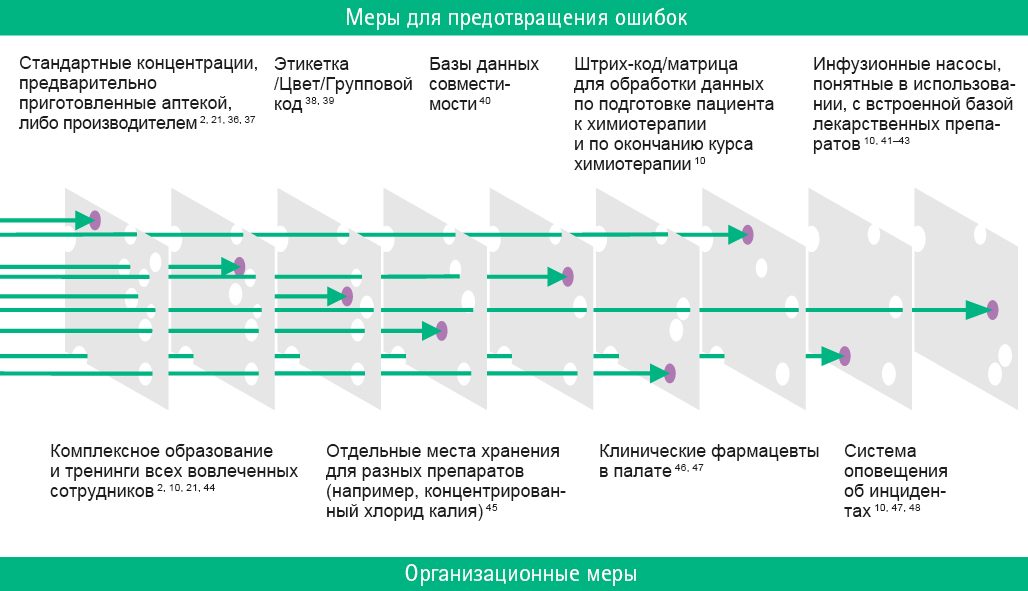
Американское общество больничных фармацевтов (ASHP) в 2002 году разработало руководство по предотвращению ошибок в химиотерапии и биотерапии. Недавно оно было обновлено. Руководство содержит рекомендации:
- для организаций здравоохранения,
- для междисциплинарного мониторинга использования и проверки лекарств,
- для лиц, назначающих лекарства,
- для систем приготовления и распределения лекарств и деятельности фармацевтов,
- для систем введения лекарств и деятельности медицинских сестер,
- для обучения пациентов,
- для производителей и регулирующих органов,
- а также рекомендации для выявления и устранения ошибок применения лекарств.
Узнать больше
| Описание | Документ | Ссылка |
|---|---|---|
|
|
(84.2 KB) |
|
|
|
(92.6 KB) |
|
|
|
(6.3 MB) |
|
Риск: некорректная техника введения
Неправильные техники введения включают множество аспектов. Например,
„Паклитаксел — это химиотерапевтический препарат, в основном используемый при раке молочной железы, яичников и бронхов. Препарат может образовывать микропузырьки и твердые частицы. Производители рекомендуют использовать встроенный внутривенный фильтр при введении этого препарата (Инструкция к препарату паклитаксел (Paclitaxel)). Неиспользование встроенного фильтра может привести к попаданию частиц в организм пациента³³.“
Частицы, попадающие в кровоток в результате инфузионной терапии, могут вызывать или усугублять синдром системной воспалительной реакции. Было доказано, что они вызывают тромбоз, нарушают микроциркуляцию и изменяют иммунный ответ. Источниками твердых частиц могут быть компоненты инфузионных систем (например, пластификаторы из ПВХ(ДЭГФ)-систем), осадки несовместимых лекарственных препаратов и растворов. Может вводиться до одного миллиона частиц на пациента в день. Инфузионные фильтры задерживают частицы и, тем самым, почти полностью предотвращают их попадание в кровоток пациента.
Другими причинами могут быть ошибки при присоединении вторичных линий (при последовательной инфузии нескольких препаратов), введении без использования инфузионных насосов и закрытых систем, использовании устройств доступа с луэр-коннектором, которые случайно оставляют открытыми после использования, или при наличии травмы из-за укола иглой.
Продукция, которая поможет избежать ошибок применения лекарств
Риск: неправильная идентификация пациента
Случаи, связанные с ошибочной идентификацией пациента не редкость в онкологической практике. Многие из этих инцидентов были возможны, но не произошли, или ошибки были устранены уже непосредственно перед лечением пациента. Показатель неправильной идентификации пациента занижен, а его частота неизвестна 34.
Отчеты об ошибках применения лекарств
Неправильная идентификация пациента
Медсестра попросила миссис Джексон вернуться в процедурный кабинет для химиотерапии…
Предотвращение ошибок, связанных с «неправильным пациентом»
В 2002 году Совместная Комиссия (JCI) сформировала Национальные цели по безопасности пациентов. Приоритет № 1: повышение точности идентификации пациентов. Для достижения этой цели в лечебных учреждениях используют как минимум два идентификатора пациента — обычно это имя и дата рождения. Американское общество клинической онкологии (ASCO) и Общество онкологических медсестер совместно разработали стандарты безопасности введения препаратов, чтобы снизить риск ошибок при лечении взрослых пациентов, получающих химиотерапию, и заложить основу для наилучшей практики лечения рака.
Краткий обзор 34
- Неправильная идентификация пациента может произойти практически в любой момент работы с ним.
- Меры безопасности могут уменьшить, но не полностью устранить ошибку «неправильный пациент», потому что уход за пациентом всегда ассоциирован с возможностью ошибок, связанных с человеческим фактором.
- Надлежащая идентификация пациента начинается с регистрации пациента.
Источники информации
- Makary M.A. Daniel M (2016): Medical error — the third leading cause of death in the US.BMJ 2016; 353.
- Richard A. Know (1995): Doctor’s order killed cancer patient; in: The Boston Globe, Nr. 82, Vol. 247, p.1.
- The Boston Globe, 2004
- National Coordinating Council for Medical Error Reporting and Prevention (NCCMERP): What is a Medication Error. available at: https://www.nccmerp.org/about-medication-errors; accessed 05-28-2019
- Fortescue, E. B., et al: Prioritizing Strategies for Preventing Medication Errors and Adverse Drug Events. Pediatric Inpatients. Pediatrics, 2003; 111(4); 722-729. available at: http://dx.doi.org/10.1542/peds.111.4.722; accessed 05-28-2019
- Ford et al (2006): Study of Medication Errors on a Community Hospital Oncology Ward. Journal of Oncology Practice, 2006, 2 (4), 149-154. available at: https://ascopubs.org/doi/full/10.1200/jop.2006.2.4.149; accessed 05-06-2019.
- Lustig A. (2000): Medication error prevention by pharmacists – an Israeli solution. Pharmacy World and Science. 2000, 22 (1), 21–25.
- Schulmeister L. (1999): Chemotherapy medication errors: descriptions, severity, and contributing factors. Oncol Nurs Forum. 1999; 26(6):1033-42.
- Phillips J. et al. (2001): Retrospective analysis of mortalities associated with medication errors. American Journal of Health-System Pharmacy. 2001. 58 (19), 1835–1841. available at: https://doi.org/10.1093/ajhp/58.19.1835; accessed 06-07-2019
- ABC. (2015): South Australian Government launches inquiry over chemotherapy drug-dosing bungle. [online] available at: http://www.abc.net.au/news/2015-08-05/sa-government-launches-inquiry-over-chemotherapy- ungle/6673890
- MacIennan, L. (2016): Chemotherapy bungle at Adelaide hospitals due to clinical failures, SA Health Minister says. [online] available at: http://www.abc.net.au/news/2016-02-09/chemotherapy-bungle-at-adelaide-hospitals-under-review/7153168 accessed: 06-07-2019
- Platzhalter Chemotherapy Orders
- Rooker JC, Gorard DA (2007): Errors of intravenous fluid infusion rates in medical inpatients. Clin Med. 2007;7: 482–5. available at: https://pdfs.semanticscholar.org/ec0d/acd06790eef073fb64a0678b74ca065e0516.pdf; accessed: 06-07-2019
- Hennipmann B. et al (2009): Intrathecal Vincristine. 3 Fatal Cases and a Review of the Literature. Journal Pediatric Hematol Oncol. 2009, 31 (11), 816-819.
- Schulmeister L. (2006): Look-alike, sound-alike oncology medications. Clin J Oncol Nurs 2006, 10(1):35-41.
- Bates DW et al (1995): Relationship between medication errors and adverse drug events. J Gen Intern Med 1995;10 (4):199-205
- Noble D. (2010): The quest to eliminate intrathecal vinchristine errors: a 40-year journey. BMJ Quality & Safety 2010, 19, 323-326.
- Toft B (2001): External Inquiry into the adverse incident that occurred at Queen’s Medical Centre, Nottingham, 4th January 2001, [online]. Available at: www.who.int/patientsafety/news/Queens%20Medical%20Centre%20report%20(Toft).pdf accessed: 06-07-2019
- Arzneimittelkommission der deutschen Ärzteschaft (2005): Vincristin: Toedliche Zwischenfaelle nach versehentlicher intrathekaler Gabe. Deutsches Aerzteblatt 2005, 102,1615.
- Dyer c (2001): Doctors suspended after injecting wrong drug into spine. BMJ 2001, 322 (7281). 257.
- Kress R. et al. (2016): Unintentional Infusion of Phenylephrine into the Epidural Space. A&A Case Rep. 2016, 6(5),124-7.
- International Organization for Standardization (2016): Small bore connectors for liquids and gases in healthcare applications — Part 6: Connectors for neuraxial applications. [online] available at: https://www.iso.org/standard/50734.html accessed: 06-07-2019.
- Institute for Safe Medication Practices (2014): ISMP List of High-Alert Medications in Acute Care Settings [online] available at: https://www.ismp.org/sites/default/files/attachments/2018-01/highalertmedications%281%29.pdf accessed 06-07-2019
- U.S. Food & Drug Administration (2001): Name Differention Project [online] available at: https://www.fda.gov/Drugs/DrugSafety/MedicationErrors/ucm164587.htm accessed: 06-07-2019
- Institute for Safe Medication Practices (2016): FDA and ISMP Lists of Look-Alike Drug Names with Recommended Tall Man Letters [online] available at: https://www.ismp.org/sites/default/files/attachments/2017-11/tallmanletters.pdf accessed: 06-07-2019
- Erdlenbruch B (2002): Chemotherapy errors in oncology. Med Pediatr Oncol 2002, 38, 353-356. Available at: https://doi.org/10.1002/mpo.1344 accessed: 06-07-2019
- Linda T. Kohn L.T. (2000): To Err Is Human: Building a Safer Health System. Washington, DC: The National Academies Press.
- Ranchon et al. (2011): Chemotherapeutic errors in hospitalised cancer patients: attributable damage and extra costs. BMC Cancer 2011, 11:478.
- Weingart SN (2018): Chemotherapy medication errors. Lancet Oncol 2018, 19 (4), 191–99.
- Reason, James (2000-). Human error: models and management. BMJ, 320 (7237): 768–770.
- Goldspiel B et al. (2015): ASHP guidelines on preventing medication errors with chemotherapy and biotherapy. American journal of health-system pharmacy, 2015, 72, 6–35.
- Sasse M. et al. (2015): In-line Filtration Decreases Systemic Inflammatory Response Syndrome, Renal and Hematologic Dysfunction in Pediatric Cardiac Intensive Care Patients. Pediatric Cardiology 2015, 36 (6),1270–1278.
- Schulmeister L (2007): Patient Misidentification in Oncology. Clinical Journal of Oncology Nursing 2007, 12 (3), 495-498. Available at: https://cjon.ons.org/cjon/12/3/patient-misidentification-oncology-care accessed: 06-07-2019
- Schulmeister L (2002): Searching for Information for Presentations and Publications. Clinical Nurse Specialist, 2002, 16 (2); 79-84
