|
Главная » 2020 » Март » 30 » Тест № 15 7 класс Грамматические ошибки. Вариант 1
|
|
Вегетососудистая дистония: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Термином «вегетососудистая дистония» (ВСД) врачи обычно описывают ряд симптомов, указывающих на дисбаланс вегетативной нервной системы, который может наблюдаться при различных заболеваниях.
Вегетативная нервная система – это та часть нервной системы, которая регулирует работу внутренних органов, желез внутренней и внешней секреции, кровеносных и лимфатических сосудов. Она поддерживает уровень артериального давления, сократительную способность сердца, работу почек, отвечает за температуру тела, регулирует обменные процессы и т.д.
Вегетативная нервная система состоит из симпатического и парасимпатического отделов, чьи функции по большей части противоположны. Так, влияние симпатического отдела вегетативной нервной системы приводит к учащению сердцебиения во время выполнения физических упражнений или эмоционального напряжения. Активация парасимпатического отдела происходит, когда человек отдыхает – понижается давление, пульс становится реже.
Кроме термина «вегетососудистая дистония» используются и другие, но описывающие те же самые состояния, – «нейроциркуляторная астения» или «нейроциркуляторная дистония» (НЦД).
По сути, ВСД – не заболевание, а синдром, при котором отсутствует органическая патология конкретного органа или системы, а нарушения носят функциональный характер.
В нашей стране ВСД остается одним из самых популярных диагнозов, в то время как в 80% случаев за ним стоят серьезные патологии, на выявление которых должно быть направлено внимание специалистов. Заметим, что за рубежом диагноз «вегетососудистая дистония» практически не звучит.
Международная классификация болезней 10-го пересмотра (МКБ-10) не включает такие диагнозы как «ВСД» и «НЦД» и им не присвоен отдельный код, а МКБ 11-го пересмотра для обозначения функциональных расстройств нервной системы предлагает термин «Нарушения вегетативной нервной системы неуточненные».
Симптомы вегетососудистой дистонии
Пациенты, которым выставляется диагноз «ВСД», «НЦД» или «соматоформная дисфункция вегетативной нервной системы», обычно предъявляют широкий спектр жалоб. Они обращаются к врачу с такими симптомами как ощущение слабости, утомляемость, учащенное сердцебиение или перебои в работе сердца, повышение или снижение артериального давления, периоды нехватки воздуха, повышенная тревожность, раздражительность, пугливость, могут отмечаться даже обмороки, боль или неприятные ощущения в области сердца, дискомфорт в животе, диспепсические расстройства.
За этими жалобами может скрываться ряд серьезных заболеваний (анемия, заболевания щитовидной железы, артериальная гипертензия, ишемическая болезнь сердца, панические атаки, депрессивное или тревожное расстройство, и др.), которые нетрудно пропустить, объясняя симптомы пациента тем, что у него наблюдается расстройство вегетативной нервной системы.
При каких заболеваниях возникает вегетососудистая дистония
Железодефицитная анемия
Железодефицитная анемия (ЖДА) – это заболевание, характеризующееся снижением содержания железа в сыворотке крови, костном мозге и тканях и приводящее к нарушению синтеза гемоглобина и эритроцитов, развитию трофических расстройств.
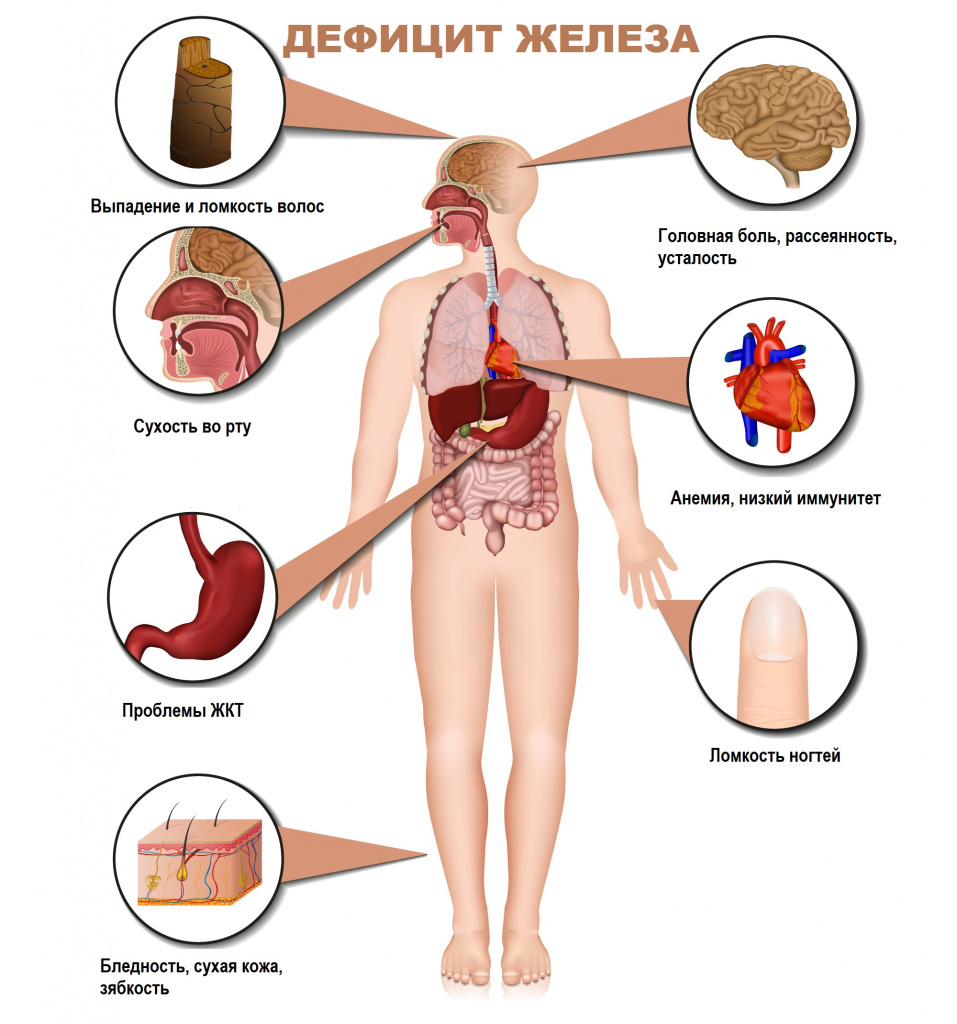
Для латентного железодефицита характерно истощение запасов железа в организме при нормальном уровне гемоглобина крови. Симптомами латентного дефицита или анемии являются слабость, повышенная утомляемость, сниженная работоспособность, бледность кожных покровов, головная боль, учащенное сердцебиение, низкое артериальное давление, сухость кожи, ломкость волос и ногтей, неприятные ощущения в животе.
Дефицит железа при анемии может быть вызван недостатком его поступления в организм, нарушением усвоения или повышенной потерей.
Основные причины ЖДА у женщин: обильные менструальные кровотечения, беременность, роды (особенно повторные) и лактация. Для женщин в постменопаузе и мужчин основная причина – кровотечения в ЖКТ. Дефицит железа может развиться в период интенсивного роста детей, при следовании растительной диете, после резекции желудка или кишечника, а также в результате нарушения всасывания железа у лиц с воспалительными заболеваниями ЖКТ.
Заболевания щитовидной железы
Нарушение выработки гормонов щитовидной железы (ЩЖ) могут приводить к их избытку (гипертиреоз) или недостатку (гипотиреоз) в крови. При гипотиреозе пациент ощущает апатию и сонливость, быструю утомляемость, снижение памяти, испытывает трудности в концентрации внимания, депрессию, зябкость, плохо переносит холод, у него наблюдается интенсивное выпадение волос, ломкость ногтей, отечность, боль в мышцах, повышение массы тела при сниженном аппетите, запоры. При избыточной выработке гормонов пациенты жалуются на учащенное сердцебиение, тремор конечностей, потливость, чувство жара и плохую переносимость жары, плаксивость, суетливость и раздражительность, снижение массы тела при повышенном аппетите, бессонницу.
Заболевания ЩЖ могут иметь стертую клиническую картину и протекать под масками других болезней.
У одних пациентов преобладает неврологическая симптоматика, у других повышается артериальное давление, у кого-то ведущими симптомами являются желудочно-кишечные расстройства – тошнота, метеоризм, запоры.
Ряд других соматических заболеваний, например, артериальная гипертензия или ишемическая болезнь сердца, также могут лежать в основе жалоб, которые врач расценивает как дисфункцию вегетативной нервной системы (особенно, если на приеме пациент молодого возраста). Когда обследование не выявляет никаких органических нарушений, а лабораторные анализы находятся в пределах или на границе нормы, это не означает, что пациент «выдумывает» свое плохое самочувствие.
Функциональные расстройства нервной системы могут сопутствовать таким психическим расстройствам как панические атаки, тревожные или депрессивные расстройства и пр.
Паническое расстройство
Паническое расстройство – это распространенное заболевание, имеющее тенденцию к затяжному течению. Оно в 2-3 раза чаще наблюдается у женщин и начинается обычно в молодом возрасте. Основное проявление панического расстройства – повторяющиеся приступы тревоги, которые называют паническими атаками. Паническая атака – это необъяснимый, мучительный приступ плохого самочувствия, который сопровождается различными вегетативными симптомами, страхом и тревогой. Раньше таким пациентам часто выставлялся диагноз «ВСД с кризовым течением» или «симпатоадреналовый криз».
Присутствие у пациентов хотя бы четырех из приведенных ниже симптомов должно навести врача на мысль о возможном паническом расстройстве (а в некоторых случаях достаточно и двух):
- пульсация, сильное сердцебиение, учащенный пульс;
- потливость;
- озноб, тремор, ощущение внутренней дрожи;
- ощущение нехватки воздуха, одышка;
- удушье или затрудненное дыхание;
- боль или дискомфорт в левой половине грудной клетки;
- тошнота или дискомфорт в животе;
- ощущение головокружения, неустойчивость, легкость в голове или предобморочное состояние;
- ощущение деперсонализации и непонимание реальности происходящего;
- страх сойти с ума или совершить неконтролируемый поступок;
- страх смерти;
- ощущение онемения или покалывания (парестезии) в конечностях;
- ощущение прохождения по телу волн жара или холода.
 Другими признаками могут быть боль в животе, расстройство стула, учащенное мочеиспускание, ощущение кома в горле, нарушение походки, нарушение зрения или слуха, судороги в руках или ногах, расстройство двигательных функций.
Другими признаками могут быть боль в животе, расстройство стула, учащенное мочеиспускание, ощущение кома в горле, нарушение походки, нарушение зрения или слуха, судороги в руках или ногах, расстройство двигательных функций.
Тревога при панической атаке может быть как выраженной, так и едва ощутимой – в этом случае на первый план выходят вегетативные симптомы. Продолжительность приступа составляет 15-30 минут.
Паническое расстройство характеризуется повторным возникновением панических атак, оно не обусловлено действием каких-либо веществ или соматическим заболеванием (нарушением ритма сердца, тиреотоксикозом, гипертоническим кризом), для него характерна постоянная озабоченность человека по поводу повторения атак. Обычно первая атака производит на пациента тягостное впечатление, приводит к постоянной тревоге и ожиданию повторов. Чем катастрофичнее человек оценивает первый эпизод (к примеру, считает, что у него развивается инфаркт или инсульт), тем тяжелее протекает паническое расстройство и тем быстрее могут присоединиться сопутствующие заболевания (депрессия, агорафобия, алкоголизм и др.).
Генерализованное тревожное расстройство
Генерализованное тревожное расстройство (ГТР) – это распространенная и устойчивая тревога и напряжение, которые не вызваны и не ограничены каким-либо окружающими обстоятельствами – так называемая «свободно плавающая тревога». Среди взрослого населения около 5% страдают таким расстройством, чаще пациентами являются женщины. Заболевание обычно проявляется в возрасте 20-35 лет.
ГТР может иметь хроническое течение с периодами обострений и ремиссий. Тревожное состояние при ГТР длится минимум 6 месяцев, не поддается сознательному контролю (пациент не в состоянии подавить тревогу усилием воли или рациональными убеждениями), а интенсивность переживаний несоразмерна с реальностью жизненных обстоятельств.
Основной симптом генерализованного тревожного расстройства – диффузная тревога, не связанная с конкретными ситуациями, то есть пациент постоянно напряжен в ожидании чего-то плохого, беспокоен, озабочен по разным причинам.
Другими симптомами являются раздражительность, повышенная бдительность, больному трудно сосредоточиться, он чувствителен к шуму. Заболеванию свойственно мышечное напряжение, которое сопровождается тремором конечностей, неспособностью расслабиться, повышенным мышечным тонусом, головной болью, ноющими мышечными болями.
При генерализованном тревожном расстройстве очень распространены симптомы, связанные с повышенной активностью вегетативной нервной системы: сухость во рту, трудности при проглатывании пищи и воды, дискомфорт в животе, метеоризм, диарея, тошнота. Пациенты жалуются, что им тяжело делать вдох, ощущают дискомфорт в области сердца, перебои в его работе, пульсацию шейных сосудов. Кроме того, описаны случай нарушения эрекции, снижения либидо, задержки менструации, учащенного мочеиспускания.
Депрессивное расстройство
Депрессия – одно из самых распространенных расстройств психики. Эпизоды депрессии характеризуются ежедневным плохим настроением и длятся не менее 2 недель. У пациента наблюдается снижение интереса к работе, семье, повышенная утомляемость. Человеку в депрессивном эпизоде трудно сосредоточиться, у него занижена самооценка, он пессимистичен, у него нарушаются аппетит и сон.
Депрессия может проходить в так называемой скрытой форме, когда на первый план выходит не сниженное настроение, а ощущение физического нездоровья.
Пациенты жалуются на отсутствие сил, разбитость, недомогание, отмечают появление неприятных ощущений или боли в теле, учащенное сердцебиение, тошноту, повышенную потливость. Врачи в таких случаях назначают ряд обследований и консультаций, и в случае обнаружения даже незначительных отклонений от нормы, никак не связанных с текущим состоянием пациента, начинают его лечить. Неправильно назначенное лечение не приводит к облегчению состояния пациента, но может стать причиной побочных эффектов и повысить тревожность. Именно таким пациентам часто ставят диагнозы «вегетососудистая дистония», «остеохондроз позвоночника», «кардионевроз» и др. Но если эти пациенты приходят на прием к психиатру, то обычно врач сразу понимает, что перед ним человек с депрессивным расстройством и назначает психофармакологическое лечение.
Диагностика при вегетососудистой дистонии
При подозрении на нарушения обмена железа в организме необходимо провести следующие обследования:
- общий анализ крови с определением гематокрита, уровня эритроцитов в крови, исследование уровня ретикулоцитов в крови с определением среднего содержания и средней концентрации гемоглобина в эритроцитах, определение размеров эритроцитов;
В сложных случаях проводят пункционную биопсию щитовидной железы, сцинтиграфию или компьютерную томографию.
К какому врачу обратиться при вегетососудистой дистонии
Лечение железодефицитной анемии обычно проводит
врач-терапевт
или врач общей
практики
. В сложных случаях требуется консультация гематолога и
эндоскописта
.
Лечением и дополнительной диагностикой заболеваний щитовидной железы занимаются
эндокринологи
.
Панические и депрессивные расстройства – сфера интересов врача-психиатра.
Что делать при вегетососудистой дистонии
Если вам поставили диагноз «вегетососудистая дистония», а назначенное лечение не дает результата, то следует сообщить об этом врачу и продолжить обследование.
Лечение вегетососудистой дистонии
Для коррекции анемии применяют препараты железа. Препарат и дозы назначаются индивидуально после сдачи анализов.
Лечение заболеваний щитовидной железы, связанных с недостатком или с избытком гормонов, требует назначения гормональных препаратов, хотя на начальных этапах можно ограничиться ведением здорового образа жизни. В тяжелых случаях нужна хирургическая операция.
В основе терапии психических расстройств лежит применение антидепрессантов (трициклических и селективных ингибиторов обратного захвата серотонина) и бензодиазепинов. Пациентам с ГТР рекомендовано комбинированное лечение, включающее медикаментозную терапию (психофармакотерапию) и психотерапию.
Источники:
- И.Е. Повереннова, А.В. Захаров Вегетативная дисфункция – актуальная проблема современности. Современная терапия и профилактика вегето-сосудистой дистонии // Ремедиум Приволжье. – 2014. – № 8. – С. 128.
- Клинические рекомендации «Железодефицитная анемия», Национальное гематологическое общество, Национальное общество детских гематологов и онкологов, Федерация лабораторной медицины, Российское эндоскопическое общество. – 2020.
- Клинические рекомендации «Гипотиреоз», Российская ассоциация эндокринологов. – 2021.
- Клинические рекомендации «Депрессивный эпизод, Рекуррентное депрессивное расстройство», Российское общество психиатров – 2021.
- Клинические рекомендации «Генерализованное тревожное расстройство», Российское общество психиатров – 2021.
- Клинические рекомендации «Паническое расстройство», Российское общество психиатров. – 2021.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
ОРЗ — самое распространенное заболевание в России: дети пропускают детский сад и занятия в школе в 80% случаев именно из-за заболеваемости респираторной инфекцией. Взрослые болеют ОРВИ хотя бы дважды в год.
В основном болезнь, называемая в быту простудой, протекает легко. Но в ряде случаев ее следствием становятся тяжелые осложнения, а некоторые больные даже погибают. Поэтому важно знать симптомы вирусных инфекций и особенности их лечения.
Что такое ОРВИ?
ОРВИ (ОРЗ) – это огромная группа заболеваний, вызываемых ДНК и РНК-содержащими вирусами. Возбудители поражают дыхательную систему и передаются воздушно-капельным путем. Заболевание всегда возникает резко и протекает с ярко выраженными симптомами насморка.
Респираторные вирусные инфекции — серьезная проблема здравоохранения и экономики во всем мире. Высокая инфекционность этой группы вирусов напрямую обусловлена легкостью передачи, особенно в больших группах людей. Поэтому во время вспышек ОРВИ, включая грипп, врачи рекомендуют применять принципы активной профилактики (защитная вакцинация), а в период нарастания заболеваемости еще и пассивной профилактики (изоляция инфицированных, гигиена).
Статистика по ОРВИ
Симптомы респираторной инфекции — одна из наиболее распространенных причин посещения терапевтов. По статистике, взрослый человек имеет в среднем 4 эпизода ОРЗ в год, и до 8 у детей. Также стоит подчеркнуть сезонность этих заболеваний, с пиком в период с осени до весны (в месяцах ноябрь – апрель). При этом можно последовательно переболеть разными вирусными инфекциями или одновременно несколькими, включая сочетание вирусной и бактериальной.
Респираторные инфекции — основная причина невыхода в детсад, школу и на работу. Это связано со значительными экономическими потерями, к которым следует добавить значительные затраты на медицинские услуги.
По данным ВОЗ, респираторные вирусы — причина подавляющего большинства случаев острого воспаления верхних дыхательных путей (60-90% случаев в разных регионах), независимо от возраста пациента. Их высокая заразность обусловлена непосредственно легкостью передачи, особенно в учебных заведениях, автотранспорте, медицинских учреждениях, торговых центрах.
Заражение и возбудители ОРВИ
Дыхательная система подвергается постоянному воздействию факторов окружающей среды, являясь основным шлюзом для проникновения патогенных возбудителей в организм. Быстрый и эффективный клеточный и гуморальный ответ, индуцированный в легких здорового человека после контакта с микроорганизмами, значительно снижает риск проникновения микробов на эпителий.
Основные причины развития вирусных респираторных инфекций — около двухсот nbgjd различных вирусов:
- вирусы, вызывающие грипп, парагрипп, птичий и свиной грипп;
- аденовирус, коронавирус;
- риновирус, пикорнавирус;
- бокавирус и др.
Источник заражения — больной в инкубационном и продромальном (первичные симптомы) периодах, когда концентрация вирусов в биологических секретах максимальна. Путь передачи инфекции воздушно-капельный: инфекция распространяется с мелкими частицами слизи и слюны при чихании, кашле, разговорах, крике.
Заразиться можно через посуду и предметы домашнего обихода, грязные руки, пищу, загрязненную вирусами. Восприимчивость к вирусной инфекции различна – особенно податливы люди с низким иммунитетом.
Способствуют развитию болезни факторы, снижающие иммунитет:
- стресс;
- плохое питание;
- переохлаждение;
- наличие хронических заболеваний;
- неблагоприятная экология.
Особенности распространения респираторных вирусов
Термин «респираторные вирусы» используется для описания группы, включающей порядка 200 типов вирусов, отличающихся особым тропизмом к дыхательной системе.
Таблица 1. Распространенные вирусы, вызывающие ОРВИ
| Группа вирусов | Статистика, % случаев инфекции |
| Риновирусы (hRV) | 30-50 |
| Коронавирусы (hCoV) | 10-15 |
| Вирусы гриппа (FluAV и FluBV) | 5-15 |
| Респираторно-синцитиальный вирус (hRSV) | 5-10 |
| Метапневмовирусы (hMPV), бокавирус (hBOV) | 6% |
| Аденовирусы (hAdV), энтеровирусы и вирусы парагриппа (hPIV) | до 5 |
Респираторные вирусы эффективно распространяются при прямом и непрямом контакте. Прямое воздействие вирусных частиц происходит в основном:
- Через воздействие многомолекулярного аэрозоля, выделяемого инфицированным при кашле и чихании.
- Через контакт с биологическими выделениями, содержащими вирусные частицы при прикосновении, контакте с загрязненными предметами или поверхностями.
- Косвенный контакт также происходит через воздух, где находится мелкомолекулярный аэрозоль.
Таким образом, капельный путь — основной путь распространения вирусов в окружающей среде, хотя доминирующие механизмы передачи респираторных вирусов чрезвычайно разнообразны. Например, вирусы гриппа распространяются в основном низкомолекулярными аэрозолями. При этом период инфекционности пациента с инфекцией дыхательных путей начинается еще до появления первых клинических симптомов.
Симптомы и признаки ОРВИ
Во многих случаях вирусные инфекции протекают в легкой форме и не представляют угрозы для здоровья, если они распознаются достаточно быстро и применяется соответствующее лечение.
Клиническая картина инфекции дыхательных путей совершенно неспецифична, характеризуется множеством необычных симптомов, таких как боль и головокружение, катаральная болезнь носоглотки, лихорадочные состояния различной степени тяжести, кашель, иногда костно-мышечные боли и слабость. Однако в результате заражения такими вирусами, как RS2, вирус парагриппа или гриппа, повреждения эпителия, выстилающего дыхательные пути, возникают нарушения мукоцилиарного транспорта (механизм, обеспечивающий санацию дыхательных путей) и индукции воспалительного процесса, что в свою очередь способствует развитию осложнений в виде вторичной бактериальной инфекции.
Также важно знать, что респираторные вирусы дают схожие признаки простуды, но у каждого возбудителя разная длительность инкубации, область повреждения и общий комплекс симптомов. Также симптомы ОРЗ могут быть предвестниками смертельно опасных ВИЧ и гепатитов С и В, поэтому при появлении признаков вирусного заражения нужно обращаться к врачу.
К первым признакам острой респираторной вирусной инфекции у взрослых и детей относятся:
- лихорадка;
- боль в горле;
- насморк;
- головная боль;
- чихание;
- слабость, недомогание;
- бронхит, трахеит.
Симптомы острой респираторной вирусной инфекции у взрослых
ОРВИ протекают поэтапно. Инкубационный период с момента заражения до проявления первых симптомов колеблется от нескольких часов до 3-7 дней.
В период клинических проявлений все ОРВИ имеют сходные признаки разной степени выраженности:
- заложенность носа, насморк, водянистые выделения из носа, чихание, зуд в носу;
- боль и дискомфорт в горле, боль при глотании, покраснение в горле;
- кашель сухой или влажный;
- лихорадка от умеренной (37,5-38) до тяжелой (38,5-40);
- общее недомогание, отсутствие аппетита, головные боли, сонливость;
- покраснение глаз, жжение, слезотечение;
- расстройства пищеварения с диареей;
- иногда увеличение и легкая болезненность подчелюстных и шейных лимфатических узлов.
Симптомы острой респираторной вирусной инфекции у взрослых зависят от конкретного типа вируса и могут варьироваться от незначительной простуды и кашля до тяжелой лихорадки и токсических симптомов отравления. В среднем симптомы сохраняются от 2-3 до семи и более дней, лихорадка держится 2-3 дня.
Например, картина может развиваться так:
- Жжет и першит горло, через сутки все горло буквально «дерет».
- Постепенно отекают слизистые верхних дыхательных путей: больной чихает, жалуется на першение в горле и заложенный нос.
- Поражается слизистая глаз, поэтому текут слезы и развивается светобоязнь.
- Отечность распространяется в гортань и трахею. Начинается сухой (без мокроты) болезненный кашель, голос хрипнет.
Основной признак ОРВИ — высокая заразность для окружающих, сроки которой зависят от типа вируса. В среднем максимальная инфекционность приходится на последние дни инкубационного периода и первые 2-3 дня клинических проявлений. Постепенно количество вирусов уменьшается, и больной становится не опасным в плане распространения инфекции.
Симптомы острой респираторной вирусной инфекции у детей
У маленьких детей частый симптом ОРВИ — расстройство стула – диарея. Малыши часто жалуются на боли в животе на первой стадии заболевания, затем на диарею и затем внезапно повышается температура. На теле ребенка может появиться сыпь. Кашель и насморк часто возникают позже – иногда даже через день.
Нужно внимательно следить за состоянием малыша, отслеживая появление новых симптомов.
Сколько дней держатся симптомы ОРВИ?
Длительность симптомов зависит от вида возбудителя и иммунитета больного, но можно выделить их среднюю продолжительность.
- Воспаление в горле и чихание появляются на ранних стадиях заболевания. И обычно проходят через 3-6 дней.
- Повышенная температура (легкая лихорадка) и мышечные боли — обычно первичные симптомы ОРВИ. Температура держится около недели.
- Заложенность носа и другие общие симптомы обычно сохраняются в течение первой недели у трети всех больных и проходят через 7-10 дней.
Отличительная особенность ОРВИ: обычно первые несколько дней носовые пазухи не забиты. В носу выделяется обильная водянистая слизь, которая постепенно густеет и приобретает зеленый или желтый цвет. В большинстве случаев насморк проходит через 5-7 Дней.
Кашель возникает в большинстве случаев ОРВИ. Мокрота имеет цвет от прозрачной до желто-зеленой. Кашель обычно проходит через 2-3 недели, но может сохраняться в течение 4 недель.
Симптомы гриппа
Вирус гриппа не зря выделяется большинством специалистов. Его отличия от обычных простуд: молниеносное развитие, повышенная тяжесть заболевания, необходимость комплексного лечения, повышенная смертность.
Грипп возникает неожиданно и в считанные часы полностью охватывает организм больного. Характерные симптомы гриппа:
- резкое повышение температуры (возможно повышение до 40,5);
- повышенная чувствительность к свету;
- боли во всем теле, головные и мышечные боли.
Наиболее активная фаза гриппа наступает на 3-5 день заболевания. Окончательное выздоровление возможно на 8-10 день.
Гриппозная инфекция поражает сосуды, поэтому у больных возможны десневые и носовые кровотечения.
После гриппа можно подхватить другое заболевание в течение 3-х недель, осложнения часто опасны и могут закончиться летальным исходом.
Диагностика при ОРВИ
Врач, уточняя диагноз ОРЗ, основывается на клинических проявлениях. Для исключения других патологий больному предлагаются сдать общие анализы — крови и мочи. При тяжелой инфекции возможно повышение лейкоцитов, но аналогичная картина будет и при наличии любого воспаления.
Дополнительное обследование требуется при следующих обстоятельствах:
- наличие симптомов осложнений или присоединения бактериальной инфекции;
- наличие хронических заболеваний дыхательных путей и ССС;
- ухудшение состояния;
- во время эпидемий гриппа и других вирусных инфекций.
Для определения типа возбудителя делают анализ методом ПЦР. Исследуются кровь, моча, слизь из носа и горла.
Как лечить ОРВИ?
Лечение ОРВИ у взрослых со стандартным течением заболевания обычно проводится в домашних условиях.
Задачи лечения:
- облегчение симптомов;
- предотвращение осложнений;
- сокращение сроков болезни до минимума;
- предотвращение рецидива и остаточных явлений.
Обязательные меры:
- постельный режим;
- обильное питье;
- прием препаратов для борьбы с симптомами заболевания;
- легкая, но полезная и богатая питательными веществами пища;
- согревающие процедуры и ингаляции;
- прием витаминов.
Температуру можно понижать только если она поднялась выше 38 градусов. Очень высокая температура угрожает мозгу и сердцу.
Антибиотики при ОРВИ не используются, так как они показаны при острых респираторных инфекциях бактериального происхождения, например, при ангине, а ОРВИ вызывается вирусами. Вирусы подавляются антивирусными средствами. Антибиотики применяют только в случае бактериальных осложнений. Бесконтрольное применение антибиотиков опасно для здоровья и приводит к появлению устойчивых к ним форм бактерий.
Лекарства применяемые при ОРВИ
Врач может выписать:
- Противовирусные препараты: Ремантадин (с 7 лет), Амантадин, Осельтамивир, Амизон, Арбидол (с 2 лет).
- НПВС: Парацетамол, Ибупрофен, Диклофенак. Эти препараты обладают противовоспалительным действием, снижают температуру, уменьшают боль. Эти действующие вещества входят в состав комплексных препаратов: Колдрекс, Тера-Грипп и др. Не следует снижать температуру ниже 38°С, именно при такой температуре активизируются защитные силы от инфекции. Исключение составляют случаи ОРВИ у больных, склонных к судорогам, и у малышей.
- Лекарства от кашля. Основная цель лечения кашля при ОРВИ – разжижение мокроты. Этому способствует нормализация питьевого режима. Можно использовать отхаркивающие средства: Мукалтин, АКТС, Бронхолитин и др.
- Витамин С. Ускоряет выздоровление от ОРВИ и облегчает состояние.
- Препараты, улучшающие дыхание носа. Сосудосуживающие капли: Фенилэфрин, Оксиметазон, Ксилометазолин, Нафазолин, Тетризолин и др. Препараты, содержащие эфирные масла: Пиносол, Каметон, Эвказолин.
- Иммуномодуляторы. Повышают иммунитет и оказывают противовоспалительное действие, сокращая период ОРЗ.
- Полоскание растворами. При болях и воспалении в горле применяется Фурацилин (1:5000) или травяные настои календулы, ромашки и др.
От аденовирусной инфекции 4, 7 типа есть вакцина. При вспышке ОРВИ, вызванной респираторно-синцитиальной инфекцией, проводят профилактику моноклональным антителом паливизумабом.
Когда нужно обратиться к врачу при ОРВИ
Обязательно обратитесь к врачу, при следующих симптомах:
- температура выше 38,5 С;
- сильная головная боль;
- слезотечение при свете;
- боль в груди;
- одышка;
- шумное, частое или затрудненное дыхание;
- сыпь, пятна на коже;
- бледность кожи;
- рвота;
- необычная сонливость;
- постоянный кашель;
- мышечная боль.
Осложнения ОРВИ
В большинстве случаев грипп является самоограничивающимся. Угроза для больного — постгриппозные осложнения, возникающие в 6% случаев. В группах риска, включающих людей с нарушенной, как правило, вторичной, приспособленностью иммунной системы, больных с хроническими заболеваниями органов дыхания, кровообращения и почек, пациентов в возрасте до 5 и старше 65 лет – этот показатель еще выше.
Осложнения после гриппа:
- В основном легочные: пневмония, бронхит, отит;
- Реже кардиологические: миокардит, эндокардит, перикардит;
- Неврологические: миелит, энцефалит, менингит;
- Приводящие к обострению хронических заболеваний. Например, бронхиальной астмы, хронической обструктивной болезни легких, недостаточности кровообращения, обострению симптомов болезни Паркинсона, ухудшению гликемического контроля при сахарном диабете.
У пациентов из групп риска грипп чаще всего приводит к опасным для жизни осложнениям: пневмонии, реже миокардиту, энцефалиту и менингиту. Почти 90% смертей от гриппа и его осложнений приходится на людей старше 60 лет.
По данным ВОЗ, ежегодно в мире страдают от гриппа 330-1,575 млрд человек, до 1 млн из них умирают от осложнений.
Профилактика острых респираторных инфекций
Действительно эффективных мер по специфической профилактике ОРВИ пока не существует. Рекомендуется строгое соблюдение санитарно-гигиенического режима в зоне вспышки, включающего:
- регулярную влажную уборку и проветривание помещений;
- тщательное мытье посуды и средств личной гигиены;
- ношение ватно-марлевых повязок;
- частое мытье рук и т.д.
Чтобы повысить устойчивость детей к вирусу, их нужно закаливать. Возможен прием иммуномодуляторов. Также эффективный метод профилактики — вакцинация против гриппа.
Во время эпидемии необходимо избегать мест скопления людей, чаще гулять на свежем воздухе, принимать поливитаминные комплексы или препараты аскорбиновой кислоты. Рекомендуется в домашних условиях есть лук и чеснок каждый день.
5 ошибок, которые часто совершаются больными во время острой вирусной инфекции
ОРВИ можно заразиться несколько раз в год. Обычно болезнь проходит легко, но если запустить процесс, может привести к значительным осложнениям. Наиболее распространенные ошибки, приводящие к тяжелым осложнениям.
Ошибка 1. Снижение температуры без необходимости
Повышение температуры — защитная реакция организма на заболевание, когда необходимо активизировать иммунную систему и вырабатывать антитела. Поэтому, если температура поднялась до 38,5 во время вирусной инфекции, сбивать ее не нужно. Жаропонижающие средства принимают только, если температура выросла выше.
Ошибка 2. Прием антибиотиков
Нередко больные с ОРЗ начинают лечение с приема антибиотиков. Это серьезная ошибка, ведь если заболевание вызвано вирусами, антибиотики бесполезны и даже вредны. Они не убивают вирус, а уничтожают полезные бактерии, населяющие организм. Решение о назначении антибиотиков врач принимает только при присоединении бактериальной инфекции.
Ошибка 3. Отказ от лечения
Мнение, что простуда в любом случае длится 7 дней, даже если ее лечить, ошибочно. Нужно помочь организму справиться с вирусом, и для этого необязательно пить таблетки. Существует несколько простых рекомендаций, которые помогут в борьбе с инфекцией: постельный режим, обильное теплое питье. Жаропонижающие препараты с ибупрофеном принимают, если температура поднялась выше 38,5о С.
Ошибка 4. Самолечение
После появления симптомов острой вирусной инфекции, нужно обратиться к врачу сразу, так как определить, насколько опасна инфекция, может только специалист. Помимо респираторных инфекций, можно заболеть гриппом, дающим тяжелые осложнения. Если через 5 дней лечения вы не чувствуете себя лучше, нужно срочно обратиться за помощью к врачу ещё раз.
Ошибка 5. Отказ от больничного
Это самая распространенная ошибка. Больному нужен покой, постельный режим и другие условия для быстрого выздоровления. Кроме того, вирусная инфекция заразна, и если человек выходит на работу даже с легким насморком, это подвергает риску заражения окружающих. У людей со слабым иммунитетом эта же инфекция может быть гораздо более серьезной, и даже смертельной.
Источники
- Хейккинен Т., Ярвинен А. Простуда, 2003;
- Thompson M. G. Shay D.K., Zhou H., Bridges C.B., Cheng PY, E Burns E., Bresee J.S., Cox N.J. Оценки смертности, связанной с сезонным гриппом, 2010;
- Сальгадо К.Д., Фарр Б.Д., Холл К.К., Хейден ФГ. Грипп в условиях неотложной госпитализации, 2002;
- Вайнгартен С., Ридингер М., Болтон Л.Б., Майлз., Барьеры для принятия вакцины против гриппа, 1989;
- Монто А.С. Исследования общества и семьи: острые респираторные заболевания и инфекции, 1994.
 Наверное, всем знакомо ощущение безумной усталости, когда просто нет сил что-либо делать, и единственное, что хочется – упасть в кровать. Если такое чувство возникает ситуативно, после напряженного трудового дня, то это нормально. В том случае, когда оно приобретает патологический характер, сопровождает человека длительное время и нарушает его привычный образ жизни, можно говорить о синдроме хронической усталости.
Наверное, всем знакомо ощущение безумной усталости, когда просто нет сил что-либо делать, и единственное, что хочется – упасть в кровать. Если такое чувство возникает ситуативно, после напряженного трудового дня, то это нормально. В том случае, когда оно приобретает патологический характер, сопровождает человека длительное время и нарушает его привычный образ жизни, можно говорить о синдроме хронической усталости.
Как проявляется синдром
СХУ имеет довольно широкую симптоматическую картину. Его признаки не специфичны, и, учитывая то, что многие из них сопровождают и другие заболевания, диагноз СХУ выставить довольно сложно. Как правило, пациент успевает побывать у множества узких специалистов, прежде чем выйдет на правильную тропу.
Главный симптом этого состояния – непреодолимая усталость, присутствующая на протяжении не менее 6 месяцев. Она сопровождает человека даже после достаточного сна или отдыха. Просыпаясь, больной уже чувствует себя уставшим. К тому же усталость присутствует даже тогда, когда он ничего не делает.
Слабость, недомогание, отсутствие жизненной энергии неустанно сопровождают больного с СХУ. У него резко падает работоспособность. Ранее активный, жизнерадостный человек, ведет себя как амеба. Работа дается ему с трудом, над одной задачей он может коптеть весь день, так и не доведя ее «до ума».
Дела по дому также не ладятся. С трудом удается заставить выполнять себя свои обязанности, а чаще больной их просто игнорирует, валяясь целый день на диване и ничего не делая.
Несмотря на то, что люди с синдромом хронической усталости постоянно ощущают сонливость, причем даже днем, они часто испытывают трудности с засыпанием. Нередко их сопровождает бессонница или беспокойный сон.
Из других частых признаков СХУ выделяют апатию и депрессию. Больных сопровождает плохое настроение, теряется интерес ко всему происходящему. Даже то, что раньше вызывало особый интерес, сейчас утрачивает какую-либо значимость. Потребность в сексе также снижается или отсутствует вовсе. Больной раздражителен, агрессивен.
Снижаются когнитивные способности. Человек становится невнимательным. В работе допускает ошибки. Чтобы избежать этого, свои обязанности выполняет очень медленно и перепроверяет все по несколько раз.
Страдает восприятие и память. Порой случается так, что рассматривая какой-то документ или текст, больной не понимает, о чем в них говорится. На слух информация также не воспринимается. Человек забывает даже то, что услышал несколько минут назад.
Физиологические симптомы тоже разнообразны. Среди них:
- беспричинные головные боли;
- гипертермия до 38°;
- увеличение лимфоузлов на шее и в подмышечных впадинах;
- боль в крупных суставах и в мышцах без причины, причем сегодня болезненность присутствует в коленях, а завтра — в локтях. То есть ее характер непостоянный;
- непереносимость физических нагрузок. Малейшая двигательная активность приводит к полному истощению. Например, поход в ближайший к дому магазин сопоставим с бегом на несколько километров;
- частые фарингиты и простудные заболевания;
- аллергии.
У таких людей нередко возникает синдром раздраженного кишечника. Он носит функциональный характер, проявляется болями в животе, диареей или запорами, изменением характера стула. Появляются ложные позывы к дефекации, метеоризм, ощущение переполненного кишечника.
Девушка, страдающая СХУ, описывает свое состояние как «на последнем дыхании»: ещё немного, и она не в состоянии будет сделать очередной вдох. Сил вообще нет, хотя ничего особенного она не делает. Хочется только спать и есть. Все раздражает, хочется спокойствия и тишины. Разговоры с людьми утомляют и вызывают нестерпимую головную боль.
Почему возникает расстройство
Свое официальное название болезнь получила в 1984 году. Тогда в Неваде, пережив эпидемию, у более двухсот человек проявились ее симптомы. Хотя случаи СХУ были известны и ранее, еще в 1934 году.
Считается, что синдром хронической усталости – это болезнь больших городов, где присутствует бешеный ритм жизни, а также тех людей, чья повседневная деятельность отличается особой ответственностью. Чаще она поражает женщин в возрасте 25–50 лет.
Патогенез расстройства связан с нарушением работы центров вегетативной нервной системы, а точнее – с тормозным воздействием на них определенных зон. Но по какой причине происходит данный сбой, до сих пор не установлено.
Возможные причины возникновения синдрома разделяют на физиологические и психологические.
Среди физиологических теорий наиболее перспективной является вирусная инфекция. Вирусы, так или иначе, способные спровоцировать СХУ:
- вирус Эпштейна – Барр;
- Коксаки;
- герпеса 6 типа;
- гриппа;
- цитомегаловирус;
- энтеровирус;
- ретровирус;
- вирус гепатита С.
Другим этиологическим фактором, по мнению ученых, становится неадекватный иммунный ответ. Он может быть вызван инфекциями, хроническими заболеваниями и другими причинами. При этом происходит увеличение количества одних клеток (в частности, цитокинов) и снижение уровня других. В целом это приводит к гиперактивности иммунитета.
Избыток физических нагрузок на протяжении длительного времени также способен вызвать синдром хронической усталости. Это связано с накоплением в мышцах молочной кислоты и невозможностью совершать активные движения.
Из других предположительных физиологических причин СХУ известны:
- нарушение микрофлоры кишечника;
- снижение уровня L-карнитина;
- неправильное питание, провоцирующее авитаминоз, дефицит минералов;
- интоксикации.
Среди психологических факторов риска выделяют те, что истощают нервную систему. Прежде всего, это хронические стрессы, действующие систематически, монотонно, но значительно подрывающие психоэмоциональное состояние человека.
В эту же группу относят недосыпание, неправильный режим дня, умственное перенапряжение, малоподвижный образ жизни.
Девушка несколько лет работала в быстром и напряженном темпе. Постоянные перелеты, нервное и физическое напряжение привели к тому, что, однажды, после перенесенной простуды, она вдруг почувствовала сильное недомогание.
Болезнь давно отступила, но силы так и не приходили к девушке. Постепенно усталость нарастала. Дошло до того, что помыться она могла только сидя. Физические нагрузки не приносили желаемого результата. Однажды, сделав утреннюю зарядку и дойдя до метро, она заплакала от изнеможения. Появилась боль в глазах, значительно снизилось внимание, руки и ноги ощущались непомерно тяжелыми. Болела голова, да и все тело.
Проблемы со сном, депрессия, отказ от привычных увлечений – вот тот неполный перечень мучений, с которыми пришлось столкнуться девушке. В итоге обоснованием ее состояния стал диагноз: синдром хронической усталости.
Чем грозит игнорирование СХУ
Проблема заболевания состоит в том, что многие отечественные врачи не признают его официального существования. Соответственно, подобный диагноз ставится далеко не во всех случаях, требующих этого. При этом недомогание таких людей списывают на присутствие хронических заболеваний и отправляют их по всем возможным врачам.
В других случаях считают это проявлением лени. При этом больной не только не получает сочувствия и понимания, но и подвергается насмешкам, упрекам и игнорированию своего состояния.
А между тем заболевание несет серьезную угрозу как для физического, так и психологического состояния человека. Его второе название – миалгический энцефаломиелит. Термин символизирует о том, что патологический процесс охватывает не только психическую сферу, но и сказывается на физическом самочувствии. В частности, как исходит из понятия, на мышцах и головном мозге.
Постоянное бездействие, атония, отсутствие физических нагрузок при синдроме хронической усталости приводят к мышечной слабости, а в тяжелых случаях и к атрофии мышц. Они теряют свои объемы, и, соответственно, способность в полной мере осуществлять движение. Уменьшается обогащение тканей организма кислородом, кости становятся ломкими и хрупкими.
Появляются проблемы с давлением. Сосуды утрачивают тонус. При этом если человек пытается встать с кровати возможно нарушение циркуляции крови, влекущее за собой его отток от головы. Проще говоря, вероятны обмороки.
Гиподинамия также приводит к фибромиалгиям – болям в мышцах разной степени тяжести. Они бывают до того сильными, что человек не может двигаться и теряет работоспособность. Но инвалидность ему не положена, как и связанные с ней льготы, ведь синдром хронической усталости, даже если он установлен официально, не дает таких полномочий.
Апатия, нежелание получать новые знания, расти и развиваться вызывают снижение умственной деятельности. Возникает частичная амнезия, становится сложнее устанавливать логические связи. Случаются моменты, когда человеку просто сложно говорить или даже думать. Такое постепенное угасание мыслительных процессов, если его вовремя не остановить, приводит к деградации.
Отсутствие сил, жизненной энергии доводит до того, что люди с СХУ все реже выходят из дома. Такой образ жизни постепенно толкает к социальной изоляции. Разрыв контактов со знакомыми и друзьями плавно перерастает в такую ситуацию, когда человек остается в одиночестве, наедине со своими мыслями и проблемами. Вместе с озабоченностью состоянием своего здоровья это нередко становится причиной суицида.
Конечно, крайняя степень болезни случается не так часто. Но стоит отметить, что в довольно большом количестве случаев больные сами находят проблему своего недомогания благодаря интернету, штудируя информацию и ища объяснение своему состоянию. Как правило, это происходит после длительных, непродуктивных скитаний по врачам.
Как поставить диагноз
Диагноз СХУ можно поставить при наличии следующих критериев. Обязательно присутствие 2 больших признаков. Это постоянная усталость со снижением активности днем, длящаяся более 6 месяцев. При этом она не уходит даже после полноценного отдыха, и способна усиливаться.
Второй основной критерий – отсутствие соматических и психических заболеваний. Для этого пациента направляют на обследования и консультацию узких специалистов: кардиолога, гастроэнтеролога, невролога и др. Учитывается воздействие психотравмирующего фактора.
Наличия этих 2 пунктов недостаточно. Необходимо также присутствие 6–8 других (малых) симптомов заболевания.
При правильном и своевременном лечении происходит полное выздоровление. Но существует вероятность рецидива при благоприятствующей этому обстановке, например, при воздействии стрессорных факторов или после перенесенного заболевания. В редких случаях синдром приводит к тяжелым последствиям.
Как можно вылечить СХУ
На качество лечения синдрома влияет осознание пациентом того, что его состояние – это следствие реального заболевания, а не просто переутомления, и оно требует адекватной терапии.
Прежде всего, надо разгрузить нервную систему человека, снизить психоэмоциональное напряжение. Устранить те виды деятельности, которые вызывают сильное напряжение, и стараться не перегружать свой день слишком большим количеством дел.
В отдельных случаях, когда больному сложно самому осознать положение дел, на помощь приходит психотерапия. Она направлена на выработку у пациента адекватного восприятия реальности и оценки своего положения, помогает ему понять, как правильно и рационально распределить нагрузку в течение дня, чтобы избегать переутомления, учит стрессоустойчивости и методам правильного отдыха.
Аутотренинги и релаксация помогают расслабиться, переключить внимание. Они также внушают пациенту программы поведения, призванные гармонизировать его внутреннее состояние, снять напряжение, настроиться на позитивный лад.
Для лечения СХУ также могут применяться медикаментозные средства:
- антидепрессанты и транквилизаторы;
- противоаллергические средства;
- энтеросорбенты;
- минеральные комплексы. Особое внимание уделяется препаратам магния. Считается, что он регулирует в организме энергообмен. Именно его недостаток вызывает упадок сил и быструю утомляемость;
- препараты L-карнитина;
- витамины, в особенности группы В.
Из физиопроцедур очень полезны массаж, лечебная физкультура, водные процедуры, в том числе контрастный душ.
Постепенное распространение сейчас получают специальные тренинговые программы, например, Lightning Process, The Gupta Programme. Согласно мнению разработчиков этих программ синдром хронической усталости появляется на фоне нарушений работы мозга. Если вернуть ему нормальную деятельность, то это поможет избавиться от ряда проблем.
Тренинги основываются на нейропластичности мозга, то есть его способности перестраиваться. Мозг как бы перезагружается и начинает работать по новым правилам.
Изменения происходят, когда человек начинает работать над собой. Ему подбирают индивидуальный набор упражнений, адаптированный под его уровень развития. В процессе работы они усложняются. Упражнения необходимо делать систематически.
Такая программа техник заставляет мозг работать продуктивней, укрепляет его и совершенствует. Она делает его более адаптивным, позволяя быстрее и качественнее подстраиваться под изменчивые условия среды, а также улучшает мыслительную деятельность, память.
На данный момент существует достаточное количество подобных систем. Каждая из них работает по своей схеме, и имеет в своем арсенале разнообразные методики и сборники упражнений, аутотренингов. Они помогают бороться не только с СХУ, но и с другими психическими расстройствами, такими как депрессия, тревожность, фобии и т.д.
Одна женщина 20 лет страдала от СХУ и не выходила из дома. Но три дня тренингов по одной из этих программ изменили ее настолько, что она смогла пробежать марафон.
Многие авторы таких программ сами когда-то страдали от различных расстройств. Но смогли от них избавиться с помощью переобучения своего мозга и теперь спешат поделиться своим опытом для блага других.
Режим дня
Как бы это банально не звучало, но соблюдение правильного распорядка дня – очень важный момент в лечении и профилактике синдрома хронической усталости. Он заключается в следующем:
- сбалансированное диетическое питание, без острой и жирной пищи, психостимулирующих напитков (кофе, крепкий чай). Алкоголь придется исключить полностью. Пища должна быть насыщена витаминами и другими полезными компонентами;
- рациональная смена работы и отдыха. Умственные нагрузки для мозга нужны. Это развивает мышление, память, внимание и даже может отстрочить развитие старческого слабоумия. Но все хорошо в меру. Важно не перенапрягать свой мозг. Для этого отводить время в течение дня для отдыха. Если вы занимаетесь монотонной, сидячей работой, обязательно каждые 2 часа делайте перерыв, чтобы переключить внимание. Если работа связана с профессиональными вредностями: шум, вибрация и т.д., это просто необходимо;
- физические нагрузки – обязательно. Но они должны быть дозированными, чтобы не довести себя до истощения. Хорошо бы выбрать тот вид спорта, который приносит удовольствие и хорошие впечатления, после которого вы заряжаетесь энергией. Особенно хорош спорт на свежем воздухе. Выберите для себя бег, спортивную ходьбу, прогулки на лошадях. Кстати, физические упражнения помогают не только подтянуть тело. Это еще и отличный способ снять эмоциональное напряжение, дать выход эмоциям;
- одно из главных условий избавления от СХУ – нормализация сна. Спать нужно не менее 8 часов в день. Если есть проблемы с засыпанием, требуется оградить себя от умственных и физических напряжений перед сном. Возможно, вам полезно будет поспать пару часов и днем, но только в том случае, если это не помешает уснуть ночью;
- крайне необходимо позволять себе расслабиться. Для этого используйте подходящие для вас методы. Для кого-то это будет встреча с друзьями, для кого-то — прослушивание музыки или чтение книги. Ароматерапия, теплая ванна, медитации, домашние животные – все что угодно;
- хороший выход из ситуации – сменить обстановку. Взять отпуск и отправиться в путешествие. Это поможет отвлечься от рутины, получить новые эмоции и впечатления, так сказать, «взбодрить» психику и заставить ее работать –воспринимать, анализировать, запоминать новое;
- конечно, отмена вредных привычек или хотя бы постепенный отказ от них;
- старайтесь избегать негативных переживаний. Ограничьте общение с неприятными для вас людьми, игнорируйте удручающую информацию по телевизору, в интернете или газете;
- используйте успокоительные чаи для тонизирования нервной системы.
Чтобы избавиться от синдрома хронической усталости, необходимо соблюдать все рекомендации в комплексе. Только всестороннее влияние поможет наладить психоэмоциональный фон, устранить напряжение и усталость.
Люди с СХУ часто не догадываются, что стало причиной такого их удрученного состояния. Адекватное лечение синдрома возможно только после осознания сути проблемы и усиленной работы над собой. Самым сложным является первый шаг, порою люди не понимают, с чего начать.
Не стоит бороться с болезнью в одиночку. Обратитесь к специалисту, получите информацию и начните действовать незамедлительно.
Острое нарушение мозгового кровообращения может протекать в виде транзиторной ишемической атаки, микроинсульта или инсульта. Об инсульте говорят в том случае, если неврологическая симптоматика сохраняется более суток. При наличии преходящего нарушения мозгового кровообращения, как и при микроинсульте, признаки расстройств функций организма проходят самостоятельно в течение 24 часов. После них не остаётся морфологических изменений вещества головного мозга. В результате микроинсульта образуются очаги некроза вещества головного мозга.
Как определить, был ли микроинсульт? Врачи клиники неврологии Юсуповской больницы применяют инновационные методы диагностики заболеваний центральной нервной системы. Они позволяют определить изменения головного мозга, патологию церебральных сосудов после острого периода микроинсульта. Пациентов консультируют кардиологи, эндокринологи, офтальмологи. Сложные случаи обсуждаются на Экспертном Совете с участием кандидатов и докторов медицинских наук, являющихся ведущими специалистами в области заболеваний нервной системы.
В клинике реабилитации работает команда специалистов высокой квалификации. Реабилитологи используют инновационные методики восстановления нарушенных функций и профилактики повторного нарушения мозгового кровообращения. Благодаря согласованной работе всего персонала, применению индивидуальных схем лечения современными лекарственными препаратами у пациентов, прошедших курс лечения и реабилитации в Юсуповской больнице, значительно снизилось количество рецидивов микроинсульта.
Симптомы инсульта и микроинсульта
Время имеет большое значение для эффективного лечения обоих заболеваний (специалисты говорят о трех «золотых» часах, когда можно избежать появления осложнений), поэтому звонить в службу скорой помощи нужно сразу после появления следующих симптомов:
нарушение речи (невнятная, слишком замедленная, бессмысленная);
тошнота и рвота;
сильная головная боль (возникает резко);
нарушение координации;
проблемы со зрением (двоение в глазах, слепота на один или оба глаза);
слабость в конечностях;
нарушение чувствительности одной половины тела;
возможна потеря сознания.
Появляется повышенная чувствительность вплоть до полного неприятия яркого света и громких звуков. Наблюдается парез конечностей с одной стороны тела и нарушение двигательной координации. Иногда можно заметить асимметрию лица. Если эти симптомы сохраняются в течение 24 часов или нарастают, речь идёт об инсульте. Иногда симптомы микроинсульта можно перепутать с реакцией на стресс или хроническую усталость.
Однако, ощущая один или несколько признаков микроинсульта в сочетании с факторами риска, необходимо немедленно обратиться за медицинской помощью. Очень часто признаки развития микроинсульта пациенты не воспринимают серьезно и переносят «на ногах». В результате человек не получает квалифицированную помощь своевременно, что приводит к неполному восстановлению организма. Микроинсульт вызывает обратимые нарушения работы головного мозга.
Со временем ткани восстанавливаются. Период регенерации будет зависеть от общего состояния здоровья пациента и масштабов микроинсульта. В Юсуповской больнице пациент может получить помощь круглосуточно, что позволит выиграть время для более качественной реабилитации. Неврологи Юсуповской больницы являются специалистами высокого класса и имеют большой опыт работы с нарушениями функций головного мозга. Своевременное обращение к специалисту позволит снизить вероятность длительной госпитализации и проходить курс лечения в домашних условиях.
Следует обращать особое внимание на симптомы микроинсульта тем людям, которые находятся в зоне риска: имеют определенные хронические заболевания или ежедневно подвергаются воздействию негативных процессов, способных спровоцировать микроинсульт.
Как это происходит
Чтобы вовремя распознать заболевание, необходимо знать механизм его течения. При микроинсульте механизм заболевания, следующий:
-
Сначала происходит повышение давления в сосудах или закупорка сосуда тромбом;
-
В пораженном участке нарушается кровообращение, а, значит, не поступают питательные вещества;
-
Далее кровообращение может самостоятельно восстановиться (давление снизится, тромб рассосется) или же нет — тогда возможно наступление инсульта.
Задача больного или того, кто увидел какие-то изменения в близком, — как можно скорее вызвать скорую. Только квалифицированная помощь не позволит заболеванию прогрессировать.
Течение микроинсульта
Микроинсульт возникает в результате негативного влияния определенных факторов или является следствием некоторых хронических заболеваний. К основным факторам, способным вызвать микроинсульт, относятся:
-
курение,
-
злоупотребление алкоголем,
-
употребление наркотиков,
-
стрессы,
-
хроническая усталость.
Каждая из этих причин или их сочетание способны вызвать микроинсульт у здорового человека. Среди заболеваний, провоцирующих данное состояние, выделяют:
-
атеросклероз сосудов головного мозга,
-
артериальная гипертензия,
-
патология сосудов головного мозга,
-
кардиомиопатии,
-
сахарный диабет,
-
патологии шейного отдела позвоночника.
При наличии любого из вышеперечисленных заболеваний даже на ранней стадии для профилактики микроинсульта следует регулярно посещать врача. В Юсуповской больнице работают профессиональные неврологи, которые специализируются на заболеваниях сосудов головного мозга. Своевременное обращение к специалисту значительно уменьшает риск развития микроинсульта в будущем. Необходимо знать, что микроинсульт является предвестником полноценного инсульта или инфаркта головного мозга, что приводит к необратимым нарушениям и может спровоцировать инвалидизацию и смерть.
При развитии микроинсульта возникает закупорка сосуда головного мозга, в результате чего некоторые отделы остаются без питания. Блокировка сосуда происходит неполная, поэтому небольшое количество крови продолжает питать головного мозг. Это и объясняет обратимость данного состояния. Микроинсульт наступает спонтанно и длится недолго. В это время человек может ощущать головокружение, боль в затылочной части головы, появление черных точек или светлых пятен перед глазами, тошноту, нарушение координации движений. При появлении подобных симптомов (особенно при наличии провоцирующих факторов) следует немедленно обратиться к врачу.
Приемное отделение Юсуповской больницы работает круглосуточно, поэтому пациент получит квалифицированную медицинскую помощь в любое время суток. Иногда симптомы микроинсульта можно перепутать с реакцией на стресс или хроническую усталость. Однако, ощущая один или несколько признаков микроинсульта в сочетании с факторами риска, необходимо немедленно обратиться за медицинской помощью. Микроинсульт вызывает обратимые нарушения работы головного мозга. Со временем ткани восстанавливаются.
Период регенерации будет зависеть от общего состояния здоровья пациента и масштабов микроинсульта. В Юсуповской больнице пациент может получить помощь круглосуточно, что позволит выиграть время для более качественной реабилитации. Неврологи Юсуповской больницы являются специалистами высокого класса и имеют большой опыт в работе с нарушениями работы головного мозга. Своевременное обращение к специалисту позволит снизить вероятность длительной госпитализации и даст возможность проходить курс лечения в домашних условиях.
Каждая секунда может подарить больному шанс на полное выздоровление, особенно это касается микроинсульта, при инсульте полное восстановление организма практически невозможно. Но чем скорее больной получит лечение, тем благоприятнее будут последствия.
Диагностика микроинсульта
Если пациент поступает в клинику неврологии в остром периоде нарушения мозгового кровообращения, врачи находят множество неврологических симптомов, которые при микроинсульте выражены минимально. Спустя сутки от дебюта заболевания при микроинсульте неврологическая симптоматика не определяется. Как проверить, был ли микроинсульт? Неврологи восстанавливают клиническую картину острого нарушения мозгового кровообращения на основании опроса пациента. В дальнейшем проводят следующие диагностические исследования:
-
осмотр;
-
обследование биомеханики шейного отдела позвоночника (тонуса мышц, объёма движений, положения позвонков в покое и движении);
-
рентгенография шейного отдела позвоночника с функциональными пробами;
-
исследование сосудов шеи и головного мозга – ультразвуковая допплерография;
-
магнитно-резонансная и компьютерная томография;
-
ангиография сосудов головного мозга;
-
компьютерная ангиография сосудов шеи и головного мозга;
-
общий, биохимический анализ крови и коагулограмма.
Для всех исследований врачи Юсуповской больницы используют современную аппаратуру ведущих фирм мира. Анализы выполняют с использованием качественных реагентов, позволяющих получить точные результаты.
Дифференциальная диагностика ишемического инсульта и микроинсульта
Как отличить инсульт или микроинсульт у человека? Оба заболевания развиваются вследствие спазма или тромбоза церебральной артерии. Симптомы зависят от того, какой сосуд поражён – крупный или мелкий. При нарушении кровотока по крупным мозговым артериям развиваются общие и локальные нарушения неврологических функций. Общие симптомы инсульта, следующие:
-
внезапная резкая головная боль;
-
тошнота и рвота;
-
нарушение сознания;
-
расстройство речи;
-
онемение половины тела.
Локальные проявления инсульта зависят от того, в бассейне какой артерии нарушен кровоток. При микроинсульте общих проявлений сосудистой патологии мозга почти никогда не бывает. Пациентов беспокоит умеренная головная боль, нарушается устойчивость и координация движений. Они на некоторое время утрачивают способность рассматривать предметы обоими глазами. Все локальные симптомы микроинсульта могут сохраняться от нескольких часов до суток и проходят самостоятельно. Если признаки нарушения мозгового кровообращения сохраняются более 24 часов, это означает, что у пациента развился инсульт.
После ишемического инсульта сохраняется нарушение двигательной, зрительной, речевой функции и чувствительности. Пациенты, перенесшие микроинсульт, не отмечают никаких изменений и часто не придают значения тем симптомам, которые были. Но у них, как и после инсульта, образуются очаги некроза вещества головного мозга. При повторных микроинсультах всё большая часть мозга замещается соединительной тканью. Вследствие этого у пациентов нарушается мозговая деятельность, развиваются расстройства памяти и концентрации внимания.
Инсульт и микроинсульт: в чем сходство и различие
Несмотря на приставку «микро», малый инсульт довольно опасен и имеет много общего с полноценным заболеванием. Отличие инсульта от микроинсульта — в продолжительности болезни и выраженности симптомов. Микроинсульт — нарушение работы головного мозга на кратковременный период, это своего рода предупреждение перед инсультом, который, в свою очередь, представляет собой острое внезапное нарушение кровоснабжения мозга с необратимыми последствиями (полностью восстановить организм после такого удара практически невозможно).
В чем еще разница между микроинсультом и инсультом? Микроинсульт проходит самостоятельно (часто можно обойтись без помощи врача, но лучше этого не делать) и за короткое время (обычно приступ не длится дольше часа), а симптоматика выражена неярко: кто обратит внимание на головокружение, слабость в мышцах и потемнение в глазах? Казалось бы, обычные признаки переутомления. Но есть простой способ проверить: поднимите обе руки вверх одновременно. При любом из инсультов сделать этого не удастся, как и улыбнуться или произнести простую фразу четко и без запинок. Основными отличиями этих двух заболеваний являются:
Выраженность симптомов. При микроинсульте симптоматика выражена слабо, это и является главной опасностью. Заболевание проходит почти бессимптомно, а значит, существует реальная угроза того, что перенесено оно будет «на ногах», то есть без лечения;
Длительность. Продолжительность заболеваний также разная. При малом инсульте приступ обычно длится около 15 минут, в то время как при инсульте приступ может продолжаться несколько часов;
Последствия. Осложнения при инсульте возникают гораздо чаще, чем при микроинсульте, и даже могут привести к инвалидности или летальному исходу. Малый инсульт при должном лечении не грозит ни тем, ни другим.
Помимо длительности и специфики проявлений, отличие инсульта и микроинсульта еще и в том, что одного из них не существует в медицинской терминологии. Врачи не признают такой термин, как «микроинсульт», называя это преходящим нарушением мозгового кровообращения (ПНМК). Однако состояние это существует, и есть определенные факторы, вызывающие его.
Предварительно диагностировать инсульт может и непрофессионал, используя метод FAST. Но точно поставить диагноз и назначить грамотное лечение может только специалист. Предположения по поводу диагноза у врача могут появиться уже на осмотре пациента, но все же необходимо провести ряд исследований, чтобы исключить заболевания с похожей симптоматикой. Полноценная диагностика (микро)инсульта — это:
-
Сбор анамнеза. Врач изучает историю болезни пациента, расспрашивает его о симптомах, о заболеваниях родственников.
-
Предварительная оценка состояния больного. Это осмотр пациента, проведение различных тестов и т.п. Все это необходимо для скорейшего определения типа заболевания и локализации.
-
Лабораторные исследования. Анализ крови на количество тромбоцитов, время свертываемости, сахар и пр.
-
Аппаратная диагностика. Предоставит наиболее полную картину заболевания. Сюда относятся:
-
КТ. Рентгенологический метод исследования, один из самых эффективных при диагностике инсульта, так как выявляет, где именно произошло кровоизлияние и в каком объеме.
-
МРТ. Также эффективный метод, дающий еще более подробную информацию, но все же применяемый редко из-за своей длительности (около часа), тогда как при инсульте счет идет на минуты.
-
Магнитно-резонансная ангиография. Метод, необходимый для проверки состояния сосудов. В случае если тромб не дает поступать крови, ангиография это покажет.
-
ЭКГ и УЗИ сердца.
-
Эхокардиограмма определяет любые нарушения в работе сердца.
-
РЭГ (реографический метод исследования сосудистой системы головного мозга) и УЗДГ (исследование при помощи ультразвука) с функциональными пробами (например, с поворотами и наклонами головы) — эти методы необходимы для обследования артерий позвоночника.
Инсульт занимает 3 место в структуре смертности. Болезнь уступает только сердечно-сосудистым заболеваниям и опухолевым образованиям. В результате острого нарушения мозгового кровообращения 60-70% больным присваивается инвалидность. 30% случаев заканчивается летальным исходом. Способность к самообслуживанию теряется в 10-15%. У мужчин инсульт возникает с такой же частотой, как и у женщин. Возраст, в котором чаще всего диагностируется инсульт, 40-65 лет.
Для диагностики нарушения мозгового кровообращения в Юсуповской больнице используется современное медицинское оборудование. С помощью КТ, МРТ удается установить тип инсульта, локализацию патологического очага и степень его распространенности. Терапия подбирается в соответствии с диагностическими данными. Врачи отмечают, что при своевременном начале лечения возможно полное восстановление утраченных функций. Для каждого пациента врачи Юсуповской больницы разрабатывают индивидуальный комплекс для реабилитации. В него входят не только медикаментозные препараты, но и занятия лечебной физкультурой и физиотерапия.
Как определить микроинсульт в домашних условиях
Не существует симптомов, которые характерны только для микроинсульта. Иногда приступ начинается с нарушения речи – она становится невнятной, человек не может произнести связной фразы. Некоторые люди обращают внимание на чувство онемения в конечностях с одной стороны тела, они не могут удержать в руке даже лёгкий предмет или попасть ногой в обувь. Иногда можно заметить асимметрию лица. Эти симптомы через пару часов могут пройти самостоятельно.
Но если они возникли, следует обеспечить пациенту неподвижность, приподнять немного голову и повернуть на бок. Его необходимо успокоить и убедить поехать в больницу. Позвоните по телефону, и неврологи Юсуповской больницы сразу же после установления точного диагноза назначат лечение, направленное на восстановление кровообращения головного мозга и защиту нейронов. Они установят причину заболевания и устранят её. После стационарного лечения вам предложат эффективную программу реабилитации.
Первая помощь и лечение при микроинсульте
Что делать, если произошёл микроинсульт? При появлении первых признаков микроинсульта необходимо уложить пациента в постель и вызвать скорую помощь. До прибытия врачей следует обеспечить приток свежего воздуха и покой. Позвоните в контакт-центра Юсуповской больницы. Врачи подготовятся к приёму пациента и сразу же начнут оказания специализированной медицинской помощи.
При малейшем подозрении на микроинсульт больному требуется тщательное медицинское обследование. Даже в случае, если недомогание отступило и человек чувствует себя вполне комфортно, консультация невролога является обязательной мерой, ведь микроинсульт может повториться или привести к инсульту. Многие мужчины и женщины избегают посещения медицинских учреждений, поскольку такие походы ассоциируются у них с бесполезной тратой сил и энергии, а также полным отсутствием доверия к врачам и уверенности в их компетентности. Обратитесь в Юсуповскую больницу и подобные предубеждения навсегда исчезнут. Во-первых, записаться на прием к доктору можно по телефону, администратор согласует визит в любое удобное для каждого пациента время.
Во-вторых, все диагностические, лечебные и восстановительные процедуры выполняются на современной медицинской аппаратуре. В-третьих, в штат Юсуповской больницы входят ведущие доктора России, разрабатывающие для каждого пациента индивидуальную программу лечения. Поход к неврологу, кардиологу или другому врачу Юсуповской больницы поможет предотвратить развитие микроинсульта и инсульта. Методы профилактики, разрабатываемые неврологами больницы, не только помогают снизить риск развития заболевания, а также тяжелых осложнений после него, но часто спасают жизни многим пациентам. Ни для кого не секрет, что большинство заболеваний легче предотвратить, нежели потом бороться с последствиями недуга и проходить длительный курс реабилитации.
Первая доврачебная помощь при микроинсульте или инсульте следующая:
-
непременно следует вызвать карету скорой помощи;
-
человека необходимо положить на твердую поверхность и следить за тем, чтобы голова была приподнята. Это поможет предотвратить отек мозга;
-
голову необходимо повернуть в бок, так как микроинсульты часто сопровождаются рвотой;
-
после рвоты нужно очистить ротовую полость от остатков рвотных масс. До приезда скорой помощи следует измерить артериальное давление. Если оно высокое, можно дать выпить лекарственный препарат, который пациент обычно принимает для лечения артериальной гипертензии.
-
необходимо обеспечить приток свежего воздуха и расстегнуть у больного воротник и пояс, чтобы они не сдавливали тело;
-
если пациент впадает в состояние клинической смерти, то следует начать реанимационные мероприятия и продолжать их до приезда скорой помощи.
-
первая врачебная помощь при микроинсультах и инсультах заключается в следующем:
-
в случае гипертонического криза пациенту дозировано снижают артериальное давление;
-
возобновление мозгового кровообращения;
-
улучшение деятельности сердца;
-
профилактика и купирование отека мозга;
-
налаживание процессов микроциркуляции в тканях головного мозга;
-
симптоматическая терапия.
Пациентов консультирует кардиолог, офтальмолог и эндокринолог. Юсуповская больница принимает пациентов 24 часа в сутки, 7 дней в неделю. Профессионализм медицинского персонала позволяет «поставить на ноги» даже самых тяжелых пациентов.
Причины инсульта и микроинсульта
Теперь, когда ясно, как отличить инсульт от микроинсульта, стоит обозначить причины этих двух заболеваний. По набору факторов, как и говорилось выше, они также похожи:
-
Атеросклероз. В этом случае причина болезни — бляшка в сосудах, которая или оторвалась, или прилипла к стенке сосуда: и то и другое ведет к непроходимости крови по сосуду.
-
Тромбоз. Причиной служит тромб, нарушающий питание в конечностях.
-
Спазм сосудов, блокирующий поступление крови в мозг.
-
Падение уровня гемоглобина и, как следствие, понижение уровня кислорода в головном мозге.
-
Повышенная вязкость крови, возникающая вследствие хронических заболеваний, полицитемии, недостаточного количества выпитой жидкости.
-
Повышенное артериальное давление.
-
Ожирение — это также дополнительная нагрузка на сердце.
-
Наследственные патологии головного мозга.
-
Инфаркт и прочие заболевания сердца, ослабляющие его.
-
Перенесенные операции на сердце.
-
Стрессы (провоцируют повышение АД).
-
Возраст. Несмотря на то, что эта болезнь молодеет, чаще от нее все равно страдают пожилые люди, так как их сосуды изношены.
-
Резкая смена климата и пр.
При этом в группе риска не только пожилые люди (как до сих пор принято думать), но и молодые. Известны случаи, когда данные заболевания поражали людей в возрасте 18-20 лет. Причин этому может быть много, но основными являются следующие:
-
Сосудистые заболевания;
-
Сахарный диабет (высокое содержание сахара поражает стенки сосудов);
-
Вредные привычки (употребление психотропных веществ);
-
Врожденные и приобретенные болезни сердца.
Виды инсульта и микроинсульта
Выделяют два основных вида инсульта (микро- и традиционного):
-
Геморрагический инсульт — это кровоизлияние с образованием гематом. Восстановление занимает от двух недель до нескольких месяцев. Группа риска: люди старше 45 лет с хроническими заболеваниями, вредными привычками или предрасположенностью к заболеванию.
-
Ишемический инсульт ведет к закупорке сосудов тромбами. От геморрагического отличается нарастающим эффектом. В большинстве случаев у больных диагностируется именно этот вид заболевания. В этом случае в группу риска попадают люди старше 60 лет с хроническими заболеваниями, вредными привычками или предрасположенностью к заболеванию.
Также некоторые специалисты выделяют лакунарный инсульт, который связан с поражением мелких артерий в стволе или коре мозга.
Важно вовремя и правильно диагностировать вид инсульта, оказать должную и своевременную помощь пациенту. От этого зависит дальнейшее лечение и прогноз заболевания.
Первые признаки инсульта и микроинсульта
Как понять, у больного был геморрагический или ишемический инсульт? По первым признакам. Геморрагический инсульт проявляет себя следующими симптомами:
-
появляется резкая головная боль;
-
больного рвет;
-
дыхание частое;
-
расширение зрачков;
-
возможны эпилептические припадки;
-
рука не поднимается, висит, как плеть;
-
резкое повышение температуры тела;
-
возможно непроизвольное мочеиспускание;
-
возможна потеря сознания и даже кома.
Ишемический инсульт является более благоприятным по прогнозам и проявляет себя следующим образом:
-
появляется головокружение, слабость во всем организме;
-
звон в ушах;
-
кратковременная потеря зрения;
-
возможна рвота;
-
затрудненное глотание;
-
нарушение речи;
-
косоглазие.
Самым благоприятным по прогнозу является лакунарный инсульт, его симптоматика, следующая:
-
развитие только на фоне повышенного артериального давления;
-
нет таких серьезных симптомов, как рвота, головокружение и потеря сознания;
-
главный симптом — паралич конечностей и лицевых мускул;
-
рост интенсивности симптомов происходит постепенно;
-
после приступа возможно полное восстановление.
Признаки и последствия микроинсульта у женщин и мужчин
Микроинсульт или транзиторная ишемическая атака, может длиться от нескольких минут до суток. Больше половины случаев микроинсультов не распознаются вовремя, чаще всего микроинсульты происходят во время сна. Приступ начинается из-за нарушения кровоснабжения участка мозга во время блокировки сосудов головного мозга. Причиной блокировки сосуда часто становятся тромб или атеросклеротические бляшки, реже микроинсульт происходит из-за кровоизлияния.
Каждый микроинсульт является ударом по головному мозгу человека. Даже если симптомы отступают без лечения, это является свидетельством того, что нервные клетки испытывают хронический недостаток кислорода. Последствия микроинсульта, перенесенного «на ногах», не остаются незаметными. В результате преходящего нарушения мозгового кровообращения у пациентов развиваются признаки слабоумия, в худшую сторону меняется характер.
Нередко у пациентов, которые перенесли транзиторную ишемическую атаку, в следующий раз происходит «молчащий инсульт»: любые симптомы приступа отсутствуют, но нарушение кровообращения происходит и наносит серьёзный вред нервным клеткам головного мозга. После микроинсульта возрастает риск развития классического инсульта. Он сопровождается параличами, непроизвольным мочеиспусканием и дефекацией, оглушительной головной болью, потерей сознания, является причиной летального исхода или инвалидности.
Транзиторная ишемическая атака – это предвестник обширного инсульта. Около 10% пациентов страдают от такого осложнения в течение первого месяца после микроинсульта, у 12% инсульт диагностируется в течение года после микроинсульта, почти у 30% больных в течение пяти лет после микроинсульта происходит инсульт. Симптомы микроинсульта проходят в течение суток, но, если происходит дальнейшее ухудшение состояния, симптомы нарастают – произошел инсульт.

Группы риска
Важно отметить, что микроинсульт болезнь не только пожилых, все чаще страдают от него и молодые люди (после 30 лет). После 60 лет риск заболевания удваивается, так как обменные процессы в организме замедляются, сосуды хуже реагируют на команды от мозга, артерии уменьшаются в диаметре, бляшки легко перекрывают кровоток.
Но часто микроинсульт провоцируют и сопровождают следующие проблемы:
-
Атеросклероз (хроническое заболевание артерий);
-
Врожденные проблемы с сосудами;
-
Сахарный диабет, истончающий сосудистую стенку;
-
Повышенное артериальное давление;
-
Перенесенные инфаркты, аритмии и прочие болезни сердца;
-
Прием препаратов, повышающих риск появления тромбоза (например, противозачаточные средства);
-
Вегетососудистая дистония;
-
Избыточный вес (железа внутренней секреции, которой и является жировая ткань, может вырабатывать повышенное число эстрогенов, ведущих к образованию тромбов);
-
Избыточные физические нагрузки;
-
Наследственные заболевания, уменьшающие диаметр артерий (например, болезнь Фабри) и пр.
В группе риска находятся и трудоголики, не обращающие внимания на изменения состояния своего здоровья. Симптомы и последствия микроинсульта, перенесенного на ногах такие: сперва — легкое недомогание, переходящее в дрожь и онемение, возможна кратковременная потеря зрения. Чтобы отличить микроинсульт от перенапряжения, достаточно попробовать поднять руки вверх: одна половина тела откажется это делать. Последствием того, что больной просто немного посидит и переждет это состояние, может стать полноценный инсульт, от осложнений которого будет избавиться куда сложнее.
Признаки микроинсульта, перенесенного на ногах
Признаки микроинсульта, перенесенного на ногах, могут быть выраженными или маловыраженными – это зависит от многих факторов:
-
размера и локализации поврежденного сосуда мозга;
-
своевременности принятых мер;
-
состояния здоровья больного и его возраста.
Основные симптомы при микроинсульте – это нарушение мимики лица, речи, координации и равновесия во время ходьбы, головокружение и головная боль. Во время микроинсульта может временно нарушиться зрение, появляется тошнота, озноб или больному становится жарко. При назначении адекватного лечения происходит улучшение состояния больного, симптомы микроинсульта исчезают.
Первые признаки микроинсульта у женщин
Микроинсульты часто диагностируются у женщин, принимающих гормональные контрацептивные препараты длительное время, болеющих сахарным диабетом, ожирением, гипертонией, стенокардией, заболеваниями сосудов. Инсульты провоцируют алкоголь и курение, употребление острой, жирной пищи, тяжелые физические нагрузки. У женщин микроинсульты чаще диагностируются в возрасте старше 60 лет, в отличие от мужчин, у которых микроинсульты случаются в более молодом возрасте. Симптоматика микроинсульта более выражена у женщин – они тяжелее переносят поражение тканей мозга, восстанавливаются длительнее, чем мужчины. При микроинсульте симптоматика проявляется слабо – это главная опасность.
А симптомы микроинсульта у женщин молодого возраста (до 30 лет) могут какое-то время протекать почти незаметно. Это связано с тем, что организм молодой, обладает высокой способностью к восстановлению. Многие женщины даже не понимают, что они больны. Просто берут выходной и проводят его дома в кровати или, что еще хуже, продолжают работать, списывая все на хроническую усталость и продолжительное отсутствие отпуска. Первые признаки инсульта у женщины проявляются в виде тошноты, головокружения.
Женщину клонит в сон, она испытывает сильную усталость и недомогание. Может повыситься артериальное давление, появляется распирающая боль в области поражения тканей головного мозга. Часто дыхание становится учащенным, беспокоит боль в области сердца, в глазах темнеет. Симптомы нарастают – женщина ощущает слабость в конечностях, ей трудно вставать, поднимается температура или беспокоит сильный озноб, раздражают свет, громкие звуки. Может нарушиться мимика лица, речь, походка становится пошатывающейся, больной трудно сохранять равновесие.
Все эти симптомы являются сигналами для срочного обращения к врачу. Микроинсульт, перенесенный на ногах, становится причиной развития обширного инсульта, тяжелых заболеваний сердца. Для быстрой и эффективной диагностики микроинсульта следует обращаться в клинику неврологии Юсуповской больницы, консультация невролога поможет больному получить адекватную, своевременную медицинскую помощь и избежать тяжелых осложнений.
Последствия микроинсульта у женщин
Статистика инсультов говорит о развитии осложнений в течение первых месяцев после микроинсульта, если он был перенесен на ногах, помощь была оказана несвоевременно. Даже если микроинсульт прошел незамеченным, не развились осложнения после локальных поражений тканей мозга, с возрастом он дает знать о себе последствиями в виде депрессии, снижения зрения, частых головных болей, раздражительности, появляются проблемы с памятью и концентрацией внимания. Развитие тяжелых осложнений спустя некоторое время после микроинсульта, перенесенного на ногах, может проявиться в виде тяжелого ишемического или геморрагического инсульта, а также привести к летальному исходу.
Помимо развития ишемического инсульта, последствия после микроинсульта у женщин могут быть следующими:
-
Раздражительность и агрессивность;
-
Повышенная утомляемость;
-
Нарушения функциональности органов (в том числе, и половых);
-
Двоение и мушки в глазах;
-
Резкие перепады настроения и пр.
Женщины переносят это состояние сложнее, так как их мозг более чувствителен к недостатку кислорода и труднее затем восстанавливается. Последствия и последующее лечение микроинсульта у женщин будут немного отличаться: помимо проявлений, схожих с мужскими, у женского пола часто встречаются:
-
Астения (проявляется в отсутствии интереса к чему-либо);
-
Неврастения (повышенная тревожность, бессонница и пр.);
-
Депрессия и пр.
Соответственно, грамотный врач, помимо медикаментозного лечения, устраняющего признаки самого заболевания, назначит женщине также лечение для работы с последствиями (обычно подключаются такие специалисты как психологи и логопеды). В молодом возрасте (до 40 лет) последствия микроинсульта больные женского пола переносят довольно легко, некоторые их вообще не замечают. У женщин в пожилом возрасте (начиная с 50 лет и старше) последствия микроинсульта только усугубляются, и для борьбы с ними бывает необходимо подключение нескольких разных специалистов. В Юсуповской больнице опытные неврологи найдут выход и в этой ситуации. Если больному понадобится реабилитация, здесь есть все необходимое для этого оборудование.
Больницей предлагается вертикализация (необходимая, чтобы избежать осложнений), лечение движением, реабилитационный массаж и другие процедуры. Пациент здесь всегда будет под наблюдением врача. Последствия микроинсульта у женщин, перенесших заболевание на ногах, ничем не отличаются от последствий у мужчин: заболевание может возвращаться до нескольких раз, пока не перерастет в ишемический инсульт. Инсульт считается опасным неврологическим заболеванием. Ежегодно статистические данные свидетельствуют о приросте заболеваемости.
Причины инсульта и микроинсульта у женщин
Если раньше считалось, что оба эти заболевания — удел людей пожилого возраста, то теперь все иначе. В группе риска также молодежь и люди среднего возраста (30-40 лет). При этом женский инсульт имеет свои особенности, среди которых:
-
Более позднее поражение. Если мужчины, по статистике, страдают от инсульта уже в 40 лет, то женщины живут без него до 55-60 лет.
-
Однако риск повышается во время беременности.
-
Смерть от инсульта для женского пола — явление достаточно частое.
-
У женщин — склонность к образованию тромбов.
-
Прием контрацептивов также может спровоцировать инсульт.
Женщины обычно более эмоциональны и чаще страдают от стресса, что может негативно отразиться на состоянии сердечно-сосудистой системы.
Причинами же обоих инсультов могут служить следующие проблемы:
-
непроходимость артерий;
-
тромбоз;
-
аритмия;
-
повышенное артериальное давление;
-
сахарный диабет;
-
атеросклероз и пр.
Диагностика микроинсульта у женщин
Врачи отмечают снижение возраста дебюта инсульта. Острое нарушение мозгового кровообращения регистрируется у каждого 3 человека на 1000 населения. У женщин инсульт часто возникает в период с 18 до 65 лет. Гормональный дисбаланс, который сопровождает разные периоды женского организма, считается провоцирующим фактором нарушения мозгового кровообращения. Женский инсульт не имеет специфических клинических проявлений. Для диагностики инсульта в домашних условиях можно использовать тест FAST.
Он был изобретен в Америке для врачей скорой помощи, чтобы те быстро могли диагностировать инсульт. Интересно, что слово с английского переводится как «быстро» — это одно из главных правил при диагностике заболевания:
-
F (face — «лицо») — нужно обратить внимание на лицо пострадавшего: оно бывает неестественно перекошено.
-
A (arms — «руки») — руки не слушаются больного: они ослаблены, дрожат и не поднимаются вверх.
-
S (speech — «речь») — слова путаются, невозможно произнести без ошибок даже простое предложение.
-
T (time — «время») — то самое время, драгоценное и очень важное.
Диагностика острого нарушения мозгового кровообращения должна быть быстрой и точной. В Юсуповской больнице обследование проводится с помощью современного медицинского оборудования. Опытные неврологи разрабатывают индивидуальный курс лечения для каждого пациента. При этом учитывается тип инсульта, возраст пациента и сопутствующие заболевания. Профилактические рекомендации позволяют снизить риск рецидива. Лечение в обязательном порядке дополняется методами физиотерапии и лечебной физкультуры. Подобный подход позволяет сократить сроки пребывания в стационаре и ускорить выздоровление больной.
Симптомы инсульта и микроинсульта у женщин
Если признаки инсульта и микроинсульта у женщин одинаковы для всех видов заболевания, то симптомы различаются в зависимости от вида — произошел ишемический, геморрагический или лакунарный инсульт. Геморрагический инсульт проявляет себя следующими симптомами:
-
резкая головная боль;
-
тошнота и рвота;
-
учащенное дыхание;
-
расширение зрачков;
-
эпилептические припадки;
-
верхние конечности непослушны: руки невозможно поднять;
-
повышенная температура;
-
возможно непроизвольное мочеиспускание;
-
возможна потеря сознания и даже кома.
Ишемический инсульт является более благоприятным по прогнозам и проявляет себя следующим образом:
-
головокружение и слабость во всем организме;
-
звон в ушах;
-
потеря зрения на короткое время;
-
тошнота и рвота;
-
затрудненное глотание;
-
нарушение речи;
-
косоглазие.
Самым благоприятным по прогнозу является лакунарный инсульт, его симптоматика, следующая:
-
развивается только в том случае, если повышено артериальное давление;
-
главный симптом — паралич конечностей и лицевых мускул, больше ярко выраженных симптомов нет;
-
постепенное нарастание симптоматики;
-
после приступа возможно полное восстановление.
Симптомы инсульта и микроинсульта одинаковы как у молодых, так и у пожилых женщин. Разница лишь в том, что чем старше организм, тем труднее он переносит заболевание.
Прогноз инсульта и микроинсульта у женщин
Микроинсульт имеет благоприятные прогнозы при своевременной диагностике. Если пациентка получила грамотное лечение, то значительно снижается риск рецидивов и развития кровоизлияния в мозг. В случае, когда заболевание перенесено на ногах, рецидив может произойти уже через 3-5 дней, а инсульт развиться через несколько лет. Инсульт — заболевание с более печальными последствиями, оно нередко делает людей инвалидами или приводит к летальному исходу. После ишемического инсульта могут наблюдаться следующие осложнения:
-
потеря чувствительности в конечностях;
-
частичная утрата памяти;
-
психические изменения (агрессивность, необоснованные приступы депрессии и пр.). Это осложнение больше характерно для женщин, чем для мужчин, ввиду физических и психологических особенностей;
-
проблемы с мочеиспусканием;
-
частичная утрата способности говорить и пр.
-
Геморрагический инсульт оставляет после себя следующие последствия:
-
снижение интеллектуальных способностей;
-
слепота на один или оба глаза;
-
риск развития инфаркта;
-
нарушение хватательных рефлексов;
-
паралич.
Если соблюдать рекомендации врача и ответственно подходить к реабилитации, большинство этих последствий можно избежать.

Профилактика инсульта и микроинсульта у женщин
Профилактика — хороший способ избежать многих заболеваний. Инсульт и микроинсульт не являются исключениями. И главная мера профилактики — бережное отношение к своему здоровью. Для этого нужно:
-
Самая частая причина инсульта — это скачок АД. Лучше иметь дома тонометр, чтобы регулярно его измерять. А по возможности брать прибор с собой, чтобы при случае быстро среагировать.
-
Своевременно лечить хронические заболевания, связанные с работой сердца, чтобы они не спровоцировали инсульт.
-
Отказаться от вредных привычек.
-
Следовать диете. Обычно после инсульта рекомендуется исключить все жирное и соленое, сделать упор на фрукты и овощи. Такое питание позволит снизить холестерин и предупредить появление бляшек.
-
Заниматься физкультурой: для начала это будет ЛФК, затем можно постепенно привыкать к походам в бассейн и легким пробежкам.
-
Спать минимум 8 часов в день.
-
Следить за гормональным фоном.
-
Обращаться за помощью при травмах головы.
-
Исключить стрессовые состояния.
Периодически посещать врачей и вовремя лечить сосудистые заболевания. Таким образом, инсульт и микроинсульт, при первом взгляде кажущиеся такими разными, все-таки очень похожи. Если вовремя не лечить малый инсульт, он может перерасти в обычный, требующий больших затрат сил и времени как со стороны врачей, так и со стороны пациентов. Лучше всего — вовремя заняться своим здоровьем и исключить любую возможность появления этих заболеваний.
Первые признаки микроинсульта и инсульта у мужчины
По данным ВОЗ, каждый 3 человек на 100 тысяч населения перенес инсульт. Патология провоцирует развитие различных осложнений и требует немедленного лечения. Согласно статистическим данным микроинсульт чаще диагностируется у мужчин в возрасте от 18 до 45 лет. На фоне преходящего нарушения мозгового кровообращения у 10 % пациентов в дальнейшем развивается инфаркт миокарда. Инсульт возникает в течение последующих 5 лет у 30–40 % больных.
Микроинсульт требует лечения в стационарных условиях. В Юсуповской больнице для диагностики заболевания используются КТ и МРТ. Современное медицинское оборудование позволяет быстро определить локализацию патологического процесса и степень распространения поражения тканей мозга. На основании результатов исследования подбирается терапия. Назначаемые препараты отвечают последним европейским стандартам качества и безопасности. Каждому пациенту предоставляются индивидуальные профилактические рекомендации. Они позволяют снизить риск рецидива заболевания. Реабилитацию проводят опытные инструкторы ЛФК, массажисты, логопеды и физиотерапевты.
Осложнения преходящего нарушения мозгового кровообращения чаще регистрируются у пожилых людей. Первые признаки инсульта и микроинсульта у мужчин будут зависеть от:
-
Вида инсульта;
-
От пострадавшей части мозга (если удар пришелся на левую часть мозга, то симптоматика будет в правой части тела и наоборот);
-
От доли мозга, которая пострадала.
Но к самым первым признакам инсульта и микроинсульта можно отнести затрудненную речь, неестественное искривление лица и проблему с рефлексами.
Болезнь требует немедленной госпитализации больного и лечения в условиях стационара. Юсуповская больница располагает медицинским оборудованием и лабораториями для своевременной диагностики. Наиболее информативным методом выявления микроинсульта являются МРТ и КТ. В Юсуповской больнице терапия производится в соответствии с последними европейскими рекомендациями лечения инсульта. Используемые препараты отвечают стандартам качества и безопасности. Реабилитацию проводят опытные инструкторы ЛФК, массажисты, логопеды и физиотерапевты. Для каждого пациента разрабатывается индивидуальный план. Такой подход позволяет сократить время пребывания в стационаре и снизить риск повторного развития микроинсульта.
Также всем известно, что мужчины часто болеют «на ногах», то есть не обращаются вовремя за помощью врачей, а продолжают работать. Но болезни сердечно-сосудистой системы не простуда, и последствием микроинсульта у мужчин, перенесенного на ногах, может стать мгновенный инсульт и долгие месяцы реабилитации. В пожилом возрасте (начиная с 50 лет и старше) последствия микроинсульта у мужчин возможны следующие: парез, параличи, возрастная деменция. Геморрагический инсульт у мужчин развивается вследствие кровоизлияния в головной мозг. Его симптомы развиваются внезапно и быстро прогрессируют.
Пациенты внезапно теряют равновесие, падают. У них развивается паралич руки и ноги с одной стороны тела, нарушение зрения, речи и глотания. В отличие от инсульта, симптомы микроинсульта у мужчин не выражены и кратковременны. У большинства пациентов не бывает общих симптомов нарушений кровоснабжения головного мозга. Мужчины жалуются на головную боль, онемение одной половины лица и туловища.
Их раздражают яркий свет и громкие звуки. Речь становится невнятной. Возникают проблемы со зрением. Отличительной чертой микроинсульта является кратковременность неврологических расстройств. Симптомы нарушения мозгового кровообращения могут сохраняться от нескольких часов до суток. После приступа иногда врачи определяют остаточные явления микроинсульта, но в большинстве случаев признаки его проходят через 24 часа от дебюта заболевания.
Инсульт занимает одно из лидирующих мест по распространенности и смертности. Микроинсульт встречается реже, однако врачи отмечают существенный прирост заболеваемости за последние годы. Статистические данные регистрируют снижение возраста дебюта болезней. Нарушение мозгового кровообращения возникает у каждого 3 человека на 100 тысяч населения. Опасность инсультов заключается в высоком риске осложнений и инвалидизации. Около 60% больных становятся инвалидами 1 или 2 группы. Отличить острое нарушение мозгового кровообращения от преходящего — задача врачей. При несвоевременном лечении 30% случаев заканчиваются летальным исходом.
При малом инсульте не происходит отмирания тканей мозга, а поэтому и восстановление пациента идет значительно быстрее. Врачи относят микроинсульт к преходящим нарушениям мозгового кровообращения. Чаще всего заболевание поражает мужчин трудоспособного возраста. Преходящее нарушение мозгового кровообращения имеет схожие симптомы с острой формой. Различие заключается в обратимости процесса.
Для того чтобы вовремя распознать микроинсульт, необходима консультация опытных неврологов. В Юсуповской больнице высококвалифицированная команда врачей проводит диагностику преходящего нарушения мозгового кровообращения с помощью современного медицинского оборудования. Для этого проводятся КТ и МРТ. Это наиболее информативные и точные методы определения патологического очага в области головного мозга. В Юсуповской больнице терапия микроинсульта осуществляется в соответствии с последними европейскими рекомендациями.
Используемые препараты отвечают стандартам качества и безопасности. Каждому пациенту разрабатывается индивидуальный план лечения и реабилитации. Восстановительный период проходит с участием опытных инструкторов ЛФК, массажистов, логопедов и физиотерапевтов. В-третьих, в этом случае часто организм может восстановиться без содействия врача, но все же пренебрегать профессиональной помощью не стоит. Инсульт — это поражение головного мозга с необратимой утратой некоторых функций.
Тут уж организм не то, что сам не справится, так еще и восстанавливаться будет долго и, вероятнее всего, полностью не восстановится вообще. Инсульт опасен своими осложнениями: возможная инвалидность и даже летальный исход. В то время как микроинсульт грозит только рецидивом и риском возникновения инсульта. Не стоит считать, что микроинсульт опасен только для пожилых людей: все чаще под удар попадают молодые люди 20-30 лет, это может быть связано как с ведением нездорового образа жизни (особенно повышают риск возникновения болезни курение и алкоголь), так и с более серьезными заболеваниями (например, проблемы с артериями и сосудами).
Любители задержаться на работе также в группе риска. Они часто находятся в состоянии стресса (что может спровоцировать удар) и к тому же могут даже не обратить внимания на симптомы. Такое часто случается при микроинсульте, так как симптомы у него выражены неярко, больные списывают их на усталость и нервы. Но наличие болезни всегда можно проверить: есть несколько простых тестов. Самые известные из них — это тест с улыбкой (больной с микроинсультом не сможет улыбнуться: одна часть лица не будет реагировать на сигналы, подаваемые мозгом) и поднятием рук (если больной попробует поднять обе руки вверх одновременно, у него это не получится).
По статистике трудоголики, не обращающие внимание на здоровье, — это мужчины, поэтому диагноз «инсульт» в их медицинской карте — не редкость. Каковы же причины? Микроинсульт у мужчин чаще всего происходит во время стресса, большой физической нагрузки или при повышении артериального давления, а также на фоне алкогольной интоксикации. Первые признаки инсульта и микроинсульта у мужчин – это внезапная сильная головная боль, головокружение, нарушение координации при движении, нарушение зрения и речи. Проявление симптомов зависит от того, какая область мозга была поражена микроинсультом.
Симптомы при микроинсульте могут пройти через несколько минут или в течение суток – это становится причиной не обращения мужчин к невропатологу для получения медицинской помощи. В случае алкогольной интоксикации микроинсульт часто остается не распознанным вовремя из-за сложности его диагностики на фоне избыточного потребления алкоголя. Чаще всего такие больные поступают в больницу довольно поздно с различными осложнениями.
Микроинсульт часто почти не проявляет себя: симптомы очень слабо выражены, поэтому мужчины могут вообще не принять их во внимание. Среди часто встречающихся признаков малого инсульта следующие:
-
онемение (обычно одной части тела, поэтому улыбнуться или поднять обе руки невозможно);
-
головокружение;
-
резкая боль;
-
двоение в глазах;
-
расстройство речи, зрения, слуха;
-
пошатывание, желание присесть или прилечь.
Кажется, ничего серьезного, если раньше мужчина за собой подобного не замечал (например, при некоторых хронических заболеваниях симптомы могут быть подобными). Но на эти признаки все же стоит обратить внимание и позвонить в скорую помощь.
Проявления общемозговой симптоматики:
-
головокружение;
-
появление сильной головной боли;
-
нарушение координации;
-
повышенная тревожность;
-
нарушение сознания (больной может упасть в обморок);
-
приступ эпилепсии;
-
непереносимость громкого звука и яркого света.
Очаговые симптомы разнятся в зависимости от локализации. Если пострадала внутренняя сонная артерия, возможны такие симптомы:
-
отказ одной половины тела;
-
онемение лица и конечностей;
-
«мурашки» по коже;
-
несвязная речь.
Если пострадала позвоночная и основная артерии, симптомы будут следующими:
-
двоение в глазах;
-
потеря зрения;
-
дезориентация в пространстве.
Если признаки обоих заболеваний одинаковы, то симптомы различаются в зависимости от того, является инсульт ишемическим, геморрагическим или лакунарным. Геморрагический инсульт проявляет себя следующими симптомами:
-
появление внезапной головной боли;
-
тошнота и рвота;
-
учащение дыхания;
-
расширение зрачков;
-
эпилептические припадки;
-
отсутствие реакции верхних конечностей;
-
повышение температуры;
-
возможна также потеря сознания, непроизвольное мочеиспускание и даже кома.
-
При ишемическом инсульте у больного появляется:
-
головокружение и слабость во всем организме;
-
звон в ушах;
-
тошнота и рвота;
-
затрудненное глотание;
-
нарушение речи;
-
косоглазие.
Возможна потеря зрения (на один глаз или оба) на краткосрочный период. Самым благоприятным по прогнозу является лакунарный инсульт, его симптоматика, следующая:
-
развивается только в том случае, если повышено артериальное давление;
-
главный симптом — паралич конечностей и лицевых мускул, больше ярко выраженных симптомов нет;
-
постепенное нарастание симптоматики;
-
после приступа возможно полное восстановление.
У молодых мужчин симптомы инсульта и микроинсульта ничем не отличаются от признаков болезни у мужчин в пожилом возрасте. Единственное отличие здесь будет лишь в том, что шансов поправиться и избежать получения инвалидности у них больше просто потому, что их организм моложе и сильнее. Наиболее информативным методом диагностики инсульта являются КТ и МРТ. Современное оборудование Юсуповской больницы позволяет быстро и точно определить локализацию патологического очага. Терапия инсульта и микроинсульта подбирается индивидуально для каждого пациента. Назначаемые медикаменты отвечают стандартам качества и безопасности. При соблюдении врачебных рекомендаций по лечению и реабилитации большая часть пациентов Юсуповской больницы успешно восстанавливают утраченные функции за минимальный срок.

Диагностика инсульта и микроинсульта у мужчин
Распознать симптомы (тест FAST) и оказать первую помощь больному можно еще дома. Для этого:
-
Вызовите скорую помощь;
-
Пока бригада в пути, освободите больному грудь (расстегните пуговицы) для облегчения дыхания;
-
Уложите больного на спину: плечи и голова — выше тела (это не позволит жидкости скапливаться в черепе);
-
Можно накрыть одеялом и дать немного воды.
Важно! Не давайте пострадавшему никаких медикаментов — это задача специалиста. Для диагностики в больнице будут использоваться следующие методы:
-
ЭКГ и УЗИ сердца;
-
обследование сосудов;
-
эхокардиограмма (позволит определить любые нарушения в работе сердца);
-
анализ крови на количество тромбоцитов, время свертываемости, на сахар и пр.
-
КТ (позволит обнаружить тромб и определить его природу).
-
РЭГ (реографический метод исследования сосудистой системы головного мозга) и УЗДГ (исследование при помощи ультразвука) с функциональными пробами (например, с поворотами и наклонами головы) — эти методы необходимы для обследования артерий позвоночника.
-
МРТ (позволит обнаружить место расположения тромба с высокой точностью).
Считается, что при инсульте больного нужно доставить в больницу в течение трех часов. Это «золотое окно», когда врачи еще способны сработать эффективно и минимизировать тяжелые последствия для организма. По истечении указанного времени сделать это будет сложнее.
Покажет ли МРТ микроинсульт
МРТ позволяет выявить микроинсульт даже в острейшей его стадии, то есть до трех часов после развития симптомов. Аналога МРТ по информативности и точности полученных результатов на сегодняшний день нет. Кроме того, сама процедура является для пациентов абсолютно безболезненной.
Лечение инсульта и микроинсульта у мужчин
Для лечения микроинсульта обычно назначается медикаментозная терапия из сосудорасширяющих и улучшающих кровоток препаратов. После прохождения медикаментозной терапии пациенту обычно дают рекомендации по диете и выписывают домой. Инсульт лечат медикаментозно. Для этого врачом назначаются следующие группы препаратов:
-
Антикоагулянты и дезагреганты, антигипертензивные препараты, препятствующие образованию тромбов.
-
Тромболитики, которые нормализуют кровообращение (назначаются только при ишемическом инсульте).
-
Диуретики — для устранения отека головного мозга.
-
Нейропротекторы — для восстановления работы головного мозга.
-
Витамины (для укрепления иммунитета и улучшения работы головного мозга).
Также иногда при данном заболевании необходимо оперативное вмешательство. Показания для этого следующие:
-
образование мозжечкового инсульта — прогрессирующего неврологического дефекта;
-
образование гематом на мозге;
-
проблемы с сосудами, сопровождающиеся кровотечением;
-
отеки головного мозга;
-
впадение пациента в кому.
В период реабилитации пациенту обычно назначают:
-
ЛФК (двигательная активность будет очень кстати);
-
Сеансы массажа (для стимулирования двигательной активности в конечностях);
-
Специальную диету (с отказом от жирного, острого и соленого);
-
Дыхательную гимнастику (для поступления достаточного объема кислорода в организм) и пр.
Важно! Самолечением заниматься нельзя, так как без должной квалифицированной помощи за микроинсультом может последовать реальный, последствия которого устранить будет гораздо сложнее.
Операции при ишемическом инсульте
При ишемическом инсульте возможно проведение следующих операций:
-
Удаление стенки сонной артерии. Это необходимо, если стенка поражена бляшкой. Операция проводится под местным наркозом, поэтому считается одной из самых безопасных.
-
Стентирование сонной артерии (в случае если диаметр ее просвета сузился до 60%) проводится для улучшения кровотока.
-
Введение тромборастворяющих препаратов.
Операции при геморрагическом инсульте
Результативность каждой операции зависит от размера и местоположения гематомы. Операции бывают следующими:
-
Трепанация черепа с установкой дренажа. Проводится при остром отеке мозга.
-
Удаление содержимого из гематомы путем введения катетера.
-
Удаление кости черепа (при угрозе коматозного состояния).
Клипирование аневризмы поможет сократить риск рецидива заболевания. В ходе данной операции на шейку аневризмы накладывается специальная клипса.
Но все же консервативное лечение применяется чаще, чем хирургическое вмешательство. Это связано с тем, что операции на мозге — одни из самых опасных и имеют довольно обширный ряд противопоказаний:
-
сердечная недостаточность;
-
недавно перенесенный инсульт или инфаркт;
-
психические отклонения;
-
такие сопутствующие заболевания, как сахарный диабет или почечная недостаточность;
-
пожилой возраст (старше 75-80 лет).

Последствия микроинсульта у мужчин
Мужчины часто отказываются посетить врача при плохом самочувствии – они лидируют по количеству запоздало обнаруженных очагов повреждения мозговой ткани. Нередко микроинсульт, перенесенный на ногах, осложняется обширным инсультом, развитием сердечно-сосудистых заболеваний, может закончиться смертью больного. Это состояние — первый звоночек, возможность человеку что-то изменить в своей жизни и особое внимание уделить здоровью. В течение следующих нескольких дней может произойти инсульт, поэтому лучше обратиться в больницу, пока он микро. Так будет больше шансов предупредить осложнения и избавить пациента от возникновения ишемического инсульта. Но если все же своевременного лечения организмом не получено, последствия могут быть следующими:
-
У мужчин в молодом возрасте наблюдается ухудшение памяти, эректильная дисфункция, частые головные боли, судороги, перепады настроения.
-
У пожилых: затруднение двигательной активности, снижение зрения, снижение памяти и умственной активности, нарушение речи, склероз.
Давление при микроинсульте повышается. Если моторика руки после микроинсульта, речь, чувствительность восстанавливаются в течение 24 часов – это микроинсульт. В том случае, когда признаки заболевания сохраняются или нарастают после суток с дебюта болезни, речь идёт об инсульте. Также отличаются последствия этого заболевания для разных полов. В клинике неврологии Юсуповской больницы оказывают круглосуточную помощь пациентам с инсультом. Изменение структуры коры головного мозга, состояния кровотока по сосудам головного мозга в Юсуповской больнице выявляют с помощью современных методов нейровизуализации: компьютерной, магнитно-резонансной и мультиспиральной томографии, контрастной ангиографии, допплерографии, электроэнцефалографии.
В Юсуповской больнице пациенты могут пройти реабилитацию после инсульта и инфаркта. Запишитесь на консультацию по телефону.
Восстановление зрения
Если микроинсульт или инсульт нарушили зрение (двоение в глазах, потемнение, «мушки», временная слепота), важным реабилитационным действием станет его восстановление. Обычно достаточно медикаментозного лечения, в редких случаях показано хирургическое вмешательство. Также для восстановления больным показана специальная зрительная гимнастика, стимулирующая работу глазодвигательного нерва.
Восстановление речевой функции
После микроинсульта речевая функция обычно восстанавливается сама, последствия инсульта же бывают значительно тяжелее. Если после лечения речевая функция полностью не восстановилась, больному назначают специальные занятия с логопедом или нейропсихологом. Часто с пациентом с нуля изучают все основные речевые навыки: аудирование (понимание услышанного), чтение, письмо, говорение. В этом случае большую поддержку больному могут оказать близкие, занимаясь с ним дома.
Нормализация психического состояния
После перенесенного инсульта больные нередко бывают подавлены, также возможно появление депрессии. Это связано с самим диагнозом, состоянием здоровья и перенесенными процедурами.
Чтобы помочь пострадавшему преодолеть это состояние, необходимо:
-
чаще с ним общаться;
-
совершать совместные прогулки;
-
помочь найти ему хобби или работу.
Если пациент остался без работы по причине долгой болезни, после прохождения лечения ему желательно помочь найти новое место трудоустройства. Это отвлечет его от грустных мыслей и поможет снова стать нужным и востребованным в профессиональной сфере.
Прогноз инсульта и микроинсульта у мужчин
Микроинсульт, перенесенный при постельном режиме, вовремя диагностированный, заболевание с благоприятным прогнозом. У пациента, получившего правильное лечение, значительно снижается риск рецидивов и появления традиционного инсульта. Если же лечение получено не было, прогнозируется инсульт через 3-5 лет или раньше. Инсульт по своим последствиям заболевание не благоприятное. В результате отсутствия терапии при ишемическом инсульте могут появиться следующие последствия:
-
потеря чувствительности в конечностях;
-
частичная утрата памяти;
-
психические изменения (агрессивность, необоснованные приступы депрессии и пр.). Стоит отметить, что это последствие больше характерно для женщин, чем для мужчин ввиду физических и психологических особенностей;
-
проблемы с мочеиспусканием и половой функцией;
-
частичная утрата способности говорить и пр.
Геморрагический инсульт оставляет после себя следующие последствия:
-
снижение интеллектуальных способностей;
-
слепота на один или оба глаза;
-
риск развития инфаркта;
-
нарушение хватательных рефлексов;
-
паралич.
Если заболевание диагностировано верно, лечение получено вовремя (правило трех «золотых часов») и в полном объеме, риск негативных последствий, описанных выше, и получения пациентом инвалидности значительно снижается. Особенно если выполнять все рекомендации врача по лечению, питанию и физическим нагрузкам.
Профилактика инсульта и микроинсульта у мужчин
Профилактика — хороший способ избежать многих заболеваний. Инсульт и микроинсульт не являются исключениями. Стоит предпринять следующие меры профилактики:
-
Следить за артериальным давлением. Стоит купить домой тонометр (сейчас это можно сделать в любой аптеке) и контролировать АД хотя бы 1-2 раза в день. Также рекомендуется брать тонометр с собой в поездки и путешествия, чтобы всегда знать свои показатели и при случае быстро среагировать;
-
Лечить имеющиеся хронические заболевания;
-
Отказаться от вредных привычек: не только от курения и алкоголя, но и от кофе, так как он повышает АД;
-
Следовать диете, рекомендованной врачом: продукты в ней подобраны таким образом, чтобы снизить холестерин и предупредить появление бляшек. Обычно такая диета включает: бобовые, нежирную рыбу и мясо, фрукты и овощи, морепродукты;
-
Заниматься спортом в легком режиме и постепенно привыкать к физическим нагрузкам. Обычно функции организма восстанавливаются через 6-9 месяцев после инсульта;
-
Спать минимум 8 часов в день;
-
Следить за гормональным фоном;
-
Обращаться за помощью при травмах головы;
-
Периодически посещать врачей и вовремя лечить сосудистые заболевания.
Для больных, перенесших инсульт, прогноз тоже может быть оптимистичным: если заболевание начать вовремя лечить, его негативные последствия можно свести к минимуму. Поэтому так важно не переносить болезни на ногах, а сразу обращаться к специалистам.
Лечение инсульта и микроинсульта у мужчин и женщин
Если говорить о микроинсульте, то при этом заболевании не наступает отмирание нервных волокон, не происходит кровоизлияния в мозг, поэтому и лечение здесь будет не таким объемным, нежели в случае с инсультом. При малом инсульте достаточно:
-
Устранить первопричину, если это возможно. Если причиной микроинсульта стала наследственность, мало что можно сделать (разве что устранить факторы, которые могут эту наследственность отягощать), а вот если дело в образе жизни больного, здесь все в его руках.
-
Избавиться от симптомов (с этим помогут справиться врачи, когда поставят точный диагноз).
-
Снизить возможность появления рецидивов до минимума. Это обычная профилактика: ведение здорового образа жизни. Чуть подробнее об этом — ниже.
А вот традиционный инсульт, который так нас всех пугает (и не зря) лечению поддается гораздо сложнее. Этапы терапии будут различаться в зависимости от вида инсульта. Лечение при геморрагическом инсульте будет направлено на:
-
устранение отечности в мозге;
-
снижение давления (артериального и внутричерепного);
-
укрепление сосудов.
Все эти цели достигаются путем медикаментозной терапии. Лечение при ишемическом инсульте подразумевает под собой решение следующих задач:
-
улучшение кровоснабжения;
-
купирование судорог;
-
поддержание водного баланса.
А также возможно назначение тромболитической и антикоагулярной терапии. Первый вид терапии направлен на восстановление кровообращения в сосудах. Обычно она проводится для молодых пациентов (до 40 лет), если прошло не более 3-4 часов с момента удара. Но, к сожалению, тромболитическая терапия имеет больше противопоказаний, чем показаний. Противопоказания к назначению: заболевания ЖКТ, недавно перенесенные операции, АД выше, чем 185/110 и пр.
Поэтому тромболизис — процедура довольно редкая. Антикоагулярная терапия направлена на предотвращение появления тромбов и подразумевает под собой прием антикоагулянтов прямого и непрямого воздействия. Данная терапия проводится после тромболизиса и призвана снизить риск повторного инсульта. В Юсуповской клинике неврологии созданы необходимые условия для лечения пациентов с микроинсультом:
-
работают врачи высшей категории, кандидаты медицинских наук, имеющие большой опыт лечения острых нарушений мозгового кровообращения;
-
пациенты во время лечения находятся в комфортных палатах, оснащённых необходимым оборудованием, централизованной подачей кислорода;
-
для пациентов применяют современные методы обследования, используют новейшую аппаратуру ведущих фирм Европы, США и Японии;
-
врачи используют индивидуальные схемы терапии современными лекарствами, эффективными при микроинсульте;
-
реабилитологи применяют инновационные методики восстановления нарушенных функций.
Комплексный подход врачей Юсуповской больницы к лечению микроинсультов позволяет предотвратить повторные острые нарушения мозгового кровообращения.

Препараты для комплексного лечения в клинике неврологии
Для лечения микроинсульта неврологи Юсуповской больницы применяют такие же лекарственные препараты, как и для терапии острого нарушения мозгового кровообращения. Лечение тем эффективнее, чем раньше оно начато, поэтому его начинают сразу же после поступления пациентов в клинику неврологии и установлении точного диагноза. Для того чтобы установить степень поражения тканей головного мозга, в Юсуповской больнице проводят обследование пациента с подозрением на инсульт.
Электрокардиограмма, зафиксированная с применением современных аппаратов, позволяет выявить изменения сердечной деятельности, которые могут быть причиной микроинсульта. В таком случае кардиологи назначают лекарственные препараты, позволяющие предотвратить повторный инсульт. После проведения компьютерной томографии врачи клиники неврологии выполняют лабораторные исследования. Последние включают анализ крови с подсчётом количества тромбоцитов и гематокрита, уровень глюкозы в крови, электролиты плазмы, газы крови, осмолярность, фибриноген, активированное частичное тромбопластиновое время, уровень мочевины, креатинина, международный нормализационный коэффициент. Пациентов осматривает офтальмолог.
С целью профилактики неврологи Юсуповской больницы назначают лекарства, уменьшающие вязкость крови, сосудорасширяющие препараты и лекарственные средства, укрепляющие сосудистую стенку. Для улучшения вязкости крови внутривенно капельно вводят низкомолекулярные декстраны (реополиглюкин, реохем, реомакродекс, лонгастерил). Если пациенты поступают в клинику неврологии в течение 3 часов от начала заболевания, им проводят реперфузионную терапию, направленную на восстановление кровообращения в сосудистом русле. С этой целью вводят рекомбинантный тканевой активатор плазминогена. Низкомолекулярные гепарины (эноксапарин, фраксипарин, фрагмин, кливарин) уменьшают образование тромбов в полостях сердца и уменьшают риск повторного микроинсульта.
При микроинсульте неврологи Юсуповской больницы назначают антитромбоцитарные препараты (тромбо АСС, аспирин кардио). Эффективным средством, оказывающим комплексное реологическое действие, является пентоксифиллин (трентал, флекситал, пентилин). Он не только уменьшает склеивание тромбоцитов, но у улучшает микроциркуляцию.
Врачи Юсуповской больницы индивидуально подходят к лечению каждого пациента. Лицам молодого возраста с выраженной тахикардией, стойким повышением систолического артериального давления предпочитают назначать малые дозы β-адреноблокаторов (анаприлин, обзидан, индерал), которые обладают антиагрегационными свойствами. Пожилым пациентам назначают ангиопротекторы (продектин, ангинин, пармидин), также оказывающие антитромбоцитарное действие.
Позитивное влияние на состояние мозгового кровообращения оказывают препараты комплексного сосудисто-метаболического действия, представителем которых является кавинтон (винпоцетин). Он улучшает мозговой кровоток и микроциркуляцию, оказывая избирательное сосудисторасширяющее действие и уменьшает сужение сосудов головного мозга. Препарат способствует улучшению обмена веществ, оптимизирует окислительно-восстановительные процессы, активизирует транспорт глюкозы и кислорода, а также их утилизацию в ткани головного мозга.
Для предотвращения некротической гибели клеток мозга врачи Юсуповской больницы проводят первичную нейропротекцию. Вторичная нейропротекция направлена на уменьшение выраженности отдалённых последствий микроинсульта. По механизму действия выделяют следующие группы нейропротекторов:
-
ноотропы;
-
сосудистые препараты;
-
антиоксидантные средства;
-
медикаменты комбинированного действия;
-
адаптогенные средства.
Для улучшения обмена веществ в головном мозге и связывания низкомолекулярных токсичных продуктов, которые в больших количествах образуются при микроинсульте, применяют глицин. Он улучшает защиту мозга, ускоряет обратное развитие неврологической симптоматики. В настоящее время к потенциальным нейропротекторам, используемым при микроинсульте, относят также ферменты супероксиддисмутазу и каталазу, глутатион, лазароиды, хелаты железа, фенил-t-бутил-нитрон. Они уменьшают зону поражения вокруг очага микроинсульта даже при начале терапии через 24 часа после дебюта заболевания.
Важным направлением нейропротективной терапии, которое используют неврологи Юсуповской больницы, является применение препаратов с нейротрофическими и нейромодуляторными свойствами. К ним относится церебролизин. Препарат оптимизирует энергетический метаболизм мозга и равновесие кальция, стимулирует внутриклеточный синтез белка.
Возможно ли лечение после микроинсульта в домашних условиях
После установления диагноза и определения степени поражения головного мозга пациента направят в стационар для контроля состояния и назначения терапии. В Юсуповской больнице пациентам предоставляются комфортные палаты со всеми необходимыми условиями. Первоначально неврологи нейтрализуют последствия микроинсульта: нормализуют кровообращение на пораженном участке и восстановят его функции. Кроме медикаментов, пациенту будет назначена физиотерапия и другие мероприятия, которые ускорят восстановление организма. Для этого используют массажи, дыхательную гимнастику, физкультуру и другие методики. Физиотерапия назначается на основании индивидуальных потребностей пациента квалифицированными реабилитологами Юсуповской больницы.
Запишитесь на приём к неврологу Юсуповской больницы, позвонив по телефону. Врачи клиники неврологии проведут необходимое обследование, установят степень поражения мозга и назначат наиболее эффективные лекарства после микроинсульта. Они индивидуально подберут схему лечения после выписки из стационара. После окончания пребывания в больнице важно продолжать курс реабилитации дома. После выписки врач предоставит все необходимые рекомендации для полноценного восстановления в домашних условиях.

Как лечить микроинсульт в домашних условиях
В домашних условиях пациент должен соблюдать диету и отказаться от продуктов, которые способны нарушать ток крови (продукты, содержащие холестерин, транс-жиры и прочее). Рацион должен включать пищу, богатую клетчаткой (крупы, овощи) и витаминами (фрукты). Из мяса следует отдавать предпочтение птице или нежирным сортам (кролик, нутрия). Употребление алкоголя и курение следует прекратить навсегда.
Следует продолжать прием препаратов, назначенных лечащим врачом. Кроме того, в доме должны быть лекарства на случай ухудшения самочувствия, которые также оговорены с неврологом и терапевтом. При необходимости родные пациента всегда могут получить консультацию у специалистов удаленно, по телефону. В любом случае, во время всего курса реабилитации пациент наблюдается у невролога и терапевта. Это необходимо для полноценного восстановления организма и профилактики рецидивов.
Медицинские препараты, которые врачи назначают при микроинсульте, позволяют стабилизировать состояние пациентов. После стационарного этапа лечения они продолжают принимать лекарственные средства дома. Для восстановления питания головного мозга после инсульта врачи Юсуповской больницы рекомендуют пациентам принимать ангиопротекторы, ноотропные препараты. Они по-разному влияют на нейроны головного мозга. Это учитывают неврологи при назначении их конкретному пациенту. Так, при ваготонии применяется аминалон, пирацетам, а при симпатикотонии – пантогам.
В течение продолжительного времени после микроинсульта пациенты принимают препараты для улучшения работы мозга. К ним относится Кортексин. В состав препарата входят пептиды, витамины, аминокислоты. Модулирует мозговую деятельность солкосерил. Таблетки глицина пациенты после микроинсульта принимают в течение 2-4 недель. Для профилактики повторного инсульта неврологи Юсуповской больницы назначают варфарин. Снижает вероятность повторного острого нарушения мозгового кровообращения аспирин. Он обладает минимальными побочными эффектами. Если пациент не переносит препараты, в состав которых входит аспирин, применяют его комбинацию с дипиридамолом.
С целью предупреждения микроинсульта врачи Юсуповской больницы также назначают пациентам статины, антигипертензивные препараты (пи наличии артериальной гипертензии), растительные медикаменты, нормализующие липидный обмен и снижающие артериальное давление.
Для полноценной реабилитации необходимо совершать ежедневные прогулки на свежем воздухе, делать лечебную гимнастику. Полезно посещать бассейн хотя бы 2 раза в неделю. Физическую нагрузку следует увеличивать постепенно: начиная с простых упражнений, постепенно увеличивая сложность и интенсивность. В некоторых случаях понадобятся занятия с психотерапевтом и логопедом.
Назначается курс общеукрепляющего массажа. Массажист из Юсуповской больницы может приходить домой к пациенту или пациент будет приезжать в больницу самостоятельно. Это будет зависеть от выбора пациента и назначения лечащего врача. Немаловажную роль играет поддержка родных. Пациенту необходимо создать комфортную обстановку, оградить от стрессов и лишней нагрузки. Важно следить, чтобы больной соблюдал режим дня и хорошо высыпался.
Почему после микроинсульта кружится голова
Микроинсульт, а особенно инсульт, не проходят для больного бесследно. При микроинсультах, особенно у людей молодого возраста, восстановительный процесс проходит довольно быстро и функции тканей мозга восстанавливаются. При атрофии мозговых тканей определенные функции могут утрачиваться, наблюдаются осложнения в виде головокружений и головных болей. Избавиться от головокружений можно при помощи грамотно подобранной терапии, направленной на восстановление нормального кровотока тканей головного мозга. В данном вопросе крайне важно проходить лечение у опытного и высококвалифицированного специалиста.
Неврологи Юсуповской больницы – ведущие врачи России, профессионализм которых дает возможность пациентам вернуться к полноценному образу жизни.
Алкоголь и микроинсульт
Алкоголь является ведущим фактором риска развития микроинсульта. У пациентов, злоупотребляющих спиртными напитками, которые перенесли острое нарушение мозгового кровообращения в возрасте моложе 60 лет, повторный церебральный криз чаще всего развивается спустя пару недель после первого микроинсульта. Регулярный приём спиртного в неконтролируемых количествах увеличивает риск развития сердечно-сосудистых заболеваний (атеросклероза, утончения стенок сосудов, развития тромбов, болезней сердца), при которых вероятность церебрального криза многократно возрастает. Алкоголь повышает уровень артериального давления и глюкозы крови, а артериальная гипертензия и сахарный диабет являются основными факторами развития микроинсульта. У пациентов, злоупотребляющих спиртными напитками, увеличивается масса тела, нарушается свёртываемость, повышается уровень холестерина в крови и ускоряется образование атеросклеротических бляшек.
Заметить первые симптомы микроинсульта на фоне алкогольной интоксикации трудно. Пациенты в состоянии алкогольной интоксикации поступают в клинику неврологии только тогда, когда у них развивается выраженная неврологическая симптоматика. В этом случае неврологи чаще всего диагностируют ишемический или геморрагический инсульт. Алкоголь поражает не только церебральные сосуды, но и зоны мозгового вещества, ответственные за различные функции и системы организма, понижает тонус сосудов. Риск развития болезней сосудов мозга у пьющих людей выше в 4-5 раз.
Первые симптомы микроинсульта обычно появляются либо под воздействием больших доз алкоголя, либо в течение первых или вторых суток после его приёма. У 2/3 людей острое нарушение мозгового кровообращения наступает на второй день, при повышении давления в сосудах. Алкоголь после микроинсульта может спровоцировать повторные приступы. Вначале повышается артериальное давление, затем снижается тонус сосудов, развивается отёк и кровоизлияние в мозг.
Можно ли после микроинсульта летать на самолете
Микроинсульт представляет собой временное нарушение тока крови в определенном участке головного мозга. При микроинсульте поражения тканей не такие масштабные, как при полноценном инсульте и они обратимы. Тем не менее, микроинсульт оставляет после себя неприятные последствия, которые могут отразиться на повседневной жизни человека. Многих людей, привыкших вести активный образ жизни, волнует немаловажный вопрос: можно ли лететь после микроинсульта на самолете? Будут ли усугубляться негативные последствия при использовании данного вида транспорта?
Неврологи Юсуповской больницы лечение назначают, исходя из индивидуальных особенностей и потребностей пациента. Применяется медикаментозное лечение и курс реабилитации с опытными специалистами, которые помогут после микроинсульта восстановиться максимально быстро.
Столкнувшись с такой серьезной проблемой, человеку необходимо ограничивать некоторые составляющие своей обычной жизни для исключения развития рецидива или ухудшения состояния. К нежелательным мероприятиям также относятся авиаперелеты.
Необходимо учитывать, что даже при недолгом перелете на пассажира действуют нагрузки, связанные с перепадами давления на большой высоте и пониженным содержанием кислорода в самолете. Такие условия могут спровоцировать появление очередного микроинсульта или полноценного инсульта. В целом, после перенесенного микроинсульта и тем более инсульта, летать на самолет не рекомендуется. Если же перелет необходим, следует учитывать рекомендации лечащего врача для безопасного перелета.
Целесообразность использования авиаперелетов будет зависеть от степени поражения головного мозга и скорости регенерации поврежденных тканей. После микроинсульта врач оценит состояние пациента и назначит необходимую терапию. Полет на самолете будет безопасен только после полного курса терапии, результаты которой оценит лечащий врач. Минимальный период, который должен пройти после микроинсульта до планируемого полета, составляет два месяца. Соблюдение этого периода важно для сохранения здоровья пациента.
Подготовка к полету после микроинсульта
После того, как лечащий врач произвел все необходимые исследования и дал свое разрешение на полет, следует выполнить несколько простых подготовительных моментов, чтобы максимально обезопасить будущее путешествие:
-
необходимо пропить курс препаратов, разжижающих кровь, для профилактики тромбообразования;
-
наладить водно-электролитный баланс в организме, а для этого пить достаточное количество воды;
-
не употреблять перед и во время перелета кофе и алкогольные напитки;
-
принять успокоительные перед перелетом, чтобы исключить излишние волнения.
В ручную кладь необходимо взять все необходимые медикаменты, которые прописал лечащий врач. Особенно важно иметь под рукой препараты для нормализации давления. При длительном перелете необходимо время от времени разминать тело: менять позу (не засиживаться), прохаживаться по салону самолета, делать небольшую гимнастику (размять шею, руки, ноги). Нелишним будет надеть компрессионное белье, которое обеспечивает отток венозной крови и является профилактикой инсультов.
При соблюдении мер безопасности путешествие на самолете пройдет нормально. Важно выполнять рекомендации лечащего врача. Являясь пациентом Юсуповской больницы, можно всегда получить необходимую консультацию, в том числе и по телефону. В Юсуповской больнице квалифицированные неврологи помогут пациенту правильно подготовиться к будущему путешествию. Лечащий врач, контролирующий течение реабилитации после микроинсульта, расскажет о всех необходимых мероприятиях для безопасного перелета.
Обратиться за помощью и получить консультацию невролога и других специалистов Юсуповской больницы можно по телефону.

Прогноз инсульта и микроинсульта
Микроинсульт — на то и «микро», что последствий от такого заболевания меньше. И действительно, если вовремя обнаружить приступ, развитие заболевания можно предотвратить и, соответственно, снизить риск полноценного кровоизлияния в мозг. В этом случае прогноз благоприятный. Наступление инвалидности практически исключено, особенно если не только своевременно получить лечение, но и соблюдать меры профилактики в дальнейшем.
В случае инсульта же прогноз не столь благоприятен. Конечно, вероятность полного выздоровления (с незначительными нарушениями, не приводящими к инвалидности) возможна, но есть и другие варианты развития событий. Часто у больных все же появляются проблемы в работе ЦНС, приводящие к инвалидности. В редких запущенных случаях возможен летальный исход.
Важно отметить, что наступление повторного инсульта в течение следующих пяти лет довольно вероятно, а вот процент благоприятных исходов значительно ниже, поэтому пациенту важно соблюдать меры профилактики.
Рецидиву могут способствовать следующие факторы:
-
Пожилой возраст. Во-первых, сама вероятность инсульта у пожилых людей значительно выше, чем у молодых; во-вторых, возможно развитие речевых и двигательных проблем; в-третьих, летальный исход в таком возрасте также встречается довольно часто.
-
Стресс. Инсульт — это удар, вызванный скачком артериального давления, а стрессовые ситуации как раз и провоцируют его подъем.
-
Пол. Как ни странно, среди людей до 40 лет заболевание чаще встречается у женщин. После 60 лет, правда, вероятность инсульта примерно равна как для мужского, так и для женского населения.
Профилактика инсульта и микроинсульта
Так как оба эти заболевания имеют много общего (а некоторые специалисты вообще не выделяют малый инсульт в отдельную группу, считая, что это просто щадящее проявление кровоизлияния в мозг), то и меры профилактики для них одинаковы. Первичная профилактика микроинсульта заключается в решении следующих задач:
-
составление адекватного прогноза развития сердечной патологии;
-
коррекция отрицательного влияния факторов риска на здоровье пациента;
-
подбор и назначение необходимых медикаментов.
Пациентам с высоким риском острого нарушения мозгового кровообращения следует отказаться от вредных привычек, вести здоровый образ жизни, правильно питаться, контролировать при помощи лекарственных препаратов артериальное давление. Чтобы снизить риск заболевания, необходимо:
-
Не допускать скачков артериального давление.
-
Отказаться от кофе и алкоголя, так как они повышают артериальное давление.
-
Отказаться от курения, поскольку оно истончает стенки сосудов.
-
Соблюдать диету, рекомендованную врачом: она направлена на снижение уровня холестерина, а соответственно, и на предупреждение появления бляшек.
-
Давать себе физические нагрузки: просто гуляйте или плавайте, этого будет вполне достаточно, чтобы поддерживать организм в тонусе.
-
Высыпаться. Недостаточный сон — также причина скачков АД.
-
Следить за гормональным фоном.
-
Своевременно лечить сердечно-сосудистые заболевания и посещать врача.
Все мы знаем, что заболевание проще предупредить, чем лечить. Микроинсульт — не исключение. Таким образом, несмотря на то, что инсульт — лидирующее по смертности заболевание, бояться его не стоит. Очень многое здесь зависит от вас самих: простые меры профилактики позволят избежать встречи с этой болезнью. А если удар случился, есть масса способов поддержать свою жизнь после инсульта: это и прием лекарств по назначению врача, и лечебная физкультура, и массаж. Главное — желание выздороветь и стремление к этой цели.

Реабилитация после микроинсульта
После перенесенного микроинсульта, больному стоит особое внимание уделить своему здоровью, отказаться от вредной пищи, принимать прописанные врачом препараты. Реабилитация после таких заболеваний — очень важный процесс, ускоряющий лечение. И если после микроинсульта обычно достаточно покоя и приема таблеток по рецепту врача, то инсульт требует больше мер для предотвращения негативных последствий.
Не стоит пренебрегать мероприятиями реабилитации, они значительно повышают шансы на скорейшее выздоровление. Для восстановления нарушенных вследствие инсульта функций специалисты клиники реабилитации Юсуповской больницы проводят специальные реабилитационные мероприятия. С пациентами работают врачи различных специальностей, логопеды, психологи. Пациенты занимаются на современных механических или компьютеризированных тренажёрах ведущих фирм производителей США и стран Европы. Они принимают эффективные физиотерапевтические процедуры.
Реабилитация после инсультов подразумевает под собой следующие действия:
-
Восстановление двигательных функций;
-
Восстановление зрения;
-
Восстановление речевой функции;
-
Нормализация психологического состояния;
-
Восстановление двигательных функций.
Микроинсульт в меньшей степени, инсульт — в большей задевают двигательные функции организма. Это может проявляться в слабости в конечностях, невозможности двигать руками или ногами и т.д.
Сколько времени занимает восстановление после микроинсульта? Продолжительность реабилитации зависит от причины острого нарушения мозгового кровообращения, своевременности оказания неотложной медицинской помощи, адекватности медикаментозной терапии и наличия сопутствующих заболеваний. Пациентам, перенесшим микроинсульт, реабилитологи Юсуповской больницы предлагают комплексную программу реабилитации, которая не только значительно сокращает сроки возвращения к полноценной жизни и улучшает прогноз, но и позволяет сэкономить семейный бюджет.
Специалистами клиники реабилитации разработан эффективный курс восстановления, который включает процедуры для устранения последствий микроинсульта у пожилых мужчин и женщин, а также молодых пациентов: нарушений памяти, речевых расстройств, потери координации. Опытные врачи корректируют программу реабилитацию с учётом индивидуальных особенностей здоровья каждого пациента. Такой подход не только значительно облегчает состояние пациентов, но и освобождает родственников от хлопот по организации восстановительного лечения на дому. Специалисты клиники проводят лечение последствий микроинсульта у женщин, пожилых и молодых мужчин с помощью инновационных методик лечебной физкультуры, физиотерапевтических процедур. Неврологи, кардиологи, врачи других специальностей назначают терапию, направленную на профилактику повторного микроинсульта и развитие геморрагического или ишемического инсульта.
ГОТОВИМСЯ К ЭКЗАМЕНАМ
Продолжение. Начало см. в № 24/2008
Ищем и исправляем грамматические ошибки.
Система упражнений
Упражнение 13. Найдите и устраните ошибки в
построении предложений (установите смысловые
связи между членами предложения, обратите
внимание на порядок слов).
Справка. 1. Причастный оборот не может
разделяться главным словом, оно стоит до или
после обособленного определения. 2.
Придаточное определительное в составе
сложноподчиненного предложения стоит после
того слова, к которому относится. 3. При
построении предложений (если это не однородное
подчинение придаточных) следует избегать
нанизывания придаточных одного типа,
используйте разнообразные синтаксические
конструкции.
1. Появившийся страх в вагоне поезда загоняет
нашего героя – Николая Велина – в тупик.
2. Каждый человек – это индивид, и у него есть
свое понимание счастья. К примеру, Штольц
воспринимал счастье жить здоровой, полноценной
жизнью, а Обломов счастьем считал лежать целыми
днями на диване и ничего не делать.
3. Я не могу не согласиться с В.Амлинским, так как
в настоящее время тоже встречал человека,
который помог мне в трудную минуту, которому я
очень благодарен.
4. По моему мнению, проблемой данного текста
автор выделил то, что во всех библиотеках должны
быть такие же взрослые люди, которые бы могли
тебя направить в нужном направлении, помочь
найти то, что тебе не хватает.
5. Как-то раз я слышал по новостям, что есть одна
семья, которая берет к себе и растит медвежат.
6. В.Лаптев считает несправедливым то, что
многие великие люди терпели невзгоды, лишенные
сочувствия и поддержки тех, кому они искренне
служили.
7. Хочется верить, чтобы таких ситуаций в наше
время не было. И каждый человек получал награду и
верил, что его открытия принесут народу пользу.
8. Детство – это время, когда ребенок получает
первые азы воспитания, наделяется родительской
заботой, лаской, любовью, ни в чем не нуждающийся,
зависящий только от родителей.
9. Автор вспоминает маленькую библиотеку имени
Достоевского своего детства, которая находилась
у Чистых прудов.
Упражнение 14. Найдите и исправьте ошибки в
предложениях с отрицанием.
Справка. Помните, что если переходный
глагол, причастие или деепричастие имеют при
себе отрицание, то прямое дополнение обычно
ставится в родительном падеже. Например: Он
часто получает (что?) письма от сына. Он давно
не получал (чего?) писем от сына.
1. Человек, который болен, не получит от жизни
удовольствие, лишь страдание.
2. Ни один человек не имеет право осуждать тебя и
твои поступки.
3. Мальчик не видел свое будущее, думал, что
никому не нужен.
4. У меня была соседка – девочка, родители
которой просто не обращали на нее внимание.
5. Автор не понимает поступок ученого.
6. Великие люди выполняют свой долг, но не
получают то, что заслужили.
7. Дети, выросшие среди животных, не принимают
общество, а общество не принимает их.
8. И герой рассказа никогда не забудет тот
момент, в котором он почувствовал себя
счастливым человеком.
9. Почему нельзя нормально вырастить своего
ребенка в тепле и уюте? Да все потому, что
родители сами не нашли уголок в этой жизни, не
пристрастили себя любить и уважать мир.
10. Не зная прошлое своей страны, его героев,
нельзя сказать, что ты ее добропорядочный
гражданин.
11. Актриса долго страдала, но все-таки не
перенесла эту душевную боль и покончила жизнь
самоубийством.
* Какие изменения следует внести в
предложения, чтобы устранить имеющиеся речевые
недочеты?
Упражнение 15. Запишите предложения,
переделав утвердительные в отрицательные и
наоборот.
1. Я видел грозу в открытом поле.
2. Лаборанты учли все условия при производстве
опыта.
3. Собрание не приняло важного решения из-за
отсутствия кворума.
4. Врач обратила внимание на температуру
больного.
5. Проведенный опыт не рассеял сомнений ученого.
6. Ты уже сделал свой выбор?
7. Абитуриент посещал подготовительные курсы по
русскому языку.
8. Экскурсанты осматривали новую экспозицию в
городском краеведческом музее.
9. У тебя была возможность подождать нас.
10. Мой друг посещает занятия в Школе искусств.
11. Посетители зоопарка не обратили внимания на
водоплавающих.
Упражнение 16. Найдите предложения, в
которых допущена грамматическая ошибка. Ответ
дайте в цифровой форме.
1. Беседа пошла привольнее; многое надо было
рассказать, расспросить друг друга!
2. Автора возмущает поведение и отношение людей
к этим великим людям.
3. С душевным трепетом всматривался я в
окружающий мир, стараясь все разглядеть, понять и
осмыслить.
4. Любочка побледнела и покраснела, вынула и
опять спрятала записочку из фартука и, опустив
голову, как-то укоротив шею, как будто ожидая
удара сверху, прошла в двери.
5. Раньше родители следили, ухаживали за нами, а
теперь мы должны и обязаны любить, уважать и
ухаживать за своими родителями.
6. Пусть у меня небольшой жизненный опыт, но я
знаю многочисленные истории и рассказы как из
классической литературы, так и примеры из
собственной жизни.
7. С душевным трепетом всматривался я в
окружающий мир, стараясь все разглядеть, понять и
осмыслить.
8. Человек и природа. Не об этом ли задумываемся
мы, останавливаясь перед картиной Левитана «Над
вечным покоем»?
9. Зимой можно вырыть в сене глубокую нору,
залезть и всю ночь спать в стогу, будто в запертой
комнате.
10. Дружба с Антоном Павловичем Чеховым освещала
и заполняла жизнь Левитана.
11. Жизнь загнала его в ловушку, что он не в силах
был вырваться.
12. Глухая ночь проходила неведомо куда над
городком, над черными полями и разливом.
Ошибки допущены в предложениях:________
Ключ: 1, 2, 5, 6, 9, 11.
* Укажите способы устранения ошибок.
Ключ:
1. Глагол рассказать может сочетаться с
винительным падежом, а глагол расспросить требует
предложного (…многое надо было рассказать, о
многом расспросить…).
2. Отглагольные существительные поведение и
отношение имеют разное управление (поведение
(кого? чье?) этих людей и их отношение (к
кому?) к этим великим людям), чтобы
избежать неоправданного лексического повтора,
следует использовать контекстуальный синоним и
личное местоимение: Автора возмущает
поведение современников (соратников) и их
отношение к этим великим людям.
5.В данном предложении однородные сказуемые
выражены глаголами с разным управлением: любить,
уважать (кого?), ухаживать (за кем?) – следовательно,
они не могут иметь общих зависимых слов (любить,
уважать своих родителей и ухаживать за ними). Чтобы
избежать неоправданного повтора и использования
слов, близких по своему лексическому значению,
уберем лишнее, воспользуемся синонимичными
выражениями и личным местоимением: Раньше
родители следили за нами, ухаживали, а теперь мы
должны любить, уважать своих ставших старыми мам
и пап, помогать им (или поддерживать их).
6. Сочинительный союз как…, так и… чаще
всего служит для связи однородных членов
предложения, в данном случае ошибочно выступают
как однородные как из классической
литературы, так и примеры. После исправления
обнаружит себя речевой недочет: окажутся
одинаково значимыми несоотносимые явления (знаю
как многочисленные истории и рассказы из
классической литературы, так и примеры из
собственной жизни), кроме того, окажется
нарушена лексическая сочетаемость (нельзя знать
примеры из собственной жизни). Избежать
двусмысленности (и истории, и рассказы
из классической литературы!) поможет
лексическая замена. После правки предложение
может принять такой вид: Пусть у меня
небольшой жизненный опыт, но я знаю
многочисленные исторические факты, могу
привести примеры как из классической литературы,
так и из собственной жизни.
9. Предложение осложнено однородными членами,
выраженными глаголами с разным управлением: вырыть
(где? в чем?) в сене (что?) глубокую нору,
залезть (куда? во что?) и всю ночь спать (где?)
в стогу. Чтобы исправить ошибку, необходимо
дополнить второе сказуемое зависимым словом: …можно
вырыть в сене глубокую нору, залезть в нее и всю
ночь спать в стогу, будто в запертой комнате.
11. Если предложение оформлено как
сложноподчиненное с придаточным меры и степени,
значит, в главной части должно быть указательное
местоимение, усиливающее имеющееся определение,
выраженное прилагательным (…такую глубокую
нору…). Если же перед нами сложноподчиненное
предложение с придаточным следствия (что
маловероятно), то вместо союза так что ошибочно
выбран союз что.
Упражнение 17. Найдите в предложениях
ошибки, связанные с управлением. Обратите
внимание на лексическую сочетаемость, на форму
(род, число, падеж), в которой стоят зависимые
слова, выраженные именами существительными,
местоимениями, на использованные предлоги.
Внесите необходимые изменения.
1. Мне кажется, трудно не согласиться с
основной мыслью автора, его позицией на данную
проблему.
2.Но он смог преодолеть боль и все обиды
благодаря своей вере в том, что он прав.
3. В одной из телевизионных передач речь шла о
молодой маме, которая предпочла уходу ребенку
поход на дискотеку.
4. Я согласна с автором то, что не стоит
огорчаться и впадать в панику, нужно просто
подождать, и кто-нибудь в трудную минуту поможет
тебе.
5. Если бы рядом со мной не было близких, я бы не
стремилась улучшить свои результаты по жизни, не
достигла бы ничего. Это свойственно для всех.
6. Автор использует такие выразительные
средства, как эпитеты («безудержная радость»,
«солнечный человек»), метафоры («отогрели…
сердце»), риторические вопросы, чтобы усилить у
читателя эмоциональное воздействие.
7. Многим людям тяжело справиться в одиночку
против толпы.
8. Можно только восхищаться над тем, как быстро
герой это понял и решил изменить свою жизнь, свое
отношение к людям.
9. Герой до суда считал себя никому не нужным, но
благодаря молодой учительнице, которая проявила
к нему материнские чувства, понял, что для кого-то
он дорог.
10. В суде ему приговорили к четырем годам
колонии.
11. Я думаю, что нам всем необходимо больше
любить друг друга. Любовь, терпение и поддержка –
вот необходимые составляющие для полноценной
жизни любого человека.
12. Я считаю, что государство должно помогать
таким детям в получении образование и устройству
на работу.
13. В данном мне тексте автор задается проблемой
жизни среди родителей и их детьми.
14. Тогда Субботин почувствовал «безудержную
радость» за то, что он еще кому-то нужен, что он не
один.
15. Автор В.Лаптев поднимает проблему о вере в
правоту своего решения: именно эта вера дает
человеку силы идти до конца, даже если приходится
идти в одиночку.
16. Автор текста В.Амлинский в своем тексте
затрагивает тему о жизни детей послевоенных лет.
Упражнение 18. Найдите грамматические
ошибки в предложениях, осложненных однородными
членами. Особое внимание обратите на глагольное
управление, на зависимые слова при однородных
членах, на способы выражения однородных членов.
Справка. При подключении второго
компонента в ряду однородных членов может
возникнуть ошибка – ненормативное сочетание.
Составляя предложение, нужно учитывать, что
однородные члены предложения должны не только
быть связаны друг с другом сочинительной связью,
но и одинаково относиться к некоему третьему
компоненту, выступающему как зависимое слово.
Например, предложение Художник восхищается и
любит природу родного края содержит
грамматическую ошибку, так как однородные
сказуемые имеют разное у правление: восхищается
(чем?), любит (что?), следовательно, по-разному
относятся к третьему компоненту, с которым
связаны подчините льной связью. В исправленном
виде предложение может иметь вид: Художник
восхищается природой родного края и любит
изображать ее на своих полотнах.
1. А.С. Пушкин – известный и любимый всеми
поэт.
2. Жители микрорайонов могут сами образовывать
и распоряжаться общественными фондами.
3. С.П. Дягилев очень любил и
покровительствовал театру.
4. Искусство должно быть ясным и чистым, чтобы
каждый мог дотронуться, соприкоснуться с ним и
увидеть всю красоту поэтического мира.
5. Школьный учитель навсегда остается в нашей
памяти. Взрослея, все лучше начинаешь понимать
его, так же, как и прежде, восхищаешься и
стремишься быть похожим на него.
6. Прочитав этот текст, я задумался и понял, что
автор прав и я согласен с ним.
7. Безусловно, проблема текста заключается в
том, что Россия теряет квалифицированных
специалистов, гениев в своем деле, а порой
настоящих талантов.
8. Очень часто Россия не использует в полной
мере огромного потенциала выдающихся людей,
поэтому многие талантливые люди покинули свою
Родину, вынуждены были уехать из России. И чтобы
этого не происходило, мы должны гордиться и
уважать этих людей.
9. В древности люди обожествляли силы природы,
разговаривали, общались с природой, а в некоторой
степени даже боялись.
10. В данном тексте А.Яблоков рассказывает и
рассуждает про современную молодежь.
11. Порой лишь надежда и вера в то, что ты
поступил верно, придают силы.
12. Я считаю, что государство должно помогать
таким детям в получении образование и устройству
на работу.
13. Организуются группы людей по собственному
желанию, которые навещают и помогают
нуждающимся.
14. Люди надеются и верят в то, что станут тем, кем
хотят.
15. Этот человек смог подняться с самых низов,
смог реализовать и найти свое место в жизни.
16. Кроме себя, мальчишка кормил и заботился еще
и о двух маленьких сестренках.
17. Любите и давайте понять своим близким, что
они вам очень близки!
18. Ветераны войны все помнят, а вот большинство
из нас не только не помнят, но даже и не
интересуются этим.
19. Я считаю, что необходимо помогать и
поддерживать тех людей, которые совершают
великие дела, потому что они не даются легко.
20. В наше время есть немало случаев, когда дети
оказываются предоставлены сами себе, ими никто
не занимается, никто не воспитывает.
Упражнение 19. Найдите грамматические
ошибки в предложениях, осложненных
деепричастными оборотами. Внесите необходимые
исправления.
Справка. Обычно деепричастие (в том
числе в составе деепричастного оборота)
обозначает добавочное действие предмета
(подлежащего). Это значит, что в предложении с
деепричастным оборотом следует найти
грамматическую основу и установить, кто или что
совершает основное и добавочное действия.
Помните: 1) действие, выраженное сказуемым и
деепричастием, не может относиться к разным предметам;
2) деепричастный оборот в безличном предложении
употребляется только при инфинитиве.
1. Окончив гимназию, у меня появилось желание
получить высшее образование.
2. Я полностью согласен с автором данного
текста, у меня бы тоже рука не поднялась нажать на
спусковой крючок, видя красоту дикой природы.
3. Прочитав данный текст, у меня возникло
желание согласиться с автором.
4. Сердце кровью обливается, видя безразличие
некоторых из нас к животным.
5. Прочитав произведение П.Зайцева, у меня перед
глазами возникла картина, как зайцы щиплют при
свете луны ржаную озимь.
6. В глубине души многие уверены, что, имея
красивую фигуру, наша жизнь сложилась бы иначе.
7. Читая текст, мне кажется, что и я пережила все
авторские чувства.
8. Находясь длительное время в автомобиле, в
самолете, у человека появляется сонливость,
теряется аппетит, снижается работоспособность, и
он как бы загоняет себя в клетку, какое-то
замкнутое пространство, что очень плохо влияет
на здоровье человека.
9. Но нашелся такой человек, который увидел, что
со мной что-то не так. И, поговорив с ним,
рассказав ему все то, что меня беспокоило, мне
стало очень легко на душе.
10. Лишь читая книги, твое общение со
сверстниками станет интересным и увлекательным.
11. Размышляя о судьбах великих людей, возникают
смешанные чувства.
12. Детство Жени прошло, воруя и выпрашивая
подаяние.
13. Основной частью рассказа является монолог
Субботина, в котором он раскрывает свою жизнь,
будучи ребенком.
14. Прочитав текст, мне стало грустно.
Упражнение 20. Прочитайте предложения,
осложненные деепричастными оборотами, и
установите, почему они вызывают смех.
1. Все-таки в темном туннеле жизни есть свет, к
которому нужно идти. Дойдя до этого света, жизнь
станет лучше.
2. Вернувшись домой, его встретила негодующая
толпа.
3. Читая текст, мне в голову пришли следующие
слова: «Скажи-ка, дядя, ведь недаром Москва,
спаленная пожаром, французу отдана…».
4. Девочка забралась на крышу дома и прыгнула.
Была зима, упав в снег, она вышла.
5. Основной частью рассказа является монолог
Субботина, в котором он раскрывает свою жизнь,
будучи ребенком.
Упражнение 21. Выполните тестовое задание.
Установите, в каких предложениях, осложненных
деепричастными оборотами, допущена
грамматическая ошибка. Ответ дайте в виде
цифрового ряда.
1. Услышав чьи-то шаги, раздавались крики
дрессированного ворона Дурова: «Кто там?».
2. Однажды, сняв со стены седла и сбрую, воры
собрались вылезти через разбитое окно.
3. Услышав строгий голос, воры, перепугавшись,
бросили вещи и убежали.
4.?Возвращаясь из Италии, Брюллов был назначен
профессором Академии художеств.
5. Синие тяжелые волны все тише бились о камни,
сверкая на солнце яркими, веселыми брызгами.
6. Приблизившись к углу дома, гостям стали видны
изъеденные дождями и ветрами глыбы песчаника,
живописно разбросанные по зеленому газону.
7. Забравшись в глухое место, Левинсон почти
потерял связь с другими отрядами.
8. Приехав в город, Андреем Гавриловичем решено
было остановиться у знакомого купца, ночевать у
него и на другой день утром явиться в присутствие
уездного суда.
9. Впереди по пыльной улице деревни рысцой,
оглядываясь и с мычанием изредка останавливаясь,
бежала отбившаяся от стада пестрая корова.
10. Туманной ночью, пробравшись сквозь
неприятельское пекло, взвод Дубова внезапно
появился на линии.
11. Почуяв хозяев, мы услышали тихое и
недовольное ржание коня Мишки.
12. Выскочив откуда-то из тьмы, на нас бросились
три громадные, кудлатые собаки.
13. Уродливо искривившись, почти сухой, без
листьев, молодой куст малины тянется к солнцу.
14. Всматриваясь в чащу леса, меж путниками
установилось молчание, всем стало жутковато.
15. Реставрируя картину, мастер освежает
поблекшие от времени краски.
Ошибки допущены в предложениях:________
Ключ: 1, 4, 6, 8, 11, 14.
Упражнение 22. Установите, в каких
предложениях допущены грамматические ошибки,
связанные с употреблением в качестве однородных
членов разных синтаксических конструкций.
Внесите необходимые исправления.
Справка. 1. Хотя в нормативном языке
встречается разнотипность морфологического
оформления однородных членов, в речевой практике
предпочтение отдается однотипным
морфологическим формам, то есть чаще всего
однородные члены выражаются одной и той же
частью речи. 2. Недопустимо объединение
сочинительной связью существительного и
инфинитива, наречий и деепричастий, деепричастий
и глаголов. 3. Нельзя объединять в качестве
однородных именных частей сказуемого краткие и
полные формы прилагательных и причастий. 4.
Недопустимо объединять сочинительной связью
разнотипные синтаксические конструкции
(например, придаточное определительное
предложение и обособленное определение).
1. К приезду гостей были подготовлены
находящиеся на территории туристического
комплекса коттеджи, оборудованные всем
необходимым и которые только что
отремонтировали.
2. Взрослея, ребенок хочет свободы и
самостоятельности. Родители же привыкли видеть
его маленьким и который всегда рядом.
3. В.Тендряков рассказывает, как его сын из
послушного, домашнего, ласкового мальчика
превращается в «огородное пугало». Автор считает
это кризисом подросткового возраста, который для
некоторых проходит почти незаметно, а у других
перерастает в трагедию, и которая коснулась его
семьи.
4. В.Амлинский в своем тексте хотел показать то,
что в мире много людей, «знающих цену людскому
одиночеству», которые могут тебе помочь в
трудную ситуацию.
5. Н.Аксенова, автор данного текста, показала
глубину отцовской любви к дочери, ненавидящей
своего отца за его нелепый вид, и что родители
ради своего ребенка пойдут на многие жертвы.
6. Многие известные люди до того, как стать
известными, были совсем никому не знакомы,
приехавшими в столицу из далекой провинции.
7. Аленушка сидит на камне, о чем-то задумавшаяся
и обхватив колени руками.
8. Во время экскурсии по городу мы с особым
интересом осматривали здания, связанные с жизнью
художника и которые сохранились до наших дней.
9. В.М. Васнецов писал несколько произведений
параллельно: одно дописывал, другое
совершенствовал и при этом обдумывая композицию
третьего.
10. Чем глубже проникали художники в окружающий
мир, тем богаче и более тонким становилось их
восприятие природы, ее изображение в картинах.
11. Петровский сел к окну, оперся локтями о
подоконник и сжав ладонями голову.
12. Ведь это так и есть, люди, которые чего-то
добились в жизни или наделенные какими-то
способностями, заканчивают свою жизнь в
одиночестве и без поддержки.
13. Нетрудно представить настроение полковника,
так как даже мы очень огорчаемся, когда нам
отказывают в чем-то и не приводя примеров или
причин.
* Какие предложения допускают варианты? Как от
построения предложения может измениться его
смысл?
Упражнение 23. Определите, какие ошибки
допущены в предложениях с «чужой речью».
Предложите варианты их исправления.
1. В.Лаптев сочувствует трагическим судьбам
великих людей, повествует «…испытываешь щемящую
сердце боль, оттого что многие великие люди
беспрестанно терпели невзгоды, томились в
одиночестве, лишенные сочувствия и поддержки…».
2. Бывший малолетний преступник, а теперь
уважаемый в городе человек помнит проявленную к
нему в детстве доброту и говорит, что «никогда не
забуду».
3. Даже можно привести пример из нашей жизни,
мама с папой нас начинают ругать за то, что мы
делаем или вообще ничего не делаем, в нашей
голове начинают заводиться различные мысли, они
нас не любят, раз ругают, мы не нужны им, если бы
любили, то горы за нас перевернули.
4. Левитан писал Чехову из Финляндии, что «вновь
я захандрил без меры и границ. Здесь нет природы».
5. Ведь всегда приятно осознавать, что тебя
любят и поддержат в сложной ситуации. «Значит,
если меня не будет, то кому-то от этого станет
плохо, значит, кому-то надо, чтобы я был».
6. Евгений Александрович, пройдя через этот
грязный, жестокий мир, вернулся и начал жить
заново, с чистого листа, «теперь я счастливый,
состоявшийся человек».
7. Дети были лишены родительской любви, детства,
они не знали, что такое радость: «Я рос
волчонком», – рассказывал учитель.
8. Ведь если бы не учительница этого мальчика,
кто знает, как бы сложилась его судьба: «И,
наверное, совсем другой стала бы моя жизнь, если
бы не один случай».
9. Е.Новиков рассказывает, как мальчик, у
которого не было родителей и детства, смог
добиться высоких достижений в жизни. «У меня не
было отца, не было матери, вернее, они как бы
существовали, приходили ночевать и смотрели на
нас, голодных и грязных, с недоумением: откуда эти
дети, что они тут делают?»
10. Таким образом, не согласиться с позицией
автора невозможно. «Вера в правоту своего
решения: именно эта вера дает человеку силы идти
до конца, даже если приходится идти в одиночку».
Упражнение 24. Произведите правку текста,
устранив имеющиеся грамматические ошибки и
речевые недочеты (выделены курсивом).
1. Представив такие сюжеты описания, появляется
какое-то вдохновение и, естественно, хочется
увидеть такое же чудо, этот прекрасный мир,
описываемый в данном тексте.
2. Созерцая родную природу, память его запечатлела
множество удивительного и прекрасного.
3. Одной из главных проблем, поставленной
автором, является то, что для писателя очень
важно мнение читателя о написанном
произведении или простом стихотворении.
4. С автором я согласен, ведь стихотворение
должно быть написано на чувствах поэта.
5. Бывает, что и не поняв смысл стихотворения,
на нас находят различные эмоции, мы все
равно улавливаем настроение, характерное
данной поэзии.
6. Все мелочи мастерства поэта, все тонкости,
они у всех поэтов разные, у каждого поэта свой
взгляд на мир, свои мысли, свой жанр в
поэзии.
7. Копирование людей заложено в нас еще с
самого детства. В детстве мы хотим быть
такими же, как наши родители или старшие
товарищи. Со временем как мы взрослеем, хотим походить
на идеалов и копируем за ними жесты,
разговоры.
8. Учитель не только делится со своими
знаниями, но и с жизненным опытом.
9. Авторская позиция всем ясна и понятна. Когда
страну покидают те, на кого была возложена
большая надежда на то, что они выведут страну на
новый уровень, сделав величайшие открытия
и изобретения в своей сфере деятельности, то
всегда становится грустно на душе и обидно за
соотечественников.
10. Все ученые, великие писатели, художники,
никто из них не был признан в момент их
жизни, зато сейчас мы пользуемся их открытиями,
любуемся картинами, читаем книги.
Упражнение 25. Установите, есть ли в
приведенных фрагментах ошибка «нарушение границ
предложения». Внесите необходимые исправления.
1. Конечно, рецепта от бездуховности нет, но мы
должны понять ее истоки, объяснить людям, с чем
они имеют дело. И попытаться сделать так, чтобы
наши близкие, друзья, родные, да и просто
незнакомые люди всегда были окружены вниманием и
заботой.
2. Автор рассказывает нам о драматическом
эпизоде из жизни Михаила Богдановича
Барклая-де-Толли. Триумф которого так и не
наступил. В.Лаптев хочет, чтобы читатель
задумался о том, как живется гениям.
3. Автор хотел показать, насколько хуже
становится молодежь с каждым годом. Насколько
часто происходят конфликты в семье.
4. Мы с вами в своей жизни встречаемся с разными
проблемами. Которые не в силах все решить.
5. Самым ярким примером из обыденной жизни может
служить обыкновенная семья, в которой есть дети.
Ведь каждый родитель не раз упрекнул за
поведение, которое не соответствует его уже
устоявшимся моральным нормам, но у каждого
поколения они свои, и именно это служит причиной
конфликтов между поколениями.
6. Позиция автора заключается в том, что человек,
не имевший учительского диплома, мог так
заинтересовать детей своими рассказами.
Повидавшая на своем жизненном пути много
интересного – заведующая библиотекой.
7. Автор текста ищет в биографиях великих ученых
примеры «порядочности, великодушия, добра, чести,
красоты души». Вот были же времена, когда честь
была выше всего. Когда важнее правое дело, чем
своя дальнейшая жизнь.
8. Нужно преодолевать и контролировать
ревность, в этом и заключается любовь, в
преодолении различных трудностей, встречающихся
у нее на пути. И не боясь переступить через свою
гордость, через свои амбиции ради своего
возлюбленного. И это не значит уничтожить свое
«я», это значит обрести те чувства, которые
дарованы человеку.
9. В тексте А.Яблокова рассказывается о
недовольстве людей старшего поколения нынешней
молодежью. Их легкомыслием и несерьезностью.
Говорится, что молодежь безнадежно испорчена
пороками.
10. Судьбы многих гениальных людей были
печальными. За свое же творчество, за свои
заслуги они пострадали. Они были непризнанными.
Упражнение 26 (контрольное). (При
составлении упражнения использована книга: Вартаньянц А.Д.,
Кашина Н.В., Лазарева Е.А., Мерзон С.Н.,
Федюнина Н.М., Якубовская М.Д. Мы читаем и
говорим о русских художниках. Учебное пособие
для студентов-иностранцев. М.: Русский язык, 1989.)
Установите, какие ошибки допущены в данных
предложениях, классифицируйте их. Предложите
разные способы исправления.
1. Те, кто знали Левитана близко, говорили, что он
любил русскую природу фанатически, почти
исступленно.
2. Художник заставляет нас остановиться около
старого могучего дуба, возле трогательной тонкой
осинки с начинающими краснеть листочками и
обратить внимание, войти в пронизанную светом
березовую рощу и в темную зелень высоких сосен.
3. О Левитане говорили не только как о художнике
исключительного дарования, а как о человеке
чуткой души, тонкого восприятия жизни.
4. Будучи в Италии, Левитана радовало все:
итальянская весна, ее глубокое синее небо,
изумрудная трава, цветущий миндаль.
5. Наиболее характерные для полотен художника
летние дни, горячее солнце, сочная зелень
деревьев.
6. Картина «Явление Христа народу», поглотившая
всю творческую энергию А.Иванова, разочаровала
его и не закончена.
7. В эскизах художник намечает композицию и
колорит картины: отбирает и располагает предметы
и действующие лица, распределяет краски, свет и
тени.
8. В картине «Сватовство майора» Федотов
показал как нрав русского купечества, так и
дворянства сороковых годов XIX века.
9. Как вы относитесь к оценке серовского
портрета «Иды Рубинштейн» Репина?
10. На всех своих картинах Репин размышляет об
основных проблемах своего времени.
11. В девяностые годы Серов увлекается
иллюстрацией произведений великих русских
классиков – Крыловым и Пушкиным.
12. Кроме портретов Верушки Мамонтовой и Маши
Симонович, яркий солнечный свет передан и в
холсте Серова «Летом», изображающим жену
художника.
13. В картине «Меншиков в Березове» Суриков не
только раскрывает трагедию личности, но и
трагедию эпохи.
14. Брюллова интересовала личность Наполеона
Бонапарта. Он сделал несколько эскизов, которые
посвятил ему, в которых стремится выявить
противоречивую сущность этого тирана-героя.
15. В картине «Итальянское утро», написанном
Брюлловым, проявилось мастерство художника в
разработке света.
16. Сравнивая варианты картины Федотова
«Вдовушка», мы видим. Как автор добивается и
наконец пришел к простоте и ясности.
17. По окончанию работы над «Проводами
покойника» Перов приступил к новой картине о
жизни бедных детей.
18. Размышления Васнецова о историческим
прошлом народа были навеяны впечатлениями
детства.
19. Перов и другие русские художники крепкими
узами был связан со своей родиной.
20. В натурный класс училища, в котором занимался
Левитан и которым руководил Перов, иногда
заходил Саврасов, который, посмотрев работы
учеников, уходил в свой класс – пейзажную
мастерскую.
Упражнение 27. Прочитайте фрагменты
ученических работ, разберитесь в их содержании.
Предложите свои варианты правки.
1. Известно также много случаев про
исполнителей песен нашей эстрады, они пытаются
исполнить те старые песни, которые еще слушали
наши деды, хотя ведь можно сочинить что-то более
интересное со своими возможностями.
2. Молодежь в наши дни, можно сказать, не
увлекается искусством. Большинство из них
считают это глупым, немодным, пустой тратой
времени. Хотя, может быть, они просто не
улавливают мысль поэта?
3. Я могу сказать про себя, что я любитель поэзии.
Я люблю читать стихи и даже иногда пишу их сама. И
могу сказать, что и мне попадались много
стихотворений с непонятным смыслом на первый
взгляд, но если прочитать еще раз и
призадуматься, начинаешь понимать смысл.
4. Я полностью поддерживаю точку зрения автора в
том, что не понятое однажды позже может оказаться
золотым источником, и то, что перечитывание
стихотворения усиливает наше эмоциональное
отношение к нему. И только настоящие ценители
искусства не дают «пропасть» настоящей поэзии.
Но им может стать даже самый простой человек,
надо только стремиться к постижению все новых и
новых тайн.
5. На мой взгляд, в любой школе должно работать
достаточное количество учителей-мужчин, которые
бы могли своей строгостью и сдержанностью
дополнять такие качества, как мягкость и
безмерную любовь к детям, присущие почти всем
учителям-женщинам.
6. Книга – это наша жизнь и история. Главным ее
противником на сегодняшний день, по мнению
автора, является компьютер и Интернет.
7. Одной из проблем, поднятых автором данного
текста, является проблема духовности и
бездуховности человека, т.е. влияние этих качеств
на самих людей. При отсутствии духовности можно
еще сильнее обидеть человека, лезя к нему со
своими глупыми, бестактными вопросами. И,
наоборот, проявил духовность к другому человеку,
войдя в его положение, став как бы его частицей,
можно помочь ему преодолеть трудности.
8. Проблема данного текста состоит в том, что нам
важно только то, что мы будем делать дальше, а не
то, что случится с окружающим миром. Я считаю, что
написанный текст Трифоновым очень злободневен и
от этого страдает вся планета.
9. Главным воспоминанием из детства для
В.Амлинского стало времяпровождение в
библиотеке. В то послевоенное время дети очень
любили читать, у них не было никаких телевизоров
и компьютеров, как у нынешних детей. С детства
родители их приучали к книгам, а не как сейчас –
садят смотреть мультфильмы. Тогда дети
собирались в библиотеке, слушали рассказы,
делились эмоциями, их выслушивали взрослые люди.
Автор вспоминает заведующую этой библиотеки,
поистине душевного человека. Таких людей сейчас
очень мало – таких, которые помогут, выслушают,
посоветуют. Еще к таким людям относятся писатели,
которые приходили к детям со своими историями,
рассказами. В общем, дети не сидели на месте, а
проводили время с толком.
10. Автор пишет о людях, которые вели себя
поистине мужественно, честно, благородно. Эти
люди не думают о своем благополучии. Они
выступают за правду, за справедливость. От этого
им становится хорошо, спокойно на душе. Все их
поступки направлены на улучшение жизни других,
на защиту их прав и свобод. При этом они не
задумываются о том, что тем самым могут усложнить
свою жизнь. Это их не пугает.
Упражнение 28 (контрольное). Выполните
тестовое задание.
Укажите предложение с грамматической ошибкой
(с нарушением синтаксической нормы). Ответ дайте
по образцу: 1 – 3), 2 – 4)…
1. 1) Мой соперник выиграл партию в
шахматы благодаря тонкого понимания сложной
позиции.
2) Студенты проходили практику в одном из цехов
завода, недавно реконструированном.
3) В.Стасов, который был известен как
музыкальный критик, уделял в своей публицистике
много внимания и изобразительному искусству.
4) Одновременно с работой над «Явлением Христа
народу» Иванов создавал эскизы на библейские
сюжеты и рисунки-акварели «Сотворение мира».
2. 1) По окончании переговоров между
странами установились дипломатические
отношения.
2) Мы должны радоваться жизни и ценить, ведь она
у нас одна и пережить ее заново возможности уже
не будет.
3) В.Г. Перов создал рисунок «Похороны Гоголя
героями его произведений», в котором на
небольшом художественном пространстве собрал в
одну группу основных персонажей писателя.
4) Туманы в Лондоне бывают если не каждый день,
то через день непременно.
3. 1) Картина И.Е. Репина «Бурлаки на
Волге» была показана на всемирных выставках 1873 и
1878 годов и имела большой успех.
2) Воспитанники Академии художеств очень любили
и уважали своего учителя Павла Петровича
Чистякова.
3) Идея всемирного братства людей, золотого
века, всеобщего счастья – самые дорогие мечты
писателя с юношеских лет и до конца его дней.
4) По прошествии многих лет с момента создания
произведения искусства могут оцениваться иначе.
4. 1) Многочисленные факты, накопленные
наукой, подтвердили правильность гипотезы,
выдвинутой молодым ученым.
2) Мужество и отчаяние, скорбь, тоску и
одиночество – все эти чувства выражают глаза
матери в эскизе М.А. Врубеля.
3) Главные темы «Униженных и оскорбленных»,
«Записок из Мертвого дома», «Записок из
подполья» – тема бунта и тема
героя-индивидуалиста – синтезировались потом в
«Преступлении и наказании».
4) Открытие памятника Пушкина в Москве в июне 1880
года было незаурядное событие в истории русской
культуры.
5. 1) Мой подопечный был не столько
расстроен, сколько удивлен сложившейся
ситуацией.
2) Картина В.Г. Перова «Проводы покойника»
проникнута чувством боли, сострадания,
настроением безысходной тоски.
3) Те, кто не набрал нужного количества баллов,
будут вынуждены выполнить зачетную работу еще
раз.
4) На мой взгляд, в любой школе должно работать
достаточное количество учителей-мужчин, которые
бы могли своей строгостью и сдержанностью
дополнить такие качества, как мягкость и
безмерную любовь к детям, присущие почти всем
учителям-женщинам.
6. 1) Талант Паустовского фиксирует наше
внимание на прекрасном.
2) Тихон Кабанов, муж Катерины, был человек
безвольный, полностью подчинившимся матери.
3) В 1859 году «исповедь-роман» Достоевского
«Записки из Мертвого дома» еще не был начат.
4) Зарево распространилось не только над
центром города, но и далеко вокруг.
7. 1) Все передовое, что было в русской
литературе 60-х годов XIX века, сосредоточивалось в
журнале «Современник».
2) Истоки «Преступления и наказания» восходят
ко времени каторги.
3) Взрослея, все лучше начинаешь понимать своего
учителя; так же, как и прежде, восхищаешься и
стремишься быть похожим на него.
4) Нам порой кажется, что мы не только знаем все,
но нас ничем не удивишь.
8. 1) Речь Достоевского сделала открытие
памятника Пушкину в Москве выдающимся,
грандиозным событием как в истории русской, так и
мировой культуры.
 |
Б.М. Кустодиев. Групповой портрет
|
2) В общество человек может принести с собой
атмосферу подозрительности, какого-то
тягостного молчания, а может внести сразу
радость, свет.
3) Для «Прогулки короля» А.Н. Бенуа выбирает
таинственное время года – осень – и самое
таинственное время суток – вечер.
4) Вами своевременно оплачен проезд в
маршрутном такси?
9. 1) Живая крыса, о которой рассказывает
Ю.Трифонов, должна быть разрезана, чтобы учиться
анатомии, в так называемой «пригодинской» школе.
2) Мама не то что сердилась, но все-таки была
недовольна.
3) Пришлось с трудом пробираться сквозь заросли,
постоянно заслонявшие нам дорогу.
4) Железнодорожный состав отправляется с
третьего пути согласно расписанию.
10. 1) Никто больше не нарушал тишину
протоков и рек, не обрывал блесной холодные
речные лилии и не восторгался вслух тем, чем
лучше всего восторгаться без слов.
2) Достоевский принадлежит к тем писателям,
биография которого тесно связана с творчеством.
3) Благодаря установившейся ясной погоде урожай
был собран вовремя.
4) Все, кто интересуется художественной жизнью
России конца XIX – начала XX века, слышали о
творческом объединении молодых художников,
известном под названием «Мир искусства».
Ключ:
1 – 1); 2 – 2); 3 – 3); 4 – 4); 5 – 4); 6 – 2); 7 – 3); 8 – 1); 9
– 1); 10 – 2).
ЛИТЕРАТУРА
1. Вартаньянц А.Д., Кашина Н.В.,
Лазарева Е.А., Мерзон С.Н., Федюнина Н.М.,
Якубовская М.Д. Мы читаем и говорим о русских
художниках. Учебное пособие для
студентов-иностранцев. М.: Русский язык, 1989.
2. Добромыслов В.А., Розенталь Д.Э.
Трудные вопросы грамматики и правописания. М., 1955.
3. Нарушевич А.Г.?Методика подготовки к
ЕГЭ. Лекция 4. Морфология и культура речи // Газета
«Русский язык», № 20/2007.
4. Нарушевич А.Г. Методика подготовки к
ЕГЭ. Лекция 5. Синтаксис и культура речи // Газета
«Русский язык», № 21/2007.
5. Розенталь Д.Э. Управление в русском
языке: Словарь-справочник. М.: ACT, 1997.
6. Розенталь Д.Э. Справочник по
правописанию и литературной правке. М.: Рольф, 1996.
7. Розенталь Д.Э., Голуб И.И.,
Теленкова М.А. Современный русский язык. М.:
Рольф, 2002.
8. Цейтлин С.Н. Речевые ошибки и их
предупреждение: Пособие для учителей. М.:
Просвещение, 1982.
Е.В. ЮМИНОВА,
г. Ижевск
Острое нарушение мозгового кровообращения может протекать в виде транзиторной ишемической атаки, микроинсульта или инсульта. Об инсульте говорят в том случае, если неврологическая симптоматика сохраняется более суток. При наличии преходящего нарушения мозгового кровообращения, как и при микроинсульте, признаки расстройств функций организма проходят самостоятельно в течение 24 часов. После них не остаётся морфологических изменений вещества головного мозга. В результате микроинсульта образуются очаги некроза вещества головного мозга.
Как определить, был ли микроинсульт? Врачи клиники неврологии Юсуповской больницы применяют инновационные методы диагностики заболеваний центральной нервной системы. Они позволяют определить изменения головного мозга, патологию церебральных сосудов после острого периода микроинсульта. Пациентов консультируют кардиологи, эндокринологи, офтальмологи. Сложные случаи обсуждаются на Экспертном Совете с участием кандидатов и докторов медицинских наук, являющихся ведущими специалистами в области заболеваний нервной системы.
В клинике реабилитации работает команда специалистов высокой квалификации. Реабилитологи используют инновационные методики восстановления нарушенных функций и профилактики повторного нарушения мозгового кровообращения. Благодаря согласованной работе всего персонала, применению индивидуальных схем лечения современными лекарственными препаратами у пациентов, прошедших курс лечения и реабилитации в Юсуповской больнице, значительно снизилось количество рецидивов микроинсульта.

Симптомы инсульта и микроинсульта
Время имеет большое значение для эффективного лечения обоих заболеваний (специалисты говорят о трех «золотых» часах, когда можно избежать появления осложнений), поэтому звонить в службу скорой помощи нужно сразу после появления следующих симптомов:
нарушение речи (невнятная, слишком замедленная, бессмысленная);
тошнота и рвота;
сильная головная боль (возникает резко);
нарушение координации;
проблемы со зрением (двоение в глазах, слепота на один или оба глаза);
слабость в конечностях;
нарушение чувствительности одной половины тела;
возможна потеря сознания.
Появляется повышенная чувствительность вплоть до полного неприятия яркого света и громких звуков. Наблюдается парез конечностей с одной стороны тела и нарушение двигательной координации. Иногда можно заметить асимметрию лица. Если эти симптомы сохраняются в течение 24 часов или нарастают, речь идёт об инсульте. Иногда симптомы микроинсульта можно перепутать с реакцией на стресс или хроническую усталость.
Однако, ощущая один или несколько признаков микроинсульта в сочетании с факторами риска, необходимо немедленно обратиться за медицинской помощью. Очень часто признаки развития микроинсульта пациенты не воспринимают серьезно и переносят «на ногах». В результате человек не получает квалифицированную помощь своевременно, что приводит к неполному восстановлению организма. Микроинсульт вызывает обратимые нарушения работы головного мозга.
Со временем ткани восстанавливаются. Период регенерации будет зависеть от общего состояния здоровья пациента и масштабов микроинсульта. В Юсуповской больнице пациент может получить помощь круглосуточно, что позволит выиграть время для более качественной реабилитации. Неврологи Юсуповской больницы являются специалистами высокого класса и имеют большой опыт работы с нарушениями функций головного мозга. Своевременное обращение к специалисту позволит снизить вероятность длительной госпитализации и проходить курс лечения в домашних условиях.
Следует обращать особое внимание на симптомы микроинсульта тем людям, которые находятся в зоне риска: имеют определенные хронические заболевания или ежедневно подвергаются воздействию негативных процессов, способных спровоцировать микроинсульт.
Как это происходит
Чтобы вовремя распознать заболевание, необходимо знать механизм его течения. При микроинсульте механизм заболевания, следующий:
-
Сначала происходит повышение давления в сосудах или закупорка сосуда тромбом;
-
В пораженном участке нарушается кровообращение, а, значит, не поступают питательные вещества;
-
Далее кровообращение может самостоятельно восстановиться (давление снизится, тромб рассосется) или же нет — тогда возможно наступление инсульта.
Задача больного или того, кто увидел какие-то изменения в близком, — как можно скорее вызвать скорую. Только квалифицированная помощь не позволит заболеванию прогрессировать.
Течение микроинсульта
Микроинсульт возникает в результате негативного влияния определенных факторов или является следствием некоторых хронических заболеваний. К основным факторам, способным вызвать микроинсульт, относятся:
-
курение,
-
злоупотребление алкоголем,
-
употребление наркотиков,
-
стрессы,
-
хроническая усталость.
Каждая из этих причин или их сочетание способны вызвать микроинсульт у здорового человека. Среди заболеваний, провоцирующих данное состояние, выделяют:
-
атеросклероз сосудов головного мозга,
-
артериальная гипертензия,
-
патология сосудов головного мозга,
-
кардиомиопатии,
-
сахарный диабет,
-
патологии шейного отдела позвоночника.
При наличии любого из вышеперечисленных заболеваний даже на ранней стадии для профилактики микроинсульта следует регулярно посещать врача. В Юсуповской больнице работают профессиональные неврологи, которые специализируются на заболеваниях сосудов головного мозга. Своевременное обращение к специалисту значительно уменьшает риск развития микроинсульта в будущем. Необходимо знать, что микроинсульт является предвестником полноценного инсульта или инфаркта головного мозга, что приводит к необратимым нарушениям и может спровоцировать инвалидизацию и смерть.
При развитии микроинсульта возникает закупорка сосуда головного мозга, в результате чего некоторые отделы остаются без питания. Блокировка сосуда происходит неполная, поэтому небольшое количество крови продолжает питать головного мозг. Это и объясняет обратимость данного состояния. Микроинсульт наступает спонтанно и длится недолго. В это время человек может ощущать головокружение, боль в затылочной части головы, появление черных точек или светлых пятен перед глазами, тошноту, нарушение координации движений. При появлении подобных симптомов (особенно при наличии провоцирующих факторов) следует немедленно обратиться к врачу.
Приемное отделение Юсуповской больницы работает круглосуточно, поэтому пациент получит квалифицированную медицинскую помощь в любое время суток. Иногда симптомы микроинсульта можно перепутать с реакцией на стресс или хроническую усталость. Однако, ощущая один или несколько признаков микроинсульта в сочетании с факторами риска, необходимо немедленно обратиться за медицинской помощью. Микроинсульт вызывает обратимые нарушения работы головного мозга. Со временем ткани восстанавливаются.
Период регенерации будет зависеть от общего состояния здоровья пациента и масштабов микроинсульта. В Юсуповской больнице пациент может получить помощь круглосуточно, что позволит выиграть время для более качественной реабилитации. Неврологи Юсуповской больницы являются специалистами высокого класса и имеют большой опыт в работе с нарушениями работы головного мозга. Своевременное обращение к специалисту позволит снизить вероятность длительной госпитализации и даст возможность проходить курс лечения в домашних условиях.
Каждая секунда может подарить больному шанс на полное выздоровление, особенно это касается микроинсульта, при инсульте полное восстановление организма практически невозможно. Но чем скорее больной получит лечение, тем благоприятнее будут последствия.
Диагностика микроинсульта
Если пациент поступает в клинику неврологии в остром периоде нарушения мозгового кровообращения, врачи находят множество неврологических симптомов, которые при микроинсульте выражены минимально. Спустя сутки от дебюта заболевания при микроинсульте неврологическая симптоматика не определяется. Как проверить, был ли микроинсульт? Неврологи восстанавливают клиническую картину острого нарушения мозгового кровообращения на основании опроса пациента. В дальнейшем проводят следующие диагностические исследования:
-
осмотр;
-
обследование биомеханики шейного отдела позвоночника (тонуса мышц, объёма движений, положения позвонков в покое и движении);
-
рентгенография шейного отдела позвоночника с функциональными пробами;
-
исследование сосудов шеи и головного мозга – ультразвуковая допплерография;
-
магнитно-резонансная и компьютерная томография;
-
ангиография сосудов головного мозга;
-
компьютерная ангиография сосудов шеи и головного мозга;
-
общий, биохимический анализ крови и коагулограмма.
Для всех исследований врачи Юсуповской больницы используют современную аппаратуру ведущих фирм мира. Анализы выполняют с использованием качественных реагентов, позволяющих получить точные результаты.

Дифференциальная диагностика ишемического инсульта и микроинсульта
Как отличить инсульт или микроинсульт у человека? Оба заболевания развиваются вследствие спазма или тромбоза церебральной артерии. Симптомы зависят от того, какой сосуд поражён – крупный или мелкий. При нарушении кровотока по крупным мозговым артериям развиваются общие и локальные нарушения неврологических функций. Общие симптомы инсульта, следующие:
-
внезапная резкая головная боль;
-
тошнота и рвота;
-
нарушение сознания;
-
расстройство речи;
-
онемение половины тела.
Локальные проявления инсульта зависят от того, в бассейне какой артерии нарушен кровоток. При микроинсульте общих проявлений сосудистой патологии мозга почти никогда не бывает. Пациентов беспокоит умеренная головная боль, нарушается устойчивость и координация движений. Они на некоторое время утрачивают способность рассматривать предметы обоими глазами. Все локальные симптомы микроинсульта могут сохраняться от нескольких часов до суток и проходят самостоятельно. Если признаки нарушения мозгового кровообращения сохраняются более 24 часов, это означает, что у пациента развился инсульт.
После ишемического инсульта сохраняется нарушение двигательной, зрительной, речевой функции и чувствительности. Пациенты, перенесшие микроинсульт, не отмечают никаких изменений и часто не придают значения тем симптомам, которые были. Но у них, как и после инсульта, образуются очаги некроза вещества головного мозга. При повторных микроинсультах всё большая часть мозга замещается соединительной тканью. Вследствие этого у пациентов нарушается мозговая деятельность, развиваются расстройства памяти и концентрации внимания.
Инсульт и микроинсульт: в чем сходство и различие
Несмотря на приставку «микро», малый инсульт довольно опасен и имеет много общего с полноценным заболеванием. Отличие инсульта от микроинсульта — в продолжительности болезни и выраженности симптомов. Микроинсульт — нарушение работы головного мозга на кратковременный период, это своего рода предупреждение перед инсультом, который, в свою очередь, представляет собой острое внезапное нарушение кровоснабжения мозга с необратимыми последствиями (полностью восстановить организм после такого удара практически невозможно).
В чем еще разница между микроинсультом и инсультом? Микроинсульт проходит самостоятельно (часто можно обойтись без помощи врача, но лучше этого не делать) и за короткое время (обычно приступ не длится дольше часа), а симптоматика выражена неярко: кто обратит внимание на головокружение, слабость в мышцах и потемнение в глазах? Казалось бы, обычные признаки переутомления. Но есть простой способ проверить: поднимите обе руки вверх одновременно. При любом из инсультов сделать этого не удастся, как и улыбнуться или произнести простую фразу четко и без запинок. Основными отличиями этих двух заболеваний являются:
Выраженность симптомов. При микроинсульте симптоматика выражена слабо, это и является главной опасностью. Заболевание проходит почти бессимптомно, а значит, существует реальная угроза того, что перенесено оно будет «на ногах», то есть без лечения;
Длительность. Продолжительность заболеваний также разная. При малом инсульте приступ обычно длится около 15 минут, в то время как при инсульте приступ может продолжаться несколько часов;
Последствия. Осложнения при инсульте возникают гораздо чаще, чем при микроинсульте, и даже могут привести к инвалидности или летальному исходу. Малый инсульт при должном лечении не грозит ни тем, ни другим.
Помимо длительности и специфики проявлений, отличие инсульта и микроинсульта еще и в том, что одного из них не существует в медицинской терминологии. Врачи не признают такой термин, как «микроинсульт», называя это преходящим нарушением мозгового кровообращения (ПНМК). Однако состояние это существует, и есть определенные факторы, вызывающие его.
Предварительно диагностировать инсульт может и непрофессионал, используя метод FAST. Но точно поставить диагноз и назначить грамотное лечение может только специалист. Предположения по поводу диагноза у врача могут появиться уже на осмотре пациента, но все же необходимо провести ряд исследований, чтобы исключить заболевания с похожей симптоматикой. Полноценная диагностика (микро)инсульта — это:
-
Сбор анамнеза. Врач изучает историю болезни пациента, расспрашивает его о симптомах, о заболеваниях родственников.
-
Предварительная оценка состояния больного. Это осмотр пациента, проведение различных тестов и т.п. Все это необходимо для скорейшего определения типа заболевания и локализации.
-
Лабораторные исследования. Анализ крови на количество тромбоцитов, время свертываемости, сахар и пр.
-
Аппаратная диагностика. Предоставит наиболее полную картину заболевания. Сюда относятся:
-
КТ. Рентгенологический метод исследования, один из самых эффективных при диагностике инсульта, так как выявляет, где именно произошло кровоизлияние и в каком объеме.
-
МРТ. Также эффективный метод, дающий еще более подробную информацию, но все же применяемый редко из-за своей длительности (около часа), тогда как при инсульте счет идет на минуты.
-
Магнитно-резонансная ангиография. Метод, необходимый для проверки состояния сосудов. В случае если тромб не дает поступать крови, ангиография это покажет.
-
ЭКГ и УЗИ сердца.
-
Эхокардиограмма определяет любые нарушения в работе сердца.
-
РЭГ (реографический метод исследования сосудистой системы головного мозга) и УЗДГ (исследование при помощи ультразвука) с функциональными пробами (например, с поворотами и наклонами головы) — эти методы необходимы для обследования артерий позвоночника.
Инсульт занимает 3 место в структуре смертности. Болезнь уступает только сердечно-сосудистым заболеваниям и опухолевым образованиям. В результате острого нарушения мозгового кровообращения 60-70% больным присваивается инвалидность. 30% случаев заканчивается летальным исходом. Способность к самообслуживанию теряется в 10-15%. У мужчин инсульт возникает с такой же частотой, как и у женщин. Возраст, в котором чаще всего диагностируется инсульт, 40-65 лет.
Для диагностики нарушения мозгового кровообращения в Юсуповской больнице используется современное медицинское оборудование. С помощью КТ, МРТ удается установить тип инсульта, локализацию патологического очага и степень его распространенности. Терапия подбирается в соответствии с диагностическими данными. Врачи отмечают, что при своевременном начале лечения возможно полное восстановление утраченных функций. Для каждого пациента врачи Юсуповской больницы разрабатывают индивидуальный комплекс для реабилитации. В него входят не только медикаментозные препараты, но и занятия лечебной физкультурой и физиотерапия.
Как определить микроинсульт в домашних условиях
Не существует симптомов, которые характерны только для микроинсульта. Иногда приступ начинается с нарушения речи – она становится невнятной, человек не может произнести связной фразы. Некоторые люди обращают внимание на чувство онемения в конечностях с одной стороны тела, они не могут удержать в руке даже лёгкий предмет или попасть ногой в обувь. Иногда можно заметить асимметрию лица. Эти симптомы через пару часов могут пройти самостоятельно.
Но если они возникли, следует обеспечить пациенту неподвижность, приподнять немного голову и повернуть на бок. Его необходимо успокоить и убедить поехать в больницу. Позвоните по телефону, и неврологи Юсуповской больницы сразу же после установления точного диагноза назначат лечение, направленное на восстановление кровообращения головного мозга и защиту нейронов. Они установят причину заболевания и устранят её. После стационарного лечения вам предложат эффективную программу реабилитации.
Первая помощь и лечение при микроинсульте
Что делать, если произошёл микроинсульт? При появлении первых признаков микроинсульта необходимо уложить пациента в постель и вызвать скорую помощь. До прибытия врачей следует обеспечить приток свежего воздуха и покой. Позвоните в контакт-центра Юсуповской больницы. Врачи подготовятся к приёму пациента и сразу же начнут оказания специализированной медицинской помощи.
При малейшем подозрении на микроинсульт больному требуется тщательное медицинское обследование. Даже в случае, если недомогание отступило и человек чувствует себя вполне комфортно, консультация невролога является обязательной мерой, ведь микроинсульт может повториться или привести к инсульту. Многие мужчины и женщины избегают посещения медицинских учреждений, поскольку такие походы ассоциируются у них с бесполезной тратой сил и энергии, а также полным отсутствием доверия к врачам и уверенности в их компетентности. Обратитесь в Юсуповскую больницу и подобные предубеждения навсегда исчезнут. Во-первых, записаться на прием к доктору можно по телефону, администратор согласует визит в любое удобное для каждого пациента время.
Во-вторых, все диагностические, лечебные и восстановительные процедуры выполняются на современной медицинской аппаратуре. В-третьих, в штат Юсуповской больницы входят ведущие доктора России, разрабатывающие для каждого пациента индивидуальную программу лечения. Поход к неврологу, кардиологу или другому врачу Юсуповской больницы поможет предотвратить развитие микроинсульта и инсульта. Методы профилактики, разрабатываемые неврологами больницы, не только помогают снизить риск развития заболевания, а также тяжелых осложнений после него, но часто спасают жизни многим пациентам. Ни для кого не секрет, что большинство заболеваний легче предотвратить, нежели потом бороться с последствиями недуга и проходить длительный курс реабилитации.
Первая доврачебная помощь при микроинсульте или инсульте следующая:
-
непременно следует вызвать карету скорой помощи;
-
человека необходимо положить на твердую поверхность и следить за тем, чтобы голова была приподнята. Это поможет предотвратить отек мозга;
-
голову необходимо повернуть в бок, так как микроинсульты часто сопровождаются рвотой;
-
после рвоты нужно очистить ротовую полость от остатков рвотных масс. До приезда скорой помощи следует измерить артериальное давление. Если оно высокое, можно дать выпить лекарственный препарат, который пациент обычно принимает для лечения артериальной гипертензии.
-
необходимо обеспечить приток свежего воздуха и расстегнуть у больного воротник и пояс, чтобы они не сдавливали тело;
-
если пациент впадает в состояние клинической смерти, то следует начать реанимационные мероприятия и продолжать их до приезда скорой помощи.
-
первая врачебная помощь при микроинсультах и инсультах заключается в следующем:
-
в случае гипертонического криза пациенту дозировано снижают артериальное давление;
-
возобновление мозгового кровообращения;
-
улучшение деятельности сердца;
-
профилактика и купирование отека мозга;
-
налаживание процессов микроциркуляции в тканях головного мозга;
-
симптоматическая терапия.
Пациентов консультирует кардиолог, офтальмолог и эндокринолог. Юсуповская больница принимает пациентов 24 часа в сутки, 7 дней в неделю. Профессионализм медицинского персонала позволяет «поставить на ноги» даже самых тяжелых пациентов.
Причины инсульта и микроинсульта
Теперь, когда ясно, как отличить инсульт от микроинсульта, стоит обозначить причины этих двух заболеваний. По набору факторов, как и говорилось выше, они также похожи:
-
Атеросклероз. В этом случае причина болезни — бляшка в сосудах, которая или оторвалась, или прилипла к стенке сосуда: и то и другое ведет к непроходимости крови по сосуду.
-
Тромбоз. Причиной служит тромб, нарушающий питание в конечностях.
-
Спазм сосудов, блокирующий поступление крови в мозг.
-
Падение уровня гемоглобина и, как следствие, понижение уровня кислорода в головном мозге.
-
Повышенная вязкость крови, возникающая вследствие хронических заболеваний, полицитемии, недостаточного количества выпитой жидкости.
-
Повышенное артериальное давление.
-
Ожирение — это также дополнительная нагрузка на сердце.
-
Наследственные патологии головного мозга.
-
Инфаркт и прочие заболевания сердца, ослабляющие его.
-
Перенесенные операции на сердце.
-
Стрессы (провоцируют повышение АД).
-
Возраст. Несмотря на то, что эта болезнь молодеет, чаще от нее все равно страдают пожилые люди, так как их сосуды изношены.
-
Резкая смена климата и пр.
При этом в группе риска не только пожилые люди (как до сих пор принято думать), но и молодые. Известны случаи, когда данные заболевания поражали людей в возрасте 18-20 лет. Причин этому может быть много, но основными являются следующие:
-
Сосудистые заболевания;
-
Сахарный диабет (высокое содержание сахара поражает стенки сосудов);
-
Вредные привычки (употребление психотропных веществ);
-
Врожденные и приобретенные болезни сердца.
Виды инсульта и микроинсульта
Выделяют два основных вида инсульта (микро- и традиционного):
-
Геморрагический инсульт — это кровоизлияние с образованием гематом. Восстановление занимает от двух недель до нескольких месяцев. Группа риска: люди старше 45 лет с хроническими заболеваниями, вредными привычками или предрасположенностью к заболеванию.
-
Ишемический инсульт ведет к закупорке сосудов тромбами. От геморрагического отличается нарастающим эффектом. В большинстве случаев у больных диагностируется именно этот вид заболевания. В этом случае в группу риска попадают люди старше 60 лет с хроническими заболеваниями, вредными привычками или предрасположенностью к заболеванию.
Также некоторые специалисты выделяют лакунарный инсульт, который связан с поражением мелких артерий в стволе или коре мозга.
Важно вовремя и правильно диагностировать вид инсульта, оказать должную и своевременную помощь пациенту. От этого зависит дальнейшее лечение и прогноз заболевания.
Первые признаки инсульта и микроинсульта
Как понять, у больного был геморрагический или ишемический инсульт? По первым признакам. Геморрагический инсульт проявляет себя следующими симптомами:
-
появляется резкая головная боль;
-
больного рвет;
-
дыхание частое;
-
расширение зрачков;
-
возможны эпилептические припадки;
-
рука не поднимается, висит, как плеть;
-
резкое повышение температуры тела;
-
возможно непроизвольное мочеиспускание;
-
возможна потеря сознания и даже кома.
Ишемический инсульт является более благоприятным по прогнозам и проявляет себя следующим образом:
-
появляется головокружение, слабость во всем организме;
-
звон в ушах;
-
кратковременная потеря зрения;
-
возможна рвота;
-
затрудненное глотание;
-
нарушение речи;
-
косоглазие.
Самым благоприятным по прогнозу является лакунарный инсульт, его симптоматика, следующая:
-
развитие только на фоне повышенного артериального давления;
-
нет таких серьезных симптомов, как рвота, головокружение и потеря сознания;
-
главный симптом — паралич конечностей и лицевых мускул;
-
рост интенсивности симптомов происходит постепенно;
-
после приступа возможно полное восстановление.
Признаки и последствия микроинсульта у женщин и мужчин
Микроинсульт или транзиторная ишемическая атака, может длиться от нескольких минут до суток. Больше половины случаев микроинсультов не распознаются вовремя, чаще всего микроинсульты происходят во время сна. Приступ начинается из-за нарушения кровоснабжения участка мозга во время блокировки сосудов головного мозга. Причиной блокировки сосуда часто становятся тромб или атеросклеротические бляшки, реже микроинсульт происходит из-за кровоизлияния.
Каждый микроинсульт является ударом по головному мозгу человека. Даже если симптомы отступают без лечения, это является свидетельством того, что нервные клетки испытывают хронический недостаток кислорода. Последствия микроинсульта, перенесенного «на ногах», не остаются незаметными. В результате преходящего нарушения мозгового кровообращения у пациентов развиваются признаки слабоумия, в худшую сторону меняется характер.
Нередко у пациентов, которые перенесли транзиторную ишемическую атаку, в следующий раз происходит «молчащий инсульт»: любые симптомы приступа отсутствуют, но нарушение кровообращения происходит и наносит серьёзный вред нервным клеткам головного мозга. После микроинсульта возрастает риск развития классического инсульта. Он сопровождается параличами, непроизвольным мочеиспусканием и дефекацией, оглушительной головной болью, потерей сознания, является причиной летального исхода или инвалидности.
Транзиторная ишемическая атака – это предвестник обширного инсульта. Около 10% пациентов страдают от такого осложнения в течение первого месяца после микроинсульта, у 12% инсульт диагностируется в течение года после микроинсульта, почти у 30% больных в течение пяти лет после микроинсульта происходит инсульт. Симптомы микроинсульта проходят в течение суток, но, если происходит дальнейшее ухудшение состояния, симптомы нарастают – произошел инсульт.

Группы риска
Важно отметить, что микроинсульт болезнь не только пожилых, все чаще страдают от него и молодые люди (после 30 лет). После 60 лет риск заболевания удваивается, так как обменные процессы в организме замедляются, сосуды хуже реагируют на команды от мозга, артерии уменьшаются в диаметре, бляшки легко перекрывают кровоток.
Но часто микроинсульт провоцируют и сопровождают следующие проблемы:
-
Атеросклероз (хроническое заболевание артерий);
-
Врожденные проблемы с сосудами;
-
Сахарный диабет, истончающий сосудистую стенку;
-
Повышенное артериальное давление;
-
Перенесенные инфаркты, аритмии и прочие болезни сердца;
-
Прием препаратов, повышающих риск появления тромбоза (например, противозачаточные средства);
-
Вегетососудистая дистония;
-
Избыточный вес (железа внутренней секреции, которой и является жировая ткань, может вырабатывать повышенное число эстрогенов, ведущих к образованию тромбов);
-
Избыточные физические нагрузки;
-
Наследственные заболевания, уменьшающие диаметр артерий (например, болезнь Фабри) и пр.
В группе риска находятся и трудоголики, не обращающие внимания на изменения состояния своего здоровья. Симптомы и последствия микроинсульта, перенесенного на ногах такие: сперва — легкое недомогание, переходящее в дрожь и онемение, возможна кратковременная потеря зрения. Чтобы отличить микроинсульт от перенапряжения, достаточно попробовать поднять руки вверх: одна половина тела откажется это делать. Последствием того, что больной просто немного посидит и переждет это состояние, может стать полноценный инсульт, от осложнений которого будет избавиться куда сложнее.
Признаки микроинсульта, перенесенного на ногах
Признаки микроинсульта, перенесенного на ногах, могут быть выраженными или маловыраженными – это зависит от многих факторов:
-
размера и локализации поврежденного сосуда мозга;
-
своевременности принятых мер;
-
состояния здоровья больного и его возраста.
Основные симптомы при микроинсульте – это нарушение мимики лица, речи, координации и равновесия во время ходьбы, головокружение и головная боль. Во время микроинсульта может временно нарушиться зрение, появляется тошнота, озноб или больному становится жарко. При назначении адекватного лечения происходит улучшение состояния больного, симптомы микроинсульта исчезают.
Первые признаки микроинсульта у женщин
Микроинсульты часто диагностируются у женщин, принимающих гормональные контрацептивные препараты длительное время, болеющих сахарным диабетом, ожирением, гипертонией, стенокардией, заболеваниями сосудов. Инсульты провоцируют алкоголь и курение, употребление острой, жирной пищи, тяжелые физические нагрузки. У женщин микроинсульты чаще диагностируются в возрасте старше 60 лет, в отличие от мужчин, у которых микроинсульты случаются в более молодом возрасте. Симптоматика микроинсульта более выражена у женщин – они тяжелее переносят поражение тканей мозга, восстанавливаются длительнее, чем мужчины. При микроинсульте симптоматика проявляется слабо – это главная опасность.
А симптомы микроинсульта у женщин молодого возраста (до 30 лет) могут какое-то время протекать почти незаметно. Это связано с тем, что организм молодой, обладает высокой способностью к восстановлению. Многие женщины даже не понимают, что они больны. Просто берут выходной и проводят его дома в кровати или, что еще хуже, продолжают работать, списывая все на хроническую усталость и продолжительное отсутствие отпуска. Первые признаки инсульта у женщины проявляются в виде тошноты, головокружения.
Женщину клонит в сон, она испытывает сильную усталость и недомогание. Может повыситься артериальное давление, появляется распирающая боль в области поражения тканей головного мозга. Часто дыхание становится учащенным, беспокоит боль в области сердца, в глазах темнеет. Симптомы нарастают – женщина ощущает слабость в конечностях, ей трудно вставать, поднимается температура или беспокоит сильный озноб, раздражают свет, громкие звуки. Может нарушиться мимика лица, речь, походка становится пошатывающейся, больной трудно сохранять равновесие.
Все эти симптомы являются сигналами для срочного обращения к врачу. Микроинсульт, перенесенный на ногах, становится причиной развития обширного инсульта, тяжелых заболеваний сердца. Для быстрой и эффективной диагностики микроинсульта следует обращаться в клинику неврологии Юсуповской больницы, консультация невролога поможет больному получить адекватную, своевременную медицинскую помощь и избежать тяжелых осложнений.
Последствия микроинсульта у женщин
Статистика инсультов говорит о развитии осложнений в течение первых месяцев после микроинсульта, если он был перенесен на ногах, помощь была оказана несвоевременно. Даже если микроинсульт прошел незамеченным, не развились осложнения после локальных поражений тканей мозга, с возрастом он дает знать о себе последствиями в виде депрессии, снижения зрения, частых головных болей, раздражительности, появляются проблемы с памятью и концентрацией внимания. Развитие тяжелых осложнений спустя некоторое время после микроинсульта, перенесенного на ногах, может проявиться в виде тяжелого ишемического или геморрагического инсульта, а также привести к летальному исходу.
Помимо развития ишемического инсульта, последствия после микроинсульта у женщин могут быть следующими:
-
Раздражительность и агрессивность;
-
Повышенная утомляемость;
-
Нарушения функциональности органов (в том числе, и половых);
-
Двоение и мушки в глазах;
-
Резкие перепады настроения и пр.
Женщины переносят это состояние сложнее, так как их мозг более чувствителен к недостатку кислорода и труднее затем восстанавливается. Последствия и последующее лечение микроинсульта у женщин будут немного отличаться: помимо проявлений, схожих с мужскими, у женского пола часто встречаются:
-
Астения (проявляется в отсутствии интереса к чему-либо);
-
Неврастения (повышенная тревожность, бессонница и пр.);
-
Депрессия и пр.
Соответственно, грамотный врач, помимо медикаментозного лечения, устраняющего признаки самого заболевания, назначит женщине также лечение для работы с последствиями (обычно подключаются такие специалисты как психологи и логопеды). В молодом возрасте (до 40 лет) последствия микроинсульта больные женского пола переносят довольно легко, некоторые их вообще не замечают. У женщин в пожилом возрасте (начиная с 50 лет и старше) последствия микроинсульта только усугубляются, и для борьбы с ними бывает необходимо подключение нескольких разных специалистов. В Юсуповской больнице опытные неврологи найдут выход и в этой ситуации. Если больному понадобится реабилитация, здесь есть все необходимое для этого оборудование.
Больницей предлагается вертикализация (необходимая, чтобы избежать осложнений), лечение движением, реабилитационный массаж и другие процедуры. Пациент здесь всегда будет под наблюдением врача. Последствия микроинсульта у женщин, перенесших заболевание на ногах, ничем не отличаются от последствий у мужчин: заболевание может возвращаться до нескольких раз, пока не перерастет в ишемический инсульт. Инсульт считается опасным неврологическим заболеванием. Ежегодно статистические данные свидетельствуют о приросте заболеваемости.
Причины инсульта и микроинсульта у женщин
Если раньше считалось, что оба эти заболевания — удел людей пожилого возраста, то теперь все иначе. В группе риска также молодежь и люди среднего возраста (30-40 лет). При этом женский инсульт имеет свои особенности, среди которых:
-
Более позднее поражение. Если мужчины, по статистике, страдают от инсульта уже в 40 лет, то женщины живут без него до 55-60 лет.
-
Однако риск повышается во время беременности.
-
Смерть от инсульта для женского пола — явление достаточно частое.
-
У женщин — склонность к образованию тромбов.
-
Прием контрацептивов также может спровоцировать инсульт.
Женщины обычно более эмоциональны и чаще страдают от стресса, что может негативно отразиться на состоянии сердечно-сосудистой системы.
Причинами же обоих инсультов могут служить следующие проблемы:
-
непроходимость артерий;
-
тромбоз;
-
аритмия;
-
повышенное артериальное давление;
-
сахарный диабет;
-
атеросклероз и пр.

Диагностика микроинсульта у женщин
Врачи отмечают снижение возраста дебюта инсульта. Острое нарушение мозгового кровообращения регистрируется у каждого 3 человека на 1000 населения. У женщин инсульт часто возникает в период с 18 до 65 лет. Гормональный дисбаланс, который сопровождает разные периоды женского организма, считается провоцирующим фактором нарушения мозгового кровообращения. Женский инсульт не имеет специфических клинических проявлений. Для диагностики инсульта в домашних условиях можно использовать тест FAST.
Он был изобретен в Америке для врачей скорой помощи, чтобы те быстро могли диагностировать инсульт. Интересно, что слово с английского переводится как «быстро» — это одно из главных правил при диагностике заболевания:
-
F (face — «лицо») — нужно обратить внимание на лицо пострадавшего: оно бывает неестественно перекошено.
-
A (arms — «руки») — руки не слушаются больного: они ослаблены, дрожат и не поднимаются вверх.
-
S (speech — «речь») — слова путаются, невозможно произнести без ошибок даже простое предложение.
-
T (time — «время») — то самое время, драгоценное и очень важное.
Диагностика острого нарушения мозгового кровообращения должна быть быстрой и точной. В Юсуповской больнице обследование проводится с помощью современного медицинского оборудования. Опытные неврологи разрабатывают индивидуальный курс лечения для каждого пациента. При этом учитывается тип инсульта, возраст пациента и сопутствующие заболевания. Профилактические рекомендации позволяют снизить риск рецидива. Лечение в обязательном порядке дополняется методами физиотерапии и лечебной физкультуры. Подобный подход позволяет сократить сроки пребывания в стационаре и ускорить выздоровление больной.
Симптомы инсульта и микроинсульта у женщин
Если признаки инсульта и микроинсульта у женщин одинаковы для всех видов заболевания, то симптомы различаются в зависимости от вида — произошел ишемический, геморрагический или лакунарный инсульт. Геморрагический инсульт проявляет себя следующими симптомами:
-
резкая головная боль;
-
тошнота и рвота;
-
учащенное дыхание;
-
расширение зрачков;
-
эпилептические припадки;
-
верхние конечности непослушны: руки невозможно поднять;
-
повышенная температура;
-
возможно непроизвольное мочеиспускание;
-
возможна потеря сознания и даже кома.
Ишемический инсульт является более благоприятным по прогнозам и проявляет себя следующим образом:
-
головокружение и слабость во всем организме;
-
звон в ушах;
-
потеря зрения на короткое время;
-
тошнота и рвота;
-
затрудненное глотание;
-
нарушение речи;
-
косоглазие.
Самым благоприятным по прогнозу является лакунарный инсульт, его симптоматика, следующая:
-
развивается только в том случае, если повышено артериальное давление;
-
главный симптом — паралич конечностей и лицевых мускул, больше ярко выраженных симптомов нет;
-
постепенное нарастание симптоматики;
-
после приступа возможно полное восстановление.
Симптомы инсульта и микроинсульта одинаковы как у молодых, так и у пожилых женщин. Разница лишь в том, что чем старше организм, тем труднее он переносит заболевание.
Прогноз инсульта и микроинсульта у женщин
Микроинсульт имеет благоприятные прогнозы при своевременной диагностике. Если пациентка получила грамотное лечение, то значительно снижается риск рецидивов и развития кровоизлияния в мозг. В случае, когда заболевание перенесено на ногах, рецидив может произойти уже через 3-5 дней, а инсульт развиться через несколько лет. Инсульт — заболевание с более печальными последствиями, оно нередко делает людей инвалидами или приводит к летальному исходу. После ишемического инсульта могут наблюдаться следующие осложнения:
-
потеря чувствительности в конечностях;
-
частичная утрата памяти;
-
психические изменения (агрессивность, необоснованные приступы депрессии и пр.). Это осложнение больше характерно для женщин, чем для мужчин, ввиду физических и психологических особенностей;
-
проблемы с мочеиспусканием;
-
частичная утрата способности говорить и пр.
-
Геморрагический инсульт оставляет после себя следующие последствия:
-
снижение интеллектуальных способностей;
-
слепота на один или оба глаза;
-
риск развития инфаркта;
-
нарушение хватательных рефлексов;
-
паралич.
Если соблюдать рекомендации врача и ответственно подходить к реабилитации, большинство этих последствий можно избежать.

Профилактика инсульта и микроинсульта у женщин
Профилактика — хороший способ избежать многих заболеваний. Инсульт и микроинсульт не являются исключениями. И главная мера профилактики — бережное отношение к своему здоровью. Для этого нужно:
-
Самая частая причина инсульта — это скачок АД. Лучше иметь дома тонометр, чтобы регулярно его измерять. А по возможности брать прибор с собой, чтобы при случае быстро среагировать.
-
Своевременно лечить хронические заболевания, связанные с работой сердца, чтобы они не спровоцировали инсульт.
-
Отказаться от вредных привычек.
-
Следовать диете. Обычно после инсульта рекомендуется исключить все жирное и соленое, сделать упор на фрукты и овощи. Такое питание позволит снизить холестерин и предупредить появление бляшек.
-
Заниматься физкультурой: для начала это будет ЛФК, затем можно постепенно привыкать к походам в бассейн и легким пробежкам.
-
Спать минимум 8 часов в день.
-
Следить за гормональным фоном.
-
Обращаться за помощью при травмах головы.
-
Исключить стрессовые состояния.
Периодически посещать врачей и вовремя лечить сосудистые заболевания. Таким образом, инсульт и микроинсульт, при первом взгляде кажущиеся такими разными, все-таки очень похожи. Если вовремя не лечить малый инсульт, он может перерасти в обычный, требующий больших затрат сил и времени как со стороны врачей, так и со стороны пациентов. Лучше всего — вовремя заняться своим здоровьем и исключить любую возможность появления этих заболеваний.
Первые признаки микроинсульта и инсульта у мужчины
По данным ВОЗ, каждый 3 человек на 100 тысяч населения перенес инсульт. Патология провоцирует развитие различных осложнений и требует немедленного лечения. Согласно статистическим данным микроинсульт чаще диагностируется у мужчин в возрасте от 18 до 45 лет. На фоне преходящего нарушения мозгового кровообращения у 10 % пациентов в дальнейшем развивается инфаркт миокарда. Инсульт возникает в течение последующих 5 лет у 30–40 % больных.
Микроинсульт требует лечения в стационарных условиях. В Юсуповской больнице для диагностики заболевания используются КТ и МРТ. Современное медицинское оборудование позволяет быстро определить локализацию патологического процесса и степень распространения поражения тканей мозга. На основании результатов исследования подбирается терапия. Назначаемые препараты отвечают последним европейским стандартам качества и безопасности. Каждому пациенту предоставляются индивидуальные профилактические рекомендации. Они позволяют снизить риск рецидива заболевания. Реабилитацию проводят опытные инструкторы ЛФК, массажисты, логопеды и физиотерапевты.
Осложнения преходящего нарушения мозгового кровообращения чаще регистрируются у пожилых людей. Первые признаки инсульта и микроинсульта у мужчин будут зависеть от:
-
Вида инсульта;
-
От пострадавшей части мозга (если удар пришелся на левую часть мозга, то симптоматика будет в правой части тела и наоборот);
-
От доли мозга, которая пострадала.
Но к самым первым признакам инсульта и микроинсульта можно отнести затрудненную речь, неестественное искривление лица и проблему с рефлексами.
Болезнь требует немедленной госпитализации больного и лечения в условиях стационара. Юсуповская больница располагает медицинским оборудованием и лабораториями для своевременной диагностики. Наиболее информативным методом выявления микроинсульта являются МРТ и КТ. В Юсуповской больнице терапия производится в соответствии с последними европейскими рекомендациями лечения инсульта. Используемые препараты отвечают стандартам качества и безопасности. Реабилитацию проводят опытные инструкторы ЛФК, массажисты, логопеды и физиотерапевты. Для каждого пациента разрабатывается индивидуальный план. Такой подход позволяет сократить время пребывания в стационаре и снизить риск повторного развития микроинсульта.
Также всем известно, что мужчины часто болеют «на ногах», то есть не обращаются вовремя за помощью врачей, а продолжают работать. Но болезни сердечно-сосудистой системы не простуда, и последствием микроинсульта у мужчин, перенесенного на ногах, может стать мгновенный инсульт и долгие месяцы реабилитации. В пожилом возрасте (начиная с 50 лет и старше) последствия микроинсульта у мужчин возможны следующие: парез, параличи, возрастная деменция. Геморрагический инсульт у мужчин развивается вследствие кровоизлияния в головной мозг. Его симптомы развиваются внезапно и быстро прогрессируют.
Пациенты внезапно теряют равновесие, падают. У них развивается паралич руки и ноги с одной стороны тела, нарушение зрения, речи и глотания. В отличие от инсульта, симптомы микроинсульта у мужчин не выражены и кратковременны. У большинства пациентов не бывает общих симптомов нарушений кровоснабжения головного мозга. Мужчины жалуются на головную боль, онемение одной половины лица и туловища.
Их раздражают яркий свет и громкие звуки. Речь становится невнятной. Возникают проблемы со зрением. Отличительной чертой микроинсульта является кратковременность неврологических расстройств. Симптомы нарушения мозгового кровообращения могут сохраняться от нескольких часов до суток. После приступа иногда врачи определяют остаточные явления микроинсульта, но в большинстве случаев признаки его проходят через 24 часа от дебюта заболевания.
Инсульт занимает одно из лидирующих мест по распространенности и смертности. Микроинсульт встречается реже, однако врачи отмечают существенный прирост заболеваемости за последние годы. Статистические данные регистрируют снижение возраста дебюта болезней. Нарушение мозгового кровообращения возникает у каждого 3 человека на 100 тысяч населения. Опасность инсультов заключается в высоком риске осложнений и инвалидизации. Около 60% больных становятся инвалидами 1 или 2 группы. Отличить острое нарушение мозгового кровообращения от преходящего — задача врачей. При несвоевременном лечении 30% случаев заканчиваются летальным исходом.
При малом инсульте не происходит отмирания тканей мозга, а поэтому и восстановление пациента идет значительно быстрее. Врачи относят микроинсульт к преходящим нарушениям мозгового кровообращения. Чаще всего заболевание поражает мужчин трудоспособного возраста. Преходящее нарушение мозгового кровообращения имеет схожие симптомы с острой формой. Различие заключается в обратимости процесса.
Для того чтобы вовремя распознать микроинсульт, необходима консультация опытных неврологов. В Юсуповской больнице высококвалифицированная команда врачей проводит диагностику преходящего нарушения мозгового кровообращения с помощью современного медицинского оборудования. Для этого проводятся КТ и МРТ. Это наиболее информативные и точные методы определения патологического очага в области головного мозга. В Юсуповской больнице терапия микроинсульта осуществляется в соответствии с последними европейскими рекомендациями.
Используемые препараты отвечают стандартам качества и безопасности. Каждому пациенту разрабатывается индивидуальный план лечения и реабилитации. Восстановительный период проходит с участием опытных инструкторов ЛФК, массажистов, логопедов и физиотерапевтов. В-третьих, в этом случае часто организм может восстановиться без содействия врача, но все же пренебрегать профессиональной помощью не стоит. Инсульт — это поражение головного мозга с необратимой утратой некоторых функций.
Тут уж организм не то, что сам не справится, так еще и восстанавливаться будет долго и, вероятнее всего, полностью не восстановится вообще. Инсульт опасен своими осложнениями: возможная инвалидность и даже летальный исход. В то время как микроинсульт грозит только рецидивом и риском возникновения инсульта. Не стоит считать, что микроинсульт опасен только для пожилых людей: все чаще под удар попадают молодые люди 20-30 лет, это может быть связано как с ведением нездорового образа жизни (особенно повышают риск возникновения болезни курение и алкоголь), так и с более серьезными заболеваниями (например, проблемы с артериями и сосудами).
Любители задержаться на работе также в группе риска. Они часто находятся в состоянии стресса (что может спровоцировать удар) и к тому же могут даже не обратить внимания на симптомы. Такое часто случается при микроинсульте, так как симптомы у него выражены неярко, больные списывают их на усталость и нервы. Но наличие болезни всегда можно проверить: есть несколько простых тестов. Самые известные из них — это тест с улыбкой (больной с микроинсультом не сможет улыбнуться: одна часть лица не будет реагировать на сигналы, подаваемые мозгом) и поднятием рук (если больной попробует поднять обе руки вверх одновременно, у него это не получится).
По статистике трудоголики, не обращающие внимание на здоровье, — это мужчины, поэтому диагноз «инсульт» в их медицинской карте — не редкость. Каковы же причины? Микроинсульт у мужчин чаще всего происходит во время стресса, большой физической нагрузки или при повышении артериального давления, а также на фоне алкогольной интоксикации. Первые признаки инсульта и микроинсульта у мужчин – это внезапная сильная головная боль, головокружение, нарушение координации при движении, нарушение зрения и речи. Проявление симптомов зависит от того, какая область мозга была поражена микроинсультом.
Симптомы при микроинсульте могут пройти через несколько минут или в течение суток – это становится причиной не обращения мужчин к невропатологу для получения медицинской помощи. В случае алкогольной интоксикации микроинсульт часто остается не распознанным вовремя из-за сложности его диагностики на фоне избыточного потребления алкоголя. Чаще всего такие больные поступают в больницу довольно поздно с различными осложнениями.
Микроинсульт часто почти не проявляет себя: симптомы очень слабо выражены, поэтому мужчины могут вообще не принять их во внимание. Среди часто встречающихся признаков малого инсульта следующие:
-
онемение (обычно одной части тела, поэтому улыбнуться или поднять обе руки невозможно);
-
головокружение;
-
резкая боль;
-
двоение в глазах;
-
расстройство речи, зрения, слуха;
-
пошатывание, желание присесть или прилечь.
Кажется, ничего серьезного, если раньше мужчина за собой подобного не замечал (например, при некоторых хронических заболеваниях симптомы могут быть подобными). Но на эти признаки все же стоит обратить внимание и позвонить в скорую помощь.
Проявления общемозговой симптоматики:
-
головокружение;
-
появление сильной головной боли;
-
нарушение координации;
-
повышенная тревожность;
-
нарушение сознания (больной может упасть в обморок);
-
приступ эпилепсии;
-
непереносимость громкого звука и яркого света.
Очаговые симптомы разнятся в зависимости от локализации. Если пострадала внутренняя сонная артерия, возможны такие симптомы:
-
отказ одной половины тела;
-
онемение лица и конечностей;
-
«мурашки» по коже;
-
несвязная речь.
Если пострадала позвоночная и основная артерии, симптомы будут следующими:
-
двоение в глазах;
-
потеря зрения;
-
дезориентация в пространстве.
Если признаки обоих заболеваний одинаковы, то симптомы различаются в зависимости от того, является инсульт ишемическим, геморрагическим или лакунарным. Геморрагический инсульт проявляет себя следующими симптомами:
-
появление внезапной головной боли;
-
тошнота и рвота;
-
учащение дыхания;
-
расширение зрачков;
-
эпилептические припадки;
-
отсутствие реакции верхних конечностей;
-
повышение температуры;
-
возможна также потеря сознания, непроизвольное мочеиспускание и даже кома.
-
При ишемическом инсульте у больного появляется:
-
головокружение и слабость во всем организме;
-
звон в ушах;
-
тошнота и рвота;
-
затрудненное глотание;
-
нарушение речи;
-
косоглазие.
Возможна потеря зрения (на один глаз или оба) на краткосрочный период. Самым благоприятным по прогнозу является лакунарный инсульт, его симптоматика, следующая:
-
развивается только в том случае, если повышено артериальное давление;
-
главный симптом — паралич конечностей и лицевых мускул, больше ярко выраженных симптомов нет;
-
постепенное нарастание симптоматики;
-
после приступа возможно полное восстановление.
У молодых мужчин симптомы инсульта и микроинсульта ничем не отличаются от признаков болезни у мужчин в пожилом возрасте. Единственное отличие здесь будет лишь в том, что шансов поправиться и избежать получения инвалидности у них больше просто потому, что их организм моложе и сильнее. Наиболее информативным методом диагностики инсульта являются КТ и МРТ. Современное оборудование Юсуповской больницы позволяет быстро и точно определить локализацию патологического очага. Терапия инсульта и микроинсульта подбирается индивидуально для каждого пациента. Назначаемые медикаменты отвечают стандартам качества и безопасности. При соблюдении врачебных рекомендаций по лечению и реабилитации большая часть пациентов Юсуповской больницы успешно восстанавливают утраченные функции за минимальный срок.

Диагностика инсульта и микроинсульта у мужчин
Распознать симптомы (тест FAST) и оказать первую помощь больному можно еще дома. Для этого:
-
Вызовите скорую помощь;
-
Пока бригада в пути, освободите больному грудь (расстегните пуговицы) для облегчения дыхания;
-
Уложите больного на спину: плечи и голова — выше тела (это не позволит жидкости скапливаться в черепе);
-
Можно накрыть одеялом и дать немного воды.
Важно! Не давайте пострадавшему никаких медикаментов — это задача специалиста. Для диагностики в больнице будут использоваться следующие методы:
-
ЭКГ и УЗИ сердца;
-
обследование сосудов;
-
эхокардиограмма (позволит определить любые нарушения в работе сердца);
-
анализ крови на количество тромбоцитов, время свертываемости, на сахар и пр.
-
КТ (позволит обнаружить тромб и определить его природу).
-
РЭГ (реографический метод исследования сосудистой системы головного мозга) и УЗДГ (исследование при помощи ультразвука) с функциональными пробами (например, с поворотами и наклонами головы) — эти методы необходимы для обследования артерий позвоночника.
-
МРТ (позволит обнаружить место расположения тромба с высокой точностью).
Считается, что при инсульте больного нужно доставить в больницу в течение трех часов. Это «золотое окно», когда врачи еще способны сработать эффективно и минимизировать тяжелые последствия для организма. По истечении указанного времени сделать это будет сложнее.
Покажет ли МРТ микроинсульт
МРТ позволяет выявить микроинсульт даже в острейшей его стадии, то есть до трех часов после развития симптомов. Аналога МРТ по информативности и точности полученных результатов на сегодняшний день нет. Кроме того, сама процедура является для пациентов абсолютно безболезненной.
Лечение инсульта и микроинсульта у мужчин
Для лечения микроинсульта обычно назначается медикаментозная терапия из сосудорасширяющих и улучшающих кровоток препаратов. После прохождения медикаментозной терапии пациенту обычно дают рекомендации по диете и выписывают домой. Инсульт лечат медикаментозно. Для этого врачом назначаются следующие группы препаратов:
-
Антикоагулянты и дезагреганты, антигипертензивные препараты, препятствующие образованию тромбов.
-
Тромболитики, которые нормализуют кровообращение (назначаются только при ишемическом инсульте).
-
Диуретики — для устранения отека головного мозга.
-
Нейропротекторы — для восстановления работы головного мозга.
-
Витамины (для укрепления иммунитета и улучшения работы головного мозга).
Также иногда при данном заболевании необходимо оперативное вмешательство. Показания для этого следующие:
-
образование мозжечкового инсульта — прогрессирующего неврологического дефекта;
-
образование гематом на мозге;
-
проблемы с сосудами, сопровождающиеся кровотечением;
-
отеки головного мозга;
-
впадение пациента в кому.
В период реабилитации пациенту обычно назначают:
-
ЛФК (двигательная активность будет очень кстати);
-
Сеансы массажа (для стимулирования двигательной активности в конечностях);
-
Специальную диету (с отказом от жирного, острого и соленого);
-
Дыхательную гимнастику (для поступления достаточного объема кислорода в организм) и пр.
Важно! Самолечением заниматься нельзя, так как без должной квалифицированной помощи за микроинсультом может последовать реальный, последствия которого устранить будет гораздо сложнее.
Операции при ишемическом инсульте
При ишемическом инсульте возможно проведение следующих операций:
-
Удаление стенки сонной артерии. Это необходимо, если стенка поражена бляшкой. Операция проводится под местным наркозом, поэтому считается одной из самых безопасных.
-
Стентирование сонной артерии (в случае если диаметр ее просвета сузился до 60%) проводится для улучшения кровотока.
-
Введение тромборастворяющих препаратов.
Операции при геморрагическом инсульте
Результативность каждой операции зависит от размера и местоположения гематомы. Операции бывают следующими:
-
Трепанация черепа с установкой дренажа. Проводится при остром отеке мозга.
-
Удаление содержимого из гематомы путем введения катетера.
-
Удаление кости черепа (при угрозе коматозного состояния).
Клипирование аневризмы поможет сократить риск рецидива заболевания. В ходе данной операции на шейку аневризмы накладывается специальная клипса.
Но все же консервативное лечение применяется чаще, чем хирургическое вмешательство. Это связано с тем, что операции на мозге — одни из самых опасных и имеют довольно обширный ряд противопоказаний:
-
сердечная недостаточность;
-
недавно перенесенный инсульт или инфаркт;
-
психические отклонения;
-
такие сопутствующие заболевания, как сахарный диабет или почечная недостаточность;
-
пожилой возраст (старше 75-80 лет).

Последствия микроинсульта у мужчин
Мужчины часто отказываются посетить врача при плохом самочувствии – они лидируют по количеству запоздало обнаруженных очагов повреждения мозговой ткани. Нередко микроинсульт, перенесенный на ногах, осложняется обширным инсультом, развитием сердечно-сосудистых заболеваний, может закончиться смертью больного. Это состояние — первый звоночек, возможность человеку что-то изменить в своей жизни и особое внимание уделить здоровью. В течение следующих нескольких дней может произойти инсульт, поэтому лучше обратиться в больницу, пока он микро. Так будет больше шансов предупредить осложнения и избавить пациента от возникновения ишемического инсульта. Но если все же своевременного лечения организмом не получено, последствия могут быть следующими:
-
У мужчин в молодом возрасте наблюдается ухудшение памяти, эректильная дисфункция, частые головные боли, судороги, перепады настроения.
-
У пожилых: затруднение двигательной активности, снижение зрения, снижение памяти и умственной активности, нарушение речи, склероз.
Давление при микроинсульте повышается. Если моторика руки после микроинсульта, речь, чувствительность восстанавливаются в течение 24 часов – это микроинсульт. В том случае, когда признаки заболевания сохраняются или нарастают после суток с дебюта болезни, речь идёт об инсульте. Также отличаются последствия этого заболевания для разных полов. В клинике неврологии Юсуповской больницы оказывают круглосуточную помощь пациентам с инсультом. Изменение структуры коры головного мозга, состояния кровотока по сосудам головного мозга в Юсуповской больнице выявляют с помощью современных методов нейровизуализации: компьютерной, магнитно-резонансной и мультиспиральной томографии, контрастной ангиографии, допплерографии, электроэнцефалографии.
В Юсуповской больнице пациенты могут пройти реабилитацию после инсульта и инфаркта. Запишитесь на консультацию по телефону.
Восстановление зрения
Если микроинсульт или инсульт нарушили зрение (двоение в глазах, потемнение, «мушки», временная слепота), важным реабилитационным действием станет его восстановление. Обычно достаточно медикаментозного лечения, в редких случаях показано хирургическое вмешательство. Также для восстановления больным показана специальная зрительная гимнастика, стимулирующая работу глазодвигательного нерва.
Восстановление речевой функции
После микроинсульта речевая функция обычно восстанавливается сама, последствия инсульта же бывают значительно тяжелее. Если после лечения речевая функция полностью не восстановилась, больному назначают специальные занятия с логопедом или нейропсихологом. Часто с пациентом с нуля изучают все основные речевые навыки: аудирование (понимание услышанного), чтение, письмо, говорение. В этом случае большую поддержку больному могут оказать близкие, занимаясь с ним дома.
Нормализация психического состояния
После перенесенного инсульта больные нередко бывают подавлены, также возможно появление депрессии. Это связано с самим диагнозом, состоянием здоровья и перенесенными процедурами.
Чтобы помочь пострадавшему преодолеть это состояние, необходимо:
-
чаще с ним общаться;
-
совершать совместные прогулки;
-
помочь найти ему хобби или работу.
Если пациент остался без работы по причине долгой болезни, после прохождения лечения ему желательно помочь найти новое место трудоустройства. Это отвлечет его от грустных мыслей и поможет снова стать нужным и востребованным в профессиональной сфере.
Прогноз инсульта и микроинсульта у мужчин
Микроинсульт, перенесенный при постельном режиме, вовремя диагностированный, заболевание с благоприятным прогнозом. У пациента, получившего правильное лечение, значительно снижается риск рецидивов и появления традиционного инсульта. Если же лечение получено не было, прогнозируется инсульт через 3-5 лет или раньше. Инсульт по своим последствиям заболевание не благоприятное. В результате отсутствия терапии при ишемическом инсульте могут появиться следующие последствия:
-
потеря чувствительности в конечностях;
-
частичная утрата памяти;
-
психические изменения (агрессивность, необоснованные приступы депрессии и пр.). Стоит отметить, что это последствие больше характерно для женщин, чем для мужчин ввиду физических и психологических особенностей;
-
проблемы с мочеиспусканием и половой функцией;
-
частичная утрата способности говорить и пр.
Геморрагический инсульт оставляет после себя следующие последствия:
-
снижение интеллектуальных способностей;
-
слепота на один или оба глаза;
-
риск развития инфаркта;
-
нарушение хватательных рефлексов;
-
паралич.
Если заболевание диагностировано верно, лечение получено вовремя (правило трех «золотых часов») и в полном объеме, риск негативных последствий, описанных выше, и получения пациентом инвалидности значительно снижается. Особенно если выполнять все рекомендации врача по лечению, питанию и физическим нагрузкам.
Профилактика инсульта и микроинсульта у мужчин
Профилактика — хороший способ избежать многих заболеваний. Инсульт и микроинсульт не являются исключениями. Стоит предпринять следующие меры профилактики:
-
Следить за артериальным давлением. Стоит купить домой тонометр (сейчас это можно сделать в любой аптеке) и контролировать АД хотя бы 1-2 раза в день. Также рекомендуется брать тонометр с собой в поездки и путешествия, чтобы всегда знать свои показатели и при случае быстро среагировать;
-
Лечить имеющиеся хронические заболевания;
-
Отказаться от вредных привычек: не только от курения и алкоголя, но и от кофе, так как он повышает АД;
-
Следовать диете, рекомендованной врачом: продукты в ней подобраны таким образом, чтобы снизить холестерин и предупредить появление бляшек. Обычно такая диета включает: бобовые, нежирную рыбу и мясо, фрукты и овощи, морепродукты;
-
Заниматься спортом в легком режиме и постепенно привыкать к физическим нагрузкам. Обычно функции организма восстанавливаются через 6-9 месяцев после инсульта;
-
Спать минимум 8 часов в день;
-
Следить за гормональным фоном;
-
Обращаться за помощью при травмах головы;
-
Периодически посещать врачей и вовремя лечить сосудистые заболевания.
Для больных, перенесших инсульт, прогноз тоже может быть оптимистичным: если заболевание начать вовремя лечить, его негативные последствия можно свести к минимуму. Поэтому так важно не переносить болезни на ногах, а сразу обращаться к специалистам.
Лечение инсульта и микроинсульта у мужчин и женщин
Если говорить о микроинсульте, то при этом заболевании не наступает отмирание нервных волокон, не происходит кровоизлияния в мозг, поэтому и лечение здесь будет не таким объемным, нежели в случае с инсультом. При малом инсульте достаточно:
-
Устранить первопричину, если это возможно. Если причиной микроинсульта стала наследственность, мало что можно сделать (разве что устранить факторы, которые могут эту наследственность отягощать), а вот если дело в образе жизни больного, здесь все в его руках.
-
Избавиться от симптомов (с этим помогут справиться врачи, когда поставят точный диагноз).
-
Снизить возможность появления рецидивов до минимума. Это обычная профилактика: ведение здорового образа жизни. Чуть подробнее об этом — ниже.
А вот традиционный инсульт, который так нас всех пугает (и не зря) лечению поддается гораздо сложнее. Этапы терапии будут различаться в зависимости от вида инсульта. Лечение при геморрагическом инсульте будет направлено на:
-
устранение отечности в мозге;
-
снижение давления (артериального и внутричерепного);
-
укрепление сосудов.
Все эти цели достигаются путем медикаментозной терапии. Лечение при ишемическом инсульте подразумевает под собой решение следующих задач:
-
улучшение кровоснабжения;
-
купирование судорог;
-
поддержание водного баланса.
А также возможно назначение тромболитической и антикоагулярной терапии. Первый вид терапии направлен на восстановление кровообращения в сосудах. Обычно она проводится для молодых пациентов (до 40 лет), если прошло не более 3-4 часов с момента удара. Но, к сожалению, тромболитическая терапия имеет больше противопоказаний, чем показаний. Противопоказания к назначению: заболевания ЖКТ, недавно перенесенные операции, АД выше, чем 185/110 и пр.
Поэтому тромболизис — процедура довольно редкая. Антикоагулярная терапия направлена на предотвращение появления тромбов и подразумевает под собой прием антикоагулянтов прямого и непрямого воздействия. Данная терапия проводится после тромболизиса и призвана снизить риск повторного инсульта. В Юсуповской клинике неврологии созданы необходимые условия для лечения пациентов с микроинсультом:
-
работают врачи высшей категории, кандидаты медицинских наук, имеющие большой опыт лечения острых нарушений мозгового кровообращения;
-
пациенты во время лечения находятся в комфортных палатах, оснащённых необходимым оборудованием, централизованной подачей кислорода;
-
для пациентов применяют современные методы обследования, используют новейшую аппаратуру ведущих фирм Европы, США и Японии;
-
врачи используют индивидуальные схемы терапии современными лекарствами, эффективными при микроинсульте;
-
реабилитологи применяют инновационные методики восстановления нарушенных функций.
Комплексный подход врачей Юсуповской больницы к лечению микроинсультов позволяет предотвратить повторные острые нарушения мозгового кровообращения.

Препараты для комплексного лечения в клинике неврологии
Для лечения микроинсульта неврологи Юсуповской больницы применяют такие же лекарственные препараты, как и для терапии острого нарушения мозгового кровообращения. Лечение тем эффективнее, чем раньше оно начато, поэтому его начинают сразу же после поступления пациентов в клинику неврологии и установлении точного диагноза. Для того чтобы установить степень поражения тканей головного мозга, в Юсуповской больнице проводят обследование пациента с подозрением на инсульт.
Электрокардиограмма, зафиксированная с применением современных аппаратов, позволяет выявить изменения сердечной деятельности, которые могут быть причиной микроинсульта. В таком случае кардиологи назначают лекарственные препараты, позволяющие предотвратить повторный инсульт. После проведения компьютерной томографии врачи клиники неврологии выполняют лабораторные исследования. Последние включают анализ крови с подсчётом количества тромбоцитов и гематокрита, уровень глюкозы в крови, электролиты плазмы, газы крови, осмолярность, фибриноген, активированное частичное тромбопластиновое время, уровень мочевины, креатинина, международный нормализационный коэффициент. Пациентов осматривает офтальмолог.
С целью профилактики неврологи Юсуповской больницы назначают лекарства, уменьшающие вязкость крови, сосудорасширяющие препараты и лекарственные средства, укрепляющие сосудистую стенку. Для улучшения вязкости крови внутривенно капельно вводят низкомолекулярные декстраны (реополиглюкин, реохем, реомакродекс, лонгастерил). Если пациенты поступают в клинику неврологии в течение 3 часов от начала заболевания, им проводят реперфузионную терапию, направленную на восстановление кровообращения в сосудистом русле. С этой целью вводят рекомбинантный тканевой активатор плазминогена. Низкомолекулярные гепарины (эноксапарин, фраксипарин, фрагмин, кливарин) уменьшают образование тромбов в полостях сердца и уменьшают риск повторного микроинсульта.
При микроинсульте неврологи Юсуповской больницы назначают антитромбоцитарные препараты (тромбо АСС, аспирин кардио). Эффективным средством, оказывающим комплексное реологическое действие, является пентоксифиллин (трентал, флекситал, пентилин). Он не только уменьшает склеивание тромбоцитов, но у улучшает микроциркуляцию.
Врачи Юсуповской больницы индивидуально подходят к лечению каждого пациента. Лицам молодого возраста с выраженной тахикардией, стойким повышением систолического артериального давления предпочитают назначать малые дозы β-адреноблокаторов (анаприлин, обзидан, индерал), которые обладают антиагрегационными свойствами. Пожилым пациентам назначают ангиопротекторы (продектин, ангинин, пармидин), также оказывающие антитромбоцитарное действие.
Позитивное влияние на состояние мозгового кровообращения оказывают препараты комплексного сосудисто-метаболического действия, представителем которых является кавинтон (винпоцетин). Он улучшает мозговой кровоток и микроциркуляцию, оказывая избирательное сосудисторасширяющее действие и уменьшает сужение сосудов головного мозга. Препарат способствует улучшению обмена веществ, оптимизирует окислительно-восстановительные процессы, активизирует транспорт глюкозы и кислорода, а также их утилизацию в ткани головного мозга.
Для предотвращения некротической гибели клеток мозга врачи Юсуповской больницы проводят первичную нейропротекцию. Вторичная нейропротекция направлена на уменьшение выраженности отдалённых последствий микроинсульта. По механизму действия выделяют следующие группы нейропротекторов:
-
ноотропы;
-
сосудистые препараты;
-
антиоксидантные средства;
-
медикаменты комбинированного действия;
-
адаптогенные средства.
Для улучшения обмена веществ в головном мозге и связывания низкомолекулярных токсичных продуктов, которые в больших количествах образуются при микроинсульте, применяют глицин. Он улучшает защиту мозга, ускоряет обратное развитие неврологической симптоматики. В настоящее время к потенциальным нейропротекторам, используемым при микроинсульте, относят также ферменты супероксиддисмутазу и каталазу, глутатион, лазароиды, хелаты железа, фенил-t-бутил-нитрон. Они уменьшают зону поражения вокруг очага микроинсульта даже при начале терапии через 24 часа после дебюта заболевания.
Важным направлением нейропротективной терапии, которое используют неврологи Юсуповской больницы, является применение препаратов с нейротрофическими и нейромодуляторными свойствами. К ним относится церебролизин. Препарат оптимизирует энергетический метаболизм мозга и равновесие кальция, стимулирует внутриклеточный синтез белка.
Возможно ли лечение после микроинсульта в домашних условиях
После установления диагноза и определения степени поражения головного мозга пациента направят в стационар для контроля состояния и назначения терапии. В Юсуповской больнице пациентам предоставляются комфортные палаты со всеми необходимыми условиями. Первоначально неврологи нейтрализуют последствия микроинсульта: нормализуют кровообращение на пораженном участке и восстановят его функции. Кроме медикаментов, пациенту будет назначена физиотерапия и другие мероприятия, которые ускорят восстановление организма. Для этого используют массажи, дыхательную гимнастику, физкультуру и другие методики. Физиотерапия назначается на основании индивидуальных потребностей пациента квалифицированными реабилитологами Юсуповской больницы.
Запишитесь на приём к неврологу Юсуповской больницы, позвонив по телефону. Врачи клиники неврологии проведут необходимое обследование, установят степень поражения мозга и назначат наиболее эффективные лекарства после микроинсульта. Они индивидуально подберут схему лечения после выписки из стационара. После окончания пребывания в больнице важно продолжать курс реабилитации дома. После выписки врач предоставит все необходимые рекомендации для полноценного восстановления в домашних условиях.

Как лечить микроинсульт в домашних условиях
В домашних условиях пациент должен соблюдать диету и отказаться от продуктов, которые способны нарушать ток крови (продукты, содержащие холестерин, транс-жиры и прочее). Рацион должен включать пищу, богатую клетчаткой (крупы, овощи) и витаминами (фрукты). Из мяса следует отдавать предпочтение птице или нежирным сортам (кролик, нутрия). Употребление алкоголя и курение следует прекратить навсегда.
Следует продолжать прием препаратов, назначенных лечащим врачом. Кроме того, в доме должны быть лекарства на случай ухудшения самочувствия, которые также оговорены с неврологом и терапевтом. При необходимости родные пациента всегда могут получить консультацию у специалистов удаленно, по телефону. В любом случае, во время всего курса реабилитации пациент наблюдается у невролога и терапевта. Это необходимо для полноценного восстановления организма и профилактики рецидивов.
Медицинские препараты, которые врачи назначают при микроинсульте, позволяют стабилизировать состояние пациентов. После стационарного этапа лечения они продолжают принимать лекарственные средства дома. Для восстановления питания головного мозга после инсульта врачи Юсуповской больницы рекомендуют пациентам принимать ангиопротекторы, ноотропные препараты. Они по-разному влияют на нейроны головного мозга. Это учитывают неврологи при назначении их конкретному пациенту. Так, при ваготонии применяется аминалон, пирацетам, а при симпатикотонии – пантогам.
В течение продолжительного времени после микроинсульта пациенты принимают препараты для улучшения работы мозга. К ним относится Кортексин. В состав препарата входят пептиды, витамины, аминокислоты. Модулирует мозговую деятельность солкосерил. Таблетки глицина пациенты после микроинсульта принимают в течение 2-4 недель. Для профилактики повторного инсульта неврологи Юсуповской больницы назначают варфарин. Снижает вероятность повторного острого нарушения мозгового кровообращения аспирин. Он обладает минимальными побочными эффектами. Если пациент не переносит препараты, в состав которых входит аспирин, применяют его комбинацию с дипиридамолом.
С целью предупреждения микроинсульта врачи Юсуповской больницы также назначают пациентам статины, антигипертензивные препараты (пи наличии артериальной гипертензии), растительные медикаменты, нормализующие липидный обмен и снижающие артериальное давление.
Для полноценной реабилитации необходимо совершать ежедневные прогулки на свежем воздухе, делать лечебную гимнастику. Полезно посещать бассейн хотя бы 2 раза в неделю. Физическую нагрузку следует увеличивать постепенно: начиная с простых упражнений, постепенно увеличивая сложность и интенсивность. В некоторых случаях понадобятся занятия с психотерапевтом и логопедом.
Назначается курс общеукрепляющего массажа. Массажист из Юсуповской больницы может приходить домой к пациенту или пациент будет приезжать в больницу самостоятельно. Это будет зависеть от выбора пациента и назначения лечащего врача. Немаловажную роль играет поддержка родных. Пациенту необходимо создать комфортную обстановку, оградить от стрессов и лишней нагрузки. Важно следить, чтобы больной соблюдал режим дня и хорошо высыпался.
Почему после микроинсульта кружится голова
Микроинсульт, а особенно инсульт, не проходят для больного бесследно. При микроинсультах, особенно у людей молодого возраста, восстановительный процесс проходит довольно быстро и функции тканей мозга восстанавливаются. При атрофии мозговых тканей определенные функции могут утрачиваться, наблюдаются осложнения в виде головокружений и головных болей. Избавиться от головокружений можно при помощи грамотно подобранной терапии, направленной на восстановление нормального кровотока тканей головного мозга. В данном вопросе крайне важно проходить лечение у опытного и высококвалифицированного специалиста.
Неврологи Юсуповской больницы – ведущие врачи России, профессионализм которых дает возможность пациентам вернуться к полноценному образу жизни.
Алкоголь и микроинсульт
Алкоголь является ведущим фактором риска развития микроинсульта. У пациентов, злоупотребляющих спиртными напитками, которые перенесли острое нарушение мозгового кровообращения в возрасте моложе 60 лет, повторный церебральный криз чаще всего развивается спустя пару недель после первого микроинсульта. Регулярный приём спиртного в неконтролируемых количествах увеличивает риск развития сердечно-сосудистых заболеваний (атеросклероза, утончения стенок сосудов, развития тромбов, болезней сердца), при которых вероятность церебрального криза многократно возрастает. Алкоголь повышает уровень артериального давления и глюкозы крови, а артериальная гипертензия и сахарный диабет являются основными факторами развития микроинсульта. У пациентов, злоупотребляющих спиртными напитками, увеличивается масса тела, нарушается свёртываемость, повышается уровень холестерина в крови и ускоряется образование атеросклеротических бляшек.
Заметить первые симптомы микроинсульта на фоне алкогольной интоксикации трудно. Пациенты в состоянии алкогольной интоксикации поступают в клинику неврологии только тогда, когда у них развивается выраженная неврологическая симптоматика. В этом случае неврологи чаще всего диагностируют ишемический или геморрагический инсульт. Алкоголь поражает не только церебральные сосуды, но и зоны мозгового вещества, ответственные за различные функции и системы организма, понижает тонус сосудов. Риск развития болезней сосудов мозга у пьющих людей выше в 4-5 раз.
Первые симптомы микроинсульта обычно появляются либо под воздействием больших доз алкоголя, либо в течение первых или вторых суток после его приёма. У 2/3 людей острое нарушение мозгового кровообращения наступает на второй день, при повышении давления в сосудах. Алкоголь после микроинсульта может спровоцировать повторные приступы. Вначале повышается артериальное давление, затем снижается тонус сосудов, развивается отёк и кровоизлияние в мозг.
Можно ли после микроинсульта летать на самолете
Микроинсульт представляет собой временное нарушение тока крови в определенном участке головного мозга. При микроинсульте поражения тканей не такие масштабные, как при полноценном инсульте и они обратимы. Тем не менее, микроинсульт оставляет после себя неприятные последствия, которые могут отразиться на повседневной жизни человека. Многих людей, привыкших вести активный образ жизни, волнует немаловажный вопрос: можно ли лететь после микроинсульта на самолете? Будут ли усугубляться негативные последствия при использовании данного вида транспорта?
Неврологи Юсуповской больницы лечение назначают, исходя из индивидуальных особенностей и потребностей пациента. Применяется медикаментозное лечение и курс реабилитации с опытными специалистами, которые помогут после микроинсульта восстановиться максимально быстро.
Столкнувшись с такой серьезной проблемой, человеку необходимо ограничивать некоторые составляющие своей обычной жизни для исключения развития рецидива или ухудшения состояния. К нежелательным мероприятиям также относятся авиаперелеты.
Необходимо учитывать, что даже при недолгом перелете на пассажира действуют нагрузки, связанные с перепадами давления на большой высоте и пониженным содержанием кислорода в самолете. Такие условия могут спровоцировать появление очередного микроинсульта или полноценного инсульта. В целом, после перенесенного микроинсульта и тем более инсульта, летать на самолет не рекомендуется. Если же перелет необходим, следует учитывать рекомендации лечащего врача для безопасного перелета.
Целесообразность использования авиаперелетов будет зависеть от степени поражения головного мозга и скорости регенерации поврежденных тканей. После микроинсульта врач оценит состояние пациента и назначит необходимую терапию. Полет на самолете будет безопасен только после полного курса терапии, результаты которой оценит лечащий врач. Минимальный период, который должен пройти после микроинсульта до планируемого полета, составляет два месяца. Соблюдение этого периода важно для сохранения здоровья пациента.
Подготовка к полету после микроинсульта
После того, как лечащий врач произвел все необходимые исследования и дал свое разрешение на полет, следует выполнить несколько простых подготовительных моментов, чтобы максимально обезопасить будущее путешествие:
-
необходимо пропить курс препаратов, разжижающих кровь, для профилактики тромбообразования;
-
наладить водно-электролитный баланс в организме, а для этого пить достаточное количество воды;
-
не употреблять перед и во время перелета кофе и алкогольные напитки;
-
принять успокоительные перед перелетом, чтобы исключить излишние волнения.
В ручную кладь необходимо взять все необходимые медикаменты, которые прописал лечащий врач. Особенно важно иметь под рукой препараты для нормализации давления. При длительном перелете необходимо время от времени разминать тело: менять позу (не засиживаться), прохаживаться по салону самолета, делать небольшую гимнастику (размять шею, руки, ноги). Нелишним будет надеть компрессионное белье, которое обеспечивает отток венозной крови и является профилактикой инсультов.
При соблюдении мер безопасности путешествие на самолете пройдет нормально. Важно выполнять рекомендации лечащего врача. Являясь пациентом Юсуповской больницы, можно всегда получить необходимую консультацию, в том числе и по телефону. В Юсуповской больнице квалифицированные неврологи помогут пациенту правильно подготовиться к будущему путешествию. Лечащий врач, контролирующий течение реабилитации после микроинсульта, расскажет о всех необходимых мероприятиях для безопасного перелета.
Обратиться за помощью и получить консультацию невролога и других специалистов Юсуповской больницы можно по телефону.

Прогноз инсульта и микроинсульта
Микроинсульт — на то и «микро», что последствий от такого заболевания меньше. И действительно, если вовремя обнаружить приступ, развитие заболевания можно предотвратить и, соответственно, снизить риск полноценного кровоизлияния в мозг. В этом случае прогноз благоприятный. Наступление инвалидности практически исключено, особенно если не только своевременно получить лечение, но и соблюдать меры профилактики в дальнейшем.
В случае инсульта же прогноз не столь благоприятен. Конечно, вероятность полного выздоровления (с незначительными нарушениями, не приводящими к инвалидности) возможна, но есть и другие варианты развития событий. Часто у больных все же появляются проблемы в работе ЦНС, приводящие к инвалидности. В редких запущенных случаях возможен летальный исход.
Важно отметить, что наступление повторного инсульта в течение следующих пяти лет довольно вероятно, а вот процент благоприятных исходов значительно ниже, поэтому пациенту важно соблюдать меры профилактики.
Рецидиву могут способствовать следующие факторы:
-
Пожилой возраст. Во-первых, сама вероятность инсульта у пожилых людей значительно выше, чем у молодых; во-вторых, возможно развитие речевых и двигательных проблем; в-третьих, летальный исход в таком возрасте также встречается довольно часто.
-
Стресс. Инсульт — это удар, вызванный скачком артериального давления, а стрессовые ситуации как раз и провоцируют его подъем.
-
Пол. Как ни странно, среди людей до 40 лет заболевание чаще встречается у женщин. После 60 лет, правда, вероятность инсульта примерно равна как для мужского, так и для женского населения.
Профилактика инсульта и микроинсульта
Так как оба эти заболевания имеют много общего (а некоторые специалисты вообще не выделяют малый инсульт в отдельную группу, считая, что это просто щадящее проявление кровоизлияния в мозг), то и меры профилактики для них одинаковы. Первичная профилактика микроинсульта заключается в решении следующих задач:
-
составление адекватного прогноза развития сердечной патологии;
-
коррекция отрицательного влияния факторов риска на здоровье пациента;
-
подбор и назначение необходимых медикаментов.
Пациентам с высоким риском острого нарушения мозгового кровообращения следует отказаться от вредных привычек, вести здоровый образ жизни, правильно питаться, контролировать при помощи лекарственных препаратов артериальное давление. Чтобы снизить риск заболевания, необходимо:
-
Не допускать скачков артериального давление.
-
Отказаться от кофе и алкоголя, так как они повышают артериальное давление.
-
Отказаться от курения, поскольку оно истончает стенки сосудов.
-
Соблюдать диету, рекомендованную врачом: она направлена на снижение уровня холестерина, а соответственно, и на предупреждение появления бляшек.
-
Давать себе физические нагрузки: просто гуляйте или плавайте, этого будет вполне достаточно, чтобы поддерживать организм в тонусе.
-
Высыпаться. Недостаточный сон — также причина скачков АД.
-
Следить за гормональным фоном.
-
Своевременно лечить сердечно-сосудистые заболевания и посещать врача.
Все мы знаем, что заболевание проще предупредить, чем лечить. Микроинсульт — не исключение. Таким образом, несмотря на то, что инсульт — лидирующее по смертности заболевание, бояться его не стоит. Очень многое здесь зависит от вас самих: простые меры профилактики позволят избежать встречи с этой болезнью. А если удар случился, есть масса способов поддержать свою жизнь после инсульта: это и прием лекарств по назначению врача, и лечебная физкультура, и массаж. Главное — желание выздороветь и стремление к этой цели.

Реабилитация после микроинсульта
После перенесенного микроинсульта, больному стоит особое внимание уделить своему здоровью, отказаться от вредной пищи, принимать прописанные врачом препараты. Реабилитация после таких заболеваний — очень важный процесс, ускоряющий лечение. И если после микроинсульта обычно достаточно покоя и приема таблеток по рецепту врача, то инсульт требует больше мер для предотвращения негативных последствий.
Не стоит пренебрегать мероприятиями реабилитации, они значительно повышают шансы на скорейшее выздоровление. Для восстановления нарушенных вследствие инсульта функций специалисты клиники реабилитации Юсуповской больницы проводят специальные реабилитационные мероприятия. С пациентами работают врачи различных специальностей, логопеды, психологи. Пациенты занимаются на современных механических или компьютеризированных тренажёрах ведущих фирм производителей США и стран Европы. Они принимают эффективные физиотерапевтические процедуры.
Реабилитация после инсультов подразумевает под собой следующие действия:
-
Восстановление двигательных функций;
-
Восстановление зрения;
-
Восстановление речевой функции;
-
Нормализация психологического состояния;
-
Восстановление двигательных функций.
Микроинсульт в меньшей степени, инсульт — в большей задевают двигательные функции организма. Это может проявляться в слабости в конечностях, невозможности двигать руками или ногами и т.д.
Сколько времени занимает восстановление после микроинсульта? Продолжительность реабилитации зависит от причины острого нарушения мозгового кровообращения, своевременности оказания неотложной медицинской помощи, адекватности медикаментозной терапии и наличия сопутствующих заболеваний. Пациентам, перенесшим микроинсульт, реабилитологи Юсуповской больницы предлагают комплексную программу реабилитации, которая не только значительно сокращает сроки возвращения к полноценной жизни и улучшает прогноз, но и позволяет сэкономить семейный бюджет.
Специалистами клиники реабилитации разработан эффективный курс восстановления, который включает процедуры для устранения последствий микроинсульта у пожилых мужчин и женщин, а также молодых пациентов: нарушений памяти, речевых расстройств, потери координации. Опытные врачи корректируют программу реабилитацию с учётом индивидуальных особенностей здоровья каждого пациента. Такой подход не только значительно облегчает состояние пациентов, но и освобождает родственников от хлопот по организации восстановительного лечения на дому. Специалисты клиники проводят лечение последствий микроинсульта у женщин, пожилых и молодых мужчин с помощью инновационных методик лечебной физкультуры, физиотерапевтических процедур. Неврологи, кардиологи, врачи других специальностей назначают терапию, направленную на профилактику повторного микроинсульта и развитие геморрагического или ишемического инсульта.
Среди ваших знакомых наверняка есть люди, которые постоянно боятся заболеть какой-нибудь опасной болезнью. При этом они беспокоятся обо всех: о себе, о детях, о родителях, о вас. Казалось бы, ничего плохого в подобном беспокойстве нет. Но когда оно становится чрезмерным, человек просто не может думать больше ни о чем. Это усложняет жизнь ему самому и раздражает окружающих. В психологии данное состояние называется ипохондрией, и рассматривается оно как серьезное расстройство психики, а отнюдь не безобидное переживание. Давайте разберемся с тем, что такое ипохондрия, более подробно. Разберем причины и способы лечения.

Врач-пульмонолог, аллерголог-иммунолог
Задать вопрос
Специализируется на диагностике и лечении заболеваний органов дыхания и аллергии, владеет методиками проведения исследования функции внешнего дыхания, аллергологического тестирования с аллергенами, аутогемотерапии, специфической и неспецифической иммунотерапии.
Что такое ипохондрия?
Ипохондрия – это психическое расстройство, заключающееся в том, что человек постоянно беспокоится о состоянии своего здоровья и находит у себя заболевания, которых в действительности нет. В МКБ-10 ипохондрия рассматривается как самостоятельное психическое расстройство, требующее психотерапевтического лечения.
Ипохондрики постоянно чувствуют потребность пройти медосмотр, сдать анализы или предпринять какие-нибудь профилактические меры. Регулярное хождение по больницам – типичная форма поведения для людей, страдающих от ипохондрии. Они практически всегда имеют под рукой вместительную аптечку, в которой содержатся препараты и средства на все случаи жизни.
7 наиболее типичных признаков ипохондрии
Существует большое количество характерных признаков, по которым можно определить ипохондрию. Мы рассмотрим 7 наиболее распространенных. Если вы обнаружите у себя хотя бы 3, это уже повод начать работать над собой или даже обратиться к психотерапевту, ведь жить без ипохондрии намного легче и приятнее.
1. Любое недомогание воспринимается как опасное заболевание
Ипохондрия заставляет человека постоянно прислушиваться к своим ощущениям и бить тревогу при малейших отклонениях от нормы. Он ищет симптомы опасных болезней во всём: в участившемся сердцебиении, кашле, головной боли и прочих незначительных недомоганиях, с которым регулярно сталкивается каждый вполне здоровый человек.
При этом ипохондрик повергает себя в состояние стресса, в результате чего его самочувствие ухудшается ещё сильнее, а сам он «убеждается», что действительно серьезно болен. Важно понимать, что наше самочувствие постоянно меняется из множества факторов, таких как недостаток или низкое качество сна, переутомление, стресс, аллергия и даже резкие перепады атмосферного давления. Поэтому нельзя делать преждевременные выводы о своём здоровье, почувствовав упадок сил в дождливый день.
2. Попытки поставить себе диагноз при помощи интернета
Стремление поставить себе диагноз, не имея медицинского образования – это уже признак ипохондрии. Подобные ситуации многократно обыгрывались в разных медицинских сериалах и фильмах, чтобы показать зрителям, насколько нелепо выглядят люди, обнаруживающие у себя различные заболевания при помощи Яндекса или Гугла. Интересно, что человек ищет самую разную медицинскую информацию, и при этом ему совершенно не интересно, что такое ипохондрия, поскольку он готов находить у себя любые болезни, кроме этой.
Каждый врач в своё время сталкивался с так называемым синдромом студента-медика. Суть данного явления заключается в том, что студенты медицинских вузов, изучая очередное заболевание, находят у себя большую часть его симптомов. Как видите, даже будущие врачи, получающие качественную и проверенную информацию, подвержены подобным заблуждениям.
Конечно, это хорошо, когда человек заботится о своём здоровье и интересуется, как его можно улучшить. Но если он усиленно изучает симптомы очередного заболевания, и тут же с удовлетворением и испугом находит их у себя, это уже патология. Кстати, в начале 2000-х появился новый термин – «киберхондрия». По сути, это та же ипохондрия, но с поправкой на то, что человек ставит себе диагноз, «подтверждая» симптомы при помощи интернета.
3. Перманентное недоверие к врачам
Человеку кажется, что врач его недостаточно тщательно обследовал. Он постоянно требует, чтобы ему назначили новые обследования, поскольку уверен, что тяжело болен, но к его здоровью отнеслись невнимательно и даже безответственно. При этом аргументы врача такой пациент не воспринимает.
В результате он уходит из больницы неудовлетворённым и продолжает изучать свои симптомы в интернете. Интересно, что такие люди обычно не особо заботятся о собственно здоровье, не спешат избавляться от вредных привычек и не начинают заниматься спортом. Они верят, что как только им поставят правильный диагноз и назначат подходящее лекарство, все их проблемы сразу же решатся.
4. Искаженное восприятие правил гигиены
Каждый человек знает, что руки нужно держать в чистоте и регулярно мыть их с мылом. Но люди с ипохондрией относятся к мытью рук просто маниакально. Им кажется, что всё вокруг нестерильно, включая даже горячий воздух, исходящий из сушилки для рук.
Находясь в публичных местах, они всё время обрабатывают руки антисептиком, а дома постоянно моют их с мылом. Конечно, в щепетильном отношении к гигиене нет ничего плохого. Но постоянная обработка рук мылом или спиртовым антисептиком сушит и заметно повреждает кожу, поэтому лучше всё-таки не злоупотреблять.
5. Необходимость держать при себе большую аптечку
Один из главных страхов людей с ипохондрией – переживание о том, что болезнь настигнет в неподходящем месте или в неподходящий момент. Собираясь в дорогу, они всегда стараются укомплектовать аптечку всеми средствами и препаратами, которые могут пригодиться. Конечно, аптечка должна включать самые базовые средства на случай головной боли, аллергии, диареи, а также незначительных ссадин и ушибов. Но в остальном лучше положиться на медицинскую страховку.
6. Постоянные переживания о наследственных болезнях
У многих людей имеется наследственная склонность к определенным заболеваниям (сахарный диабет, атеросклероз, некоторые виды онкологии). Обычно это подразумевает, что заболевание может проявиться с определенной вероятностью в пожилом возрасте. Но люди с ипохондрией в каждом незначительном ухудшении самочувствия видят первые признаки болезни, передавшейся им с генами.
7. Страх перед неизлечимыми и смертельными заболеваниями
Характерный признак ипохондрии – панический страх перед неизлечимыми заболеваниями. Человек постоянно боится таких болезней как рак, ВИЧ, Эбола, даже если риск заболеть или заразиться у него практически нулевой. Если он давно не проходил медосмотр, его не покидают мысли, что где-то в его организме уже может прогрессировать заболевание, которое убьёт его в ближайшие полгода. При этом из-за переживаний его самочувствие заметно ухудшается, «подтверждая» его опасения.
Причины ипохондрии
Чтобы лучше понять, что такое ипохондрия, необходимо разобраться в том, как и почему она возникает. Прежде всего стоит выделить один важный фактор, способствующий развитию ипохондрии – избыток свободного времени. У человека, ведущего активный образ жизни, просто нет времени на лишние переживания. Поэтому ипохондрия чаще всего наблюдается у пенсионеров, безработных и иждивенцев. Даже если человек не работает, но постоянно занят какой-то увлекательной деятельностью, у него уже многократно снижается риск развития ипохондрии.
Помимо большого количества свободного времени ипохондрию могут провоцировать такие причины как:
1. Потребность во внимании. В самом раннем детстве мы узнаём один «лайфхак» – если громко вопить, родители обратят на тебя внимание. К сожалению, родителям не всегда удаётся отучить подрастающего ребёнка от подобных шаблонов поведения. В результате, будучи уже вполне взрослым человеком, он по-прежнему будет привлекать внимание, демонстрируя всем, что ему «ужасно плохо». А поскольку играть такие состояния нужно реалистично, человек и сам начинает верить, что болен.
2. Ссоры родителей. Для любого ребёнка ссора родителей – крайне неприятное событие. При этом практически все дети знают, что когда они болеют, родители забывают о конфликтах. Некоторые осознанно или неосознанно начинают использовать это, и данная привычка вполне может закрепиться.
3. Ипохондрия родителей. Дети обычно перенимают модель поведения у родителей. И если мама при любом недомогании вскидывает руки, трогает лоб и хватается за градусник, ребенок, повзрослев, будет вести себя так же.
4. Тяжелая болезнь, пережитая в прошлом. Многие люди беспечно относятся к здоровью, но кардинально меняют это отношение, если однажды попадают в больницу с пневмонией или другим опасным диагнозом. Подобная ситуация вполне может стать «триггером» (что это такое?), после которого у человека развивается ипохондрия.
5. Наблюдение за тяжелой болезнью со стороны. Когда болеет кто-то из близких, человек постоянно видит, как ему тяжело, поэтому много думает о том, как он сам переносил бы подобное состояние.
Наиболее показательный пример по последнему пункту – история Анджелины Джоли. В 2013 году пресса «гудела» о том, что актриса прошла мастэктомию (операция по удалению молочных желез). Пойти на такой радикальный шаг её заставила генетическая предрасположенность к раку груди, а также то, что она в течение 10 лет наблюдала, как её мать безуспешно боролась с данной болезнью.
Нередко ипохондрия заставляет человека крайне щепетильно относиться к своему здоровью. Он избавляется от вредных привычек, переходит на более здоровый рацион, начинает заниматься спортом, увлекается закаливающими процедурами.
К сожалению, на этом плюсы заканчиваются. Ипохондрики склонны покупать бесполезные, но разрекламированные биодобавки. Также они постоянно экспериментируют с различными «чистками организма» и сомнительными диетами в стиле «Исключите из рациона все фиолетовые продукты».
Лечение ипохондрии
Ипохондрия – это заболевание, присутствующее в МКБ-10. Согласно данному классификатору, этот диагноз может быть поставлен, если у человека в течение полугода присутствует уверенность в наличии не менее 2 заболеваний. При этом важной особенностью ипохондрии является психосоматическая природа заболеваний (то есть, уверенность пациента в их наличии порождает реальные симптомы).
Лечением ипохондрии занимается психотерапевт. При этом работать с ипохондриками очень сложно, поскольку им свойственно спорить с врачами и отрицать их аргументы. В последнее время ситуация усугубилась тем, что в интернете культивируется мнение, будто 90% медиков некомпетентны, а оставшиеся 10% «нам врут». Поэтому взаимоотношения ипохондриков с врачами не всегда складываются удачно.
Лечение ипохондрии заключается в том, чтобы переключить внимание пациента на вещи, не связанные с медициной. Врач должен заставить человека прекратить читать медицинскую литературу и уж тем более искать медицинскую информацию в интернете. Сделать это не так просто, и в некоторых случаях помогает только госпитализация. Ипохондрик обычно доволен, что врачи наконец-то начали уделять ему внимание, поэтому не особо противится столь радикальным мерам.
В процессе лечения психотерапевт задействует одновременно несколько разных подходов, используя групповую, семейную, индивидуальную и когнитивно-поведенческую терапию. Его главная цель – добиться доверия со стороны пациента. В некоторых случаях могут назначаться определенные лекарственные препараты, позволяющие понизить степень тревожности.
Если пациент на период лечения остаётся дома, важную роль играют его близкие, которые должны соблюдать рекомендации психотерапевта. Обычно эти рекомендации включают следующие пункты:
- Не пытаться переубедить больного. Ничего ему не советовать и не жалеть, но в то же время выслушивать и давать понять, что близким не безразлично его состояние.
- Не опекать больного, но и не игнорировать.
- Больше общаться с больным на отвлеченные темы. Давать ему понять, что медицинские темы всем надоели и никому не интересны.
- Организовывать совместный активный отдых или спортивные тренировки.
Больной должен извлечь максимум пользы из своего расстройства. Если он так печётся о своём здоровье, это отличный повод отказаться от вредных привычек, перейти на более здоровый рацион, начать следить за качеством и графиком сна, заняться спортом. Всё это пойдёт на пользу и отвлечёт человека от навязчивых мыслей.
Заключение
Ипохондрия – это заболевание, тяжело поддающееся лечению. Даже легкие формы полностью меняют восприятие человека, поэтому самостоятельно справиться с ней практически невозможно. При этом успех лечения всецело зависит от того, сумеют ли психотерапевт и пациент найти общий язык. И даже в самых благополучных случаях процесс обычно растягивается на полгода или даже больше. Поэтому откладывать лечение ипохондрии нельзя. Это заболевание сильно снижает качество жизни, и чем быстрее удастся от него избавиться, тем быстрее человек снова сможет наслаждаться жизнью.
Здоровая болезнь или как избавиться от ипохондрии

А у вас есть такой знакомый, который постоянно ищет повод зацепиться за свое состояние здоровья, придумывает себе болезни, воспринимает любое покашливание или чихание, как знак того, что он не здоров, сторонится всех болеющих и непримиримо борется со своими мнимыми заболеваниями? Таких людей около 10% во всем мире, однако эти сигналы могут проявляться в разной степени и у обычных людей. Как называется это состояние? Каковы его причины? Что в нем хорошего или плохого? Как от него избавиться? Обо всем этом расскажем ниже.
Что с вами не так?
— Ну с чего ты это взял? Вроде, с тобой все хорошо…
— Мое здоровье меня в последнее время подводит. Мне становится страшно.
На самом деле все отлично, ничего страшного не происходит. Однако постоянный поток мыслей о здоровье, о его ухудшении может преследовать человека большую часть времени. Это называется ипохондрией. Слово происходит от древнегреческого и означает «подреберье». Издавна этим словом называли соматическое расстройство, возникающее именно в области под ребрами. Со временем слово приобрело текущее значение. Если человек фиксируется на своем организме, вечно придумывает себе болячки, при этом не имея проблем (по крайне мере, существенных), он – ипохондрик.
Как распознать ипохондрика?
— Ну нет, посмотри, ты видишь, у меня одна нога будто бы длиннее другой?
— Что? Чего ты придумываешь?!
— Нет-нет. Если вглядеться, можно заметить. Я вот в журнале прочитал про болезнь Блаунта… Там как раз такой симптом. Наверное, у меня эта болезнь с детства.
— Ну вот. Конечно, ты мне не веришь!
Этим психологическим расстройством страдают в равной степени и мужчины, и женщины. Как думаете, влияет ли это на семейные, родственные отношения? Конечно! Постоянные разговоры о здоровье, медицине, сводящие все к тому, что «ты ничего не понимаешь, я действительно болен/больна», несут в себе колоссальный негативный заряд, ведь никому не хочется слушать, как кто-то жалуется и ноет или просто концентрирует все внимание на своей личности (а воспринимается это именно так!)
Однако тут страдают не только близкие люди. Друзья вынуждены слушать ипохондрические стенания, знакомые, вместо обычного «нормально» на вопрос «как дела?», получают развернутый список проблем, преследующих ипохондрика, коллеги начинают подмечать, как их сторонятся, потому что они – потенциальные «переносчики заболеваний». Даже врачи, казалось бы, желающие и спешащие помочь, терпят фиаско, ведь для ипохондрика они обладают низкой квалификацией, малыми знаниями и компетентностью, чтобы сказать, что же на самом деле происходит с псевдобольным. К его глубокому сожалению, врач постоянно будет твердить только одно: «Вы здоровы», и будет прав.
Между прочим, действительно, ипохондрики отлично разбираются в медицине, ведь им важно знать, что происходит (или не происходит) в их организме, чтобы понять, какая болезнь их одолевает. Для этого они регулярно просматривают медицинские программы, изучают литературу, читают статьи, слушают полезные советы, в общем, ходячие медицинские энциклопедии.
У ипохондриков можно заметить повышенную заинтересованность в изучении своего тела. Важен каждый изгиб, каждая родинка, каждый волосок и т.п. Невероятное значение придается результатам сдаваемых анализов, малейшее отклонение от нормы которых подтверждает мысль «я все же болен».
Среди других симптомов можно наблюдать следующие:
- Мнительность. «У меня болит голова, это, непременно, рак головного мозга»; «Я постоянно хочу пить, это точно сахарный диабет»; «Что-то правый бок побаливает, скорее всего, это аппендицит». То есть любой легкий симптом – непременно сигнал тяжелого заболевания.
- Избирательность. Читая описание того или иного заболевания, ипохондрик выберет только, что его касается («Точно, это про меня»), игнорируя симптомы, не свойственные его состоянию.
- Психосоматические проявления. Ипохондрик в действительности обладает психосоматической симптоматикой, потому что фактически он невротик, а невротикам свойственны такие проявления как учащенное сердцебиение (предвестник инфаркта), одышка (возможно, рак легких), легкий тремор (начало болезни Паркинсона) и т.д. Конечно, эти легкие симптомы возникают и у здорового человека в результате каких-то переживаний, стрессов, небольших отклонений, ничего катастрофического в этом нет.
- Тревожное настроение. Постоянно держать руку на пульсе не так легко, согласитесь. Главная причина тревожности – страх, постоянный страх заражения или развития болезни, а в конечном итоге – смерти. Такие люди часто впадают в депрессию, что закономерно – никто не хочет болеть. Только вот проблема в том, что они здоровы (хотя это вовсе никакая не проблема).
Итак, у вас создался образ человека, страдающего ипохондрическим расстройством. Давайте посмотрим, какие же причины предшествуют развитию этого состояния?
Отчего возникает ипохондрия?
— Скажи, почему ты так щепетильно относишься к своему организму?
— Знаешь, в детстве я заболела сильно, у меня чуть ни перестали работать легкие. С тех пор я боюсь, что это может повториться. Поэтому каждый раз, когда у меня кашель, меня буквально обуревают панические атаки…
Как вы уже поняли из диалога, одной из важнейших причин является крайне негативный физиологический опыт. Переживая какую-либо операцию в детстве, сильно отравившись или сломав какую-либо конечность, у ребенка появляется психологическая травма, подсознательно преследующая его и во взрослой жизни. Поэтому поиск безопасности, чрезмерная мнительность часто продиктованы страхом вновь очутиться в той ситуации.
Еще одной важной причиной могут быть две крайности:
- Гиперопека, когда родители чрезмерно ухаживают за ребенком, сдувают с него пылинки, охраняют и пытаются обезопасить от любого дискомфорта, дабы их чадо было в порядке. Ребенок попросту привыкает и продолжает, уже будучи взрослым, опекать себя.
- Гипоопека, когда ребенок недополучает внимания, заботы, что вызывает тревогу. Он пытается компенсировать это в зрелом возрасте и излишне заботится о себе (ведь больше некому).
Алкоголизм одного из близких людей и вытекающие из поведения алкоголика последствия могут также стать причиной появления ипохондрии, если это поведение как-то затрагивало будущего ипохондрика. Часто такое бывает, когда ребенок видит отца-алкоголика или мать-алкоголичку, издевающихся над психикой детей, и чувствует абсолютную беспомощность. Становясь взрослым, у этого человека появляется возможность контролировать себя, свою жизнь, свое здоровье в том числе, что иногда выходит за рамки нормального контроля.
Помимо указанных причин существует более научная точка зрения, подвергающаяся дебатам и гласящая, что ипохондрическое расстройство возникает в результате отклонений в коре головного мозга. Внутренняя информация о легких соматических деформациях передается от органов в соответствующие отделы головного мозга и, если выражаться простым языком, воспринимается в утрированной форме, искаженно. Поэтому ипохондрики уделяют такое внимание малейшим проявлениям соматических расстройств.
Также не стоит забывать, что ипохондрия может сопровождать другую болезнь, являющуюся первопричиной, в частности, бредовое расстройство, шизофрению, истерию и др.
Забываем об ипохондрии
— Слушай, я думаю, тебе лучше сходить к психологу, а не к врачам, твердящим, что у тебя все в порядке.
— Да со мной все хорошо! А эти врачи просто ничего не понимают… Что мне нового скажет психотерапевт или психолог?
А сказать он может очень многое. К примеру, в результате когнитивно-поведенческой терапии натолкнуть пациента на причину и провести ряд экспериментов, которые помогут избавиться от наваждения. Психолог поспособствует уничтожению страха, постарается убедить пациента в несостоятельности его ипохондрического состояния.
На самом деле, поход к доктору для ипохондрика – это своего рода доза, потому что, сидя в его кабинете, слушая результаты анализов и выводы о своем состоянии здоровья, он успокаивается, несмотря на якобы неверие, приходит в себя, потому что узнает, что с ним все в порядке. Ведь на самом-то деле ипохондрики знают какой-то частью своего сознания, что они здоровы, но излишняя потребность в заботе, контроле заставляют их все же верить в свою «нездоровость». Поэтому самым действенным способом здесь будет отказаться от походов к врачам, перестать зависеть от получаемой заботы.
Важным фактором является ведение правильного, здорового образа жизни. Если человек занимается спортом, старается питаться правильно, активно отдыхает, его сознание отвлекается, и он в принципе не думает о каких-либо болезнях, потому что программирует себя на полноценную жизнь. Ипохондрикам следует научиться контролировать свое сознание, ориентировать мысли на радость, позитивные эмоции и хорошее настроение.
Такие псевдобольные, как было сказано, окружают себя информацией исключительно о медицине, докторах, болезнях и т.п. Важно поменять обстановку, посмотреть на этот информационный завал и трансформировать его в другой, более разнообразный по содержанию. Отвлечение на другие темы, такие как путешествия, саморазвитие, музыка, фотография, наука и т.д. помогут отвлечь внимание и забыть об ипохондрии. Также не стоит списывать со счетов эффективность релаксирующих практик, медитации.
Конечно, может быть ситуация, когда человек действительно болен и ему нужна помощь, ему действительно нужна забота, опека. Однако, чтобы не допустить такой ситуации, нужно заниматься профилактикой. Если же ипохондрия сопровождает более серьезное психологическое расстройство, следует обратиться к психотерапевту.
Из хорошего в ипохондрии: люди-ипохондрики отслеживают состояние своего здоровья, ведут аккуратный образ жизни. Тем не менее они рискуют получить путем самовнушения действительное заболевание, поэтому шутки здесь плохи.
В любом случае, если вам довелось встретить ипохондрика, не отворачивайтесь от него. Конечно, никому не хочется выслушивать постоянные жалобы и принимать на себя негатив, но не будьте равнодушны, ведь это люди, в первую очередь нуждающиеся в заботе и внимании. Постарайтесь сориентировать их в правильном направлении, мягко убедить в полноценности и благополучии.
ОРЗ — самое распространенное заболевание в России: дети пропускают детский сад и занятия в школе в 80% случаев именно из-за заболеваемости респираторной инфекцией. Взрослые болеют ОРВИ хотя бы дважды в год.
В основном болезнь, называемая в быту простудой, протекает легко. Но в ряде случаев ее следствием становятся тяжелые осложнения, а некоторые больные даже погибают. Поэтому важно знать симптомы вирусных инфекций и особенности их лечения.
Что такое ОРВИ?
ОРВИ (ОРЗ) – это огромная группа заболеваний, вызываемых ДНК и РНК-содержащими вирусами. Возбудители поражают дыхательную систему и передаются воздушно-капельным путем. Заболевание всегда возникает резко и протекает с ярко выраженными симптомами насморка.
Респираторные вирусные инфекции — серьезная проблема здравоохранения и экономики во всем мире. Высокая инфекционность этой группы вирусов напрямую обусловлена легкостью передачи, особенно в больших группах людей. Поэтому во время вспышек ОРВИ, включая грипп, врачи рекомендуют применять принципы активной профилактики (защитная вакцинация), а в период нарастания заболеваемости еще и пассивной профилактики (изоляция инфицированных, гигиена).
Статистика по ОРВИ
Симптомы респираторной инфекции — одна из наиболее распространенных причин посещения терапевтов. По статистике, взрослый человек имеет в среднем 4 эпизода ОРЗ в год, и до 8 у детей. Также стоит подчеркнуть сезонность этих заболеваний, с пиком в период с осени до весны (в месяцах ноябрь – апрель). При этом можно последовательно переболеть разными вирусными инфекциями или одновременно несколькими, включая сочетание вирусной и бактериальной.
Респираторные инфекции — основная причина невыхода в детсад, школу и на работу. Это связано со значительными экономическими потерями, к которым следует добавить значительные затраты на медицинские услуги.
По данным ВОЗ, респираторные вирусы — причина подавляющего большинства случаев острого воспаления верхних дыхательных путей (60-90% случаев в разных регионах), независимо от возраста пациента. Их высокая заразность обусловлена непосредственно легкостью передачи, особенно в учебных заведениях, автотранспорте, медицинских учреждениях, торговых центрах.
Заражение и возбудители ОРВИ
Дыхательная система подвергается постоянному воздействию факторов окружающей среды, являясь основным шлюзом для проникновения патогенных возбудителей в организм. Быстрый и эффективный клеточный и гуморальный ответ, индуцированный в легких здорового человека после контакта с микроорганизмами, значительно снижает риск проникновения микробов на эпителий.
Основные причины развития вирусных респираторных инфекций — около двухсот nbgjd различных вирусов:
- вирусы, вызывающие грипп, парагрипп, птичий и свиной грипп;
- аденовирус, коронавирус;
- риновирус, пикорнавирус;
- бокавирус и др.
Источник заражения — больной в инкубационном и продромальном (первичные симптомы) периодах, когда концентрация вирусов в биологических секретах максимальна. Путь передачи инфекции воздушно-капельный: инфекция распространяется с мелкими частицами слизи и слюны при чихании, кашле, разговорах, крике.
Заразиться можно через посуду и предметы домашнего обихода, грязные руки, пищу, загрязненную вирусами. Восприимчивость к вирусной инфекции различна – особенно податливы люди с низким иммунитетом.
Способствуют развитию болезни факторы, снижающие иммунитет:
- стресс;
- плохое питание;
- переохлаждение;
- наличие хронических заболеваний;
- неблагоприятная экология.
Особенности распространения респираторных вирусов
Термин «респираторные вирусы» используется для описания группы, включающей порядка 200 типов вирусов, отличающихся особым тропизмом к дыхательной системе.
Таблица 1. Распространенные вирусы, вызывающие ОРВИ
| Группа вирусов | Статистика, % случаев инфекции |
| Риновирусы (hRV) | 30-50 |
| Коронавирусы (hCoV) | 10-15 |
| Вирусы гриппа (FluAV и FluBV) | 5-15 |
| Респираторно-синцитиальный вирус (hRSV) | 5-10 |
| Метапневмовирусы (hMPV), бокавирус (hBOV) | 6% |
| Аденовирусы (hAdV), энтеровирусы и вирусы парагриппа (hPIV) | до 5 |
Респираторные вирусы эффективно распространяются при прямом и непрямом контакте. Прямое воздействие вирусных частиц происходит в основном:
- Через воздействие многомолекулярного аэрозоля, выделяемого инфицированным при кашле и чихании.
- Через контакт с биологическими выделениями, содержащими вирусные частицы при прикосновении, контакте с загрязненными предметами или поверхностями.
- Косвенный контакт также происходит через воздух, где находится мелкомолекулярный аэрозоль.
Таким образом, капельный путь — основной путь распространения вирусов в окружающей среде, хотя доминирующие механизмы передачи респираторных вирусов чрезвычайно разнообразны. Например, вирусы гриппа распространяются в основном низкомолекулярными аэрозолями. При этом период инфекционности пациента с инфекцией дыхательных путей начинается еще до появления первых клинических симптомов.
Симптомы и признаки ОРВИ
Во многих случаях вирусные инфекции протекают в легкой форме и не представляют угрозы для здоровья, если они распознаются достаточно быстро и применяется соответствующее лечение.
Клиническая картина инфекции дыхательных путей совершенно неспецифична, характеризуется множеством необычных симптомов, таких как боль и головокружение, катаральная болезнь носоглотки, лихорадочные состояния различной степени тяжести, кашель, иногда костно-мышечные боли и слабость. Однако в результате заражения такими вирусами, как RS2, вирус парагриппа или гриппа, повреждения эпителия, выстилающего дыхательные пути, возникают нарушения мукоцилиарного транспорта (механизм, обеспечивающий санацию дыхательных путей) и индукции воспалительного процесса, что в свою очередь способствует развитию осложнений в виде вторичной бактериальной инфекции.
Также важно знать, что респираторные вирусы дают схожие признаки простуды, но у каждого возбудителя разная длительность инкубации, область повреждения и общий комплекс симптомов. Также симптомы ОРЗ могут быть предвестниками смертельно опасных ВИЧ и гепатитов С и В, поэтому при появлении признаков вирусного заражения нужно обращаться к врачу.
К первым признакам острой респираторной вирусной инфекции у взрослых и детей относятся:
- лихорадка;
- боль в горле;
- насморк;
- головная боль;
- чихание;
- слабость, недомогание;
- бронхит, трахеит.
Симптомы острой респираторной вирусной инфекции у взрослых
ОРВИ протекают поэтапно. Инкубационный период с момента заражения до проявления первых симптомов колеблется от нескольких часов до 3-7 дней.
В период клинических проявлений все ОРВИ имеют сходные признаки разной степени выраженности:
- заложенность носа, насморк, водянистые выделения из носа, чихание, зуд в носу;
- боль и дискомфорт в горле, боль при глотании, покраснение в горле;
- кашель сухой или влажный;
- лихорадка от умеренной (37,5-38) до тяжелой (38,5-40);
- общее недомогание, отсутствие аппетита, головные боли, сонливость;
- покраснение глаз, жжение, слезотечение;
- расстройства пищеварения с диареей;
- иногда увеличение и легкая болезненность подчелюстных и шейных лимфатических узлов.
Симптомы острой респираторной вирусной инфекции у взрослых зависят от конкретного типа вируса и могут варьироваться от незначительной простуды и кашля до тяжелой лихорадки и токсических симптомов отравления. В среднем симптомы сохраняются от 2-3 до семи и более дней, лихорадка держится 2-3 дня.
Например, картина может развиваться так:
- Жжет и першит горло, через сутки все горло буквально «дерет».
- Постепенно отекают слизистые верхних дыхательных путей: больной чихает, жалуется на першение в горле и заложенный нос.
- Поражается слизистая глаз, поэтому текут слезы и развивается светобоязнь.
- Отечность распространяется в гортань и трахею. Начинается сухой (без мокроты) болезненный кашель, голос хрипнет.
Основной признак ОРВИ — высокая заразность для окружающих, сроки которой зависят от типа вируса. В среднем максимальная инфекционность приходится на последние дни инкубационного периода и первые 2-3 дня клинических проявлений. Постепенно количество вирусов уменьшается, и больной становится не опасным в плане распространения инфекции.
Симптомы острой респираторной вирусной инфекции у детей
У маленьких детей частый симптом ОРВИ — расстройство стула – диарея. Малыши часто жалуются на боли в животе на первой стадии заболевания, затем на диарею и затем внезапно повышается температура. На теле ребенка может появиться сыпь. Кашель и насморк часто возникают позже – иногда даже через день.
Нужно внимательно следить за состоянием малыша, отслеживая появление новых симптомов.
Сколько дней держатся симптомы ОРВИ?
Длительность симптомов зависит от вида возбудителя и иммунитета больного, но можно выделить их среднюю продолжительность.
- Воспаление в горле и чихание появляются на ранних стадиях заболевания. И обычно проходят через 3-6 дней.
- Повышенная температура (легкая лихорадка) и мышечные боли — обычно первичные симптомы ОРВИ. Температура держится около недели.
- Заложенность носа и другие общие симптомы обычно сохраняются в течение первой недели у трети всех больных и проходят через 7-10 дней.
Отличительная особенность ОРВИ: обычно первые несколько дней носовые пазухи не забиты. В носу выделяется обильная водянистая слизь, которая постепенно густеет и приобретает зеленый или желтый цвет. В большинстве случаев насморк проходит через 5-7 Дней.
Кашель возникает в большинстве случаев ОРВИ. Мокрота имеет цвет от прозрачной до желто-зеленой. Кашель обычно проходит через 2-3 недели, но может сохраняться в течение 4 недель.
Симптомы гриппа
Вирус гриппа не зря выделяется большинством специалистов. Его отличия от обычных простуд: молниеносное развитие, повышенная тяжесть заболевания, необходимость комплексного лечения, повышенная смертность.
Грипп возникает неожиданно и в считанные часы полностью охватывает организм больного. Характерные симптомы гриппа:
- резкое повышение температуры (возможно повышение до 40,5);
- повышенная чувствительность к свету;
- боли во всем теле, головные и мышечные боли.
Наиболее активная фаза гриппа наступает на 3-5 день заболевания. Окончательное выздоровление возможно на 8-10 день.
Гриппозная инфекция поражает сосуды, поэтому у больных возможны десневые и носовые кровотечения.
После гриппа можно подхватить другое заболевание в течение 3-х недель, осложнения часто опасны и могут закончиться летальным исходом.
Диагностика при ОРВИ
Врач, уточняя диагноз ОРЗ, основывается на клинических проявлениях. Для исключения других патологий больному предлагаются сдать общие анализы — крови и мочи. При тяжелой инфекции возможно повышение лейкоцитов, но аналогичная картина будет и при наличии любого воспаления.
Дополнительное обследование требуется при следующих обстоятельствах:
- наличие симптомов осложнений или присоединения бактериальной инфекции;
- наличие хронических заболеваний дыхательных путей и ССС;
- ухудшение состояния;
- во время эпидемий гриппа и других вирусных инфекций.
Для определения типа возбудителя делают анализ методом ПЦР. Исследуются кровь, моча, слизь из носа и горла.
Как лечить ОРВИ?
Лечение ОРВИ у взрослых со стандартным течением заболевания обычно проводится в домашних условиях.
Задачи лечения:
- облегчение симптомов;
- предотвращение осложнений;
- сокращение сроков болезни до минимума;
- предотвращение рецидива и остаточных явлений.
Обязательные меры:
- постельный режим;
- обильное питье;
- прием препаратов для борьбы с симптомами заболевания;
- легкая, но полезная и богатая питательными веществами пища;
- согревающие процедуры и ингаляции;
- прием витаминов.
Температуру можно понижать только если она поднялась выше 38 градусов. Очень высокая температура угрожает мозгу и сердцу.
Антибиотики при ОРВИ не используются, так как они показаны при острых респираторных инфекциях бактериального происхождения, например, при ангине, а ОРВИ вызывается вирусами. Вирусы подавляются антивирусными средствами. Антибиотики применяют только в случае бактериальных осложнений. Бесконтрольное применение антибиотиков опасно для здоровья и приводит к появлению устойчивых к ним форм бактерий.
Лекарства применяемые при ОРВИ
Врач может выписать:
- Противовирусные препараты: Ремантадин (с 7 лет), Амантадин, Осельтамивир, Амизон, Арбидол (с 2 лет).
- НПВС: Парацетамол, Ибупрофен, Диклофенак. Эти препараты обладают противовоспалительным действием, снижают температуру, уменьшают боль. Эти действующие вещества входят в состав комплексных препаратов: Колдрекс, Тера-Грипп и др. Не следует снижать температуру ниже 38°С, именно при такой температуре активизируются защитные силы от инфекции. Исключение составляют случаи ОРВИ у больных, склонных к судорогам, и у малышей.
- Лекарства от кашля. Основная цель лечения кашля при ОРВИ – разжижение мокроты. Этому способствует нормализация питьевого режима. Можно использовать отхаркивающие средства: Мукалтин, АКТС, Бронхолитин и др.
- Витамин С. Ускоряет выздоровление от ОРВИ и облегчает состояние.
- Препараты, улучшающие дыхание носа. Сосудосуживающие капли: Фенилэфрин, Оксиметазон, Ксилометазолин, Нафазолин, Тетризолин и др. Препараты, содержащие эфирные масла: Пиносол, Каметон, Эвказолин.
- Иммуномодуляторы. Повышают иммунитет и оказывают противовоспалительное действие, сокращая период ОРЗ.
- Полоскание растворами. При болях и воспалении в горле применяется Фурацилин (1:5000) или травяные настои календулы, ромашки и др.
От аденовирусной инфекции 4, 7 типа есть вакцина. При вспышке ОРВИ, вызванной респираторно-синцитиальной инфекцией, проводят профилактику моноклональным антителом паливизумабом.
Когда нужно обратиться к врачу при ОРВИ
Обязательно обратитесь к врачу, при следующих симптомах:
- температура выше 38,5 С;
- сильная головная боль;
- слезотечение при свете;
- боль в груди;
- одышка;
- шумное, частое или затрудненное дыхание;
- сыпь, пятна на коже;
- бледность кожи;
- рвота;
- необычная сонливость;
- постоянный кашель;
- мышечная боль.
Осложнения ОРВИ
В большинстве случаев грипп является самоограничивающимся. Угроза для больного — постгриппозные осложнения, возникающие в 6% случаев. В группах риска, включающих людей с нарушенной, как правило, вторичной, приспособленностью иммунной системы, больных с хроническими заболеваниями органов дыхания, кровообращения и почек, пациентов в возрасте до 5 и старше 65 лет – этот показатель еще выше.
Осложнения после гриппа:
- В основном легочные: пневмония, бронхит, отит;
- Реже кардиологические: миокардит, эндокардит, перикардит;
- Неврологические: миелит, энцефалит, менингит;
- Приводящие к обострению хронических заболеваний. Например, бронхиальной астмы, хронической обструктивной болезни легких, недостаточности кровообращения, обострению симптомов болезни Паркинсона, ухудшению гликемического контроля при сахарном диабете.
У пациентов из групп риска грипп чаще всего приводит к опасным для жизни осложнениям: пневмонии, реже миокардиту, энцефалиту и менингиту. Почти 90% смертей от гриппа и его осложнений приходится на людей старше 60 лет.
По данным ВОЗ, ежегодно в мире страдают от гриппа 330-1,575 млрд человек, до 1 млн из них умирают от осложнений.
Профилактика острых респираторных инфекций
Действительно эффективных мер по специфической профилактике ОРВИ пока не существует. Рекомендуется строгое соблюдение санитарно-гигиенического режима в зоне вспышки, включающего:
- регулярную влажную уборку и проветривание помещений;
- тщательное мытье посуды и средств личной гигиены;
- ношение ватно-марлевых повязок;
- частое мытье рук и т.д.
Чтобы повысить устойчивость детей к вирусу, их нужно закаливать. Возможен прием иммуномодуляторов. Также эффективный метод профилактики — вакцинация против гриппа.
Во время эпидемии необходимо избегать мест скопления людей, чаще гулять на свежем воздухе, принимать поливитаминные комплексы или препараты аскорбиновой кислоты. Рекомендуется в домашних условиях есть лук и чеснок каждый день.
5 ошибок, которые часто совершаются больными во время острой вирусной инфекции
ОРВИ можно заразиться несколько раз в год. Обычно болезнь проходит легко, но если запустить процесс, может привести к значительным осложнениям. Наиболее распространенные ошибки, приводящие к тяжелым осложнениям.
Ошибка 1. Снижение температуры без необходимости
Повышение температуры — защитная реакция организма на заболевание, когда необходимо активизировать иммунную систему и вырабатывать антитела. Поэтому, если температура поднялась до 38,5 во время вирусной инфекции, сбивать ее не нужно. Жаропонижающие средства принимают только, если температура выросла выше.
Ошибка 2. Прием антибиотиков
Нередко больные с ОРЗ начинают лечение с приема антибиотиков. Это серьезная ошибка, ведь если заболевание вызвано вирусами, антибиотики бесполезны и даже вредны. Они не убивают вирус, а уничтожают полезные бактерии, населяющие организм. Решение о назначении антибиотиков врач принимает только при присоединении бактериальной инфекции.
Ошибка 3. Отказ от лечения
Мнение, что простуда в любом случае длится 7 дней, даже если ее лечить, ошибочно. Нужно помочь организму справиться с вирусом, и для этого необязательно пить таблетки. Существует несколько простых рекомендаций, которые помогут в борьбе с инфекцией: постельный режим, обильное теплое питье. Жаропонижающие препараты с ибупрофеном принимают, если температура поднялась выше 38,5о С.
Ошибка 4. Самолечение
После появления симптомов острой вирусной инфекции, нужно обратиться к врачу сразу, так как определить, насколько опасна инфекция, может только специалист. Помимо респираторных инфекций, можно заболеть гриппом, дающим тяжелые осложнения. Если через 5 дней лечения вы не чувствуете себя лучше, нужно срочно обратиться за помощью к врачу ещё раз.
Ошибка 5. Отказ от больничного
Это самая распространенная ошибка. Больному нужен покой, постельный режим и другие условия для быстрого выздоровления. Кроме того, вирусная инфекция заразна, и если человек выходит на работу даже с легким насморком, это подвергает риску заражения окружающих. У людей со слабым иммунитетом эта же инфекция может быть гораздо более серьезной, и даже смертельной.
Источники
- Хейккинен Т., Ярвинен А. Простуда, 2003;
- Thompson M. G. Shay D.K., Zhou H., Bridges C.B., Cheng PY, E Burns E., Bresee J.S., Cox N.J. Оценки смертности, связанной с сезонным гриппом, 2010;
- Сальгадо К.Д., Фарр Б.Д., Холл К.К., Хейден ФГ. Грипп в условиях неотложной госпитализации, 2002;
- Вайнгартен С., Ридингер М., Болтон Л.Б., Майлз., Барьеры для принятия вакцины против гриппа, 1989;
- Монто А.С. Исследования общества и семьи: острые респираторные заболевания и инфекции, 1994.
Программа лечения Врачи Цены Отзывы
Содержание
- Что такое гайморит
- Причины и механизм развития(этиология и патогенез)
- Симптомы гайморита
- Острый
- Хронический
- Классификация гайморита
- По тяжести течения
- По месту локализации воспаления
- По типу возбудителя
- По пути распространения
- По характеру изменений в гайморовой пазухе
- По характеру течения
- Возможные осложнения гайморита
- Какой врач и где лечит гайморит
- Гайморит: что делать до обращения к врачу
- Диагностика гайморита
- Осмотр и сбор анамнеза
- Дополнительные исследования
- Лечение гайморита
- Консервативная терапия
- Хирургическое лечение
- Чего нельзя делать пациенту во время курса лечения гайморита
- Прогноз
- Профилактика гайморита
- Лечение гайморита в клинике «Парамита»
- Частые вопросы
Воспаление гайморовых пазух – одно из самых частых заболеваний и осложнений после острых респираторных вирусных инфекций. Его не всегда удается вовремя распознать,
поэтому воспалительный процесс переходит в хроническую форму. Своевременное выявление и лечение этого заболевания избавляет пациента от многочисленных осложнений.
В московской клинике «Парамита» гайморит лечат европейскими и восточными методами.
Что такое гайморит
Это инфекционно-воспалительный процесс в гайморовой или верхнечелюстной придаточной носовой пазухе. Всего имеется четыре пары придаточных околоносовых пазух (синусов).
Воспалительные процессы в придаточных пазухах могут называться просто синуситами или более конкретно: гайморит, фронтит, этмоидит, сфеноидит.
Гайморова пазуха самая большая. Она располагается по сторонам от носа, открывается в средний носовой ход, отделяется от полости рта тонкой костной
перегородкой и граничит вверху с глазницей. В гайморовой пазухе вырабатывается дополнительная слизь, способствующая удалению бактерий. Она выполняет также
функции терморегуляции, резонатора голоса, увеличивает площадь обонятельной поверхности.
Воспаление гайморовых пазух – очень распространенная патология с тенденцией к постоянному росту заболеваемости в последнее десятилетие.
Специалисты постоянно изучают вопрос, отчего появляется гайморит и растет его заболеваемость. Считается, что это связано со снижением иммунитета,
высокой распространенностью ОРВИ и появлением микрофлоры, невосприимчивой к антибактериальным средствам. Последнее является следствием бесконтрольного применения населением антибиотиков.
Анатомическое расположение пазухи создает риск распространения патологического процесса на область глаза, ухо и головной мозг. Поэтому верхнечелюстной
синусит требует быстрого выявления и адекватного лечения. Несмотря на высокую эффективность современного консервативного лечения, иногда возникает необходимость
в проведении хирургических методов лечения. Коды заболевания по МКБ-10:
- острый верхнечелюстной синусит – J01.0
- хронический верхнечелюстной синусит – J32.0
Причины и механизм развития (этиология и патогенез)
Причины гайморита могут быть разными. Причиной острого гайморита является инфекция, развивающаяся на фоне:
- острых респираторных вирусных и бактериальных инфекционных заболеваний;
- хронических воспалительных процессов в носоглотке – ринита, тонзиллита, ларингита, фарингита;
- травм, нарушающих выведение слизи из пазухи;
- аллергических реакций;
- стоматологической патологии и ее лечения, приводящей к нарушению целостности костной перегородки между синусом и ротовой полостью.
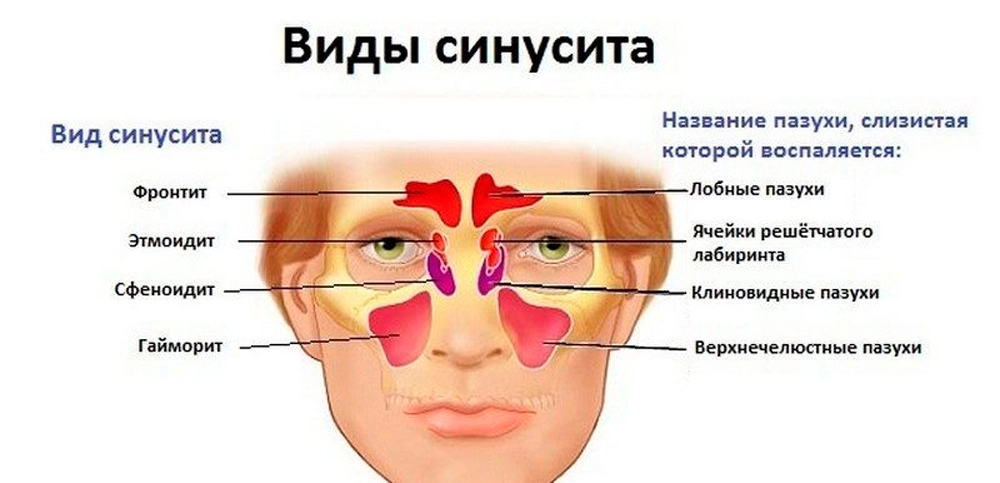
Причины возникновения хронического гайморита:
- нелеченый острый воспалительный процесс;
- анатомические особенности строения носовой полости и гайморовой пазухи, приводящие к нарушению оттока слизи.
Предрасполагающие факторы, увеличивающие риск возникновения болезни:
- снижение иммунитета;
- наличие аденоидов или полипов в гайморовой пазухе;
- аллергические процессы;
- аномалии развития тканей носоглотки;
- искривление носовой перегородки.
Острый верхнечелюстной синусит чаще всего начинается на фоне ОРВИ. Если воспаление носит вирусный характер, оно заканчивается выздоровлением
или становится бактериальным. Во время любой острой инфекции снижается иммунитет и организм не может подавить размножение бактериальной
условно-патогенной микрофлоры, постоянно обитающей в полости носа. Поэтому вслед за вирусной развивается бактериальная патология. Отечность
слизистой гайморовой пазухи приводит к тому, что закрываются сообщения между синусом и носовой полостью, слизь не выводится, а скапливается
в пазухе, что вызывает бурное размножение бактерий.
Отзыв пациента о лечении хронического ринита
Вначале процесс носит негнойный (серозный) характер – это начальная стадия гайморита, но если заболевание не лечить, процесс быстро становится гнойным.
Это очень опасно, так как инфекция может проникать в область глазницы, головной мозг, вызывать абсцессы, флегмоны и тяжелые гнойные отиты. Заболеть
может любой расположенный рядом орган.
Отчего бывает гайморит с хроническим течением, не всегда понятно. Чаще это случается при недостаточном лечении острого воспалительного процесса. Но
не меньшее значение имеет наличие дополнительных предрасполагающих факторов в виде сниженного иммунитета, аллергических заболеваний или анатомических
препятствий для оттока воспалительной жидкости из гайморовой пазухи.
Гайморит от зуба (одонтогенный) развивается после прободения перегородки гайморовой пазухи. Это может произойти при неправильно растущем зубе или
во время стоматологического лечения. Воспаляется стенка гайморовой пазухи, развивается бактериальная инфекция. Она может быть острой или изначально
хронической.
Аллергический синусит развивается на фоне аллергической реакции или аллергического заболевания. Возникает сначала аллергический воспалительный процесс,
затем к нему присоединяется инфекция. Разницу между аллергическим и инфекционным процессом определить удается не сразу.
Симптомы гайморита
Признаки болезни зависят от особенностей его течения (острый, хронический процесс) и наличия предрасполагающих факторов.
Острый
Если заболевание начинается на фоне ОРВИ, то человек отмечает ухудшение состояния: еще больше повышается температура тела, появляются головная
боль, усиливается недомогание. На лице под глазницей появляются болезненные участки, в этом же месте может слегка отекать щека. Боли усиливаются
при надавливании и наклоне головы. Нарастает заложенность носа – больной переходит на дыхание через рот, что вызывает постоянную сухость во рту.
При гнойном воспалении выделения имеют желто-зеленый цвет, неприятный запах и отделяются с трудом. Речь становится гнусавой.
При развитии болезни на фоне аллергии, например при аллергическом насморке (рините) на фоне затруднения носового дыхания и обильных жидких выделений, появляется
лихорадка, слизистые светлые или желтоватые выделения из носа, заложенность усиливается, сопровождается нарастающей головной болью и распирающими лицевыми болями.
Одонтогенный процесс начинается не сразу после перфорации стенки гайморовой пазухи, а через несколько дней. Он может протекать остро или изначально
хронически. Острое течение сопровождается такими же признаками, как и в остальных случаях. Может просто болеть зуб, поэтому пациенты не сразу обращаются
к отоларингологу, стараясь самостоятельно снять зубную боль.
Хронический
При переходе острого воспалительного процесса в хронический состояние больного улучшается, лихорадка может полностью исчезать, все симптомы
становятся более сглаженными. Болезнь или постепенно, медленно прогрессирует, или протекает в виде обострений и ремиссий. При этом она распространяется
на все более глубокие ткани – надкостницу, кость, окружающую клетчатку и расположенные рядом органы.
Основные симптомы: общее недомогание, снижение трудоспособности, постоянные головные боли, усиливающиеся при наклоне головы, скудные слизисто-гнойные
выделения с неприятным запахом. Трудно дышать из-за постоянно заложенного носа. Может заболеть ухо или глазница. На любой стадии гайморита, даже при
отсутствии обострения, больной почти не ощущает запахов. При обострении все симптомы усиливаются, может слегка повышаться температура тела, появляются
лицевые боли, более обильные выделения.
Классификация гайморита
По разным критериям заболевание делится на различные виды и формы.
По тяжести течения
По этому признаку выделяют следующие формы:
- легкую – недомогание, слабость, умеренная головная боль, небольшое повышение температуры, нарушение носового дыхания,
слизистые белые или желтоватые выделения из носа, нарушение обоняния; на рентгене – толщина слизистой гайморовой пазухи не более 6 мм; - средней тяжести – лихорадка до 38°С, головная боль нарастающего характера, сильная заложенность носа в сочетании с
необильными гнойными выделениями, легкая отечность и болезненность при надавливании на проекцию гайморовой пазухи, запахи почти не различаются;
на рентгене – толщина слизистой гайморовой пазухи более 6 мм; - тяжелую – лихорадка выше 38°С, слабость, сильная распирающая головная боль, лицевые боли рядом с носом, в подглазье,
отдающие в глазницу и уши; нос не дышит, выделения или обильные гнойные, или их нет совсем, и тогда состояние больного еще более утяжеляется, полное
отсутствие обоняния; на рентгене – полное затемнение; появляется высокий риск осложнений со стороны головного мозга.
По месту локализации воспаления
Выделяют разновидности:
- односторонний воспалительный процесс – иногда это лишь начальный этап заболевания;
- двусторонний – поражаются оба верхнечелюстных синуса.
По типу возбудителя
Заболевание вызывается следующими группами возбудителей:
- вирусами – это вирусы гриппа и других острых респираторных заболеваний; проявления острого вирусного гайморита
почти не отличаются от обычного насморка при ОРВИ, но заложенность носа держится больше; если не присоединяется бактериальная инфекция,
синусит протекает в острой форме и проходит за 2–3 недели; - бактериальной условно-патогенной микрофлорой, постоянно обитающей в полости носа; это различные виды стрептококков, стафилококков,
гемофильная палочка; все эти бактерии могут вызывать как острое, так и хроническое течение болезни; - грибковой инфекцией – различные виды грибков (в основном грибки рода Кандида) обычно вызывают развитие хронического воспалительного
процесса; поражают в основном лиц со сниженным иммунитетом и частым бесконтрольным применением антибиотиков.
По пути распространения
Инфекция попадает в верхнечелюстные пазухи следующими путями:
- через нос (риногенный путь) – самый частый;
- через ротовую полость при перфорации стенки синуса, связанной со стоматологическими проблемами (одонтогенный путь);
- через кровь из расположенных рядом или отдаленных очагов инфекции (гематогненный путь) – встречается достаточно редко.
По характеру изменений в гайморовой пазухе
По этому признаку различают виды:
- серозный — воспаление и отечность слизистой пазухи, прозрачные жидкие выделения; чаще бывает вирусным;
проходит самостоятельно или переходит в бактериальный гнойный процесс; - гнойный — всегда бактериальный, сопровождается лихорадкой, гнойными зловонными выделениями из носа,
нарушением обоняния; бывает острым и хроническим; - гипертрофический — при хроническом течении происходит резкое разрастание слизистой синуса; проявляется
постоянной заложенностью носа и нарушением обоняния; - полипозный — это также разрастание слизистой, но не равномерное, а в виде доброкачественных опухолей,
полипов; полипы образуются при хроническом течении; заболевание отличается выраженным нарушением носового дыхания и обоняния; - атрофический — при длительном хроническом воспалении слизистая синуса резко уменьшается в объеме (атрофируется)
и не может защищать стенки от агрессивной микрофлоры; процесс часто переходит на надкостницу и костные стенки синуса; - смешанный – при обследовании выявляется сочетание нескольких видов гайморита.
По характеру течения
Различают следующие виды гайморита:
- острый – является следствием вирусной инфекции, аллергии или травмы с последующим присоединением бактериальной инфекции;
протекает с выраженными симптомами, но хорошо поддается лечению; - хронический – развивается при недолеченном остром воспалении, при сниженном иммунитете, на фоне травм
или аномалий развития; отличается длительным течением с обострениями и ремиссиями.
Об уникальной методике сочетания восточной и западной медицины
Возможные осложнения гайморита
Если не лечить гайморит, то нельзя исключить возникновения осложнений. Особенно часто встречаются осложнения гайморита со стороны других ЛОР-органов, органов зрения и головного мозга:
Со стороны ЛОР-органов – все эти органы взаимосвязана, поэтому возникшая в гайморовой пазухе инфекция быстро распространяется, вызывая:
- гнойный отит – состояние ухудшается, усиливается головная боль, болит ухо;
- гнойную ангину – в небных миндалинах появляется гной в лакунах или в виде фолликул, что также тяжело сказывается на состоянии больного.
Со стороны органов зрения:
- отек клетчатки глазницы и век – болит глазница, усиливается головная боль; появляются ощущение давления и распирания в глазнице, нечеткость зрения;
- абсцессы и флегмоны в области глазницы – сильнейшая лихорадка, боль в пораженной области;
- остеопериоститы – участки воспаления надкостницы и кости глазницы; могут быть последствия в виде гнойного остеомиелита.
Со стороны головного мозга:
- серозный (негнойный) или гнойный менингит (воспаление мозговых оболочек) — бывает с высокой температурой тела, головными
болями, рвотой; заболевание требует немедленной госпитализации; - менингоэнцефалит – одновременное поражение мозговых оболочек и ткани головного мозга – тяжелейшее состояние с нарушением
сознания, судорогами; пациент попадает в реанимацию; - абсцессы головного мозга – состояние требует хирургической помощи.
Неврологические осложнения гайморита:
- неврит тройничного нерва – поражается в основном средняя ветвь чувствительного тройничного нерва; это сопровождается приступами
сильнейших болей, отдающих в ухо; вылечить его непросто; - неврит лицевого нерва – это двигательный нерв, его поражение приводит к параличу лицевых мышц – все лицо перекашивается; также
с трудом поддается лечению.
Сепсис – попадание инфекции в кровяное русло приводит к ее распространению на многие органы и ткани с образованием в них гнойных очагов. Это
одно из самых тяжелых последствий гайморита.
Какой врач и где лечит гайморит
При воспалении верхнечелюстного синуса вирусного происхождения лечение чаще всего приходится проводить терапевту. Но после того как
вирусная инфекция заканчивается, а признаки гайморита сохранятся, терапевт направляет пациента к ЛОР-врачу (отоларингологу). При одонтогенном
процессе потребуется также сделать визит к стоматологу.
Лечиться можно как в районной поликлинике, так и в частных клиниках. Разница в том, что ЛОР-врач поликлиники загружен и не в состоянии оказывать
должного внимания всем пациентам.
В нашей клинике нет очередей и гарантировано максимально внимательное отношение специалистов самой высокой квалификации к пациентам.
Что делать при гайморите до обращения к врачу
При появлении симптомов ОРВИ или гриппа нужно вызвать на дом терапевта, он проследит за вашим состоянием до выздоровления от вирусной инфекции.
Если врач заметит признаки осложнения в виде гайморита, то назначит необходимое лечение, а затем направит отоларингологу.
Лечиться самостоятельно, без назначения врача, в том числе использовать народные средства, не рекомендуется: слишком высок
риск тяжелых осложнений. Что точно нельзя при гайморите, так это проведение согревающих процедур, ведь воспаление бывает гнойным
и тогда инфекция по кровеносным сосудам распространится по всему организму.
Диагностика гайморита
Перед назначением лечения пациента обследуют и устанавливают окончательный диагноз. Диагностика гайморита – это осмотр врача, лабораторные и инструментальные исследования.
Осмотр и сбор анамнеза
На первичном приеме врач-отоларинголог расспрашивает больного о его жалобах, начале и течении заболевания, осматривает его, выявляет такие
симптомы, как отечность, покраснение лица, увеличение лимфатических узлов.
В кабинете врача проводятся также некоторые инструментальные исследования:

Риноскопия – осмотр полости носа с помощью носового зеркала – при средней риноскопии можно увидеть носовые отверстия гайморовой пазухи и оценить их состояние;
Эндоскопия – эндоскопом врач исследует состояние гайморовой пазухи.
Дополнительные исследования
По назначению врача проводятся:
Лабораторная диагностика. Назначаются:
- общеклинический анализ крови – выявляет наличие воспаления;
- биохимический анализ крови – наличие воспаления и степень его выраженности;
- микробиологическое исследование выделений из носа – посев на биологические среды для выявления возбудителя инфекции и его чувствительности к различным препаратам.
Инструментальная диагностика:
- рентген гайморовой пазухи – при воспалении на снимках будет видна разная степень затемнения;
- УЗИ гайморовой пазухи (синуссканирование) – тоже выявляется наличие воспалительного экссудата в синусе;
- компьютерная томография (КТ) – дает четкое представление о состоянии синуса; недостатком метода является повышенная доза облучения.
Лечение гайморита
После окончания обследования пациент возвращается к отоларингологу. Врач устанавливает окончательный диагноз и составляет план лечебных мероприятий,
в который входят различные виды медикаментозной и немедикаментозной терапии. В некоторых случаях назначаются хирургические манипуляции и операции.
Основными задачами лечебных мероприятий являются:
- подавление инфекции;
- устранение воспаления и отека тканей;
- обеспечение оттока экссудата из верхнечелюстного синуса.
Консервативная терапия
Лечебные мероприятия включают в себя следующее.
Медикаментозную терапию для взрослых пациентов:
- назначение этиотропных (воздействующих на причину болезни) средств для подавления инфекции – антибиотиков или противогрибковых
препаратов в соответствии с чувствительностью к ним выявленной инфекции; препараты назначаются внутрь, внутримышечно и местно в виде капель и спреев; - для устранения воспаления и отека – нестероидные противовоспалительные средства (НПВС) – «Диклофенак», «Найз» и др.; эти лекарства обладают также жаропонижающим действием;
- для устранения аллергизации и отека – антигистаминные средства – «Диазолин», «Зиртек»; если отек не снимается, а нарастает, назначают спреи, в состав которых входят
глюкокортикоидные гормоны; - для снятия отека слизистой носа и лучшего оттока выделений – сосудосуживающие капли – «Називин», «Отривин».
Лечебные манипуляции:
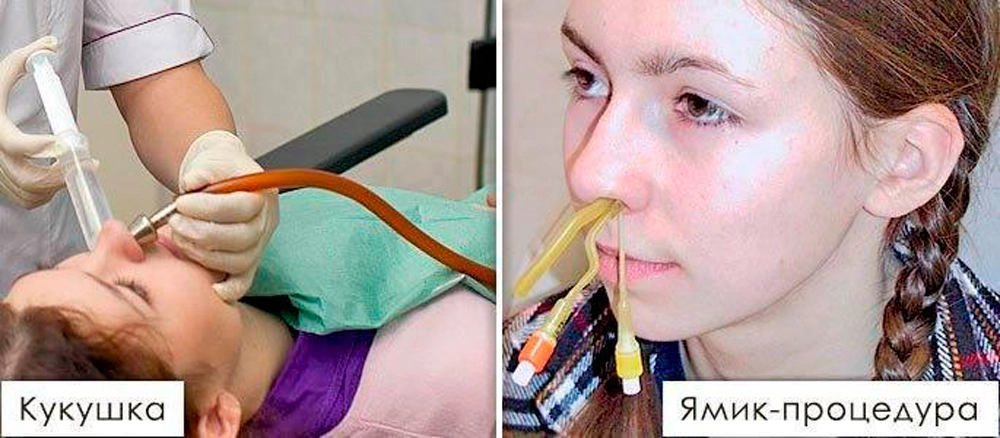
- промывание синусов методом «кукушка» – щадящая, достаточно комфортная процедура для взрослых и детей: в положении пациента лежа
на спине ему вводятся в носовую полость две резиновых трубки; через одну вводят промывающий антисептический раствор, а через другую его отсасывают
вместе с воспалительным экссудатом, чтобы раствор не попал в дыхательные пути, пациент должен постоянного говорить «ку-ку»; - промывание ЯМИК-катетером – также вакуумная, но менее щадящая аппаратная методика; перед ее проведением обычно проводится местное
обезболивание; в зависимости от тяжести заболевания проводится от 1 до 6 процедур, ежедневных их или через день; помогает даже в запущенных случаях.
Физиотерапевтические процедуры:
- лазеро- и магнитотерапия;
- электрофорез с гидрокортизоном – при сильном отеке;
- ультрафиолетовое облучение (УФО).
Хирургическое лечение
Верхнечелюстной синусит не всегда поддается консервативному лечению. И тогда приходится прибегать к хирургическим методам.
Пункция (прокол) верхнечелюстной пазухи – проводится, если промыть синус консервативными методами невозможно из-за отека тканей
или полипов, препятствующих выведению экссудата. Под местной анестезией проводится прокол пазухи, откачивание гнойного содержимого и промывание
синуса. Облегчение наступает сразу же.
Гайморотомия – операция удаления из верхнечелюстного синуса воспалительного экссудата и полипов. Восстанавливается также сообщение
пазухи с носовой полостью. Показаниями для такой операции являются гнойные осложнения. В стационарных условиях проводятся следующие виды гайморотомии:
- классический – с разрезом слизистой под верхней губой, проникновением в полость пазухи, удалением всех патологических
образований, промыванием и наложением швов; проводится под общим наркозом; - эндоскопический – с небольшим проколом стенки гайморовой пазухи, введением эндоскопа и очищение пазухи при помощи микроинструментов
с визуальным контролем по монитору; этот вид операции сегодня проводится чаще, выполняется под местной анестезией.
Чего нельзя делать пациенту во время курса лечения гайморита
Пациент должен четко понимать, что лечение верхнечелюстного синусита нужно проводить строго по назначению врача. Самостоятельное лечение, в том числе использование
народных методов, должно быть полностью исключено. Нельзя проводить:
- согревающие процедуры – это чревато распространением гноя по сосудам и сепсисом;
- промывание носа любыми растворами – жидкость вместе со слизью из носа может попасть в дыхательные пути и вызвать осложнение;
- закладывать в нос раздражающие вещества – лук, чеснок – они усилят отек и еще больше нарушат отток воспалительного экссудата из синуса;
- закапывать в нос капли, приготовленные самостоятельно – это может привести к активизации инфекции;
- применять антибиотики без назначения врача – их назначают только по результатам бактериологического исследования выделений из носа; применение антибиотиков,
к которым возбудитель инфекции нечувствителен, приведет к подавлению остальной бактериальной микрофлоры и разрастанию грибков; бактериально-грибковая инфекция
очень тяжело поддается лечению.
ЛОР-врач отлично знает, как нужно лечить гайморит, поэтому нет необходимости дополнять его назначения самостоятельным лечением.
Это может принести только вред.
Прогноз
Острый гайморит хорошо поддается лечению. Гарантией его полного излечения является своевременное обращение к врачу, до того как появились осложнения.
Выздоровление наступает в сроки от нескольких дней до 2–3 недель. С осложнениями острого гайморита современная медицина также научилась справляться.
Полностью вылечить хронический гайморит удается не всегда. Но специалист может избавить пациента от неприятных симптомов, подавить
прогрессирование болезни и предупредить развитие осложнений.
Профилактика гайморита
Чтобы избежать гайморита, нужно проводить следующую профилактику:
- укреплять иммунитет – закаляться, заниматься спортом, делать гимнастику;
- не есть всухомятку, избегать затяжных стрессов и перегрузок – это тоже снижает защитные силы организма;
- лечить насморк и вирусные инфекции на начальной стадии под контролем врача;
- своевременно лечить хронические заболевания и аномалии развития ЛОР-органов;
- соблюдать гигиену полости рта, дважды в год посещать стоматолога для выявления и лечения заболеваний зубов.
Профилактика гайморита несложна – это здоровый образ жизни и своевременное лечение всех заболеваний.
Лечение гайморита в клинике «Парамита»
Специалисты нашей клиники отлично знают, как правильно лечить гайморит. Мы обязательно тщательно обследуем пациентов перед назначением лечения.
В нашей клинике практикуются такие методы лечения гайморита:
- Моксотерапия.
- Мануальная терапия
- Фитотерапия
Особенностью лечения гайморита у нас является сочетание самых современных европейских методов с традиционными восточными. Это позволяет нам быстро,
уже на первом приеме, избавить пациента от боли, а затем постепенно привести его к выздоровлению. О качестве лечения говорят положительные отзывы пациентов.
Частые вопросы
Гайморит и ринит – одно и то же?
Есть ли разница между гайморитом и фронтитом?
Может ли возникнуть гайморит после удаления зуба?
Почему после гриппа появился гайморит?
Почему после гайморита болит голова?
Гайморит заразен?
Можно ли умереть от гайморита?
Опасны любые синуситы, в том числе гайморит. Поэтому важно знать симптомы этих заболеваний и своевременно обращаться с ними к врачу. Специалисты клиники «Парамита» в Москве
успешно лечат все виды гайморита и его осложнений, о чем свидетельствуют многочисленные положительные отзывы наших пациентов.
Литература:
- Лопатин А.С. Принципы лечения острых и хронических синуситов. Фармакотерапия болезней уха, горла и носа с позиций доказательной медицины. Лекционный образовательный курс. М., 2006. С. 15–23.
- Изотова Г.Н., Кунельская Н.Л., Туровский А.Б. Острый гнойный синусит: современные представления // Справочник поликлинического врача. – 2009. – № 4. – С. 58–59.
- Hoxworth J.M., Glastonbury C.M. Orbital and intracranial complications of acute sinusitis / Neuroimaging Clin N Am. 2010 Nov; 20(4):511-26.
Оценка читателей
Вегетососудистая дистония: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Термином «вегетососудистая дистония» (ВСД) врачи обычно описывают ряд симптомов, указывающих на дисбаланс вегетативной нервной системы, который может наблюдаться при различных заболеваниях.
Вегетативная нервная система – это та часть нервной системы, которая регулирует работу внутренних органов, желез внутренней и внешней секреции, кровеносных и лимфатических сосудов. Она поддерживает уровень артериального давления, сократительную способность сердца, работу почек, отвечает за температуру тела, регулирует обменные процессы и т.д.
Вегетативная нервная система состоит из симпатического и парасимпатического отделов, чьи функции по большей части противоположны. Так, влияние симпатического отдела вегетативной нервной системы приводит к учащению сердцебиения во время выполнения физических упражнений или эмоционального напряжения. Активация парасимпатического отдела происходит, когда человек отдыхает – понижается давление, пульс становится реже.
Кроме термина «вегетососудистая дистония» используются и другие, но описывающие те же самые состояния, – «нейроциркуляторная астения» или «нейроциркуляторная дистония» (НЦД).
По сути, ВСД – не заболевание, а синдром, при котором отсутствует органическая патология конкретного органа или системы, а нарушения носят функциональный характер.
В нашей стране ВСД остается одним из самых популярных диагнозов, в то время как в 80% случаев за ним стоят серьезные патологии, на выявление которых должно быть направлено внимание специалистов. Заметим, что за рубежом диагноз «вегетососудистая дистония» практически не звучит.
Международная классификация болезней 10-го пересмотра (МКБ-10) не включает такие диагнозы как «ВСД» и «НЦД» и им не присвоен отдельный код, а МКБ 11-го пересмотра для обозначения функциональных расстройств нервной системы предлагает термин «Нарушения вегетативной нервной системы неуточненные».
Симптомы вегетососудистой дистонии
Пациенты, которым выставляется диагноз «ВСД», «НЦД» или «соматоформная дисфункция вегетативной нервной системы», обычно предъявляют широкий спектр жалоб. Они обращаются к врачу с такими симптомами как ощущение слабости, утомляемость, учащенное сердцебиение или перебои в работе сердца, повышение или снижение артериального давления, периоды нехватки воздуха, повышенная тревожность, раздражительность, пугливость, могут отмечаться даже обмороки, боль или неприятные ощущения в области сердца, дискомфорт в животе, диспепсические расстройства.
За этими жалобами может скрываться ряд серьезных заболеваний (анемия, заболевания щитовидной железы, артериальная гипертензия, ишемическая болезнь сердца, панические атаки, депрессивное или тревожное расстройство, и др.), которые нетрудно пропустить, объясняя симптомы пациента тем, что у него наблюдается расстройство вегетативной нервной системы.
При каких заболеваниях возникает вегетососудистая дистония
Железодефицитная анемия
Железодефицитная анемия (ЖДА) – это заболевание, характеризующееся снижением содержания железа в сыворотке крови, костном мозге и тканях и приводящее к нарушению синтеза гемоглобина и эритроцитов, развитию трофических расстройств.

Для латентного железодефицита характерно истощение запасов железа в организме при нормальном уровне гемоглобина крови. Симптомами латентного дефицита или анемии являются слабость, повышенная утомляемость, сниженная работоспособность, бледность кожных покровов, головная боль, учащенное сердцебиение, низкое артериальное давление, сухость кожи, ломкость волос и ногтей, неприятные ощущения в животе.
Дефицит железа при анемии может быть вызван недостатком его поступления в организм, нарушением усвоения или повышенной потерей.
Основные причины ЖДА у женщин: обильные менструальные кровотечения, беременность, роды (особенно повторные) и лактация. Для женщин в постменопаузе и мужчин основная причина – кровотечения в ЖКТ. Дефицит железа может развиться в период интенсивного роста детей, при следовании растительной диете, после резекции желудка или кишечника, а также в результате нарушения всасывания железа у лиц с воспалительными заболеваниями ЖКТ.
Заболевания щитовидной железы
Нарушение выработки гормонов щитовидной железы (ЩЖ) могут приводить к их избытку (гипертиреоз) или недостатку (гипотиреоз) в крови. При гипотиреозе пациент ощущает апатию и сонливость, быструю утомляемость, снижение памяти, испытывает трудности в концентрации внимания, депрессию, зябкость, плохо переносит холод, у него наблюдается интенсивное выпадение волос, ломкость ногтей, отечность, боль в мышцах, повышение массы тела при сниженном аппетите, запоры. При избыточной выработке гормонов пациенты жалуются на учащенное сердцебиение, тремор конечностей, потливость, чувство жара и плохую переносимость жары, плаксивость, суетливость и раздражительность, снижение массы тела при повышенном аппетите, бессонницу.
Заболевания ЩЖ могут иметь стертую клиническую картину и протекать под масками других болезней.
У одних пациентов преобладает неврологическая симптоматика, у других повышается артериальное давление, у кого-то ведущими симптомами являются желудочно-кишечные расстройства – тошнота, метеоризм, запоры.
Ряд других соматических заболеваний, например, артериальная гипертензия или ишемическая болезнь сердца, также могут лежать в основе жалоб, которые врач расценивает как дисфункцию вегетативной нервной системы (особенно, если на приеме пациент молодого возраста). Когда обследование не выявляет никаких органических нарушений, а лабораторные анализы находятся в пределах или на границе нормы, это не означает, что пациент «выдумывает» свое плохое самочувствие.
Функциональные расстройства нервной системы могут сопутствовать таким психическим расстройствам как панические атаки, тревожные или депрессивные расстройства и пр.
Паническое расстройство
Паническое расстройство – это распространенное заболевание, имеющее тенденцию к затяжному течению. Оно в 2-3 раза чаще наблюдается у женщин и начинается обычно в молодом возрасте. Основное проявление панического расстройства – повторяющиеся приступы тревоги, которые называют паническими атаками. Паническая атака – это необъяснимый, мучительный приступ плохого самочувствия, который сопровождается различными вегетативными симптомами, страхом и тревогой. Раньше таким пациентам часто выставлялся диагноз «ВСД с кризовым течением» или «симпатоадреналовый криз».
Присутствие у пациентов хотя бы четырех из приведенных ниже симптомов должно навести врача на мысль о возможном паническом расстройстве (а в некоторых случаях достаточно и двух):
- пульсация, сильное сердцебиение, учащенный пульс;
- потливость;
- озноб, тремор, ощущение внутренней дрожи;
- ощущение нехватки воздуха, одышка;
- удушье или затрудненное дыхание;
- боль или дискомфорт в левой половине грудной клетки;
- тошнота или дискомфорт в животе;
- ощущение головокружения, неустойчивость, легкость в голове или предобморочное состояние;
- ощущение деперсонализации и непонимание реальности происходящего;
- страх сойти с ума или совершить неконтролируемый поступок;
- страх смерти;
- ощущение онемения или покалывания (парестезии) в конечностях;
- ощущение прохождения по телу волн жара или холода.
 Другими признаками могут быть боль в животе, расстройство стула, учащенное мочеиспускание, ощущение кома в горле, нарушение походки, нарушение зрения или слуха, судороги в руках или ногах, расстройство двигательных функций.
Другими признаками могут быть боль в животе, расстройство стула, учащенное мочеиспускание, ощущение кома в горле, нарушение походки, нарушение зрения или слуха, судороги в руках или ногах, расстройство двигательных функций.
Тревога при панической атаке может быть как выраженной, так и едва ощутимой – в этом случае на первый план выходят вегетативные симптомы. Продолжительность приступа составляет 15-30 минут.
Паническое расстройство характеризуется повторным возникновением панических атак, оно не обусловлено действием каких-либо веществ или соматическим заболеванием (нарушением ритма сердца, тиреотоксикозом, гипертоническим кризом), для него характерна постоянная озабоченность человека по поводу повторения атак. Обычно первая атака производит на пациента тягостное впечатление, приводит к постоянной тревоге и ожиданию повторов. Чем катастрофичнее человек оценивает первый эпизод (к примеру, считает, что у него развивается инфаркт или инсульт), тем тяжелее протекает паническое расстройство и тем быстрее могут присоединиться сопутствующие заболевания (депрессия, агорафобия, алкоголизм и др.).
Генерализованное тревожное расстройство
Генерализованное тревожное расстройство (ГТР) – это распространенная и устойчивая тревога и напряжение, которые не вызваны и не ограничены каким-либо окружающими обстоятельствами – так называемая «свободно плавающая тревога». Среди взрослого населения около 5% страдают таким расстройством, чаще пациентами являются женщины. Заболевание обычно проявляется в возрасте 20-35 лет.
ГТР может иметь хроническое течение с периодами обострений и ремиссий. Тревожное состояние при ГТР длится минимум 6 месяцев, не поддается сознательному контролю (пациент не в состоянии подавить тревогу усилием воли или рациональными убеждениями), а интенсивность переживаний несоразмерна с реальностью жизненных обстоятельств.
Основной симптом генерализованного тревожного расстройства – диффузная тревога, не связанная с конкретными ситуациями, то есть пациент постоянно напряжен в ожидании чего-то плохого, беспокоен, озабочен по разным причинам.
Другими симптомами являются раздражительность, повышенная бдительность, больному трудно сосредоточиться, он чувствителен к шуму. Заболеванию свойственно мышечное напряжение, которое сопровождается тремором конечностей, неспособностью расслабиться, повышенным мышечным тонусом, головной болью, ноющими мышечными болями.
При генерализованном тревожном расстройстве очень распространены симптомы, связанные с повышенной активностью вегетативной нервной системы: сухость во рту, трудности при проглатывании пищи и воды, дискомфорт в животе, метеоризм, диарея, тошнота. Пациенты жалуются, что им тяжело делать вдох, ощущают дискомфорт в области сердца, перебои в его работе, пульсацию шейных сосудов. Кроме того, описаны случай нарушения эрекции, снижения либидо, задержки менструации, учащенного мочеиспускания.
Депрессивное расстройство
Депрессия – одно из самых распространенных расстройств психики. Эпизоды депрессии характеризуются ежедневным плохим настроением и длятся не менее 2 недель. У пациента наблюдается снижение интереса к работе, семье, повышенная утомляемость. Человеку в депрессивном эпизоде трудно сосредоточиться, у него занижена самооценка, он пессимистичен, у него нарушаются аппетит и сон.
Депрессия может проходить в так называемой скрытой форме, когда на первый план выходит не сниженное настроение, а ощущение физического нездоровья.
Пациенты жалуются на отсутствие сил, разбитость, недомогание, отмечают появление неприятных ощущений или боли в теле, учащенное сердцебиение, тошноту, повышенную потливость. Врачи в таких случаях назначают ряд обследований и консультаций, и в случае обнаружения даже незначительных отклонений от нормы, никак не связанных с текущим состоянием пациента, начинают его лечить. Неправильно назначенное лечение не приводит к облегчению состояния пациента, но может стать причиной побочных эффектов и повысить тревожность. Именно таким пациентам часто ставят диагнозы «вегетососудистая дистония», «остеохондроз позвоночника», «кардионевроз» и др. Но если эти пациенты приходят на прием к психиатру, то обычно врач сразу понимает, что перед ним человек с депрессивным расстройством и назначает психофармакологическое лечение.
Диагностика при вегетососудистой дистонии
При подозрении на нарушения обмена железа в организме необходимо провести следующие обследования:
- общий анализ крови с определением гематокрита, уровня эритроцитов в крови, исследование уровня ретикулоцитов в крови с определением среднего содержания и средней концентрации гемоглобина в эритроцитах, определение размеров эритроцитов;
В сложных случаях проводят пункционную биопсию щитовидной железы, сцинтиграфию или компьютерную томографию.
К какому врачу обратиться при вегетососудистой дистонии
Лечение железодефицитной анемии обычно проводит
врач-терапевт
или врач общей
практики
. В сложных случаях требуется консультация гематолога и
эндоскописта
.
Лечением и дополнительной диагностикой заболеваний щитовидной железы занимаются
эндокринологи
.
Панические и депрессивные расстройства – сфера интересов врача-психиатра.
Что делать при вегетососудистой дистонии
Если вам поставили диагноз «вегетососудистая дистония», а назначенное лечение не дает результата, то следует сообщить об этом врачу и продолжить обследование.
Лечение вегетососудистой дистонии
Для коррекции анемии применяют препараты железа. Препарат и дозы назначаются индивидуально после сдачи анализов.
Лечение заболеваний щитовидной железы, связанных с недостатком или с избытком гормонов, требует назначения гормональных препаратов, хотя на начальных этапах можно ограничиться ведением здорового образа жизни. В тяжелых случаях нужна хирургическая операция.
В основе терапии психических расстройств лежит применение антидепрессантов (трициклических и селективных ингибиторов обратного захвата серотонина) и бензодиазепинов. Пациентам с ГТР рекомендовано комбинированное лечение, включающее медикаментозную терапию (психофармакотерапию) и психотерапию.
Источники:
- И.Е. Повереннова, А.В. Захаров Вегетативная дисфункция – актуальная проблема современности. Современная терапия и профилактика вегето-сосудистой дистонии // Ремедиум Приволжье. – 2014. – № 8. – С. 128.
- Клинические рекомендации «Железодефицитная анемия», Национальное гематологическое общество, Национальное общество детских гематологов и онкологов, Федерация лабораторной медицины, Российское эндоскопическое общество. – 2020.
- Клинические рекомендации «Гипотиреоз», Российская ассоциация эндокринологов. – 2021.
- Клинические рекомендации «Депрессивный эпизод, Рекуррентное депрессивное расстройство», Российское общество психиатров – 2021.
- Клинические рекомендации «Генерализованное тревожное расстройство», Российское общество психиатров – 2021.
- Клинические рекомендации «Паническое расстройство», Российское общество психиатров. – 2021.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Чем запивать лекарства, как алкоголь влияет на действие таблеток, к чему приводит передозировка витаминов и какие сочетания препаратов смертельно опасны? Вместе с доктором Ириной Кондратенко разбираем ошибки, из-за которых назначенное лечение не работает.

Ирина Кондратенко
функциональный диагност, заведующая КПО реабилитационного центра «Элеос»
Ошибка №1. Самовольно прекращать назначенный курс
— У каждой болезни есть своя продолжительность лечения. Одни препараты принимаются всего несколько раз, другие — более продолжительный промежуток времени, третьи — пожизненно. Игнорировать рекомендации врача по этому вопросу нельзя.
Самое рискованное — это «игры» с антибиотиками. Они назначаются определенным курсом, как правило, от 5 дней до месяца, — все зависит от тяжести болезни и особенностей организма.

Прерывание курса способствует резистентности бактерий, то есть они становятся нечувствительными к конкретному препарату. За временным улучшением состояния следует ухудшение. И в данной ситуации часто приходится назначать более сильный антибиотик, не знакомый бактериальной инфекции. Таким образом, после обычного трахеита рецидив (возврат болезни) приводит порой к синуситу, воспалению легких и другим осложнениям.
Крайне внимательно нужно подходить также к гормонотерапии. Здесь очень важно соблюсти дозы и интервалы приема, назначенные врачом. Иначе снова нависает угроза сложнейшего рецидива болезни.
Если легкомысленно отнестись к бета-блокаторам (которые часто назначают при лечении нарушения сердечного ритма и артериальной гипертензии), может начаться тахикардия, экстрасистолия и другие осложнения. Да и вообще, сроки употребления любых лекарств должны быть соблюдены и изменяться только по назначению врача.
Ошибка №2. Принимать лекарства в неправильное время
— При разработке препарата фармкомпании в обязательном порядке проводят соответствующие испытания (лабораторные и клинические). При этом исследуется биодоступность — в широком смысле количество лекарственного вещества, доходящее до места его действия в организме, определяются оптимальная доза и время употребления.

Одно лекарство лучше всего усваивается утром, другое — перед едой, третье — после и так далее. Строгие требования к этому вопросу указываются в инструкции, если жестких условий нет, вариант применения определяет доктор в зависимости от особенностей организма конкретного пациента. Так, пищеварительные ферменты рекомендовано принимать во время еды, некоторые гормональные препараты часто назначаются утром за 30 минут до еды (именно в это время надпочечники особенно активны).
Малейшее отступление от правил времени употребления лекарств может привести к:
- снижению эффективности препарата;
- повышению вероятности побочных эффектов.
Ошибка №3. Запивать таблетки не водой
— Все же лучше не отступать от классики. Причем вода должна быть комнатной температуры. Слишком горячая температура может уменьшить в лекарстве действующие вещества, слишком холодная приведет к спазму сосудов и замедлению процессов всасывания.

Молоко многие препараты нейтрализует. То есть смысл в их приеме просто теряется.
В кофе и чае много активных веществ (таких, как танины, кофеин). Нередко они также приводят к сосудосуживающему эффекту и необходимые вещества хуже усваиваются.
Цитрусовый сок (особенно грейпфрутовый) тормозит влияние лекарств на рецепторы и опять-таки ухудшает всасывание и даже может спровоцировать проявление побочных действий.
Важно:
— Запивать лекарства необходимо большим количеством воды, особенно, если нужно выпить несколько таблеток одну за одной.
Наш пищевод имеет интересную анатомическую особенность — в области желудка располагается расширение (как карман). Часто таблетки задерживаются именно в данной зоне, потому что жидкости просто не хватает, чтобы протолкнуть их дальше. Из-за этого появляется дискомфорт (например, изжога), и препарат действует медленно. Два-три глотка — это мало. Чтобы перестраховаться, выпивайте хотя бы полстакана или стакан воды.
Ошибка №4. Сочетать алкоголь с приемом лекарств
— При сочетании алкоголя и препарата мы получаем усиление или ослабление эффекта либо провоцируем интоксикацию организма.
Знаю случай, когда пациент принял антибиотик и в тот же день выпил много алкоголя. Мужчина получил сильнейший токсический гепатит, который быстро спрогрессировал до цирроза печени. Была свидетелем и такой ситуации, когда нестероидное противовоспалительное средство вместе с алкоголем вызвало крапивницу и отек Квинке.

Ни в коем случае нельзя совмещать алкоголь и психотропные препараты. Их действие в таком случае становится непредсказуемым. Вплоть до смертельного исхода.
Как правило, больше всего страдают:
- печень;
- поджелудочная железа;
- почки.
Ошибка №5. Забывать о том, что некоторые лекарства не сочетаются
— Первое правило грамотного пациента — рассказать каждому из врачей, к которому он приходит по разным проблемам, о том, какие лекарства он принимает. Хотя, конечно, хороший специалист должен поинтересоваться этим самостоятельно.

К счастью, фатально не совместимых препаратов крайне мало. И все же, если сочетать, например, некоторые препараты, обладающие сорбирующим действием, с гипотензивными препаратами, всасывание последних будет сводиться к нулю. А вот эуфиллин и сердечные гликозиды — крайне опасная пара, которая может привести к остановке сердца! Обязательно советуйтесь с врачом.
Ошибка №6. Увеличивать или уменьшать дозировку без назначения доктора
— Как врач я стараюсь объяснять пациентам, когда они почувствуют действие препарата (сразу, через день или через неделю), чтобы человек понимал, что с ним происходит.
Например, люди с проблемами повышенного давления стремятся быстро понизить его при очередном скачке практически до идеального, глотая одну таблетку за другой. Хотя для организма это сильный стресс. Давление нужно сбивать постепенно.

При назначении дозировки врач учитывает уровень проблемы, пульс, давление, возраст, вес и другие особенности организма пациента. Своевольное увеличение дозы без учета данных параметров нередко приводит к ухудшению состояния и различным осложнениям.
Особенно опасно шутить с:
- антибиотиками;
- гипотензивными препаратами;
- гормонами;
- обезболивающими препаратами (так, передозировка анальгина приводит к ухудшению состояния крови).
Ошибка №7. Самолечение
— Чаще всего люди любят сами себе назначать витамины. Многие из них продаются без рецепта, значит, абсолютно безопасны? Это вовсе не так.
«Плохо себя чувствую — куплю поливитамины», — думает человек. Однако сегодня все чаще говорят о том, что неправильное их применение ведет к провоцированию онкозаболеваний. Почему? Если организм ослаблен, он совершенно не подготовлен ко встрече с теми самыми витаминами.

При паразитарной причине плохого самочувствия или при начальных стадиях онкологии поливитамины лишь ускорят процесс «цветения» проблемы. В общем, они становятся дополнительным источником питания для враждебных клеток или микроорганизмов.
Витамины группы В нередко вызывают аллергию. Опять-таки — почему? В желудке содержатся грибы, паразиты, из-за которых и проявляется такая реакция. Восстанавливаем микрофлору — исчезает и отрицательная реакция на данные витамины, которые организму очень нужны.
Всеми любимый витамин С тоже не так безобиден. Если у вас склонность к тромбозам, густая кровь, витамин С способен усугубить ситуацию, так как способствует сгущению крови.
Осторожным стоит быть также с железом. Если у вас анемия, совсем необязательно, что вызывает ее именно недостаток этого элемента. А вот переизбыток откладывается в печени, почках, легких и других органах и, как ржавчина, оседает на стенках сосудов.
Мы часто слышим и о дефиците витамина D в нашем организме из-за недостатка солнечного света. Да, это так. Но нужно точно знать, каков его уровень, и правильно выбрать подходящую форму применения. Избыток данного витамина ведет к появлению камней в почках и к другим проблемам.
Если вспомнить о микроэлементе К (калий), его переизбыток провоцирует сбои в работе сердца. В общем, говорить на эту тему можно бесконечно.
Вторая народная забава — травы. Они кажутся безобидными лишь на первый взгляд. Лечение всевозможными сборами — это целая наука. По незнанию ими можно очень серьезно себе навредить.

Первое: ни в коем случае не покупайте травы у поставщиков и обычных людей, у которых нет соответствующей лицензии! Почти любой сбор можно найти в аптеках, где отслеживаются необходимые нормы изготовления и хранения.
Второе: прежде чем начинать прием того или иного отвара, посоветуйтесь с врачом, внимательно прочитайте инструкцию.
Приведу пример. Хорошо знакомый многим зверобой действительно улучшает вкус чая и обладает полезными свойствами, но: ухудшает перистальтику кишечника, может вызвать атонию кишечника, влияет на всасываемость многих препаратов, возбуждает нервную систему. И такие скрытые минусы имеются практически у всех трав.

Учитесь на чужих ошибках, будьте внимательны к своему организму, и он вас отблагодарит.
Фото: Ирина Забирашко

Алексенцева Татьяна Сергеевна
Ведущий врач
Терапевт
Слабость – это субъективное ощущение недостатка энергии в бытовых ситуациях. Жалобы на слабость возникают обычно тогда, когда действия, до сих пор привычные и естественные, вдруг начинают требовать особенных усилий.
Слабость часто сопровождается такими симптомами как головокружение, рассеянность внимания, сонливость, головные или мышечные боли.
Усталость в конце трудового дня или после выполнения большой или сложной работы нельзя считать слабостью, поскольку такая усталость естественна для организма. Обычная усталость проходит после отдыха, отлично помогают здоровый сон и правильно проведенные выходные. Но если сон не приносит бодрости, и человек, только что проснувшись, уже чувствует себя утомлённым, то есть повод обратиться к врачу.
Причины слабости
Слабость может быть вызвана рядом причин, в числе которых:
- авитаминоз. Часто слабость вызывается недостатком витамина B12, который необходим для выработки красных кровяных телец (эритроцитов) и предотвращения анемии, а также важен для роста клеток. Дефицит витамина B12 приводит к развитию анемии, которая считается наиболее частой причиной общей слабости. Ещё один витамин, дефицит которого приводит к развитию слабости, – это витамин D. Этот витамин вырабатывается организмом под воздействием солнечного света. Поэтому осенью и зимой, когда световой день короток, а солнце показывается не часто, недостаток витамина D может быть причиной навалившейся слабости;
- депрессия;
- заболевания щитовидной железы. Слабость может наблюдаться как при повышенной функции щитовидной железы (гипертиреозе), так и при пониженной функции (гипотиреозе). При гипотиреозе, как правило, отмечается слабость в руках и ногах, что описывается пациентами как «всё валится из рук», «ноги подкашиваются». При гипертиреозе наблюдается общая слабость на фоне других характерных симптомов (нервной возбудимости, дрожания рук, повышенной температуры, учащенного сердцебиения, похудания при сохранении аппетита);
- вегето-сосудистая дистония;
- синдром хронической усталости, свидетельствующий о крайнем истощении запаса жизненных сил;
- глютеновая энтеропатия (глютеновая болезнь) – неспособность кишечника переваривать клейковину. Если при этом человек употребляет продукты, приготовленные из муки – хлеб, выпечку, макароны, пиццу и т.д. – развиваются проявления расстройства желудка (метеоризм, диарея), на фоне которых наблюдается постоянная усталость;
- сахарный диабет;
- заболевания сердечно-сосудистой системы;
- онкологические заболевания, В этом случае слабости обычно сопутствует субфебрильная температура;
- недостаток жидкости в организме. Слабость часто приходит летом при жаркой погоде, когда организм теряет много воды, а восстановить вовремя водный баланс не получается;
- некоторые медицинские препараты (антигистамины, антидепрессанты, бета-блокаторы).
Также приступ слабости может быть в случае:
- травмы (при большой кровопотере);
- мозговой травмы (в сочетании с неврологическими симптомами);
- менструации;
- интоксикации (в том числе при инфекционном заболевании, например гриппе).
Слабость и головокружение
Головокружение довольно часто возникает на фоне общей слабости. Сочетание этих симптомов может наблюдаться в случае:
- анемии;
- нарушения мозгового кровообращения;
- резкого повышения или понижения артериального давления;
- онкологических заболеваний;
- стрессов;
- у женщин – во время менструации или климакса.
Слабость и сонливость
Пациенты часто жалуются на то, что им хочется спасть, а сил на нормальную жизнедеятельность не хватает. Сочетание слабости и сонливости возможно по следующим причинам:
- недостаток кислорода. Городская атмосфера бедна кислородом. Постоянное пребывание в городе способствует развитию слабости и сонливости;
- понижение атмосферного давления и магнитные бури. Люди, которые чутко реагируют на изменения погоды, называются метеозависимыми. Если Вы метеозависимы, плохая погода может быть причиной Вашей слабости и сонливости;
- авитаминоз;
- плохое или неправильное питание;
- гормональные нарушения;
- злоупотребление алкоголем;
- синдром хронической усталости;
- вегето-сосудистая дистония;
- другие заболевания (в том числе инфекционные — на ранних стадиях, когда иные симптомы ещё не проявились).
Слабость: что делать?
Если слабость не сопровождается какими-либо тревожащими симптомами, Вы можете добиться улучшения самочувствия, соблюдая следующие рекомендации:
- обеспечьте себе нормальную продолжительность сна (6-8 часов в сутки);
- соблюдайте распорядок дня (ложитесь спать и вставайте в одно и то же время);
- постарайтесь не нервничать, избавьте себя от стресса;
- занимайтесь физкультурой, обеспечьте себя оптимальную физическую нагрузку;
- больше бывайте на свежем воздухе;
- оптимизируйте питание. Оно должно быть регулярным и сбалансированным. Исключите жирную пищу. Если у Вас лишний вес, постарайтесь от него избавиться;
- следите за тем, чтобы пить достаточно воды (не меньше 2 литров в день);
- бросьте курить и ограничьте употребление алкоголя.
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним

Когда при слабости надо обращаться к врачу?
Если слабость не проходит в течение нескольких дней или, тем более, держится более двух недель, обязательно надо обратиться к врачу.
Не стоит медлить с обращением к врачу и в случае, когда слабость сопровождается такими симптомами, как:
- одышка;
- кашель;
- жар, озноб, повышение температуры;
- расстройство желудка;
- резкое снижение веса;
- изменение настроения, апатия, депрессия.
К какому врачу обращаться по поводу слабости?
Если слабость является основной жалобой, то лучше всего прийти на консультацию к врачу общей практики (терапевту или семейному врачу).
Если на фоне слабости есть проблемы с желудком, можно обратиться к врачу-гастроэнтерологу.
Если слабость сопровождается болью или дискомфортом в области сердца, надо обращаться к врачу-кардиологу.
Будьте готовы к тому, что Вас для консультаций могут направить к врачам таких специальностей как гематолог, онколог, невролог, эндокринолог, психотерапевт.
Повышение температуры тела (Т.) – это защитная реакция организма на развивающийся патологический процесс или проникшую инфекцию. Высокая температура снижает активность вредоносных микроорганизмов, одновременно ускоряя обмен веществ, кровоток, способствуя производству антител.
Однако такое состояние увеличивает нагрузку сердечно-сосудистой, дыхательной и нервной систем, повышает вязкость крови, нарушая кровообращение и т. д.
Чаще всего повышение температуры тела (лихорадка) у взрослого человека сопровождается кашлем, насморком, головной болью, ломотой в костях и другими неприятными симптомами и сигнализирует о каком-то инфекционном заболевании, воспалительном процессе или другой патологии. По совокупности признаков недомогания врач может поставить диагноз и начать лечение. Но иногда температура повышается «сама по себе», и никаких других симптомов какое-то время не обнаруживается. В такой ситуации болезнь, если она есть, труднее распознать и вовремя принять меры.
Самой «правильной» мы привыкли считать Т. 36,6°С. На самом деле, диапазон нормы довольно широкий: от 36 до 37,2. Причем крайние цифры часто являются наследственной особенностью.
В зависимости от степени отклонения Т. от нормы рассматривают субфебрильную температуру (или повышенную Т. низкого уровня), 37,2-37,8°С (иногда диапазон немного расширяют до 37-38). Такая Т. не опасна, если она держится недолго, однако длительное повышение может быть показателем серьезного заболевания.
Т. от 38 до 40 градусов считается повышенной Т. среднего уровня, а более 40 градусов – высокого уровня. При Т. больше 42,2°С человек теряет сознание, это состояние опасно для жизни.

Когда повышение температуры не опасно?
В некоторых случаях кратковременный подъем температуры (гипертермия) не опасен:
· при переутомлении, стрессе, а также сильных эмоциональном подъеме,
· после занятий спортом или танцами, бани, сауны или употребления горячих напитков
· после излишнего пребывания на солнце,
· после прививки,
· при вегетососудистой дистонии,
· при гормональном всплеске в период овуляции у женщин,
· В вечернее время: к ночи градусник может показать на 0,5-1 градус больше нормы,
· В подростковом и юношеском возрасте, в период бурного роста, особенно у мальчиков и юношей и т. д.

Признаки температуры (когда нет градусника)
Повышение Т., особенно, если нет никаких дополнительных симптомов, не всегда можно заметить. Мы можем подумать, что просто устали, не выспались и т. д. Даже если под рукой нет градусника, можно попросить кого-то пощупать вам лоб и проверить, не горячий ли он.
Если вам кажется, что в помещении жарко или холодно, а окружающим вполне комфортно, это также может быть признаком повышения Т.
Насторожить должно внезапное покраснение щек, если нет аллергии или сильной жары, причина может быть именно в высокой Т. Еще один признак – изменение цвета мочи до ярко-оранжевого или коричневого. Также может увеличиться частота дыхания.
Если вы знаете свой пульс в норме, то посчитайте его при подозрении на подъем Т. Каждый градус увеличивает частоту пульса примерно на 10 ударов, то есть, если ваш обычный пульс до 80 ударов/мин, Т. 38 градусов поднимет частоту пульса до 100 ударов/мин.
Нужно ли сбивать высокую температуру
Считается, что пока градусник показывает ниже 38.5°С, сбивать температуру не нужно, это может помешать организму мобилизовать иммунную систему для борьбы с болезнью. Однако, если человек тяжело переносит повышенную Т., можно принять жаропонижающее средство, желательно, посоветовавшись с врачом.
Стоит учесть, что при Т., близкой к 39˚C, работа ЖКТ нарушается и лекарство не всасывается в желудок, особенно, если запить его холодной водой. В такой ситуации лучше использовать жаропонижающий препарат в виде суппозитория (свечки), он быстро попадет в кровь и эффективно снизит жар.
При любом повышении Т., даже если больной легко его переносит, повышается риск обезвоживания организма, поэтому необходимо обильное теплое питье.

Почему поднимается температура
За поддержание температуры тела человека в нужном диапазоне (терморегуляцию) отвечают главным образом вегетативная нервная система и гипоталамус, небольшой, но очень важный участок лобной доли головного мозга, а также другие зоны головного и спинного мозга.
Терморегуляция имеет две фазы: химическая (обменные процессы в организме) обеспечивает повышение температуры, физическая – понижение с помощью дыхания и потовыделения с поверхности кожи.
При нарушениях в работе гипоталамуса или функционировании вегетативной нервной системы терморегуляция может нарушаться.
Однако гораздо чаще Т. повышается по другим причинам:
· Вирусные (в т. ч. ОРВИ), бактериальные и грибковые заболевания, гнойные и инфекционные.
Если Т. в течение дня самопроизвольно колеблется, опускаясь до нормы, это может быть симптомом туберкулеза или развития абсцесса (нагноения). Когда высокая Т. держится несколько дней, плавно понижаясь, это возможно при инфекциях мочеполовой системы, а также некоторых дегенеративных заболеваниях ЦНС, малярии и др.
· Переломы, ушибы, растяжения, разрыв связок и кожные повреждения.
· Доброкачественные и злокачественные новообразования.
· Эндокринные заболевания, в том числе, тиреотоксикоз (гиперфункция щитовидной железы).
· Заболевания крови.
· Аутоиммунные заболевания: ревматоидный артрит, системная красная волчанка и др.
· Хронический пиелонефрит (если повышенная Т. в диапазоне 37-38°С держится свыше 14 дней, необходимо обратиться к врачу), пиелонефрит.
· Аппендицит.
· Глистные инвазии.
· Аллергические реакции.
· Инфекционный эндокардит – воспаление внутренней оболочки сердца, миокардит – воспаление сердечной мышцы.
· Менингококковая инфекция, очень опасное заболевание, первый симптом – резкий подъем Т. до 40°C.
· Прием некоторых лекарственных средств и лечебных процедур.
· Послеоперационная реабилитация.
· Синдром хронической усталости, неврозы, психические и неврологические расстройства и т. д.
В зависимости от диапазона повышения Т. врач может предположить, какой может быть причина этого и назначить необходимые исследования для установления точного диагноза.
Например, температура 37 без симптомов у взрослого или близкая к ней может быть вариантом нормы, но также сигнализировать об ослаблении иммунитета, у женщин о наступлении беременности, переутомление, депрессии, а также о наличии венерического заболевания.
Температура до 38 без симптомов у взрослого
Повышенная Т. от 37,5 до 38°C главным образом свидетельствует о следующих патологиях:
· Заболевания щитовидной железы.
· Туберкулез.
· Аллергия.
· Неврологические заболевания.
· Онкологические болезни.
· Пневмония (воспаление легких).
· Некоторые заболевания ЖКТ.
· Гепатит А.
· Иммунные расстройства, в том числе аутоиммунные болезни.
· Эндокардит, миокардит.
· Инфекции мочеполовой сферы.
· Вирусные инфекции, острые и хронические.
Температура выше 38°C
Если такое повышение Т. длится больше трех дней, это может служить симптомом:
· Ревматизма.
· Вегетососудистой дистонии.
· Воспаления легких.
При сохранении такой Т. долго (недели ли месяцы) велика вероятность развития злокачественного новообразования, лейкоза, тяжелых эндокринных патологий или диффузных изменений в печени или органах дыхания.
Температура выше 39°C
Это может служить симптомом ОРВИ, наличия новообразования, сильной аллергической реакции, менингококковой инфекции или тяжелых воспалительных процессов. Возможна реакция на тепловой удар, прививку, кишечные инфекции или отравление. Нужно обязательно вызвать врача.
Что делать при высокой температуре
Обычно резкий подъем температуры сопровождается ознобом, в это время нужно тепло одеться и укутаться. Когда Т. поднялась, больному становится жарко и нужно одеться в более легкую одежду. Помещение, где находится больной надо часто проветривать, чтобы в нем был свежий воздух.
Нужно больше пить, лучше всего морс из ягод, например, клюквы, чай с лимоном, компот, сок, но не концентрированный.
Жаропонижающие препараты нужно принимать в строгом соответствии с инструкцией, а лучше – по назначению врача.
Важно помнить, что повышение Т. – это один из симптомов какого-то нарушения в организме, и в первую очередь бороться надо не с температурой, а с причиной ее возникновения.
https://yandex.ru/health/turbo/articles?id=3990
https://www.ayzdorov.ru/lechenie_visokaya_temperatyra_vzroslie.php
https://www.fdoctor.ru/simptom/temperatura/
Консультация врача-кардиолога, к.м.н., первичная 6 240 руб.
Консультация врача-кардиолога, к.м.н., повторная 4 360 руб.
Консультация врача-кардиолога, д.м.н./профессора 9 990 руб.
Дуплексное сканирование брюшной аорты и ее висцеральных ветвей (УЗИ брюшной аорты и ее ветвей (триплексное сканирование аорты и ее ветвей) 4 400 руб.
Дуплексное сканирование нижней полой вены и вен портальной системы (УЗИ нижней полой вены и ее притоков (выполненное д.м.н., профессором) 6 600 руб.
Дуплексное сканирование нижней полой вены и вен портальной системы (УЗИ нижней полой вены и ее притоков) 4 400 руб.
Дуплексное сканирование артерий верхних конечностей (УЗИ артерий нижних конечностей (УЗТГ- измерение давления на одной в/к и лодыжечного давления на обеих н/к при ультразвуковой допплерографии; ТС – триплексное сканирование артерий н/к.) (выполненное д.м. 11 000 руб.
Консультация врача-гастроэнтеролога, к.м.н., первичная 6 240 руб.
Консультация врача-гастроэнтеролога, к.м.н., повторная 4 360 руб.
Прием (осмотр, консультация) врача-пульмонолога, д.м.н./профессора 17 010 руб.
Прием (осмотр, консультация) врача-пульмонолога, к.м.н., первичный 6 240 руб.
Консультация врача-ревматолога, д.м.н./профессора 9 990 руб.
Консилиумное экспертное решение (для пациентов, нуждающихся в проведении хирургического лечения сердца и сосудов) (в составе сердечно-сосудистого хирурга, эндоваскулярного хирурга, сосудистого хирурга, кардиолога, эндокринолога и пр.) 13 200 руб.
Запись и расшифровка ЭКГ с использованием 12-ти канального электрокардиографа 2 550 руб.
Холтеровское мониторирование сердечного ритма (Холтер) (Суточное мониторирование ЭКГ до 24 часов при непрерывной записи) 5 790 руб.
Холтеровское мониторирование сердечного ритма (Холтер) (48-часовое ЭКГ-мониторирование) 7 700 руб.
Холтеровское мониторирование сердечного ритма (Холтер) (24-часовое ЭКГ мониторирование + дыхание) 6 600 руб.
Холтеровское мониторирование сердечного ритма (Холтер) (48-часовое ЭКГ мониторирование + дыхание) 9 900 руб.
Холтеровское мониторирование сердечного ритма (Холтер) (72-часовое ЭКГ мониторирование + дыхание) 13 200 руб.
Холтеровское мониторирование сердечного ритма (Холтер) (120-часовое ЭКГ-мониторирование + дыхание) 17 600 руб.
Холтеровское мониторирование сердечного ритма (Холтер) (24-часовое ЭКГ-мониторирование (12 отведений) 8 800 руб.
Суточное мониторирование артериального давления (СМАД) (Суточное мониторирование АД до 24 часов при непрерывной записи) 5 430 руб.
Эхокардиография (ЭхоКГ/УЗИ сердца) 6 600 руб.
Эхокардиография с физической нагрузкой (Стресс-электрокардиография (Тредмил-тест с ЭКГ) 7 700 руб.
Эхокардиография с физической нагрузкой (Стресс-эхокардиография с тредмил-тестом и эхокардиографией по короткому протоколу) 11 000 руб.
Эхокардиография с физической нагрузкой (Стресс-эхокардиография с тредмил-тестом и эхокардиографией по расширенному протоколу) 16 500 руб.
Дуплексное сканирование вен или артерий (Ультразвуковая допплерография артерий или вен 2-х конечностей (выполненное д.м.н., профессором)) 8 470 руб.
Дуплексное сканирование вен или артерий (Ультразвуковая допплерография артерий или вен 2-х конечностей) 6 270 руб.
Дуплексное сканирование брюшной аорты и ее висцеральных ветвей (УЗИ брюшной аорты и ее ветвей (триплексное сканирование аорты и ее ветвей) (выполненное д.м.н., профессором) 6 600 руб.
Дуплексное сканирование артерий верхних конечностей (УЗИ артерий нижних конечностей (УЗТГ- измерение давления на одной в/к и лодыжечного давления на обеих н/к при ультразвуковой допплерографии; ТС – триплексное сканирование артерий н/к.) 7 700 руб.
Дуплексное сканирование брахиоцефальных артерий и вен (УЗТС брахиоцефальных артерий и вен (УЗДГ-измерение АД и ВД на обеих в/к, пробы с отведением в/к при УЗДГ; ТС Б/Ц артерий и вен шеи с функциональными пробами; ТКДГ артерий и вен с функциональными проба 11 000 руб.
Дуплексное сканирование брахиоцефальных артерий и вен (УЗТС брахиоцефальных артерий и вен (УЗДГ-измерение АД и ВД на обеих в/к, пробы с отведением в/к при УЗДГ; ТС Б/Ц артерий и вен шеи с функциональными пробами; ТКДГ артерий и вен с функциональными проба 8 800 руб.
Консультация врача-ревматолога, к.м.н., первичная 6 240 руб.
Консультация врача-ревматолога, к.м.н., повторная 4 360 руб.
Боли в суставах: расширенное обследование (АСЛ-О, С-реактивный белок,ревматоидный фактор,Остеокальцин,Дезоксипиридинолин (моча),Паратиреоидный гормон, АТ класса IgA, IgG к антигенам 18 220 руб.
Антитела к ревматоидному фактору (RF) IgM, качественное определение 2 300 руб.
Ревматоидный фактор, IgA (РФ IgA, Rheumatoid Factor, RF, IgA) 2 090 руб.
Дифференциальная диагностика СКВ и других ревматических заболеваний 4 440 руб.
Ревматоидный фактор (РФ, Rheumatoid factor, RF) 1 060 руб.
Ревматоидный фактор (Rheumatoid factor) 1 130 руб.
Исследование функции внешнего дыхания 4 530 руб.
Функция внешнего дыхания и газы крови 6 000 руб.
Исследование функции внешнего дыхания с бронхолитиком 7 550 руб.
Гастроскопия «во сне» 14 470 руб.
Гастроскопия + Колоноскопия «во сне» 24 150 руб.
Гастропанель (Пепсиноген-I, пепсиноген-II, гастрин-17 базальный, anti-Helicobacter pylori IgG) 10 890 руб.
«Ответственность пациента и врача за процесс лечения»
- Печать

С 2007 года по решению Европарламента 18 апреля ежегодно проходит день защиты прав пациента. Данный день возник из-за необходимости повысить степень осведомленности и информированности пациентов об их правах в процессе получения медицинской помощи. Знание пациентами своих прав увеличивает активность их участия в процессе лечения, делая их партнерами врача, что значительно увеличивает качество и бережность оказания медицинской помощи.
В действительности за процесс лечения пациент несет такую же ответственность (а иногда больше) как и врач. Именно он осознает потребность в получении медицинской помощи, он выбирает, обратиться ли к врачу или заняться самолечением, пациент делает выбор – соблюдать ли назначенное лечение или нет. Во многом ответственность за сохранение здоровья лежит на человеке, обратившимся за медицинской помощью, поэтому от степени его информированности в собственных правах, от его активности и заинтересованности в процессе лечения зависит и его результат.
Но всегда ли пациент и врач имеют равную активность? Рассмотрим две основные существующие модели отношений врача и пациента в зависимости от степени распределения ответственности между ними.
Первая модель взаимоотношений врача и пациента – «Директивный врач» и «Подчиняющийся пациент». В этой модели главным участником, обладающим достаточными научными знаниями для оказания качественной медицинской помощи, определенно, является врач. Такая модель популярна, потому что врачу испокон веков приписывается главенствующая позиция. В древности она достигала степени поклонения высшей силе. Такая позиция очень удобна и, действительно, может повышать эффективность работы врача и пациента в том случае, когда компетентный врач точно уверен в назначенном плане лечения. Она сокращает время на получение медицинской услуги за счет безоговорочного выполнения всех предписаний. Минусы данного типа взаимодействия в том, что у пациента формируется пассивная позиция.
При таком распределении ролей вся ответственность за результат лежит на специалисте. Пациент в этом случае – пассивный объект получения медицинской помощи, не включающийся в процесс, а лишь получающий услугу. Опасность для пациента здесь заключается в том, что степень ориентированности в проблеме у него низкая, что не дает ему возможность анализировать информацию о лечении, принимать собственное решение и делать выбор исходя из анализа своего состояния и собственных потребностей. Таким образом пациент с пассивной позицией в лечении не осознает необходимости личных действий по повышению качества жизни и здоровья, всецело полагаясь на врача. Это может приводить к снижению эффективности лечения, так как врач не получает обратную связь от пациента, на которую должен ориентироваться.
Вторая модель взаимодействия врача и пациента – «Равноправные партнеры». При такой модели ответственность за процесс лечения распределяется между врачом и пациентом поровну. Оба находятся в активной позиции и несут ответственность за собственные решения и выбор. Врач ориентирует пациента в ситуации: информирует о состоянии и его причинах, оповещает о возможных исходах и способах лечения, предлагает набор существующих альтернатив. Пациент несет ответственность за выбор одного из предложенных врачом варианта лечения, за проявление активного интереса о состоянии своего здоровья и особенностях заболевания, за соблюдение правил выбранного лечения.
В данной модели пациент такой же активный участник процесса, он знает, на что он имеет право при получении медицинских услуг, знает зону своей ответственности за результат лечения. В данном типе взаимоотношений трудностью является то, что врачу потребуется уделить больше времени на процесс общения с пациентом о его состоянии, особенностях и механизмах протекания болезни, существующих методах лечения и т.п. Плюсы данной модели заключаются в гуманном и уважительном отношении к пациенту как к свободной, активной и ответственной личности, имеющей право на получение и выбор медицинской услуги и влияющей на ее результат.
Ведь именно от пациента зависит, будет ли он в конечном итоге соблюдать все предписания, назначенные врачом.
В современном мире, полном различной многоуровневой и противоречивой информации, очень сложно оставаться пассивным наблюдателем. Активный подход к собственной жизни и здоровью означает принятие ответственности за себя и свою жизнь в противовес поиску причин происходящих с нами событий в окружающих людях и обстоятельствах.
Активный выбор повышает степень удовлетворенности жизнью, так как он исходит из ценностей личности, ее потребностей и интересов. Здоровье каждого – это его заслуга, а активная позиция пациента по отношению к своему заболеванию – это залог успешного лечения.
Материал подготовлен медицинским психологом Анастасией Леденцовой
ОРЗ — самое распространенное заболевание в России: дети пропускают детский сад и занятия в школе в 80% случаев именно из-за заболеваемости респираторной инфекцией. Взрослые болеют ОРВИ хотя бы дважды в год.
В основном болезнь, называемая в быту простудой, протекает легко. Но в ряде случаев ее следствием становятся тяжелые осложнения, а некоторые больные даже погибают. Поэтому важно знать симптомы вирусных инфекций и особенности их лечения.
Что такое ОРВИ?
ОРВИ (ОРЗ) – это огромная группа заболеваний, вызываемых ДНК и РНК-содержащими вирусами. Возбудители поражают дыхательную систему и передаются воздушно-капельным путем. Заболевание всегда возникает резко и протекает с ярко выраженными симптомами насморка.
Респираторные вирусные инфекции — серьезная проблема здравоохранения и экономики во всем мире. Высокая инфекционность этой группы вирусов напрямую обусловлена легкостью передачи, особенно в больших группах людей. Поэтому во время вспышек ОРВИ, включая грипп, врачи рекомендуют применять принципы активной профилактики (защитная вакцинация), а в период нарастания заболеваемости еще и пассивной профилактики (изоляция инфицированных, гигиена).
Статистика по ОРВИ
Симптомы респираторной инфекции — одна из наиболее распространенных причин посещения терапевтов. По статистике, взрослый человек имеет в среднем 4 эпизода ОРЗ в год, и до 8 у детей. Также стоит подчеркнуть сезонность этих заболеваний, с пиком в период с осени до весны (в месяцах ноябрь – апрель). При этом можно последовательно переболеть разными вирусными инфекциями или одновременно несколькими, включая сочетание вирусной и бактериальной.
Респираторные инфекции — основная причина невыхода в детсад, школу и на работу. Это связано со значительными экономическими потерями, к которым следует добавить значительные затраты на медицинские услуги.
По данным ВОЗ, респираторные вирусы — причина подавляющего большинства случаев острого воспаления верхних дыхательных путей (60-90% случаев в разных регионах), независимо от возраста пациента. Их высокая заразность обусловлена непосредственно легкостью передачи, особенно в учебных заведениях, автотранспорте, медицинских учреждениях, торговых центрах.
Заражение и возбудители ОРВИ
Дыхательная система подвергается постоянному воздействию факторов окружающей среды, являясь основным шлюзом для проникновения патогенных возбудителей в организм. Быстрый и эффективный клеточный и гуморальный ответ, индуцированный в легких здорового человека после контакта с микроорганизмами, значительно снижает риск проникновения микробов на эпителий.
Основные причины развития вирусных респираторных инфекций — около двухсот nbgjd различных вирусов:
- вирусы, вызывающие грипп, парагрипп, птичий и свиной грипп;
- аденовирус, коронавирус;
- риновирус, пикорнавирус;
- бокавирус и др.
Источник заражения — больной в инкубационном и продромальном (первичные симптомы) периодах, когда концентрация вирусов в биологических секретах максимальна. Путь передачи инфекции воздушно-капельный: инфекция распространяется с мелкими частицами слизи и слюны при чихании, кашле, разговорах, крике.
Заразиться можно через посуду и предметы домашнего обихода, грязные руки, пищу, загрязненную вирусами. Восприимчивость к вирусной инфекции различна – особенно податливы люди с низким иммунитетом.
Способствуют развитию болезни факторы, снижающие иммунитет:
- стресс;
- плохое питание;
- переохлаждение;
- наличие хронических заболеваний;
- неблагоприятная экология.
Особенности распространения респираторных вирусов
Термин «респираторные вирусы» используется для описания группы, включающей порядка 200 типов вирусов, отличающихся особым тропизмом к дыхательной системе.
Таблица 1. Распространенные вирусы, вызывающие ОРВИ
| Группа вирусов | Статистика, % случаев инфекции |
| Риновирусы (hRV) | 30-50 |
| Коронавирусы (hCoV) | 10-15 |
| Вирусы гриппа (FluAV и FluBV) | 5-15 |
| Респираторно-синцитиальный вирус (hRSV) | 5-10 |
| Метапневмовирусы (hMPV), бокавирус (hBOV) | 6% |
| Аденовирусы (hAdV), энтеровирусы и вирусы парагриппа (hPIV) | до 5 |
Респираторные вирусы эффективно распространяются при прямом и непрямом контакте. Прямое воздействие вирусных частиц происходит в основном:
- Через воздействие многомолекулярного аэрозоля, выделяемого инфицированным при кашле и чихании.
- Через контакт с биологическими выделениями, содержащими вирусные частицы при прикосновении, контакте с загрязненными предметами или поверхностями.
- Косвенный контакт также происходит через воздух, где находится мелкомолекулярный аэрозоль.
Таким образом, капельный путь — основной путь распространения вирусов в окружающей среде, хотя доминирующие механизмы передачи респираторных вирусов чрезвычайно разнообразны. Например, вирусы гриппа распространяются в основном низкомолекулярными аэрозолями. При этом период инфекционности пациента с инфекцией дыхательных путей начинается еще до появления первых клинических симптомов.
Симптомы и признаки ОРВИ
Во многих случаях вирусные инфекции протекают в легкой форме и не представляют угрозы для здоровья, если они распознаются достаточно быстро и применяется соответствующее лечение.
Клиническая картина инфекции дыхательных путей совершенно неспецифична, характеризуется множеством необычных симптомов, таких как боль и головокружение, катаральная болезнь носоглотки, лихорадочные состояния различной степени тяжести, кашель, иногда костно-мышечные боли и слабость. Однако в результате заражения такими вирусами, как RS2, вирус парагриппа или гриппа, повреждения эпителия, выстилающего дыхательные пути, возникают нарушения мукоцилиарного транспорта (механизм, обеспечивающий санацию дыхательных путей) и индукции воспалительного процесса, что в свою очередь способствует развитию осложнений в виде вторичной бактериальной инфекции.
Также важно знать, что респираторные вирусы дают схожие признаки простуды, но у каждого возбудителя разная длительность инкубации, область повреждения и общий комплекс симптомов. Также симптомы ОРЗ могут быть предвестниками смертельно опасных ВИЧ и гепатитов С и В, поэтому при появлении признаков вирусного заражения нужно обращаться к врачу.
К первым признакам острой респираторной вирусной инфекции у взрослых и детей относятся:
- лихорадка;
- боль в горле;
- насморк;
- головная боль;
- чихание;
- слабость, недомогание;
- бронхит, трахеит.
Симптомы острой респираторной вирусной инфекции у взрослых
ОРВИ протекают поэтапно. Инкубационный период с момента заражения до проявления первых симптомов колеблется от нескольких часов до 3-7 дней.
В период клинических проявлений все ОРВИ имеют сходные признаки разной степени выраженности:
- заложенность носа, насморк, водянистые выделения из носа, чихание, зуд в носу;
- боль и дискомфорт в горле, боль при глотании, покраснение в горле;
- кашель сухой или влажный;
- лихорадка от умеренной (37,5-38) до тяжелой (38,5-40);
- общее недомогание, отсутствие аппетита, головные боли, сонливость;
- покраснение глаз, жжение, слезотечение;
- расстройства пищеварения с диареей;
- иногда увеличение и легкая болезненность подчелюстных и шейных лимфатических узлов.
Симптомы острой респираторной вирусной инфекции у взрослых зависят от конкретного типа вируса и могут варьироваться от незначительной простуды и кашля до тяжелой лихорадки и токсических симптомов отравления. В среднем симптомы сохраняются от 2-3 до семи и более дней, лихорадка держится 2-3 дня.
Например, картина может развиваться так:
- Жжет и першит горло, через сутки все горло буквально «дерет».
- Постепенно отекают слизистые верхних дыхательных путей: больной чихает, жалуется на першение в горле и заложенный нос.
- Поражается слизистая глаз, поэтому текут слезы и развивается светобоязнь.
- Отечность распространяется в гортань и трахею. Начинается сухой (без мокроты) болезненный кашель, голос хрипнет.
Основной признак ОРВИ — высокая заразность для окружающих, сроки которой зависят от типа вируса. В среднем максимальная инфекционность приходится на последние дни инкубационного периода и первые 2-3 дня клинических проявлений. Постепенно количество вирусов уменьшается, и больной становится не опасным в плане распространения инфекции.
Симптомы острой респираторной вирусной инфекции у детей
У маленьких детей частый симптом ОРВИ — расстройство стула – диарея. Малыши часто жалуются на боли в животе на первой стадии заболевания, затем на диарею и затем внезапно повышается температура. На теле ребенка может появиться сыпь. Кашель и насморк часто возникают позже – иногда даже через день.
Нужно внимательно следить за состоянием малыша, отслеживая появление новых симптомов.
Сколько дней держатся симптомы ОРВИ?
Длительность симптомов зависит от вида возбудителя и иммунитета больного, но можно выделить их среднюю продолжительность.
- Воспаление в горле и чихание появляются на ранних стадиях заболевания. И обычно проходят через 3-6 дней.
- Повышенная температура (легкая лихорадка) и мышечные боли — обычно первичные симптомы ОРВИ. Температура держится около недели.
- Заложенность носа и другие общие симптомы обычно сохраняются в течение первой недели у трети всех больных и проходят через 7-10 дней.
Отличительная особенность ОРВИ: обычно первые несколько дней носовые пазухи не забиты. В носу выделяется обильная водянистая слизь, которая постепенно густеет и приобретает зеленый или желтый цвет. В большинстве случаев насморк проходит через 5-7 Дней.
Кашель возникает в большинстве случаев ОРВИ. Мокрота имеет цвет от прозрачной до желто-зеленой. Кашель обычно проходит через 2-3 недели, но может сохраняться в течение 4 недель.
Симптомы гриппа
Вирус гриппа не зря выделяется большинством специалистов. Его отличия от обычных простуд: молниеносное развитие, повышенная тяжесть заболевания, необходимость комплексного лечения, повышенная смертность.
Грипп возникает неожиданно и в считанные часы полностью охватывает организм больного. Характерные симптомы гриппа:
- резкое повышение температуры (возможно повышение до 40,5);
- повышенная чувствительность к свету;
- боли во всем теле, головные и мышечные боли.
Наиболее активная фаза гриппа наступает на 3-5 день заболевания. Окончательное выздоровление возможно на 8-10 день.
Гриппозная инфекция поражает сосуды, поэтому у больных возможны десневые и носовые кровотечения.
После гриппа можно подхватить другое заболевание в течение 3-х недель, осложнения часто опасны и могут закончиться летальным исходом.
Диагностика при ОРВИ
Врач, уточняя диагноз ОРЗ, основывается на клинических проявлениях. Для исключения других патологий больному предлагаются сдать общие анализы — крови и мочи. При тяжелой инфекции возможно повышение лейкоцитов, но аналогичная картина будет и при наличии любого воспаления.
Дополнительное обследование требуется при следующих обстоятельствах:
- наличие симптомов осложнений или присоединения бактериальной инфекции;
- наличие хронических заболеваний дыхательных путей и ССС;
- ухудшение состояния;
- во время эпидемий гриппа и других вирусных инфекций.
Для определения типа возбудителя делают анализ методом ПЦР. Исследуются кровь, моча, слизь из носа и горла.
Как лечить ОРВИ?
Лечение ОРВИ у взрослых со стандартным течением заболевания обычно проводится в домашних условиях.
Задачи лечения:
- облегчение симптомов;
- предотвращение осложнений;
- сокращение сроков болезни до минимума;
- предотвращение рецидива и остаточных явлений.
Обязательные меры:
- постельный режим;
- обильное питье;
- прием препаратов для борьбы с симптомами заболевания;
- легкая, но полезная и богатая питательными веществами пища;
- согревающие процедуры и ингаляции;
- прием витаминов.
Температуру можно понижать только если она поднялась выше 38 градусов. Очень высокая температура угрожает мозгу и сердцу.
Антибиотики при ОРВИ не используются, так как они показаны при острых респираторных инфекциях бактериального происхождения, например, при ангине, а ОРВИ вызывается вирусами. Вирусы подавляются антивирусными средствами. Антибиотики применяют только в случае бактериальных осложнений. Бесконтрольное применение антибиотиков опасно для здоровья и приводит к появлению устойчивых к ним форм бактерий.
Лекарства применяемые при ОРВИ
Врач может выписать:
- Противовирусные препараты: Ремантадин (с 7 лет), Амантадин, Осельтамивир, Амизон, Арбидол (с 2 лет).
- НПВС: Парацетамол, Ибупрофен, Диклофенак. Эти препараты обладают противовоспалительным действием, снижают температуру, уменьшают боль. Эти действующие вещества входят в состав комплексных препаратов: Колдрекс, Тера-Грипп и др. Не следует снижать температуру ниже 38°С, именно при такой температуре активизируются защитные силы от инфекции. Исключение составляют случаи ОРВИ у больных, склонных к судорогам, и у малышей.
- Лекарства от кашля. Основная цель лечения кашля при ОРВИ – разжижение мокроты. Этому способствует нормализация питьевого режима. Можно использовать отхаркивающие средства: Мукалтин, АКТС, Бронхолитин и др.
- Витамин С. Ускоряет выздоровление от ОРВИ и облегчает состояние.
- Препараты, улучшающие дыхание носа. Сосудосуживающие капли: Фенилэфрин, Оксиметазон, Ксилометазолин, Нафазолин, Тетризолин и др. Препараты, содержащие эфирные масла: Пиносол, Каметон, Эвказолин.
- Иммуномодуляторы. Повышают иммунитет и оказывают противовоспалительное действие, сокращая период ОРЗ.
- Полоскание растворами. При болях и воспалении в горле применяется Фурацилин (1:5000) или травяные настои календулы, ромашки и др.
От аденовирусной инфекции 4, 7 типа есть вакцина. При вспышке ОРВИ, вызванной респираторно-синцитиальной инфекцией, проводят профилактику моноклональным антителом паливизумабом.
Когда нужно обратиться к врачу при ОРВИ
Обязательно обратитесь к врачу, при следующих симптомах:
- температура выше 38,5 С;
- сильная головная боль;
- слезотечение при свете;
- боль в груди;
- одышка;
- шумное, частое или затрудненное дыхание;
- сыпь, пятна на коже;
- бледность кожи;
- рвота;
- необычная сонливость;
- постоянный кашель;
- мышечная боль.
Осложнения ОРВИ
В большинстве случаев грипп является самоограничивающимся. Угроза для больного — постгриппозные осложнения, возникающие в 6% случаев. В группах риска, включающих людей с нарушенной, как правило, вторичной, приспособленностью иммунной системы, больных с хроническими заболеваниями органов дыхания, кровообращения и почек, пациентов в возрасте до 5 и старше 65 лет – этот показатель еще выше.
Осложнения после гриппа:
- В основном легочные: пневмония, бронхит, отит;
- Реже кардиологические: миокардит, эндокардит, перикардит;
- Неврологические: миелит, энцефалит, менингит;
- Приводящие к обострению хронических заболеваний. Например, бронхиальной астмы, хронической обструктивной болезни легких, недостаточности кровообращения, обострению симптомов болезни Паркинсона, ухудшению гликемического контроля при сахарном диабете.
У пациентов из групп риска грипп чаще всего приводит к опасным для жизни осложнениям: пневмонии, реже миокардиту, энцефалиту и менингиту. Почти 90% смертей от гриппа и его осложнений приходится на людей старше 60 лет.
По данным ВОЗ, ежегодно в мире страдают от гриппа 330-1,575 млрд человек, до 1 млн из них умирают от осложнений.
Профилактика острых респираторных инфекций
Действительно эффективных мер по специфической профилактике ОРВИ пока не существует. Рекомендуется строгое соблюдение санитарно-гигиенического режима в зоне вспышки, включающего:
- регулярную влажную уборку и проветривание помещений;
- тщательное мытье посуды и средств личной гигиены;
- ношение ватно-марлевых повязок;
- частое мытье рук и т.д.
Чтобы повысить устойчивость детей к вирусу, их нужно закаливать. Возможен прием иммуномодуляторов. Также эффективный метод профилактики — вакцинация против гриппа.
Во время эпидемии необходимо избегать мест скопления людей, чаще гулять на свежем воздухе, принимать поливитаминные комплексы или препараты аскорбиновой кислоты. Рекомендуется в домашних условиях есть лук и чеснок каждый день.
5 ошибок, которые часто совершаются больными во время острой вирусной инфекции
ОРВИ можно заразиться несколько раз в год. Обычно болезнь проходит легко, но если запустить процесс, может привести к значительным осложнениям. Наиболее распространенные ошибки, приводящие к тяжелым осложнениям.
Ошибка 1. Снижение температуры без необходимости
Повышение температуры — защитная реакция организма на заболевание, когда необходимо активизировать иммунную систему и вырабатывать антитела. Поэтому, если температура поднялась до 38,5 во время вирусной инфекции, сбивать ее не нужно. Жаропонижающие средства принимают только, если температура выросла выше.
Ошибка 2. Прием антибиотиков
Нередко больные с ОРЗ начинают лечение с приема антибиотиков. Это серьезная ошибка, ведь если заболевание вызвано вирусами, антибиотики бесполезны и даже вредны. Они не убивают вирус, а уничтожают полезные бактерии, населяющие организм. Решение о назначении антибиотиков врач принимает только при присоединении бактериальной инфекции.
Ошибка 3. Отказ от лечения
Мнение, что простуда в любом случае длится 7 дней, даже если ее лечить, ошибочно. Нужно помочь организму справиться с вирусом, и для этого необязательно пить таблетки. Существует несколько простых рекомендаций, которые помогут в борьбе с инфекцией: постельный режим, обильное теплое питье. Жаропонижающие препараты с ибупрофеном принимают, если температура поднялась выше 38,5о С.
Ошибка 4. Самолечение
После появления симптомов острой вирусной инфекции, нужно обратиться к врачу сразу, так как определить, насколько опасна инфекция, может только специалист. Помимо респираторных инфекций, можно заболеть гриппом, дающим тяжелые осложнения. Если через 5 дней лечения вы не чувствуете себя лучше, нужно срочно обратиться за помощью к врачу ещё раз.
Ошибка 5. Отказ от больничного
Это самая распространенная ошибка. Больному нужен покой, постельный режим и другие условия для быстрого выздоровления. Кроме того, вирусная инфекция заразна, и если человек выходит на работу даже с легким насморком, это подвергает риску заражения окружающих. У людей со слабым иммунитетом эта же инфекция может быть гораздо более серьезной, и даже смертельной.
Источники
- Хейккинен Т., Ярвинен А. Простуда, 2003;
- Thompson M. G. Shay D.K., Zhou H., Bridges C.B., Cheng PY, E Burns E., Bresee J.S., Cox N.J. Оценки смертности, связанной с сезонным гриппом, 2010;
- Сальгадо К.Д., Фарр Б.Д., Холл К.К., Хейден ФГ. Грипп в условиях неотложной госпитализации, 2002;
- Вайнгартен С., Ридингер М., Болтон Л.Б., Майлз., Барьеры для принятия вакцины против гриппа, 1989;
- Монто А.С. Исследования общества и семьи: острые респираторные заболевания и инфекции, 1994.

Недомогание — это неприятное ощущение слабости, беспричинной усталости, потери интереса к привычным занятиям. Состояние часто сопровождается умеренными мышечными, суставными и головными болями, периодическими головокружениями, иногда лихорадкой. Симптом характерен для большинства заболеваний, развитие недомогания может быть связано с нарушением режима дня и питания. Для выяснения причин расстройства проводится комплекс лабораторных анализов, УЗИ и другие визуализирующие методы, неврологический осмотр. Для устранения проявлений применяются комбинации немедикаментозных методов и лекарственных средств различных фармацевтических групп.
Общая характеристика
Состояние характеризуется множественными неспецифическими жалобами на сильную слабость и сонливость, быструю утомляемость, снижение работоспособности. Возникают признаки физического недомогания — неприятные ощущения в мышцах и суставах, гудение и усталость в ногах. Сонливость бывает настолько выражена, что глаза «закрываются сами». Дискомфортные ощущения зачастую отмечаются уже утром: после пробуждения вместо привычной бодрости и энергичности человек ощущает упадок сил, тяжесть в голове, нежелание вставать с кровати.
Помимо общей слабости, при недомогании изменяется нервно-психический статус, появляется неконтролируемая раздражительность, нервозность. Состояние обычно не улучшается после отдыха. При сильно выраженной симптоматике пациенты практически не встают с кровати, длительное время находятся в состоянии дремоты. Недомогание сопровождается и другими симптомами: головными болями, ломотой в теле, бледностью кожных покровов. Беспричинное развитие подобных признаков часто служит первым сигналом заболевания, поэтому важно вовремя обратиться за медицинской помощью.
Причины недомогания
Причины вялости
Периодически отсутствие энергии, бодрости и другие признаки недомогания возникают у абсолютно здоровых людей. Они вызваны чрезмерными эмоциональными или физическими нагрузками, хроническим недосыпом. В норме дискомфорт исчезает после периода отдыха. Выделяют патологические причины вялости:
- Неправильное питание: недостаток витаминов и белков, злоупотребление жирной или тяжелой пищей, употребление более 3-х чашек кофе в день.
- Поражение щитовидной железы: гипотиреоз, аутоиммунный тиреоидит, аденома щитовидной железы.
- Резидуальные проявления неврологических болезней: черепно-мозговых травм, менингитов и энцефалитов, нейроинфекций.
- Период реконвалесценции: после тяжелых соматических заболеваний, острых бактериальных и вирусных инфекций.
- Причины у женщин: беременность, предменструальный период, климакс.
- Аллергические заболевания: бронхиальная астма, сенная лихорадка, атопический дерматит.
- Аутоиммунная патология: ревматизм, склеродермия, дерматомиозит, васкулиты.
- Вегето-сосудистая дистония.
- Психогенные нарушения: депрессивные состояния, гипотимическая фаза биполярного расстройства, неврозы.
- Заболевания почек: гломерулонефриты, начальная стадия хронической почечной недостаточности, атеросклероз почечных сосудов.
Причины слабости
Состояние проявляется упадком сил, снижением трудоспособности и быстрым истощением организма при умственной или физической работе. При этом отсутствуют какие-либо специфические признаки (болевые ощущения, типичные респираторные или диспепсические явления), однако человек чувствует себя больным. Распространенными причинами общего недомогания и слабости являются:
- Нарушения режима труда и отдыха: малое количество сна, работа по ночам или без выходных, хроническая гиподинамия.
- Дефицитные состояния: железодефицитная и В12-дефицитная анемия, авитаминозы.
- Обезвоживание организма: при недостаточном поступлении жидкости, генерализованном гипергидрозе.
- Патология системы кровообращения: гипотензия, ишемическая болезнь сердца, миокардиты и эндокардиты.
- Заболевания печени: хронические гепатиты, инфильтративные процессы (жировая дистрофия, амилоидоз), цирроз.
- Неврологические нарушения: плекситы, невриты, радикулиты и радикулопатии.
- Онкологические болезни.
- Осложнения фармакотерапии: прием антигистаминных препаратов, гипотензивных средств (бета-адреноблокаторов), нейролептиков и транквилизаторов.
- Редкие причины: синдром Гийена-Барре, миастения, фибромиалгия.

Причины разбитости
Комплекс неспецифических проявлений в виде отсутствия энергии, невозможности сконцентрироваться на выполняемом задании, чувства усталости в ногах и руках наблюдается в продромальном периоде многих заболеваний. У здоровых людей расстройство свидетельствует о нехватке сна. Недомогание и тягостное чувство разбитости вызывают:
- Внешние факторы: перелеты со сменой часовых поясов, резкие изменения погоды, короткий световой день.
- Хронические стрессы.
- Интоксикация организма: употребление спиртного и наркотиков, воздействие паров ядовитых веществ.
- Вирусные заболевания: респираторные процессы (грипп, мононуклеоз, риновирусная инфекция), кишечные инфекции (ротавирус, энтеровирус), опоясывающий герпес.
- Бактериальные болезни: ангины и хронические тонзиллиты, гайморит, воспаление легких.
- Глистные инвазии: эхинококкоз, аскаридоз, лямблиоз и др.
- Хронические инфекционные процессы: туберкулез, ВИЧ-инфекция.
- Воспаления мочеполовой системы: хронический пиелонефрит и гломерулонефрит, цистит, уретрит.
- Эндокринные патологии: сахарный диабет, гипотиреоз, недостаточность коры надпочечников.
- Синдром хронической усталости.
- Редкие причины: геморрагические лихорадки, малярия.
Диагностика
Поскольку недомогание и общая слабость встречаются при заболеваниях различных органов и систем, первичным обследованием пациентов занимается врач-терапевт, который при наличии показаний дает направление к узкопрофильным специалистам. Диагностический план включает основные лабораторные анализы, базовые инструментальные методики, позволяющие выявить причины дискомфортных ощущений. Наибольшую информативность имеют:
- Анализы крови. Являются стандартными методами, которые сигнализируют о возможном воспалительном процессе, анемии, нарушении системы свертываемости крови. У больных старшего возраста оценивают липидный профиль. Обязательно делают анализ на глюкозу натощак, для определения гормонального профиля измеряют количество тироксина, кортикостероидов, у женщин — эстрогена и прогестерона.
- Бактериологический метод. Симптомы общего недомогания характерны для многих инфекционных болезней, выявляемых при бакпосеве крови, мокроты или других биологических жидкостей на селективные питательные среды. При бактериальных инфекциях эффективен микроскопический метод. Для уточнения причины заболевания используют серологические реакции.
- Сонография. Ультразвуковое исследование применяется в диагностике в качестве неинвазивного скринингового метода, не требующего специальной подготовки. В зависимости от локализации жалоб, которые сопровождают недомогание и слабость, проводится УЗИ органов брюшной полости, эндокринных желез. Женщинам иногда назначают трансвагинальное ультразвуковое исследование.
- Рентгенография. При сочетании недомогания и симптомов со стороны дыхательной системы выполняют рентегнографию грудной клетки для исключения хронических бронхитов, туберкулезных очагов или патологии средостения. Для диагностики поражения других систем применяют чувствительные специальные методы: экскреторную урографию для оценки состояния почек, ирригоскопию для изучения анатомических особенностей кишечника.
- ЛОР-осмотр. Рекомендовано стандартное обследование ротовой полости и дыхательных путей: риноскопия, фарингоскопия, непрямая ларингоскопия. Врач берет мазки из носа и зева для бактериологического анализа. Для исключения отогенной причины недомогания, слабости, вялости показана отоскопия. При необходимости делают рентгенографию придаточных пазух.
- Неврологическое обследование. Исследование сухожильных и кожных рефлексов, проверка координации движений, сохранности когнитивных функций позволяют исключить патологию центральной нервной системы. Состояние вегетативной регуляции оценивается при помощи пробы на дермографизм, ортостатической пробы, феномена Данини-Ашнера. Ряд пациентов нуждается в психиатрическом освидетельствовании.

При недомогании необходимо обратиться к врачу-терапевту
Лечение
Помощь до постановки диагноза
Слабость и другие проявления недомогания, обусловленные естественными причинами, не требуют специфического лечения. Пациентам рекомендуется нормализовать свой режим дня, спать не меньше 7-8 часов в сутки, утром желательно сделать небольшую разминку. Важны пищевые привычки: в рационе должно быть достаточное количество свежих овощей и фруктов, мясных и рыбных блюд, которые обеспечивают организм витаминами. Если симптомы наблюдаются постоянно или сопровождаются сильными головными болями, повышением температуры тела, необходима консультация специалиста.
Консервативная терапия
Подбор медикаментозных средств для лечения недомогания осуществляется врачом после выявления причины развития болезненного состояния. Врачебная тактика зависит от возраста человека, обнаружения различных факторов риска, сопутствующей патологии. Чаще всего в терапевтическую схему включают следующие лекарственные препараты:
- Метаболические средства. Улучшают трофику тканей организма, ускоряют реакции обмена веществ, стимулируют процессы клеточного дыхания. Применяются в периоде реконвалесценции для устранения недомогания и других остаточных проявлений заболевания.
- НПВС. Используются при большой группе болезней: вирусных и бактериальных инфекциях, коллагенозах, невралгиях. Средства эффективно снимают болевые ощущения, ликвидируют местные признаки воспалительного процесса и нормализуют температуру тела.
- Антибиотики. Назначаются для этиотропного лечения недомогания, вызванного гнойными процессами. Препараты принимают не менее 7 дней. Подбор антибиотика осуществляется эмпирически, при массивных инфекционных процессах комбинируют 2-3 средства.
- Гормоны. Инъекционные инсулины показаны при сахарном диабете 1 типа, а также при декомпенсированном течении СД 2 типа. Глюкокортикоиды рекомендованы при тяжелых воспалительных и аутоиммунных заболеваниях, васкулитах, хроническом поражении почек.
- Гепатопротекторы. Недомогание является симптомом некоторых заболеваний печени, которые лечат комплексами эссенциальных аминокислот, растительными препаратами. При нарушении желчеотделения проводится курсовой прием холеретиков, холекинетиков, спазмолитиков.
Физиотерапия
Немедикаментозные методы используют для местного влияния на пораженную область. При хронических заболеваниях дыхательной системы показаны электромагнитные и лазерные воздействия, электрофорез с десенсибилизирующими препаратами, ингаляции. При суставных патологиях эффективны компрессы с кортикостероидами, противовоспалительными препаратами и димексидом. Если слабость и недомогание возникают при отсутствии органической патологии, применяют методы групповой и индивидуальной психотерапии.

