В данной инструкции изложены основные функции сайта, и как ими пользоваться
Здравствуйте,
Вы находитесь на странице инструкции сайта Тестсмарт.
Прочитав инструкцию, Вы узнаете функции каждой кнопки.
Мы начнем сверху, продвигаясь вниз, слева направо.
Обращаем Ваше внимание, что в мобильной версии все кнопки располагаются, исключительно сверху вниз.
Итак, первый значок, находящийся в самом верхнем левом углу, логотип сайта. Нажимая на него, не зависимо от страницы, попадете на главную страницу.
«Главная» — отправит вас на первую страницу.
 «Разделы сайта» — выпадет список разделов, нажав на один из них, попадете в раздел интересующий Вас.
«Разделы сайта» — выпадет список разделов, нажав на один из них, попадете в раздел интересующий Вас.
 На странице билетов добавляется кнопка «Билеты», нажимая — разворачивается список билетов, где выбираете интересующий вас билет.
На странице билетов добавляется кнопка «Билеты», нажимая — разворачивается список билетов, где выбираете интересующий вас билет.
 «Полезные ссылки» — нажав, выйдет список наших сайтов, на которых Вы можете получить дополнительную информацию.
«Полезные ссылки» — нажав, выйдет список наших сайтов, на которых Вы можете получить дополнительную информацию.
В правом углу, в той же оранжевой полосе, находятся белые кнопки с символическими значками.
- Первая кнопка выводит форму входа в систему для зарегистрированных пользователей.
- Вторая кнопка выводит форму обратной связи через нее, Вы можете написать об ошибке или просто связаться с администрацией сайта.
- Третья кнопка выводит инструкцию, которую Вы читаете.

- Последняя кнопка с изображением книги ( доступна только на билетах) выводит список литературы необходимой для подготовки.
Опускаемся ниже, в серой полосе расположились кнопки социальных сетей, если Вам понравился наш сайт нажимайте, чтобы другие могли так же подготовиться к экзаменам.
Следующая функция «Поиск по сайту» — для поиска нужной информации, билетов, вопросов. Используя ее, сайт выдаст вам все известные варианты.

 Последняя кнопка расположенная справа, это селектор нажав на который вы выбираете, сколько вопросов на странице вам нужно , либо по одному вопросу на странице, или все вопросы билета выходят на одну страницу.
Последняя кнопка расположенная справа, это селектор нажав на который вы выбираете, сколько вопросов на странице вам нужно , либо по одному вопросу на странице, или все вопросы билета выходят на одну страницу.
 На главной странице и страницах категорий, в середине, расположен список разделов. По нему вы можете перейти в интересующий вас раздел.
На главной странице и страницах категорий, в середине, расположен список разделов. По нему вы можете перейти в интересующий вас раздел.
На остальных страницах в середине располагается сам билет. Выбираете правильный ответ и нажимаете кнопку ответ, после чего получаете результат тестирования.
Справой стороны (в мобильной версии ниже) на страницах билетов располагается навигация по билетам, для перемещения по страницам билетов.
На станицах категорий расположен блок тем, которые были добавлены последними на сайт.
Ниже добавлены ссылки на платные услуги сайта. Билеты с ответами, комментариями и результатами тестирования.
В самом низу, на черном фоне, расположены ссылки по сайту и полезные ссылки на ресурсы, они дублируют верхнее меню.
Надеемся, что Вам понравился наш сайт, тогда жмите на кнопки социальных сетей, что бы поделиться с другими и поможете нам.
Если же не понравился, напишите свои пожелания в форме обратной связи. Мы работаем над улучшением и качественным сервисом для Вас.
С уважением команда Тестсмарт.
СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ У ВЗРОСЛЫХ
Мероприятия по восстановлению и поддержанию жизни при внезапной смерти подразделяются на основные (базисные), проводящиеся без аппаратуры, инструментария и медикаментов обученными дилетантами и любым медицинским персоналом и расширенные, которые могут быть проведены лишь специально подготовленными медицинскими работниками с применением специальной аппаратуры, инструментария и медикаментов.
4.1. Основное поддержание жизни
Basic Life Support англ.
Lebensrettende Sofortmassnahmen нем.
Другие названия: «элементарная сердечно-легочная реанимация» или «первичный реанимационный комплекс».
Основное поддержание жизни базируется на так называемом АВС-правиле:
A Airway open англ., Atemwege freimachen нем.) освободить дыхательные пути;
B (Breathe for victim англ., Beatmung нем.) начать искусственное дыхание;
C (Circulation his blood англ., Circulation нем.) приступить к массажу сердца.
4.2. Восстановление проходимости дыхательных путей
Этап «А»
Потеря тонуса мышц верхних дыхательных путей приводит к западению языка и надгортанника. Инородные тела, как твердые (частицы пищи), так и жидкие (кровь, аспирированная вода, рвотные массы) также препятствуют вентиляции. Чтобы восстановить проходимость дыхательных путей существуют следующие приемы:
4.2.1. Неинструментальные приемы (для проведения ИВЛ прямыми способами или маской ручного респиратора типа «Амбу»)
 |
Запрокидывание головы Пострадавшего следует уложить на спину горизонтально, реаниматор запрокидывает его голову надавливанием ладони на лоб. В ряде случаев этого достаточно, чтобы корень языка отошел от задней стенки глотки и освободил доступ воздуха в гортань и трахею. Проводят пробное вдувание воздуха методом «рот в рот» или «рот в нос». Если при этом грудная клетка пострадавшего приподнимается, можно приступить к искусственному дыханию. |
|||||||||||||||||||||||||||||||
 |
Запрокидывание головы с подниманием шеи Одновременно с запрокидыванием головы вторая рука реаниматора кладется под шею пациента ближе к затылку и приподнимает ее. Контрольное вдувание воздуха. |
|||||||||||||||||||||||||||||||
|
Оба метода могут быть опасны при переломе или подвывихе в шейном отделе позвоночника, черепно-мозговой травме и при болезни Дауна, когда имеется незаращение дужек I и II шейных позвонков! В этих случаях целесообразнее применить так называемый «тройной прием», который более эффективен, причем может проводиться как с запрокидыванием головы (нет травмы шеи), так и без него с небольшим отведением головы (есть травма шеи или ее невозможно исключить). |
||||||||||||||||||||||||||||||||
 |
Тройной прием Сафара» или «прием Эсмарха» Слегка запрокинув голову, подбородок больного выдвигают вперед-вверх, удерживая его двумя руками за углы нижней челюсти, а большими пальцами приоткрывая рот. Выдвинуть подбородок можно и одной рукой, но тогда большой палец приходится вводить в рот пострадавшего (рис. 6,7). |
|||||||||||||||||||||||||||||||
 |
Если при правильно проведенных приемах восстановления проходимости дыхательных путей не удается вдохнуть воздух в легкие пациента (не более 5 неэффективных попыток!), следует думать о наличии инородного тела в его дыхательных путях. |
|||||||||||||||||||||||||||||||
 |
Европейский Реанимационный Совет рекомендует проводить восстановление проходимости ВДП давлением руки на лоб с одновременным выдвижением нижней челюсти, захватив ее за подбородочную ямку пальцами другой руки (рис. |
|||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||
 |
Ротоглоточные и носоглоточные воздуховоды Специальные воздуховоды обеспечивают пассаж воздуха между корнем языка и задней стенкой глотки. Введение ротогло-точного воздуховода (типа Гведела) иногда облегчается при смещении языка вниз с помощью шпателя. Расстояние между кончиком носа и мочкой уха примерно соответствует длине необходимого ротогло-точного воздуховода. |
|||||||||||||||||||||||||||||||
 |
Носоглоточный воздуховод Носоглоточный воздуховод приблизительно на 2-4 см длиннее ротоглоточного. Любую трубку, которую вводят через нос, увлажняют и продвигают под прямым углом к поверхности лица, избегая травматизации носовых раковин или свода носоглотки. |
|||||||||||||||||||||||||||||||
 |
Ларингеальная маска (рис. 11,12) Манжетка маски должна упираться вверху в корень языка, латерально в грушевидные синусы и внизу в верхний пищеводный сфинктер. Ларингеальная маска лишь частично обеспечивает защиту гортани от глоточного секрета (но не от регургитации желудочного содержимого) и должна находиться в глотке до восстановления рефлексов с дыхательных путей (кашель и открывание рта по команде) или до интубации трахеи. |
|||||||||||||||||||||||||||||||
|
Противопоказания: |
||||||||||||||||||||||||||||||||
 |
|
|||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||
 |
Пищеводно-трахеальная комбинированная трубка (CombyTube) Пищеводно-трахеальная трубка (рис. 13) состоит из двух трубок, соединенных между собой по длинной оси. На проксимальном конце трубки находится коннектор диаметром 15 мм. Длинная голубая трубка имеет глухой дистальный конец и ряд боковых отверстий. Короткая прозрачная трубка имеет открытый дистальный конец и лишена боковых отверстий. |
|||||||||||||||||||||||||||||||
 |
Трубку вводят через рот и вслепую продвигают вперед до тех пор, пока черные кольца, нанесенные на окружности трубки, не будут находиться между зубами верхней и нижней челюсти. На трубке закреплены две раздувные манжетки: проксимальная емкостью 100 мл и дистальная емкостью 15 мл, которые необходимо раздуть после установки трубки. Дистальный конец комбитубуса чаще попадает в пищевод, и дыхательная смесь поступает в гортань через боковые отверстия голубой трубки (рис. 14). |
|||||||||||||||||||||||||||||||
 |
Другой просвет используется для декомпрессии желудка. Альтернативный вариант: если трубка попадает в трахею, то вентиляция осуществляется через торцевое отверстие прозрачной трубки и воздух попадает непосредственно в трахею (рис. 15). Трубка обеспечивает лучший герметизм и более надежную защиту от регургитации и аспирации желудочного содержимого, но производится только в одном размере (в расчете на больных старше 15 лет и выше 150 см). |
|||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||
 |
Освобождая дыхательные пути, реаниматор запрокидывает голову пострадавшего назад. Если он находится слева от него, то правая рука лежит на лбу пациента, а левая приподнимает шею или удерживает подбородок. Теперь большим и указательным пальцами правой руки, не отнимая остальных пальцев, нужно зажать нос пострадавшего (рис.16). |
|||||||||||||||||||||||||||||||
|
Глубоко вдохнув, широко и плотно обхватив губами его полуоткрытый рот, в течение 2 секунд нужно вдувать воздух в его дыхательные пути. Следите за грудной клеткой: она должна приподниматься под давлением вдуваемого воздуха. Объем вдуваемого воздуха составляет от 0,7 до 1,0 литра это соответствует полному медленному выдоху. Если грудная клетка пациента не приподнимается, и Вы встречаете сопротивление, то это значит, что проходимость дыхательных путей недостаточна: нужно изменить положение головы пострадавшего или выдвинуть кпереди его нижнюю челюсть («тройной прием») при этом носовые отверстия пациента придется закрыть собственной щекой. Выдох происходит пассивно. Продолжительность выдоха около 3 сек. Таким образом, весь дыхательный цикл занимает 5 сек., а в минуту, соответственно, 12 вдохов-выдохов. 4.3.2. Техника искусственного дыхания «рот к носу» |
||||||||||||||||||||||||||||||||
 |
Голова пострадавшего запрокинута назад. Если реаниматор находится слева от него, то его правая рука лежит на лбу пациента, поддерживая голову в запрокинутом положении. Пальцы левой руки приподнимают подбородок, чтобы закрыть рот, а большой палец, располагаясь в подбородочной ямке, прижимает нижнюю губу к верхней. Вдувайте воздух в носовые отверстия пациента, плотно обхватив их губами. Длительность вдувания 1,5-2 секунды, пассивный выдох около 3 секунд. Объем вдуваемого воздуха и испытываемое сопротивление такие же, как и при дыхании «рот-в-рот» (рис. 17). |
|||||||||||||||||||||||||||||||
|
Сильное или очень быстрое вдувание воздуха (скорость потока более 1 л/сек) приводит к тому, что давление в ротоглотке достигает 20 мм вод.ст., раскрывается пищеводный жом и воздух попадает в желудок, постепенно растягивая его. Если такое происходит, не следует надавливать на область живота, чтобы освободить желудок, как это рекомендовалось в прошлом. Такое мероприятие приведет лишь к тому, что желудочное содержимое поступит в ротоглотку (регургитация) с последующей аспирацией (рис. 18). |
||||||||||||||||||||||||||||||||
 |
Если регургитация произошла самопроизвольно, надо повернуть пострадавшего на бок, очистить полость рта пальцем и продолжить реанимацию. Если легкие не вентилируются (грудная клетка не поднимается в такт дыхательным движениям) несмотря на изменение положения головы и выдвижение нижней челюсти, следует думать об обструкции дыхательных путей инородным телом. |
|||||||||||||||||||||||||||||||
|
Приспособления для защиты органов дыхания реаниматора |
||||||||||||||||||||||||||||||||
 |
Рис. 19 «Face Shield» |
|||||||||||||||||||||||||||||||
 |
Рис. 20 | |||||||||||||||||||||||||||||||
 |
Рис.21 «Life Key» |
|||||||||||||||||||||||||||||||
|
4.3.3. Лицевая маска и методика масочной вентиляции Существуют различные виды лицевых масок. Прозрачный корпус позволяет отслеживать фазу выдоха по запотеванию внутренней поверхности и немедленно заметить возникновение рвоты. Мягкий обод маски позволяет приспособиться к лицу любой формы. Для эффективной масочной вентиляции необходимо:
|
||||||||||||||||||||||||||||||||
 |
Если маска удерживается левой кистью, правой рукой сдавливают дыхательный мешок. Маску прижимают к лицу, надавливая вниз на ее корпус большим и указательным пальцами левой руки. Средний и безымянный пальцы левой руки охватывают нижнюю челюсть, разгибая голову в атлантозатылочном сочленении. Мизинец расположен под углом нижней челюсти и выдвигает челюсть вперед (рис. 22). |
|||||||||||||||||||||||||||||||
 |
В трудных ситуациях для обеспечения достаточного выдвижения нижней челюсти («тройной прием») и правильного удержания маски используют обе руки. Дыхание мешком проводит помощник. В этом случае большими пальцами прижимают маску к лицу, а кончиками или суставами остальных пальцев выдвигают челюсть вперед (рис. 23). |
|||||||||||||||||||||||||||||||
|
Одновременное использование ротоглоточного или носоглоточного воздуховода значительно облегчает поддержание проходимости дыхательных путей, особенно в тех случаях, когда противопоказано запрокидывание головы (травма шейного отдела позвоночника). |
||||||||||||||||||||||||||||||||
 |
Для неспециалистов предложен способ вентиляции «рот-маска-рот» с помощью приспособления «PocketMask». Эта маска снабжена клапаном одностороннего движения воздуха (рис. 24), что защищает дыхательные пути реаниматора и уменьшает чувство естественной брезгливости (серьезная проблема, мешающая своевременному началу искусственного дыхания). |
|||||||||||||||||||||||||||||||
 |
Искусственное дыхание с помощью «PocketMask» в позициях «сбоку» (рис. 25) |
|||||||||||||||||||||||||||||||
 |
и «за головой» (рис. 26) | |||||||||||||||||||||||||||||||
 |
Автомобильные аптечки обычно укомплектованы S-образными трубками Сафара. Дистальный конец трубки вводится в гортань так же, как и воздуховод Гведела, герметизм создается плотным прижатием кольца — ограничителя к губам пациента, а вентиляция проводится через проксимальный конец трубки (рис.27). |
|||||||||||||||||||||||||||||||
|
Ошибки при проведении масочной вентиляции Таблица 3
4.3.4. Ларингеальная маска Ларингеальная маска имеет стандартный коннектор диаметром 15 мм, что позволяет проводить ИВЛ ручным или автоматическим респиратором. Следует отметить, что манжета маски не позволяет полностью герметизировать дыхательные пути и не может гарантированно предупредить регургитацию и аспирацию. Это следует учесть при вентиляции пациентов с переполненным желудком. 4.3.5. Пищеводно-трахеальная трубка (CombyTube) Стандартный диаметр коннектора комбитубуса (15 мм) позволяет проводить ИВЛ ручным или автоматическим респиратором. Комбитубус в большей степени, чем ларингеальная маска разобщает дыхательные пути и пищевод. Не требует навыков ларингоскопии и интубации трахеи, то есть может быть использован обученным немедицинским и средним медицинским персоналом. 4.3.6. Трахеальная интубация Трахеальная интубация является оптимальным путем для вентиляции благодаря максимальной степени разобщения дыхательных путей и пищевода. Искусственная вентиляция легких без подобной защиты дыхательных путей несет высокий риск осложнений: перерастяжение желудка, регургитация, легочная аспирация. Интубация трахеи требует специальной компетенции медицинского работника и по-прежнему недоступна для овладения сотрудниками аварийно-спасательных формирований. Техника, показания, особенности, трудности и ошибки при интубации трахеи достаточно хорошо описаны в специальной литературе для анестезиологов-реаниматологов и не являются предметом обсуждения в данном пособии. Объем вдоха при вентиляции атмосферным воздухом составляет 10 мл/кг массы тела (в среднем 0,7-1,0 л), продолжительность вдоха — 2 секунды. При вентиляции с помощью ручного или автоматического респиратора с подачей 50-100% кислорода объем вдоха может быть уменьшен до 6-7 мл/кг массы (0,4-0,6 л), что уменьшает риск нагнетания воздуха в желудок. Продолжительность вдоха может составлять от 1 до 2-х секунд. 4.4. Непрямой массаж сердца Этап «С» В основе массажа сердца лежит выталкивание крови из сердца и сосудов легких пациента при частом и сильном сдавливании его грудной клетки (фаза компрессии), что способствует поддержанию у него «искусственного кровообращения». В фазе декомпрессии осуществляется венозный возврат крови в правые отделы сердца, благодаря отрицательному давлению в грудной полости. |
||||||||||||||||||||||||||||||||
 |
|
|||||||||||||||||||||||||||||||
 |
|
|||||||||||||||||||||||||||||||
|
Массаж сердца будет эффективным лишь тогда, когда пациент лежит на твердой поверхности! |
||||||||||||||||||||||||||||||||
 |
Если реаниматор действует в одиночку, отношение числа компрессий к числу искусственных вдохов должно составлять 15:2, то есть, после каждых пятнадцати массажных толчков, он производит два раздувания легких, затем снова пятнадцать толчков и так далее. В этих случаях проверяют пульс на сонной артерии после завершения 4 таких циклов (они занимают в среднем 1 минуту), а затем каждые 3 минуты (рис. 30). |
|||||||||||||||||||||||||||||||
|
Если реанимацию проводят два участника, то отношение массажных толчков к искусственным вдохам также равно 15:2 для всех пациентов старше 8 лет. Реаниматор, выполняющий искусственное дыхание, поддерживает проходимость дыхательных путей, держа голову пострадавшего запрокинутой, и следит за правильностью выполнения массажа сердца, регистрируя наличие или отсутствие пульса на сонной артерии. Он может также, при необходимости и по возможности, обеспечить вызов специализированной бригады скорой помощи, придать функционально выгодное положение пострадавшему (поднять ноги на высоту 30-45 см или под углом 15-30°), обеспечить венозный доступ, приготовить препараты и инструментарий для интубации трахеи и т.д. Реаниматор, выполняющий массажные толчки, должен отсчитывать их вслух, чтобы напарник точно знал момент своего включения в реанимационный цикл. Реаниматоры меняются местами по сигналу того, кто выполняет непрямой массаж сердца, так как он быстрее устает. |
||||||||||||||||||||||||||||||||
 |
У интубированного пациента вентиляция и массаж сердца проводятся непрерывно и независимо друг от друга (рис. 31) — асинхронная реанимация. Частота массажных толчков не менее 60 в 1 минуту, предпочтительно — 100 в минуту. Частота дыхания при проведении аппаратной или ручной вентиляции легких составляет 12 в 1 минуту при объеме вдоха 6-7 мл на килограмм массы тела пациента. |
|||||||||||||||||||||||||||||||
|
4.4.1. Альтернативные методы массажа сердца В исследованиях, посвященных оценке эффективности новых методов специализированного реанимационного комплекса, показано, что такие, широко обсуждаемые ранее способы, как активная компрессия-декомпрессия с использованием приспособления «кардиопамп» (CardioPumpe), вставленная абдоминальная компрессия (Interposed Abdominal Compression) — сжатие живота тотчас после сжатия грудной клетки, кашлевая аутореанимация не доказали преимущества перед традиционными способами. 4.4.2. Прекордиальный удар Однократный прекордиальный удар (наносится кулаком по нижней трети грудины) может производиться профессионалами, если фибрилляция случается при свидетелях или фиксируется на мониторе (то есть ФЖ документирована, либо клиническая ситуация, оцененная профессионалом, соответствует классическому описанию ФЖ). При остановке кровообращения, продолжающейся более 30 секунд (по последним данным — 10 секунд), прекордиальный удар не эффективен! Таким образом, прекордиальный удар не входит в базовый реанимационный комплекс, но включен в комплекс расширенной реанимации, проводимой профессионалами-реаниматологами строго по показаниям под контролем ЭКГ до готовности дефибриллятора. 4.4.3. Вспомогательные приемы в реанимации В качестве приема, улучшающего реанимацию, рекомендуется поднять ноги пострадавшего под углом 15-30 градусов для улучшения возврата венозной крови к сердцу. Однако не доказано, что этот прием действительно влияет на результат реанимации. Проводите его только в том случае, если у Вас есть «лишние руки» и лишние секунды. Последние исследования показали, что время, необходимое для определения наличия или отсутствия пульсации сонных артерий, значительно больше, чем обычно рекомендуемые 5-10 секунд. Даже при длительной пальпации в 45% пульсация на сонных артериях не определяется и в тех случаях, когда на самом деле она присутствует. Как результат этих исследований ERC рекомендует: определение каротидного пульса должно производиться только профессионалами, а критерием для начала компрессии грудной клетки должно быть отсутствие «признаков жизни», включающих в себя кашель, дыхание, движение в ответ на два инициальных искусственных вдоха. Время их определения — 10 секунд 4.4.4. Типичные ошибки при проведении непрямого массажа сердца
|
||||||||||||||||||||||||||||||||
 |
Алгоритм проведения базовой СЛР для фельдшеров и врачей линейных бригад СМП (схема1) |
|||||||||||||||||||||||||||||||
 |
Алгоритм проведения базовой СЛР для фельдшеров и врачей линейных бригад СМП (схема1, начало) |
|||||||||||||||||||||||||||||||
 |
Алгоритм проведения базовой СЛР для фельдшеров и врачей линейных бригад СМП (схема1, окончание) |
|||||||||||||||||||||||||||||||
Примечания к схеме 1
* После 2 инициальных вдохов требуется контроль каротидного пульса в течение 5 секунд с каждой стороны (в сумме — 10 секунд). В связи с тем, что для медицинских работников, не имеющих постоянной реанимационной практики, регистрация отсутствия пульса представляет определенные трудности, рекомендуется после инициальных вдохов контролировать такие признаки, как кашель, дыхание, движения в течение 10 секунд. Отсутствие кашля, дыхания и движений в ответ на 2 искусственных вдоха — повод к началу массажа сердца без пальпации пульса.
** Особенность алгоритма базовой реанимации в том, что соотношение числа вдохов к числу массажных толчков единое 2:15, не зависящее от количества реаниматоров. Поводы для введения единого соотношения следующие:
-
Достоверно установлено, что эффективное перфузионное давление в коронарных сосудах появляется лишь к четвертому массажному толчку и прекращение массажа после пяти толчков ведет к прекращению оксигенации миокарда, что ухудшает эффективность дефибрилляции.
-
При рекомендуемом темпе массажа (90-110 в мин.) в течение минуты можно провести четыре цикла реанимации: 8 вдохов и 60 компрессий, т.е. обеспечить минутную вентиляцию 6-8 л/мин и минимально допустимое количество сердечных сокращений в минуту.
-
Во время проведения 15 массажных толчков подряд, помощник, отвечающий за дыхание, успевает выполнить некоторые дополнительные манипуляции (приготовиться к интубации, обеспечить венозный доступ и т.д.). При этом проводящий массаж медицинский работник должен вслух считать компрессии, чтобы помощник знал, когда нужно готовиться к следующему вдоху.
Следует заметить, что с конца 2005 года Европейский Реанимационный Совет рекомендует соотношение дыхания и массажа для неинтубированного взрослого пациента, равное 2:30!
В нашей стране практического опыта применения данного стандарта пока нет (как, кстати, и в большинстве Европейских стран).

Добавил:
Upload
Опубликованный материал нарушает ваши авторские права? Сообщите нам.
Вуз:
Предмет:
Файл:
Оказание первой реанимационной помощи.doc
Скачиваний:
6
Добавлен:
14.09.2019
Размер:
1.58 Mб
Скачать
Недостаточная
эффективность реанимации может быть
связана с типичными ошибками.
Ошибки
при проведении ИВЛ:
-
Воздух
не проходит. Не восстановлена проходимость
дыхательных путей. Возможно, неправильно
запрокинута голова, западение языка,
инородные предметы в ротовой полости. -
Воздух
проходит не в легкие, а в желудок –
неправильное положение дыхательных
путей. Следует удалить воздух из желудка,
повернув пострадавшего на бок и надавив
на область желудка. При этом возможна
рефлекторная рвота. Нужно повернуть
пострадавшего на бок, очистить ротовую
полость и продолжить ИВЛ. -
Обязательно
нужно освободить пострадавшего от
сдавливающей одежды: расстегнуть
ремень, ослабить галстук, воротник и
т.д. -
Отсутствие
эффекта может быть связано с отсутствием
герметичности между ртом пострадавшего
и спасателя . -
Возможно,
плохо зажат нос. -
Избыточный
выдох. Может привести к гипервентиляции
у спасателя и даже потере сознания.
Вдувание должно быть спокойным, не
форсированным. -
Резкое
сильное вдувание может привести к
рефлекторной рвоте у пострадавшего. -
Ошибкой
является отсутствие контроля за
экскурсиями грудной клетки.
Ошибки
при проведении непрямого массажи сердца:
-
Неправильно
выбрана точка на грудине. Выше и ниже
нужной точки (середина нижней трети
грудины, выше мечевидного отростка)
реанимация неэффективна и даже опасна. -
Недостаточный
прогиб грудной клетки (менее чем на 4-5
см). -
Избыточное
давление и неправильное приложение
компрессий могут привести к перелому
ребер. Это не является противопоказанием
к дальнейшей реанимации, но говорит о
том, что реанимация не совсем правильно
осуществляется. -
Реанимация
должна проводиться только на твердой
ровной поверхности. Недопустимо
подкладывать под лопатки кирпичи, доски
и т.п. -
Руки
спасателя должны быть максимально
выпрямлены. Он должен находиться строго
в рекомендованной позе, производя
компрессии массой тела, а не силой рук. -
Недостаточный
темп компрессий. Компрессии должны
осуществляться со скоростью 100 толчков
в минуту.
7. Отработка практических навыков сердечно-легочной и мозговой реанимации на тренажере «Максим 3»
Тренажер
«Максим 3» предназначен для обучения
сердечно-легочной и мозговой реанимации.
Тренажер
позволяет проводить следующие манипуляции:
—
непрямой массаж сердца;
-искусственную
вентиляцию легких (ИВЛ) способами «изо
рта в рот» и «изо рта в нос»;
—
имитировать состояние пострадавшего
(пульс, зрачки и т.д.)
Контролировать:
—
правильность положения головы и состояние
поясного ремня;
-правильность
проведения непрямого массажа сердца;
—
достаточность воздушного потока при
проведении ИВЛ;
—
правильность проведения тестовых
режимов реанимации пострадавшего одним
или двумя спасателями;
—
состояние зрачков пострадавшего.
Технические
характеристики
Тренажер
снабжен электронным пультом контроля,
с помощью которого определяется
правильность положения головы, состояние
поясного ремня, достаточность вдуваемого
воздуха, усилие компрессии, правильность
положения рук при непрямом массаже
сердца, правильность проведения
реанимации одним или двумя спасателями,
состояние зрачков, появление пульса.
Тренажер
можно использовать в трех режимах:
-
Учебный
– используется для отработки отдельных
элементов реанимации; -
Тестовый
– режим реанимации одним спасателем; -
Тестовый
режим реанимации двумя спасателями.
После
правильного проведения комплекса
реанимации тренажер автоматически
«оживает»: появляется пульс на сонной
артерии, что сопровождается звуковыми
сигналами, сужаются зрачки.
Электронный
пульт контроля позволяет наглядно
демонстрировать процесс реанимации.
Подготовка
тренажера
-
Положить
тренажер горизонтально, подключить
адаптер к сети 220В 50 Гц или специальным
кабелем к автономному источнику 12-14В. -
Включить
тумблер подачи питания, расположенный
на задней панели электронного пульта.
При этом на пульте включится зеленый
сигнал «ВКЛ. СЕТЬ», а также красные,
сигнализирующие о том, что пояс
пострадавшего не расстегнут, а голова
не запрокинута (аналогичные сигналы
на настенном табло).
Режимы
использования
Учебный
режим
Используется
для отработки отдельных действий. Каждое
действие контролируется сигналом на
табло. Зеленый – правильно, красный –
не правильно.
Порядок
действий
-
Обеспечить
правильное запрокидывание головы. При
правильных действиях (угол запрокидывания
15-200
) включается зеленый сигнал. -
Расстегнуть
пояс. Включится зеленый сигнал «Пояс
расстегнут» -
Правильно
расположить руки на грудине пострадавшего.
При неправильном положении – красный
сигнал. -
Начать
компрессии. Зеленый сигнал «Положение
рук» загорится при прикладываемом
усилии 25± 2 кгс и глубине продавливания
3-5 см. При усилии больше 32 кгс и смещении
грудины более, чем на 5 см, включается
2 красных сигнала «Перелом ребер». -
Провести
по правилам ИВЛ. Зеленый сигнал
«Нормальный объем воздуха» включается
при скорости воздушного потока не менее
2 л/с и объем не менее 400-500 см3. -
Проконтролировать
на сонной артерии тренажера наличие
пульса можно, включив кнопку «Пульс». -
Проверить
состояние зрачков пострадавшего,
оттянув веко вверх. Зрачки расширены
– пострадавший в состоянии клинической
смерти. При включении кнопки пульса
зрачки сужаются. Кроме этого при каждом
правильном нажатии при выполнении
непрямого массажа сердца происходит
сужение зрачков. -
В
случае работы с демонстрационным табло,
вся световая индикация о действиях
спасателей идентична сигналам на
электронном пульте. -
После
выполнения всех учебных действий
необходимо нажать кнопку «Сброс».
Включится зеленый индикатор «Сброс».
Режим
реанимации одним спасателем (режим
«2-15»)
Порядок
действий:
-
Нажать
кнопку «Сброс». Включится зеленый
индикатор «Сброс». -
Убедиться
в правильном положении головы (зеленый
сигнал). -
Расстегнуть
пояс (зеленый сигнал). -
Выбрать
режим 2-15, нажав на кнопку. -
Начать
реанимационные мероприятия (2 ИВЛ и 15
компрессий, 5-6 циклов в течение минуты). -
При
неправильных действиях включается
один из красных сигналов на пульте
контроля и красный сигнал «Сбой режима».
При верных действиях спасателя через
1 минуту тренажер «оживает» появляется
пульс на сонной артерии, зрачки сужаются.
Реанимации
двумя спасателями (режим «1-5»)
-
Нажать
кнопку «Сброс». Включится зеленый
индикатор «Сброс». -
Убедиться
в правильном положении головы (зеленый
сигнал). -
Расстегнуть
пояс (зеленый сигнал). -
Выбрать
режим «1-5», нажав на кнопку. -
Начать
реанимационные мероприятия (1 ИВЛ и 5
компрессий, 10-12 циклов в течение минуты). -
При
неправильных действиях включается
один из красных сигналов на пульте
контроля и красный сигнал «Сбой режима».
При верных действиях спасателя через
1 минуту тренажер «оживает» появляется
пульс на сонной артерии, зрачки сужаются. -
После
окончания работы с тренажером выключить
тумблер подачи питания на задней панели,
при этом погаснет зеленый сигнал «ВКЛ.
СЕТЬ». Отключить блок питания от сети.
ЛИТЕРАТУРА
-
Акулов
А.Н., Ивершин А.П., Кейзер Б.Б. Опыт работы
реанимационной бригады при транспортировке
пострадавших в результате землетрясения
// Дальневосточный мед. журнал. — 1995. —
№1. – С.24. -
Богоявленский
И.Ф Оказание первой медицинской, первой
реанимационной помощи на месте
происшествия и в очагах чрезвычайных
ситуаций. — Санкт-Петербург: «ОАО Медиус»,
2005. – 307 с. -
Барчук
Н.И. Медицина экстремальных ситуаций.
Минск: Высш. Шк., 1998. – 240 с. -
Бубнов
В.Г., Петров С.В. Первая помощь в
экстремальной ситуации. Практическое
руководство. – М.:АСТ, 2010, — 96 с. -
Великорецкий
А.К Первая помощь до прихода врача. –
М: «Медицина», 1972. – 95 с. -
Основы
безопасности жизнедеятельности и
первой медицинской помощи / Под ред.
Р.И. Айзмана, С.Г. Кривощекова,
И.В.Омельченко. – Новосибирск, Сибирское
университетское изд-во, 2004. – 396 с. -
Особенности
патологии поражения, диагностики и
оказания экстренной медицинской помощи
населению при стихийных безствиях и
других катастрофах (Частные вопросы
медицины катастроф) / Под ред. Рябова
Г.А.- М: РАМН, 1993. — 208 с. -
Первая
помощь / Под ред. онитенко Ю.Ю. —
Санкт-Петербург, «Норинт», 2004. – 224 с. -
Ужегов
Г.Н. Большая энциклопедия доврачебной
помощи. – М.: «ОЛМА МедиаГрупп», 2009. —
528 с. -
Физиология
человека / Под ред. Р.Шмидта, Г.Тевса. в
3х т. Изд.2-е. — М: «Мир», 1996. -
Хван
Т.А., Хван П.А. Безопасность жизнедеятельности.
Практикум. — Ростов-на-Дону: «Феникс»,
2006. – 317 с. -
Шаховец
В.В.. Виноградов А.В. Первая медицинская
помощь в чрезвычайных ситуациях. — М:
«Редакция журнала «Военные знания»,
2000. – 56 с.
ОКАЗАНИЕ
ПЕРВОЙ РЕАНИМАЦИОННОЙ ПОМОЩИ В
ЭКСТРЕМАЛЬНЫХ СИТУАЦИЯХ С ОТРАБОТКОЙ
ПРАКТИЧЕСКИХ НАВЫКОВ НА ТРЕНАЖЕРЕ
Составитель
Анна Алексеевна Николаева
Учебно-методическое
пособие
Федеральное
государственное бюджетное образовательное
учреждение высшего профессионального
образования
«Нижегородский
государственный университет
им.Н.И.Лобачевского»
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
27.03.2015167.94 Кб3ОИ.doc
- #
- #
- #
- #
- #
- #
- #
- #
Представляем Вашему вниманию тесты с ответами по теме «Неотложная помощь». Данные тесты с ответами по теме «Неотложная помощь» разработаны преподавателями на основе Национальных стандартов РФ «Технологии выполнения простых медицинских услуг», и предназначены для самостоятельной подготовки слушателей к сертификационному тестированию. Данные тестовые задания составлены так, что необходимо выбрать один правильный ответ из пяти предложенных. Для Вашего удобства вопросы к тестам по теме «Неотложная помощь» расположены в алфавитном порядке.
Асфиксическое утопление характеризуется ларингоспазмом. Аэрозольной формой нитроглицерина является нитроминт. Беременной женщине 22-х лет при заборе крови стало плохо, сознания нет, кожные покровы бледные, пульс 100 уд. мин., АД 100/60 мм рт. ст. Медицинской сестре необходимо вызвать врача, уложить, приподнять ножной конец, обеспечить доступ свежего воздуха и поднести к носу ватный шарик, смоченный нашатырным спиртом.
1. Антигистаминные препараты при анафилактическом шоке вводятся, если АД (систолическое)
1) не ниже 90 мм. рт/ст.; +
2) не ниже 60 мм. рт/ст.;
3) не выше 90 мм. рт/ст.;
4) не выше 60 мм. рт/ст.;
5) не выше 50 мм. рт/ст..
2. Артериальное давление (систолическое) в предагональном состоянии
1) ниже 60 мм.рт/ст.; +
2) ниже 80 мм.рт/ст.;
3) ниже 90 мм.рт/ст.;
4) ниже 120 мм.рт/ст.;
5) не определяется.
3. Асфиксическое утопление характеризуется
1) попаданием воды в желудок;
2) попаданием воды в дыхательные пути;
3) рефлекторной остановкой сердца и дыхания;
4) ларингоспазмом; +
5) механической асфиксией.
4. Аэрозольная форма нитроглицерина
1) нитроминт; +
2) нитразепам;
3) нистатин;
4) новиган;
5) небилет.
5. Беременной женщине 22-х лет при заборе крови стало плохо, сознания нет, кожные покровы бледные, пульс 100 уд. мин., АД 100/60 мм рт. ст. Медицинской сестре необходимо
1) вызвать врача;
2) уложить, приподнять ножной конец;
3) обеспечить доступ свежего воздуха;
4) поднести к носу ватный шарик, смоченный нашатырным спиртом;
5) всё перечисленное верно. +
6. Биологическая смерть начинается с гибели
1) печени;
2) клеток коры головного мозга; +
3) почек;
4) клеток подкорковых структур головного мозга;
5) сердца.
7. Боль при инфаркте миокарда купируется
1) антигипертензивными препаратами;
2) спазмолитиками;
3) сердечными гликозидами;
4) наркотическими анальгетиками; +
5) десенсибилизирующими препаратами.
8. Боль при остром инфаркте миокарда купируется
1) наркотическими анальгетиками; +
2) противосудорожными препаратами;
3) спазмолитиками;
4) всё перечисленное верно;
5) всё перечисленное неверно.
9. Боль при приступе стенокардии отличается от боли при типичном инфаркте миокарда по
1) характеру;
2) продолжительности;
3) механизму снятия боли;
4) по интенсивности;
5) всё перечисленное верно. +
10. Больной, страдающий митральным пороком сердца, внезапно потерял сознание. Кожные покровы бледные, холодные, влажные; пульс слабого наполнения и напряжения, тахикардия. Определите неотложное состояние
1) обморок; +
2) коллапс;
3) инфаркт миокарда;
4) приступ стенокардии;
5) шок.
11. Больному с гипертоническим кризом необходимо придать положение
1) стоя;
2) лежа с опущенным головным концом;
3) устойчивое боковое положение;
4) лежа с приподнятым головным концом; +
5) строго горизонтальное положение.
12. Больные с острым инфарктом миокарда
1) регистрируются в приёмном отделении;
2) в обязательном порядке проходят санитарную обработку;
3) немедленно направляются в реанимационное отделение; +
4) обязательно взвешиваются;
5) госпитализируются в терапевтическое отделение.
13. Больные, перенесшие анафилактический шок, нуждаются
1) в вызове участкового врача на дом;
2) в наблюдении в течение 1 часа;
3) в немедленной госпитализации; +
4) в санаторно-курортном лечении;
5) в амбулаторном лечении.
14. В агональном состоянии реакция зрачка на свет
1) ослаблена;
2) отсутствует; +
3) определяется только на яркий свет;
4) не изменена;
5) нет правильного ответа.
15. В критических ситуациях пульс у новорождённого необходимо определять
1) на лучевой артерии;
2) на плечевой артерии; +
3) на височной артерии;
4) на сонной артерии;
5) на бедренной артерии.
16. В основе отморожения лежит
1) расширение сосудов;
2) спазм сосудов и угнетение обменных процессов в тканях; +
3) улучшение кровоснабжения тканей;
4) усиление обменных процессов в тканях;
5) гиповолемия.
17. В поликлинику с улицы доставили пожилую женщину, которая жалуется на сжимающую боль за грудиной, возникшую 40 минут назад. Женщина принимала нитроглицерин, но боль не уменьшалась. АД 100/60 мм. рт/ст.. Необходимо
1) успокоить пациентку;
2) вызвать врача;
3) дать таблетку нитроглицерина (под контролем АД, если было принято менее 3 таб.);
4) снять ЭКГ;
5) всё перечисленное верно. +
18. В предагональном состоянии пульс определяется:
1) только на крупных сосудах;
2) только на переферических сосудах;
3) на крупных и переферических сосудах; +
4) нет првильного ответа;
5) все ответы верны.
19. В предагональном состоянии сознание
1) утрачено;
2) сохранено;
3) утрачено частично; +
4) сохранено частично;
5) наблюдается ретроградная амнезия.
20. В соответствии с алгоритмом, оказание неотложной помощи при повешении, начинается с
1) обеспечения проходимости дыхательных путей;
2) проведения сердечно-лёгочной реанимации;
3) освобождения от сдавливающей петли; +
4) измерения АД;
5) нанесения прекардиального удара.
21. Венозные жгуты на конечности при отёке лёгких накладываются с целью
1) улучшения сократительной способности сердечной мышцы;
2) разгрузки малого круга кровообращения; +
3) увеличения притока крови к легким;
4) устранения кислородного голодания тканей;
5) увеличения коронарного кровотока.
22. Венозные жгуты при приступе сердечной астмы вне стационара накладываются с целью
1) снижения давления в малом круге кровообращения;
2) снижения давления в большом круге кровообращения; +
3) увеличения коронарного кровотока;
4) снижения артериального давления;
5) всё перечисленное верно.
23. Венозный жгут при СДС перед извлечением пострадавшего из-под завала накладывается с целью
1) остановки кровотечения;
2) уменьшения отёка конечности;
3) защиты кровеносных сосудов от разрыва;
4) разгрузки малого круга кровообращения;
5) предупреждения резкого поступления продуктов распада в кровеносное русло. +
24. Вздутие эпигастральной области во время проведения ИВЛ свидетельствует
1) о правильности её выполнения;
2) об эффективности её выполнения;
3) о попадании воздуха в лёгкие;
4) о попадании воздуха в желудок; +
5) бесполезности и безнадёжности ИВЛ.
25. Внезапное повышение АД характерно для
1) гипертонического криза; +
2) сердечной астмы;
3) коллапса;
4) шокового состояния;
5) диабетической комы.
26. Внешний вид крови при типичном артериальном кровотечении
1) кровь тёмно-вишнёвого цвета;
2) вытекает медленной струей;
3) кровь алая, вытекает пульсирующей струёй; +
4) кровь алая, вытекает в такт дыхания;
5) кровь темно-вишнёвого цвета, вытекает пульсирующей струёй.
27. Внешний вид крови при типичном венозном кровотечении
1) кровь тёмно-вишнёвого цвета, вытекает медленной струёй; +
2) кровь алая, вытекает пульсирующей, фонтанирующей струей;
3) кровь алая, вытекает в такт дыхания;
4) кровь темно-вишнёвого цвета, вытекает пульсирующей струёй;
5) кровь темно-вишнёвого цвета, вытекает фонтанирующей струёй.
28. Во время лыжной прогулки в морозный день у мужчины на щеке появилось белое пятно, в области которого нет чувствительности при прикосновении пальцев. В этом случае необходимо
1) растереть снегом место поражения;
2) растереть щёку варежкой;
3) согреть (приложить ладонь) пораженный участок; +
4) растереть спиртосодержащей жидкостью поражённый участок;
5) приложить холодный компресс.
29. Во время приступа бронхиальной астмы развивается
1) спазм гладкой мускулатуры бронхов, отек слизистой бронхов, образование густой вязкой мокроты; +
2) расширение гладкой мускулатуры бронхов, отек слизистой бронхов, образование вязкой мокроты;
3) спазм бронхов, отек слизистой бронхов, образование пенистой розовой мокроты;
4) спазм поперечнополосатой мускулатуры бронхов, отек слизистой бронхов, образование густой мокроты;
5) всё перечисленное неверно.
30. Во время приступа стенокардии прежде, чем дать больному нитроглицерин, медицинская сестра должна
1) определить ЧДД;
2) определить ЧСС;
3) измерить АД; +
4) измерить температуру тела;
5) измерить массу тела.
31. Воздуховод применяется с целью
1) устранения западения языка; +
2) восстановления проходимости верхних дыхательных путей на уровне трахеи;
3) предупреждения аспирации рвотных масс;
4) наиболее удобного проведения СЛР;
5) фиксации нижней челюсти.
32. Возможное осложнение перелома рёбер
1) пневмония;
2) пневмоторакс; +
3) асфиксия;
4) гиперкапния;
5) тампонада сердца.
33. Возникновение головной боли после приёма нитроглицерина обусловлено
1) резким сужением сосудов головного мозга;
2) венозным застоем вследствие резкого расширения сосудов головного мозга; +
3) резким падением АД;
4) резким расширением коронарных артерий;
5) всё перечисленное неверно.
34. Выберите клинический признак отёка лёгких
1) гиперемия лица;
2) носовое кровотечение;
3) равномерно окрашенная розовая пенистая мокрота; +
4) редкое глубокое дыхание;
5) запах ацетона.
35. Выберите оптимальное положение пациента во время приступа бронхиальной астмы
1) горизонтальное с опущенным головным концом;
2) горизонтальное с приподнятым головным концом;
3) горизонтальное с приподнятым ножным концом;
4) сидя, с упором на руки; +
5) положение Симса.
36. Выберите признак развивающегося отёка лёгких
1) экспираторная одышка;
2) появление розовой пены изо рта; +
3) тризм;
4) влажные кожные покровы;
5) нет правильного ответа.
37. Гемоторакс – это попадание в плевральную полость
1) воды;
2) крови; +
3) экссудата;
4) транссудата;
5) воздуха.
38. Гипергликемия – это
1) повышенное содержание глюкозы в крови; +
2) пониженное содержание глюкозы в крови;
3) появление глюкозы в моче;
4) повышение уровня калия в крови;
5) повышение углекислого газа в крови.
39. Гипертонический криз – это состояние, характеризующееся
1) потерей сознания;
2) резким понижением АД;
3) резким повышением АД; +
4) непроизвольным мочеиспусканием;
5) судорогами.
40. Гипогликемическая кома развивается при
1) несвоевременном приёме пищи; +
2) нарушении диеты;
3) избытке веса;
4) недостаточности функции щитовидной железы;
5) прекращении введения инсулина.
41. Гипогликемическое состояние характеризуется
1) брадикардией;
2) сухостью кожных покровов;
3) судорогами;
4) чувством голода; +
5) всё перечисленное верно.
42. Голова пациента с носовым кровотечением при оказании неотложной помощи должна быть
1) повёрнута влево;
2) опущена вниз, подбородок прижат к груди; +
3) повернута вправо;
4) запрокинута назад;
5) не имеет значения.
43. Для II степени электротравмы характерно
1) судорожное сокращение мышц без потери сознания;
2) судорожное сокращение мышц с потерей сознания; +
3) судорожное сокращение мышц с потерей сознания и сердечными или легочными нарушениями;
4) клиническая смерть;
5) некроз тканей.
44. Для боли при приступе стенокардии характерно
1) внезапность;
2) постепенное усиление;
3) длительность более 30 минут;
4) купирование после приёма нитроглицерина; +
5) всё перечисленное верно.
45. Для гипогликемической комы не характерно
1) потливость;
2) судороги;
3) повышение мышечного тонуса;
4) потеря сознания;
5) повышение уровня сахара в крови. +
46. Для диабетической комы характерен симптом
1) повышение мышечного тонуса;
2) учащенное дыхание;
3) влажные кожные покровы;
4) запах ацетона изо рта; +
5) гипогликемия.
47. Для диабетической комы характерны симптомы
1) кожные покровы влажные, твердые глазные яблоки, отсутствие запаха ацетона;
2) гиперсаливация;
3) повышение уровня АД;
4) сухость кожи, шумное глубокое дыхание, мягкие глазные яблоки; +
5) брадикардия.
48. Для иммобилизации головы при черепно-мозговой травме используется
1) шина Крамера;
2) шина Дитерихса;
3) ватно-марлевое кольцо Ситенко;
4) воротник Шанца; +
5) эластичный бинт.
49. Для клинической смерти характерны все симптомы, кроме одного
1) отсутствие сердцебиения;
2) сужение зрачков; +
3) цианоз или бледность кожных покровов;
4) расширение зрачков;
5) отсутствие дыхания.
50. Для купирования боли при остром инфаркте миокарда по назначению врача, применяются
1) гепарин, дофамин;
2) промедол; +
3) нитроглицерин в таблетках;
4) лидокаин, новокаинамид;
5) реланиум.
51. Для неосложненного гипертонического криза характерно
1) постепенное развитие;
2) тахикардия; +
3) повышение в большей степени диастолического давления;
4) сухость кожных покровов;
5) уменьшение пульсового давления.
52. Для неотложной помощи при коллапсе медсестра должна приготовить
1) нитроглицерин;
2) клофелин;
3) допамин; +
4) строфантин;
5) лазикс.
53. Для оказания неотложной помощи при гипертоническом кризе предпочтительнее использовать
1) нифедипин; +
2) нитроглицерин;
3) налаксон;
4) но-шпу;
5) норвакс.
54. Для оказания неотложной помощи при носовом кровотечении необходимо приготовить
1) грелку;
2) пузырь со льдом; +
3) раствор фурацилина;
4) 70% этиловый спирт;
5) согревающий компресс.
55. Для оказания помощи при электротравме необходимо приготовить
1) промедол;
2) супрастин;
3) реланиум; +
4) эуфиллин;
5) адреналин.
56. Для осложненного гипертонического криза характерно
1) внезапное начало;
2) тахикардия;
3) значительным повышением АД; +
4) влажность кожных покровов;
5) увеличение пульсового давления.
57. Для отёка Квинке характерны
1) отёк слизистых оболочек ротовой полости, губ;
2) отёк век;
3) отёк мошонки;
4) отёк гортани;
5) всё перечисленное верно. +
58. Для отморожения III степени характерно
1) побледнение кожи с потерей чувствительности;
2) кожа багрово-синяя, отёк, пузыри с прозрачной жидкостью;
3) сильные боли, пузыри с темно-красной или бурой жидкостью; +
4) пузыри с черной жидкостью;
5) небольшая припухлость, жжение.
59. Для приступа бронхиальной астмы характерны следующие симптомы, кроме
1) вынужденное положение;
2) экспираторная одышка;
3) свистящее дыхание;
4) обильное отхождение слизисто-гнойной мокроты; +
5) диффузный цианоз.
60. Для приступа бронхиальной астмы характерным симптомом является
1) экспираторная одышка; +
2) инспираторная одышка;
3) гиперемированное лицо, напряженные вены шеи;
4) пенистая мокрота розового цвета;
5) кашель с обильным отхождением слизисто-гнойной мокроты.
61. Для приступа удушья при бронхиальной астме характерно
1) клокочущее дыхание;
2) наличие пенистой розовой мокроты;
3) экспираторная одышка; +
4) наличие акроцианоза;
5) обильное отхождение гнойной мокроты.
62. Для приступа удушья при бронхиальной астме характерно
1) отхождение обильной гнойной мокроты;
2) наличие трудно отделяемой вязкой, густой слизистой мокроты; +
3) образование пенистой мокроты розоватой окраски;
4) образование трудно отделяемой мокроты с прожилками крови;
5) всё перечисленное.
63. Для проведения сердечно-легочной реанимации пострадавшего необходимо уложить
1) в устойчивое боковое положение;
2) на спину, на уровне колен реаниматора; +
3) с валиком под голову;
4) с опущенным головным концом;
5) на кровать.
64. Для промывания желудка взрослому человеку при отравлении необходимо использовать
1) 5 л. воды;
2) 12 л. воды;
3) 1 л. воды;
4) 10 л. воды; +
5) чем больше воды, тем лучше.
65. Для снятия боли при остром инфаркте миокарда медицинская сестра самостоятельно применяет
1) анальгин;
2) дроперидол;
3) фентанил;
4) нитроглицерин; +
5) нифедипин.
66. Если у пострадавшего, получившего электротравму, отсутствует сознание, но нет видимых расстройств кровообращения и дыхания, медицинская сестра должна
1) немедленно начать проведение непрямого массажа сердца;
2) немедленно начать проведение ИВЛ;
3) ввести внутривенно адреналин;
4) поднести к носу пострадавшего ватный шарик, смоченный нашатырным спиртом; +
5) нанести прекардиальный удар.
67. Женщина 63-х лет жалуется на сильную головную боль, боль в сердце. Лицо пациентки одутловато, веки отёчны, АД 180/120 мм рт. ст. Определите неотложное состояние
1) приступ стенокардии;
2) гипертонический криз; +
3) сердечная астма;
4) инфаркт миокарда;
5) отёк легких.
68. Женщина доставлена в травмпункт с закрытым переломом верхней трети большеберцовой кости и средней трети правого бедра. Сколько суставов необходимо фиксировать при иммобилизации?
1) три; +
2) два;
3) четыре;
4) один;
5) в зависимости от наличия количества шин.
69. Женщина пролила себе на ноги кипяток. Кожа на обеих голенях и стопах гиперемирована, на коже пузыри, заполненные прозрачной жидкостью. Определите степень ожога и его площадь.
1) 1 степень – 18%;
2) 2 степень – 18%; +
3) 2 степень – 9%;
4) 1 степень – 9%;
5) 3 степень– 4%.
70. Закрытый массаж сердца следует проводить, располагая ладонь рабочей руки
1) в области верхней трети грудины;
2) на два пальца ниже мечевидного отростка грудины;
3) в области эпигастрия;
4) на два пальца выше средней трети грудины;
5) на два пальца выше мечевидного отростка или на границе средней и нижней трети грудины. +
71. ИВЛ наиболее эффективна
1) при сгибании головы пострадавшего;
2) при разгибании головы пострадавшего; +
3) при боковом левом положении пострадавшего;
4) при боковом правом положении пострадавшего;
5) положение пострадавшего не имеет значения.
72. ИВЛ при помощи мешка Амбу
1) менее эффективна, но более удобна;
2) менее удобна, но более эффективна;
3) не более эффективна и безопасна, чем при использовании метода «изо рта в рот»;
4) в плане передачи инфекции более безопасна для реаниматора, чем метод «рот салфетка рот»; +
5) может быть осуществлена только врачом-реаниматологом.
73. ИВЛ проводится правильно, если у пациента
1) восстанавливается самостоятельное дыхание;
2) грудная клетка остаётся неподвижной;
3) грудная клетка при вдувании воздуха поднимается вверх; +
4) наблюдаются редкие самостоятельные вдохи;
5) появляется пульс на периферических артериях.
74. Из местных симптомов при ожоге II степени отмечаются все, кроме
1) болезненности;
2) гиперемии;
3) пузырей;
4) отека;
5) гипестезии. +
75. Из перечисленных ответов выберите осложнение, развивающееся при переломе ребер
1) отёк лёгких;
2) диарея;
3) плевропульмональный шок; +
4) гангрена лёгкого;
5) коллапс.
76. Индуративный отёк – это отёк
1) Квинке;
2) обычной плотности;
3) деревянной плотности; +
4) необычной мягкости;
5) гигантского размера.
77. Искусственную вентиляцию легких проводят с частотой
1) 12 — 14 вдохов в 1 минуту; +
2) 16 — 18 вдохов в 1 минуту;
3) 1 — 2 вдоха в 1 минуту;
4) 9 — 12 вдохов в 1 минуту;
5) 18 — 20 вдохов в 1 минуту.
78. Ишемический некроз сердечной мышцы наблюдается при
1) стенокардии;
2) инфаркте миокарда; +
3) сердечной астме;
4) отёке легких;
5) гипертоническом кризе.
79. К атипичным формам инфаркта миокарда не относится
1) абдоминальная;
2) аритмическая;
3) бессимптомная;
4) кавернозная; +
5) астматическая.
80. К каким осложнениям при непрямом массаже сердца может привести перелом мечевидного отростка?
1) повреждению кишечника;
2) повреждению сердца; +
3) жировой эмболии;
4) повреждению почек;
5) повреждению лёгкого.
81. К обратимым терминальным состояниям относится
1) агония; +
2) биологическая смерть;
3) социальная смерть;
4) хронические заболевания в их терминальной стадии;
5) анизокория.
82. К причинам недостаточной эффективности искусственной вентиляции легких относятся все, кроме
1) частота искусственной вентиляции легких 10 — 14 в 1 минуту; +
2) отсутствие проходимости дыхательных путей;
3) плохая герметизация между ртом реаниматора и носом больного;
4) недостаточный объем воздуха, поступающего в дыхательные пути больного;
5) нет правильного ответа.
83. Какая степень ожога характеризуется появлением на коже пузырей, заполненных серозной жидкостью?
1) 2; +
2) 3А;
3) 3Б;
4) 4;
5) 1.
84. Какая степень отморожения проявляется наличием на коже пузырей, заполненных геморрагическим содержимым?
1) 1;
2) 2;
3) 3; +
4) 4;
5) 3А.
85. Какой из лекарственных препаратов не применяется при гипертоническом кризе
1) лазикс;
2) но-шпа; +
3) клофелин;
4) сернокислая магнезия;
5) нифедипин.
86. Коагуляционный некроз развивается при ожоге
1) кислотами; +
2) пламенем;
3) щелочами;
4) электричеством;
5) кипятком.
87. Колликвационный некроз развивается при ожоге
1) кислотами;
2) щелочами; +
3) кипятком;
4) электричеством;
5) огнём.
88. Кратковременная потеря сознания, связанная с уменьшением притока крови к головному мозгу называется
1) коллапсом;
2) шоком;
3) обмороком; +
4) гипертоническим кризом;
5) эпилептическим приступом.
89. Критерием эффективности СЛР является
1) движение грудной клетки пациента вверх при вдувании воздуха;
2) неподвижность грудной клетки пациента при вдувании воздуха;
3) появление самостоятельного дыхания; +
4) появление пульсации на периферических артериях;
5) стабилизация артериального давления на периферических артериях.
90. Критерий правильности выполнения непрямого массажа сердца
1) появление пульсовых волн на общей сонной артерии при проведении компрессий; +
2) появление самостоятельного пульса на общей сонной артерии;
3) повышение артериального давления на периферических артериях;
4) появление самостоятельного дыхания;
5) по изменению цвета кожных покровов.
91. Критерий эффективности непрямого массажа сердца
1) появление пульсовых волн на общей сонной артерии при проведении компрессий;
2) появление самостоятельного пульса на общей сонной артерии; +
3) повышение артериального давления на периферических артериях;
4) появление самостоятельного дыхания;
5) изменение цвета кожных покровов.
92. Кровоостанавливающий жгут зимой накладывается на
1) 20 минут;
2) 1 час;
3) 2 часа;
4) 30 минут; +
5) 1,5 часа.
93. Кровоостанавливающий жгут летом накладывают на
1) 1 час; +
2) 2 часа;
3) 30 минут;
4) 15 минут;
5) 1,5 часа.
94. Максимальная продолжительность клинической смерти при температуре окружающей среды 15 — 20° С составляет
1) 20 минут;
2) 5 минут; +
3) 1 — 2 минуты;
4) 2 — 3 минуты;
5) 10 минут.
95. Максимально возможное количество таблеток нитроглицерина, принимаемых при приступе стенокардии пациентом под контролем медицинской сестры
1) 1 таблетка;
2) 3 таблетки; +
3) 5 таблеток;
4) 10 таблеток;
5) 12 таблеток.
96. Максимальное время проведения СЛР
1) 5 минут;
2) 30 минут; +
3) 1 час;
4) 2 часа;
5) 45 минут.
97. Максимальное время, в течение которого может развиться анафилактический шок при парентеральном введении лекарственного препарата, составляет
1) 5 минут;
2) 2 часа;
3) 15 минут;
4) 30 минут; +
5) 1 час.
98. Медицинская медсестра при развитии гипогликемического состояния у пациента в больничных условиях должна
1) дать выпить 50 мл 50% спирта;
2) дать горячий чай с 5-6 кусочками сахара; +
3) ввести внутривенно 1 мл 1% раствора лазикса;
4) наложить венозные жгуты на 2-3 конечности;
5) ввести в корень языка адреналин.
99. Медицинская сестра пришла в палату по вызову. Пациент без сознания, кожа сухая, язык сухой, дыхание шумное, глубокое, изо рта запах ацетона. Определите неотложное состояние
1) приступ сердечной астмы;
2) приступ бронхиальной астмы;
3) гипогликемическая кома;
4) гипергликемическая кома; +
5) кардиогенный шок.
100. Медицинская сестра, придя ночью в палату по вызову, увидела пациентку 65 лет, сидящую на кровати дыхание клокочущее, вдох затруднён, изо рта выделяется равномерно окрашенная розовая пена. АД 160/90 мм рт. ст. Предположительный диагноз
1) сердечная астма;
2) приступ бронхиальной астмы;
3) отёк лёгких; +
4) инфаркт миокарда;
5) гипертонический криз.
101. Миоглобин – это
1) кожный пигмент;
2) белок плазмы крови;
3) белок мочи;
4) мышечный белок; +
5) яичный белок.
102. Мужчина получил удар тупым предметом в живот. Состояние средней тяжести, бледность кожных покровов, АД падает, жалобы на боль в правом подреберье. Ваши действия
1) обезболить, дать теплое питьё для повышения АД, транспортировать в
ЛПУ;
2) обезболить, транспортировать в ЛПУ;
3) положить холод на живот, транспортировать в ЛПУ, пить и есть не давать; +
4) дать анальгетик, положить холод на место травмы, согреть пострадавшего, транспортировать в ЛПУ;
5) всё перечисленное верно.
103. На доврачебном этапе оказания помощи больному с приступом сердечной астмы вне стационара необходимо
1) вызвать бригаду скорой помощи;
2) помочь занять положение ортопноэ;
3) измерить АД, дать нитроглицерин;
4) наложить венозные жгуты на две трети конечности;
5) всё перечисленное верно. +
104. На стройке рабочий упал со 2-го этажа на торчащие из земли железные стержни, один из которых вонзился ему в живот. Необходимо
1) срочно снять пострадавшего со стержня, закрыть рану и отправить в больницу;
2) отпилить стержень, не извлекая его из брюшной полости, зафиксировать лейкопластырем к коже и срочно доставить в больницу; +
3) извлечь стержень, обезболить и, не закрывая раны, срочно доставить в больницу;
4) извлечь стержень и срочно доставить в больницу;
5) обезболить, по возможности, аккуратно извлечь стержень, закрыть рану асептической повязкой, на рану наложить холод.
105. Назовите один из дополнительных симптомов клинической смерти
1) отсутствие дыхания;
2) отсутствие сознания;
3) полное расслабление всей гладкой и поперечнополосатой мускулатуры; +
4) отсутствие кровообращения;
5) симптом «кошачьего глаза».
106. Назовите один из основных симптомов клинической смерти
1) отсутствие дыхания; +
2) отсутствие артериального давления на периферических сосудах;
3) симптом «кошачьего глаза»;
4) трупные пятна;
5) мертвенно бледная окраска кожи.
107. Назовите основное действие медицинской сестры при развитии у пациента отёка лёгких
1) введение адреналина;
2) введение клофелина;
3) подача кислорода через пеногаситель; +
4) подача 100% увлажнённого кислорода;
5) укладывание пациента с приподнятым ножным концом.
108. Назовите препарат для лечения тяжёлой гипогликемии
1) глимепирид;
2) гидрокортизон;
3) глюкофаж;
4) галоперидол;
5) Глюкоген-Гипокит. +
109. Назовите синоним нитроглицерина
1) нитрофунгин;
2) нитрит натрия;
3) нитразепам;
4) нитроминт; +
5) нистатин.
110. Наиболее эффективно яд из желудка удаляется при использовании метода
1) рефлекторного промывания желудка;
2) зондового промывания желудка; +
3) зондового промывания желудка с применением умеренно концентрированных растворов кислот;
4) зондового промывания желудка с применением умеренно концентрированных растворов щелочей;
5) всё перечисленное неверно.
111. Наложение артериального жгута на среднюю треть плеча может привести к осложнению
1) гиперемия конечности;
2) цианоз конечности;
3) повреждение плечевого нерва; +
4) отёк конечности;
5) некроз тканей плечелопаточной области.
112. Наложение венозного жгута может быть использовано при
1) венепункции;
2) синдроме длительного сдавления;
3) отёке лёгких;
4) всё перечисленное верно; +
5) всё перечисленное неверно.
113. Нитроглицерин можно применить для купирования болевого приступа при стенокардии, если АД
1) не выше 80 мм. рт/ст.;
2) не ниже 90 мм. рт/ст.; +
3) не выше 100 мм. рт/ст.;
4) уровень АД не имеет значения;
5) всё перечисленное неверно.
114. Нитроглицерин при приступе стенокардии применяется с целью
1) снятия спазма коронарных артерий; +
2) снятия спазма периферических сосудов;
3) предупреждения тромбообразования;
4) снижения АД;
5) снижение давления в малом круге кровообращения.
115. Нитроглицерин применяется при
1) кровоизлиянии в мозг;
2) повышении внутричерепного давления;
3) выраженной гипертонии;
4) остром инфаркте миокарда; +
5) повышении внутриглазного давления.
116. Один из характерных симптомов клапанного пневмоторакса
1) боль;
2) крепитация;
3) клокочущее дыхание;
4) «дышащая» рана;
5) подкожная эмфизема. +
117. Ожоговая поверхность при химических ожогах промывается холодной проточной водой в течение
1) 15-20 минут; +
2) 5 минут;
3) 45 минут;
4) 60 минут;
5) 5-10 минут.
118. Ожоговый шок развивается при ожогах площадью
1) 9% поверхности тела;
2) 5% поверхности тела;
3) 18% поверхности тела;
4) 10% поверхности тела; +
5) 60% поверхности тела.
119. Окклюзионная повязка – это повязка
1) герметичная; +
2) фиксирующая;
3) циркулярная;
4) давящая;
5) поддерживающая.
120. Оптимальное положение больного во время приступа стенокардии
1) сидя; +
2) стоя;
3) лежа на спине с приподнятыми ногами;
4) лежа на спине с приподнятым головным концом;
5) лёжа на животе.
121. Оптимальное положение больного при приступе сердечной астмы и отёке лёгких
1) устойчивое боковое положение;
2) лежа с приподнятым головным концом;
3) лежа на животе;
4) лёжа с приподнятым ножным концом;
5) ортопноэ. +
122. Оптимальное положение пациента с приступом сердечной астмы
1) стоя;
2) устойчивое боковое положение;
3) сидя или полусидя; +
4) лёжа с приподнятым головным концом;
5) горизонтальное.
123. Осложнения сахарного диабета
1) гипер- и гипогликемическая комы; +
2) гиподинамия;
3) гиперкалиемия;
4) гинекомастия;
5) гипероксолатурия.
124. Основной симптом коллапса
1) артериальная гипертония;
2) артериальная гипотония; +
3) гипертермия;
4) анурия;
5) отсутствие сознания.
125. Основной симптом стенокардии
1) резкая боль в эпигастральной области;
2) головокружение;
3) загрудинная боль; +
4) сильная боль в кисти левой руки;
5) сильная боль в области затылка.
126. Основной симптом типичного острого инфаркта миокарда
1) резкая головная боль;
2) гипертензия;
3) страх смерти;
4) интенсивная боль за грудиной; +
5) одышка.
127. Основными симптомами клинической смерти являются
1) отсутствие сознания, отсутствие дыхания, отсутствие пульсации на общих сонных артериях; +
2) отсутствие сознания, цианоз кожных покровов, отсутствие зрачкового рефлекса;
3) отсутствие сознания, отсутствие зрачкового и корнеального рефлексов;
4) отсутствие сознания, отсутствие пульсации на лучевых артериях, судороги;
5) отсутствие сознания, отсутствие дыхания, судороги.
128. Острая коронарная недостаточность развивается при
1) поражении периферических сосудов;
2) поражении сосудов сердца; +
3) поражении сосудов головного мозга;
4) поражении сосудов печени;
5) поражении сосудов нижних конечностей.
129. Острая сосудистая недостаточность проявляется в виде
1) сердечной астмы;
2) обморока; +
3) пневмоторакса;
4) гипертонического криза;
5) стенокардии.
130. Острая сосудистая недостаточность характеризуется
1) повышением АД;
2) резким снижением тонуса сосудов; +
3) брадикардией;
4) сухостью кожных покровов;
5) уменьшением коронарного кровотока.
131. Отморожению способствует
1) авитаминоз, голодание;
2) алкогольное опьянение;
3) низкая температура;
4) всё перечисленное верно; +
5) всё перечисленное неверно.
132. Пациентке в больнице медсестра дала таблетку ацетилсалициловой кислоты. Через 15 минут у пациентки покраснело лицо, появилась одышка, отёк мягкого неба, затруднение глотания, лающий кашель, охриплый голос. Определите неотложное состояние.
1) приступ бронхиальной астмы;
2) острое отравление;
3) дифтерия;
4) отёк Квинке; +
5) приступ сердечной астмы.
133. Пациенты в состоянии диабетической комы направляются
1) в реанимационное отделение; +
2) в эндокринологическое отделение;
3) в терапевтическое отделение;
4) в инфекционное отделение;
5) в гематологическое отделение.
134. Первоочередным мероприятием при отёке Квинке является
1) введение адреналина;
2) введение преднизолона; +
3) введение лазикса;
4) введение кордиамина;
5) введение эуфиллина.
135. Первоочередным средством неотложной медикаментозной помощи при развитии анафилактического шока является
1) преднизолон;
2) адреналин; +
3) супрастин;
4) эуфиллин;
5) строфантин.
136. Первые действия медицинской сестры после констатации клинической смерти у больного (пострадавшего)
1) измерение артериального давления на периферических сосудах и вызов врача;
2) вызов врача через посредника и немедленное введение сердечных средств;
3) вызов врача через посредника и немедленное приступание к сер-дечно-лёгочной реанимации; +
4) вызов врача и попытки восстановления дыхания подачей 100% увлаж-нённого кислорода;
5) с измерения артериального давления.
137. Перед применением нитроглицерина при приступе стенокардии медицинская сестра обязана
1) определить наличие сознания у больного;
2) спросить, когда больной последний раз принимал нитроглицерин;
3) посчитать частоту дыхания у больного;
4) определить водный баланс;
5) проконтролировать уровень АД у больного. +
138. Перечислите действия медицинской сестры при оказании неотложной помощи молодому человеку с проникающим ранением в живот
1) вызвать врача;
2) закрыть рану асептической повязкой;
3) положить на живот пузырь со льдом;
4) категорически не давать пить и есть;
5) всё перечисленное верно. +
139. Перечислите причины развития травматического шока
1) боль;
2) кровотечение;
3) интоксикация;
4) всё перечисленное верно; +
5) всё перечисленное неверно.
140. Площадь ожога головы и шеи у взрослого составляет
1) 18%;
2) 9%; +
3) 20%;
4) 2%;
5) 10%.
141. Площадь ожога кистей рук составляет
1) 2%;
2) 4%; +
3) 8%;
4) 9%;
5) 3%.
142. Пневмоторакс, при котором воздух на вдохе попадает в плевральную полость, а на выдохе из неё не выходит, называется
1) клапанным; +
2) открытым;
3) закрытым;
4) осложненным;
5) смешанным.
143. Побочные действия эуфиллина при внутривенном введении
1) судороги;
2) остановка дыхания;
3) повышение АД;
4) снижение АД; +
5) всё перечисленное верно.
144. Повторное введение адреналина при анафилактическом шоке можно провести через
1) 20 мин.;
2) 10 мин.; +
3) 30 мин.;
4) 1 час;
5) 2-3 мин..
145. Положение, которое необходимо придать больному в гипергликемической коме
1) лежа с приподнятым головным концом;
2) лежа с приподнятым ножным концом;
3) устойчивое боковое; +
4) горизонтальное;
5) полусидя.
146. Понижение содержания кислорода в тканях называется
1) гиперкапния;
2) гипотрофия;
3) гипоксия; +
4) гипоксемия;
5) гиповолемия.
147. После введения какого препарата пациент должен соблюдать постельный режим в течение 1,5-2 часов
1) дибазола;
2) лазикса;
3) обзидана;
4) фентанила;
5) клофелина. +
148. После лечения зуба больному стало плохо жалобы на боли в сердце жгучего характера, страх смерти. Больной бледен, покрыт холодным потом. После 3-х кратного приёма нитроглицерина боль не прошла. Наиболее вероятный диагноз
1) болевой шок;
2) приступ стенокардии;
3) инфаркт миокарда; +
4) коллапс;
5) сердечная астма.
149. Пострадавшему с повреждением подколенной артерии наложили жгут на среднюю треть бедра. Ниже места наложения жгута конечность посинела, пульс сохранён, кровотечение продолжается. Причина продолжения кровотечения
1) жгут наложен слишком туго;
2) жгут наложен слишком высоко;
3) жгут наложен не достаточно туго; +
4) всё перечисленное верно;
5) всё перечисленное неверно.
150. Пострадавшие в результате электротравмы после оказания первой помощи
1) направляются к участковому врачу;
2) немедленно госпитализируются; +
3) не нуждаются в дальнейшем лечении и обследовании;
4) наблюдается амбулаторно;
5) госпитализируются в реанимационное отделение.
151. Пострадавший извлечен спасателем из-под завала, под которым он находился 8 часов была сдавлена левая нижняя конечность, которая цианотична, пульс на конечности не определяется. Определите последовательность Ваших действий
1) обезболить, наложить транспортную шину;
2) вызвать скорую помощь, придать удобное положение для дыхания, обезболить, наложить венозный жгут, туго забинтовать конечность снизу-вверх, снять жгут, иммобилизовать конечность, положить холод;
3) измерить АД, пульс, дать слабительное;
4) ввести адреналин, папаверин, дибазол;
5) вызвать скорую помощь, придать удобное положение для дыхания, обезболить, наложить венозный жгут до извлечения, туго забинтовать конечность снизу-вверх, снять жгут, иммобилизовать конечность, положить холод. +
152. Пострадавший ранен ножом в грудь, нож торчит в 5-ом межреберье справа по заднеподмышечной линии. Тактика медицинской сестры по оказанию неотложной помощи
1) извлечь нож из раны, обработать края раны, наложить асептическую повязку;
2) извлечь нож из раны и срочно транспортировать пострадавшего в стационар;
3) зафиксировать нож к телу, обработать края раны, наложить асептическую повязку; +
4) извлечь нож из раны, провести тампонаду раны и срочно транспортировать пострадавшего в стационар;
5) нет правильного ответа.
153. Преагония, агония и клиническая смерть относятся к состояниям
1) допустимым;
2) терминальным; +
3) неординарным;
4) клиническим;
5) необратимым.
154. Преднизолон при анафилактическом шоке вводят в дозе
1) 30-40 мг;
2) 40-60 мг;
3) 80-90 мг;
4) 90-150 мг; +
5) 60-70 мг.
155. При абдоминальной форме инфаркта миокарда боль ощущается
1) в правом подреберье;
2) внизу живота;
3) в эпигастральной области; +
4) в левом подреберье;
5) в правом подреберье.
156. При анафилактическом шоке адреналин необходимо вводить с целью
1) уменьшения всасывания препарата-аллергена при его внутримышечном или подкожном введении;
2) снижения ОЦК;
3) увеличения диуреза;
4) сужения сосудов и повышения АД; +
5) всё перечисленное верно.
157. При анафилактическом шоке внутривенное введение 0,9% изотонического раствора хлорида натрия будет способствовать
1) повышению АД; +
2) понижению АД;
3) расширению сосудов;
4) уменьшению ОЦК;
5) снятию ларингоспазма.
158. При анафилактическом шоке применяются все перечисленные лекарственные препараты, кроме
1) адреналина;
2) преднизолона;
3) эуфиллина;
4) супрастина;
5) инсулина. +
159. При гипертоническом кризе не применяется
1) нифедипин;
2) клофелин;
3) норадреналин; +
4) сернокислая магнезия;
5) дибазол.
160. При гипертоническом кризе пациенту следует придать положение
1) лежа с опущенным головным концом;
2) в устойчивом боковом положении;
3) лежа с приподнятым головным концом; +
4) сидя;
5) лёжа с приподнятым ножным концом.
161. При гипертоническом кризе снижение АД у пациента от исходного уровня должно происходить на 25 % в течение
1) 5 минут;
2) 20 минут;
3) 30 минут;
4) 40 минут;
5) 2 часов. +
162. При гипогликемическом состоянии необходимо принять
1) физиологический раствор;
2) алкоголь;
3) кофе;
4) сладкий чай; +
5) всё перечисленное верно.
163. При истинном утоплении в пресной воде развивается
1) гиповолемия;
2) гиперволемия; +
3) гиперкапния;
4) гипоксия;
5) гипотония.
164. При каких неотложных состояниях накладывается венозный жгут
1) артериальное кровотечение;
2) отёк лёгких; +
3) закрытый перелом костей предплечья;
4) открытый перелом костей голени;
5) всё перечисленное верно.
165. При каких переломах необходимо фиксировать три сустава
1) перелом голени и стопы;
2) перелом плеча; +
3) перелом ключицы;
4) перелом предплечья;
5) перелом кисти.
166. При каком неотложном состоянии пациенту подается кислород с парами спирта
1) бронхиальная астма;
2) сердечная астма;
3) отёк лёгких; +
4) гипертонический криз;
5) инфаркт миокарда.
167. При наложении транспортных шин ватно-марлевые прокладки используются
1) для создания более приятных тактильных ощущений;
2) для лучшей фиксации;
3) для удобства;
4) для профилактики пролежней; +
5) для профилактики болей.
168. При непрямом массаже сердца взрослому пострадавшему компрессии грудной клетки осуществляются с частотой
1) 20 — 30 компрессий в 1 минуту;
2) 100 — 120 компрессий в 1 минуту; +
3) 130 — 140 компрессий в 1 минуту;
4) 50 — 60 компрессий в 1 минуту;
5) 120 — 130 компрессий в 1 минуту.
169. При оказании неотложной помощи больному с приступом сердечной астмы в стационаре необходимо
1) вызвать врача;
2) помочь занять положение ортопноэ;
3) измерить АД, дать нитроглицерин;
4) подать увлажнённый кислород;
5) всё перечисленное верно. +
170. При отёке Квинке остановка дыхания может наступить вследствие
1) отёка легких;
2) отёка органов брюшной полости;
3) отёка гортани; +
4) отёка век;
5) отёк слизистой оболочки ротовой полости.
171. При отёке лёгких кислородная подушка объемом 25 литров должна быть израсходована
1) за 1 мин.;
2) за 10 мин.;
3) за 60 мин.;
4) за 15 мин.;
5) за 5 мин.. +
172. При отёке лёгких необходимо
1) вызвать врача;
2) очистить ротовую полость от пены;
3) обеспечить ингаляцию кислорода через пеногаситель;
4) дать таблетку нитроглицерина под язык;
5) всё перечисленное верно. +
173. При отёке лёгких нитроглицерин используется для
1) снижения АД;
2) перераспределения крови между малым и большим кругом кровообращения; +
3) повышения давления в малом круге кровообращения;
4) снижения давления в большом круге кровообращения;
5) увеличения коронарного кровотока.
174. При открытом переломе транспортная иммобилизация проводится
1) после 20-минутного отдыха пострадавшего;
2) после остановки кровотечения и введения анальгетика; +
3) после умеренного охлаждения конечности;
4) после оценки АД и ЧСС у пострадавшего;
5) после подтверждения представителя ближайшего ЛПУ о согласии принять пострадавшего.
175. При открытом пневмотораксе на догоспитальном этапе необходимо
1) наложить окклюзионную повязку; +
2) наложить швы на рану;
3) наложить полуспиртовой согревающий компресс;
4) наложить термоизолирующую повязку;
5) наложить влажную асептическую повязку.
176. При отморожении на поврежденную поверхность накладывается повязка
1) с синтомициновой эмульсией;
2) с фурацилином;
3) с раствором соды;
4) термоизолирующая; +
5) окклюзионная.
177. При отравлении прижигающими ядами рекомендуется
1) промывать желудок с использованием слабых растворов щелочей;
2) промывать желудок с использованием слабых растворов кислот;
3) принимать пищу;
4) промыть желудок через зонд; +
5) всё перечисленное верно.
178. При отравлении угарным газом, необходимо
1) вынести пострадавшего на воздух, вызвать бригаду скорой помощи; +
2) нанести прекардиальный удар;
3) начать проведение реанимационных мероприятий;
4) безотлагательно начать промывание желудка рефлекторным методом;
5) всё перечисленное верно.
179. При переломе бедра наружная боковая шина накладывается
1) от кончиков пальцев до верхней трети бедра;
2) от голеностопного сустава до подмышечной впадины;
3) от кончиков пальцев до угла лопатки на здоровой стороне;
4) от кончиков пальцев до средней трети голени;
5) от подмышечной ямки по наружной поверхности туловища, бедра, голени до наружного края стопы и загибают под стопу. +
180. При переломе ключицы для иммобилизации используют
1) шины Крамера;
2) шину Дитерихса;
3) шину Кравченко;
4) тугое эластичное бинтование;
5) ватно-марлевые кольца. +
181. При переломе костей голени транспортная шина накладывается от кончиков пальцев до
1) ягодичной складки;
2) средней трети бедра;
3) верхней трети бедра; +
4) нижней трети бедра;
5) верхней трети голени.
182. При переломе костей таза транспортировка пострадавших осуществляется
1) в позе «лягушки»; +
2) в положении на животе;
3) в устойчивом боковом положении;
4) в положении Симса;
5) в положении Фаулера.
183. При переломе стопы, иммобилизацию второй шиной проводят
1) от кончиков пальцев до лодыжки;
2) от кончиков пальцев до верхней трети бедра;
3) моделируют дугой, от верхней трети голени, наружной стороны, под стопу, до верхней трети голени, внутренней стороны; +
4) от кончиков пальцев до верхней трети голени;
5) от пятки до средней трети бедра.
184. При переломе шейного отдела позвоночника, пострадавшего необходимо
1) усадить;
2) уложить с приподнятым головным концом;
3) уложить в устойчивом боковом положении;
4) уложить строго горизонтально, надев воротник Шанца; +
5) придать среднефизиологическое положение конечностям.
185. При приступе бронхиальной астмы в качестве отвлекающей терапии можно применить следующие процедуры
1) наложение венозных жгутов на конечности;
2) холодный компресс на затылочную область;
3) наложение горчичников на область сердца;
4) пузырь со льдом к голове;
5) горячие высокие ножные и ручные ванны. +
186. При приступе бронхиальной астмы для облегчения состояния больного можно выполнить следующие процедуры
1) горячие ножные и ручные ванны; +
2) венозные жгуты на конечности;
3) горчичники на область сердца;
4) всё перечисленное верно;
5) всё перечисленное неверно.
187. При приступе бронхиальной астмы используются препарат
1) сальбутамол; +
2) санорин;
3) кордиамин;
4) прозерин;
5) клофелин.
188. При приступе бронхиальной астмы развивается одышка
1) экспираторная; +
2) инспираторная;
3) транзиторная;
4) смешанная;
5) все ответы неверные.
189. При приступе бронхиальной астмы, необходимо
1) наложить горчичник на область сердца;
2) наложить венозные жгуты на 2 — 3 конечности;
3) помочь больному применить карманный ингалятор; +
4) уложить больного с приподнятым ножным концом;
5) всё перечисленное верно.
190. При проведении непрямого массажа сердца могут возникнуть осложнения
1) повреждение пищевода;
2) гиповолемия;
3) гипогликемия;
4) перелом рёбер; +
5) разрыв лёгких.
191. При проведении непрямого массажа сердца у взрослого человека грудина должна сместиться на
1) 1 — 2 см;
2) 5 — 6 см; +
3) 10 см;
4) 8 см;
5) 6 см.
192. При проведении реанимации соотношение компрессий и вдохов
1) 18:1;
2) 15:1;
3) 30:2; +
4) 10:2;
5) 15:2.
193. При развитии у больного анафилактического шока необходимо
1) вызвать врача;
2) прекратить введение препарата;
3) придать устойчивое боковое положение;
4) ввести адреналин;
5) всё перечисленное верно. +
194. При синдроме длительного сдавления в большей степени страдает
1) сердце;
2) почки; +
3) печень;
4) легкие;
5) головной мозг.
195. При синдроме длительного сдавления после освобождения конечности в кровяное русло выделяется
1) гемоглобин;
2) адреналин;
3) миоглобин; +
4) уробилин;
5) холестерин.
196. При странгуляционной асфиксии к приходу врача необходимо приготовить
1) кордиамин;
2) коргликон;
3) реланиум; +
4) супрастин;
5) преднизолон.
197. При сублингвальном приёме нитроглицерина его действие на коронарные сосуды наступает через
1) 1 — 3 минуты; +
2) 5 — 10 минут;
3) мгновенно;
4) 15 минут;
5) 40 минут.
198. При транспортировке у пострадавшего с черепно-мозговой травмой начинается рвота. Необходимо
1) уложить пострадавшего в положение «лягушки»;
2) повернуть пострадавшего на бок; +
3) повернуть голову пострадавшего на бок;
4) уложить пострадавшего на живот;
5) нет правильного ответа.
199. Применение пипольфена при анафилактическом шоке нежелательно вследствие того, что он
1) суживает кровеносные сосуды и повышает АД;
2) увеличивает минутный объем кровотока;
3) расширяет кровеносные сосуды и снижает АД; +
4) увеличивает ОЦК;
5) уменьшает ОЦК.
200. Приступ бронхиальной астмы относят к проявлению
1) острой левожелудочковой недостаточности;
2) острой дыхательной недостаточности; +
3) острой правожелудочковой недостаточности;
4) острой коронарной недостаточности;
5) острой сосудистой недостаточности.
201. Приступ сердечной астмы относят к проявлению
1) острой дыхательной недостаточности;
2) острой левожелудочковой недостаточности; +
3) острой правожелудочковой недостаточности;
4) острой коронарной недостаточности;
5) острой сосудистой недостаточности.
202. Приступы удушья, сопровождающиеся чувством нехватки воздуха, одышкой инспираторного характера, появление пены изо рта, характерны для
1) бронхиальной астмы;
2) отёка лёгких; +
3) гипертонического криза;
4) инфаркта миокарда;
5) анафилактического шока.
203. Причинами терминальных состояний являются
1) острые (массивные) кровопотери;
2) тяжелые (массивные) травмы;
3) острые отравления;
4) острый инфаркт миокарда, кардиогенный шок;
5) все ответы верны. +
204. Промывание желудка при отравлении кислотами и щелочами проводится
1) рефлекторным методом;
2) сифонным методом;
3) нейтрализующими растворами;
4) зондовым методом; +
5) все ответы верные.
205. Противопоказания к приему нитроглицерина
1) инфаркт миокарда;
2) приступ стенокардии;
3) неукротимая рвота;
4) низкий уровень АД; +
5) отсутствие сознания.
206. Размер воздуховода определяется расстоянием
1) от правого глаза до кончика носа;
2) от носа до нижней губы;
3) от верхних резцов до подбородка;
4) от подбородка до мочки уха;
5) от угла рта до мочки уха. +
207. Разовая доза адреналина при анафилактическом шоке составляет
1) 1 мл;
2) 20 мл;
3) 0,5 мл; +
4) 0,2 мл;
5) 0,8 мл.
208. Расширенные реанимационные мероприятия могут проводить
1) только специалисты реанимационных отделений;
2) специально подготовленные медицинские работники; +
3) все взрослое население;
4) работники милиции, прибывшие на место происшествия;
5) работники дорожных служб.
209. Реакция зрачка на свет в предагональном состоянии
1) не изменена;
2) ослаблена; +
3) определяется только на яркий искусственный свет;
4) определяется только на яркое дневное освещение;
5) не определяется.
210. Реаниматор при СЛР располагается
1) с правой стороны;
2) с любой стороны; +
3) с левой стороны;
4) сзади;
5) лицом к пострадавшему.
211. Реанимация – это
1) раздел клинической медицины, изучающий терминальные состояния;
2) отделение многопрофильной больницы;
3) практические действия, направленные на восстановление основных жизненно важных функций организма; +
4) действия спасателей в течение 5 минут после происшествия;
5) специализация бригады скорой медицинской помощи.
212. Реанимация показана
1) только при наступлении внезапной смерти лиц молодого и детского возраста;
2) при любой внезапной остановке сердца; +
3) только при наличии предварительно данного больным согласия;
4) если достоверно известно, что с момента остановки сердца прошло более 30 минут;
5) всё перечисленное, верно.
213. Реанимация проводится
1) в каждом случае внезапно развившейся клинической смерти; +
2) только детям;
3) взрослому населению работоспособного возраста;
4) только молодым и здоровым людям;
5) детям от 1 месяца и взрослым до 65 лет.
214. Реанимация считается эффективной в случае
1) появления пульсовых волн на общей сонной артерии во время компрессий грудной клетки;
2) если с момента начала реанимационных мероприятий прошло 15 мин.;
3) если с момента начала реанимационных мероприятий прошло 30 мин.;
4) своевременного прибытия бригады скорой помощи;
5) появления признаков жизнедеятельности во время её проведения. +
215. Резкое снижение артериального давления при анафилактическом шоке происходит вследствие
1) угнетения ЦНС;
2) снижения объёма циркулирующей крови и резкого падения тонуса сосудистой стенки; +
3) отёка Квинке;
4) всё перечисленное верно;
5) всё перечисленное неверно.
216. Самым эффективным способом временной остановки кровотечения при повреждении общей сонной артерии считается
1) наложение кровоостанавливающего жгута на шею;
2) наложение воротника Шанца;
3) введение кровоостанавливающих препаратов;
4) применение кровоостанавливающего зажима;
5) пальцевое прижатие артерии. +
217. Сердечно-лёгочная реанимация может быть прекращена
1) если в течение 10 минут реанимация неэффективна;
2) при наличии сомнений реаниматора в её эффективности;
3) при наличии у пострадавшего признаков глубокого переохлаждения;
4) у пострадавших с асоциальной внешностью;
5) если в течение 30 минут реанимация неэффективна. +
218. Сердечно-лёгочная реанимация не показана в случае
1) наличия признаков биологической смерти; +
2) отсутствия зрачкового рефлекса;
3) отсутствия дыхания;
4) отсутствия сознания;
5) отсутствия кровообращения.
219. Симптом перелома позвоночника
1) симптом «вожжей»;
2) боль в точке перелома;
3) параличи или парезы;
4) припухлость в месте перелома;
5) всё перечисленное верно. +
220. Симптом, нехарактерный для отёка лёгких
1) клокочущее дыхание;
2) инспираторная одышка;
3) выделение розоватой пенистой мокроты;
4) высокая температура; +
5) положение сидя.
221. Симптомы при переломе рёбер
1) крепитация;
2) боль в месте перелома, усиливающаяся при глубоком вдохе и кашле;
3) поражённая сторона отстаёт в акте дыхания;
4) всё перечисленное верно; +
5) всё перечисленное неверно.
222. Синкопальное утопление характеризуется
1) попаданием воды в дыхательные пути;
2) развитием ларингоспазма;
3) попаданием воды в желудок;
4) рефлекторной остановкой сердца и дыхания; +
5) резким падением АД.
223. Скорость подачи кислорода при отёке лёгких составляет
1) 1 литр в минуту;
2) 2 — 3 литра в минуту;
3) 4 — 6 литров в минуту; +
4) 8 — 10 литров в минуту;
5) 10 литров в минуту.
224. Сосудистая недостаточность – это
1) агония;
2) клиническая смерть;
3) сердечная астма;
4) коллапс; +
5) бронхиальная астма.
225. Стойкое и длительное снижение АД вследствие острой сосудистой недостаточности называется
1) обмороком;
2) коллапсом; +
3) гипертоническим кризом;
4) шоком;
5) комой.
226. Тактика медицинской сестры в оказании первой помощи при подозрении на перелом кости
1) иммобилизация, обезболивание, холод к месту перелома;
2) холод к месту перелома, транспортировка;
3) обезболивание, иммобилизация, холод к месту перелома; +
4) иммобилизация, холод к месту перелома, срочная госпитализация;
5) всё перечисленное верно.
227. Торпидная фаза шока характеризуется
1) возбуждением;
2) спутанностью сознания, понижением АД; +
3) патологическим типом дыхания;
4) повышением температуры тела;
5) повышением артериального давления.
228. Точка пальцевого прижатия плечевой артерии
1) запястье;
2) медиальная борозда на средней трети внутренней поверхности плеча; +
3) наружная поверхность плеча, верхняя часть бицепса;
4) локтевой сгиб;
5) медиальная борозда на нижней трети внутренней поверхности плеча.
229. Транспортная шина пострадавшему с переломом плеча в средней трети накладывается
1) от пальцев до верхней трети плеча;
2) от пальцев до угла лопатки поврежденной конечности;
3) от лучезапястного сустава до верхней трети плеча;
4) от пальцев до середины спины;
5) от пальцев до плечевого сустава противоположной стороны. +
230. Тройной прием Саффара включает
1) прекардиальный удар, пальпацию пульса, определение реакции зрачка на свет;
2) открывание рта, удаление зубных протезов, фиксирование языка;
3) очищение ротовой полости, удаление зубных протезов, запрокидывание головы;
4) измерение артериального давления, определение цвета кожных покровов, определение зрачкового рефлекса;
5) запрокидывание головы, смещение нижней челюсти книзу, выдвижение вперед нижней челюсти. +
231. Тройной приём Саффара обеспечивает
1) защиту от гипервентиляции;
2) невозможность аспирации желудочного содержимого;
3) проходимость дыхательных путей; +
4) проходимость нижних дыхательных путей;
5) лучшую фиксацию зубных протезов.
232. У больного, страдающего пороком сердца, ночью появилась резкая одышка (затруднён вдох), акроцианоз, тахикардия, влажные хрипы в легких. Определить неотложное состояние
1) кардиогенный шок;
2) преагония;
3) гипергликемическая кома;
4) сердечная астма; +
5) бронхиальная астма.
233. У женщины, получившей трагическое сообщение о гибели близкого, развился обморок, необходимо
1) побрызгать на лицо холодной водой;
2) обеспечить приток свежего воздуха;
3) уложить, приподнять ножной конец;
4) все перечисленное верно; +
5) всё перечисленное не верно.
234. У пострадавшего глубокая рана средней трети плеча, из которой пульсирующей струей вытекает алая кровь. Кровоостанавливающий жгут необходимо наложить
1) на верхнюю треть предплечья;
2) на нижнюю треть предплечья;
3) на верхнюю треть плеча; +
4) на среднюю треть плеча;
5) всё перечисленное верно.
235. У пострадавшего на предплечье резаная рана 2х3 см, из раны медленно вытекает кровь темно-вишневого цвета. Необходимо использовать следующий способ временной остановки кровотечения
1) кровоостанавливающий зажим;
2) пальцевое прижатие;
3) жгут;
4) давящая повязка; +
5) максимальное сгибание конечности.
236. У пострадавшего перелом предплечья со смещением костей, предплечье занимает неестественное положение. В данной ситуации транс-портную шину необходимо накладывать
1) в среднефизиологическом положении конечности;
2) в патологическом положении конечности; +
3) в гемостатическом положении конечности;
4) в ортостатическом положении конечности;
5) положение конечности не имеет значения.
237. У пострадавшего рваная рана средней трети предплечья размером 2х3 см, из которой, пульсирующей струей вытекает алая кровь. Для временной остановки кровотечения можно
1) наложить венозный жгут ниже раны;
2) пальцами прижать лучевую артерию к лучевой кости;
3) наложить артериальный жгут на нижнюю треть плеча; +
4) всё перечисленное верно;
5) всё перечисленное неверно.
238. У пострадавшего травма головы, сознания нет. Для обеспечения проходимости верхних дыхательных путей необходимо
1) уложить пострадавшего в устойчивое боковое положение;
2) уложить пострадавшего на спину, запрокинуть его голову, подложив под плечи валик;
3) надеть пострадавшему воротник Шанца, выдвинуть вперёд его нижнюю челюсть, ввести воздуховод; +
4) уложить пострадавшего на живот;
5) уложить пострадавшего на спину, повернув его голову на бок.
239. Укажите действия медсестры при термическом ожоге
1) убрать тепловой агент;
2) вызвать скорую помощь;
3) усадить или уложить пациента, в зависимости от локализации ожога;
4) наложить асептическую повязку;
5) всё перечисленное верно. +
240. Укажите достоверный признак биологической смерти
1) отсутствие сознания;
2) отсутствие дыхания;
3) отсутствие сердцебиения;
4) отсутствие реакции зрачка на свет;
5) трупное окоченение. +
241. Укажите основные противошоковые мероприятия при тяжелой травме
1) введение сосудосуживающих препаратов, обезболивание, транспортировка;
2) введение противосудорожных препаратов, иммобилизация, обезболивание;
3) обезболивание, остановка кровотечения, иммобилизация; +
4) ингаляция кислорода, обезболивание, остановка кровотечения;
5) обезболивание, ингаляция кислородом, транспортировка в ЛПУ.
242. Укажите причины развития гипергликемической комы
1) избыток инсулина;
2) гиперкалиемия;
3) недостаток инсулина; +
4) гиповолемия;
5) гиперкапния.
243. Укажите симптомы клинической смерти
1) отсутствие пульса на лучевой артерии, отсутствие сознания, редкое дыхание;
2) отсутствие сознания, отсутствие дыхания, отсутствие пульса на сонной артерии; +
3) сохранение зрачкового рефлекса, ослабление пульса на сонной артерии;
4) отсутствие сознания, отсутствие зрачкового рефлекса, сохранение пульса на сонной артерии;
5) отсутствие дыхания, отсутствие пульса на лучевой артерии, ослабление зрачкового рефлекса.
244. Укажите этапы проведения сердечно-легочной реанимации
1) искусственная вентиляция легких, непрямой массаж сердца;
2) восстановление проходимости дыхательных путей, непрямой массаж сердца;
3) восстановление проходимости дыхательных путей, искусственная вентиляция легких;
4) непрямой массаж сердца, восстановление проходимости дыхательных путей, искусственная вентиляция легких; +
5) восстановление проходимости дыхательных путей, внутрисердечное введение адреналина.
245. Укажите, с какого этапа начинают проводить СЛР
1) непрямой массаж сердца; +
2) искусственная вентиляция лёгких;
3) обеспечение проходимости верхних дыхательных путей;
4) введение препаратов внутривенно;
5) электрическая дефибрилляция.
246. Умеренное запрокидывание головы, выдвижение нижней челюсти вперёд, открывание рта пострадавшему – это
1) приём Короткова;
2) приём Геймлиха;
3) приём Саффара; +
4) приём Маркони;
5) приём Зайцева.
247. Фактор, удлиняющий продолжительность клинической смерти
1) гипотермия; +
2) гипертермия;
3) нормотермия;
4) олигурия;
5) диспепсия.
248. Факторы, провоцирующие возникновение приступов удушья у больного бронхиальной астмой
1) воспалительный отек бронхов;
2) контакт с аллергеном;
3) стресс;
4) приём нестероидных препаратов (аспирин и др.);
5) всё перечисленное верно. +
249. Фибрилляцию желудочков сердца от асистолии можно отличить
1) с помощью электрокардиографа; +
2) по состоянию зрачков;
3) по пульсовой волне;
4) по цвету кожных покровов;
5) по колебанию уровня артериального давления.
250. Характер мокроты при бронхиальной астме
1) вязкая, стекловидная, трудно отделяемая; +
2) серозно-гнойная;
3) с примесью крови;
4) пенистая, розового цвета;
5) «ржавой» окраски.
251. Шина Дитерихса применяется при переломе
1) предплечья;
2) плеча;
3) лучезапястного сустава;
4) голеностопного сустава;
5) бедра. +
252. Элекротравма I степени тяжести характеризуется
1) судорожным сокращением мышц без потери сознания; +
2) расстройством кровообращения;
3) расстройством дыхания;
4) клинической смертью;
5) биологической смертью.
253. Эректильная фаза шока характеризуется
1) заторможенностью;
2) психомоторным возбуждением; +
3) судорогами;
4) низким АД;
5) высоким АД.
254. Эуфиллин при анафилактическом шоке вводят
1) после введения адреналина и преднизолона;
2) при развитии бронхоспазма; +
3) при наличии одышки и сердцебиения;
4) при сердечной недостаточности;
5) при наличии умеренной тахикардии.
Правила и техника выполнения непрямого массажа сердца, показания

Непрямой массаж сердца: что нужно знать
Непрямой массаж сердца (закрытый, наружный) – это один из методов реанимационных мероприятий, который основан на механическом воздействии на остановившееся сердце для восстановления его функции. При выявлении у больного остановки дыхания этот метод применяется в совокупности с искусственной вентиляции легких (ИВЛ) — данный комплекс называется сердечно — легочной реанимацией.
Для чего необходим закрытый массаж сердца
Сущность непрямого массажа сердца состоит в сдавлении сердца, которое заполнено кровью, между двумя поверхностями – грудной клеткой и позвоночником. При нажатии осуществляется эвакуация крови из желудочков, при отпускании — в предсердия.
Для чего необходим непрямой массаж сердца? Верно проведенная манипуляция позволяет поддерживать верхнее (систолическое) артериальное давление (АД) на уровне 60-80 мм. рт. ст., а нижнее (диастолическое) – 40 мм. рт. ст. Величина сердечного выброса составляет 30%. Такого уровня давления достаточно для поддержания жизни самых необходимых организму систем – сердечно – сосудистой, легочной, и ЦНС (центральной нервной системы).
Показанием к проведению данной манипуляции служит клиническая cмepть, признаками которой являются:
- Отсутствие пульсации центральных артерий (сонной, бедренной, подключичной).
- Отсутствие дыхательных движений.
- Широкий зрачок, не реагирующий на свет.
- Отсутствие сознания.
- Синюшность кожных покровов (цианоз).
- Отсутствие рефлексов.
- Отсутствие истечения крови из раны ( если она имеется).
- Исчезновение роговичного рефлекса (при механическом раздражении роговицы глаза наблюдается отсутствие смыкания век).
Техника выполнения
Техника непрямого массажа сердца заключается в следующих пунктах:
- Уложить пациента в горизонтальное положение.
- Подложить под шею больного валик (этим может послужить свернутая одежда, узкая подушка).
- Встать с левой стороны от пациента. Место приложения рук реаниматора должно располагаться по средней линии гpyдины в области, которая находится на 2-3 поперечных пальца выше мечевидного отростка. Левая ладонь должна находиться перпендикулярно гpyдине, а правая, накрывая левую — параллельно гpyди (при условии, что реаниматор – правша).
- Ладони должны быть максимально разогнуты, а пальцы не должны прикасаться к пациенту.
- Давление на грудную клетку должны осуществляться под весом своего тела, толчкообразно, ритмично.
- При необходимости ИВЛ ее производят двумя методами — изо рта в рот или изо рта в нос.
Выполнение непрямого массажа сердца при сохраненном дыхании равно 80- 100 нажатиям в минуту. При отсутствии дыхательных движений соотношение между количеством толчков и вдохов равно 30:2 независимо от числа реаниматоров.
В случае летального исхода в присутствии медперсонала проводится прекардиальный удар – это резкий удар в область гpyди кулаком на расстоянии 25-30 см с силой примерно 10 кг (метод механической дефибрилляции).
Критериями эффективности проведения реанимационных мероприятий служат:
- Восстановление нормального цвета кожных покровов.
- Сужение зрачков, появление их реакции на свет; смыкание век.
- Появление пульсации центральных артерий.
- Появление пульсации периферических артерий, что позволяет измерить АД.
- Восстановление самостоятельных дыхательных движений.
- Появление рефлексов ВДП (верхних дыхательных путей) — кашель, рвота.
- Восстановление нормального сознания.
Важно! Начало реанимационных мероприятий должно проводиться как можно раньше, так как задержка осуществления СЛР (сердечно – легочной реанимации) на 1 минуту уменьшает ее успешность на 10%.
Правила и особенности проведения
Существуют несколько правил проведения непрямого массажа сердца:
- Пострадавший во время проведения манипуляции должен находиться на жесткой поверхности.
- Во время осуществления массажа сердца руки должны быть в разогнутом состоянии.
- Давление на гpyдину производится только ладонями, пальцы должны быть приподняты вверх.
- Во время проведения наружного массажа руки не должны отрываться от поверхности грудной клетки.
- Смещение гpyдины по направлению к позвоночнику у взрослого человека составляет 4-6 см.
- При проведении ИВЛ необходимо провести восстановление проходимость дыхательных путей. С этой целью указательный и средний пальцы необходимо обмотать в платок или марлю и очистить ротовую полость (во рту могут находиться рвотные массы, песок – при утоплении).
Реанимационные мероприятия проводятся не менее 30 минут. Ранее этого срока оказание помощи прекращается по приезду скорой помощи или после констатации биологической cмepти.
Особенности проведения закрытого массажа сердца в педиатрии:
- Массаж сердца производится двумя пальцами или большим пальцем. Место приложения пальцев реаниматора-область, находящаяся на 1 см ниже линии сосков.
- Частота нажатий у новорожденных составляет 120-130 в минуту, у детей до 10 лет – до 100 в минуту.
- Смещение гpyдины составляет 1,5 – 2 см.
- При необходимости ИВЛ ее проводят одновременно через носовую и ротовую полость ребенка.
- Перед ИВЛ дыхательные пути освобождают одним пальцем.
Противопоказания к непрямому массажу сердца
Бывают случаи, когда закрытый массаж сердца проводить запрещено. Противопоказаниями к проведению данной манипуляции служат:
- Множественные переломы ребер или костей гpyдины.
- Подозрение на внутриторакальное (легочное) кровотечение.
- Рана грудной клетки открытого типа.
- Наличие глубоких проникающих ран.
- Появление симптомов биологической cмepти.
- Остановка сердца у больных, страдающих тяжелыми инакурабельными заболеваниями.
- Наличие синдрома прижизненной cмepти мозга.
- Тяжелые отравления, несовместимые с жизнью.
- Отказ от реанимации в письменной виде.
Заключение
Каждому человеку необходимо знать технику проведения непрямого массажа сердца. Ведь при правильном выполнении манипуляции массаж окажется наиболее эффективным, и шансы на спасение человеческой жизни возрастут.
Как делать искуственное дыхание и непрямой массаж сердца: видео
Непрямой массаж сердца – правила и техника проведения
Доброго времени суток, дорогие читатели!
На дворе последний день мая, и несмотря на большие порывы ветра с обильными осадками, пронесшиеся через Россию и Украину минувшие дни, многие из нас уже мысленно, а может и физически находятся в отпуску, на отдыхе, где-нибудь на водоемах, или даже морях, океанах.
Конечно, жить хорошо не запретишь, и за это слава Богу, но к сожалению, многие из людей слегка «потянувши» пару бокалов пива, или еще чего-нибудь покрепче, с мыслями «море по колено» лезут в водоем. Многие выходят из воды с отличными эмоциями, но есть люди, у которых в воде или судорога схватила, или сердце забарахлило, или просто произошел испуг и человек начал тонуть. Естественно, алкоголь не является единственной причиной вышеперечисленных проблем в воде, но по статистике, он все-же преобладает во многих случаях утопления.
Читать еще: Калькулятор жира в организме (онлайн)
Среди других популярных причин остановки сердца можно выделить:
- Удар электричеством;
- Фибрилляция желудочков;
- Асистолия;
- Сильное переохлаждение организма (гипотермия), когда температура тела опускается ниже 28 °С;
- Анафилактический или геморрагический шок;
- Нехватка кислорода, удушение.
Сердце – основные функции и последствия его остановки
Сердце представляет собой не только «мотор» организма, но и некий «насос», состоящий из четырех камер – 2 предсердий и 2 желудочков. Благодаря своему свойству сокращаться и расслабляться, происходит кровообращение всего организма.
Вместе с током крови, производится снабжение всех органов и тканей организма кислородом, питательными веществами, без которых они погибают. Кроме того, кровь вбирает в себя отработанные продукты своей жизнедеятельности, которые затем попадая в почки, легкие и кожу выводятся из организма.
При остановке сердца, останавливается кровообращение, при этом останавливается снабжение всех органов жизненно необходимых веществ, а также кислородом, без которых клетки начинают стремительно умирать. Кроме того, из организма перестает выводится углекислый газ и другие продукты жизнедеятельности органов, что провоцирует отравление организма.
Для примера, клетки головного мозга начинают отмирать уже через 3-4 минуты от начала остановки сердца. Конечно, бывают исключения, но это лишь единичные случаи.
В целом, максимальное количество времени, которое отводится на запуск сердца, чтобы не появились необратимые последствия, составляет всего – 7 минут.
Симптомы остановки сердца
Признаками остановки сердца являются:
- Отсутствие пульса — для проверки пульса нужно два пальца (указательный и средний) приложить к сонной артерии
- Остановка дыхания – для определения посмотрите на грудную клетку, находится ли она в дыхательном движении, или же поднесите к носу зеркальце, если оно потеет, значит дыхание есть;
- Расширенные зрачки, не реагирующие на свечение фонарика и других источников света;
- Потеря сознания, если человек не приходит в себя при похлопывании его по лицу или громких звуках (крик и другие);
- Изменение цвета кожи на синюшный оттенок.
Массаж сердца – для чего он нужен?
Массаж сердца подразумевает под собой сдавливание сердца с определенной частотой, что во-первых – способствует искусственной прокачке крови, а во-вторых – активации его собственной электрической активности, что в совокупности помогает восстановлению работы сердца.
В зависимости от метода, различают прямой и непрямой массаж сердца.
Прямой массаж сердца основан на прямом воздействии на него – обеспечивается прямой доступ к сердцу и руками начинается его сжимание и разжимание.
Непрямой массаж сердца основан на надавливании на грудную клетку в области, где расположено сердце. Таким образом, фактически, надавливание на сердце производит грудная клетка.
В большинстве случаев, при остановке сердца, пострадавшему делают непрямой массаж, поскольку прямой массаж сердца способен сделать только врач, и то, с помощью специального оборудования.
Сегодня мы рассмотрим именно непрямой массаж сердца, а также его правила и технику проведения.
Правила и техника непрямого массажа сердца
Первым делом, в данной ситуации, постарайтесь не потерять самоконтроль, и помните, что от правильных действий, и конечно же от Божьей милости, зависит дальнейшая жизнь человека.
Если рядом есть другие люди, попросите, чтобы кто-нибудь вызвал скорую помощь, тем временем начинайте реанимационные действия по запуску сердца.
Непрямой массаж сердца — техника выполнения
1. Определите место мечевидного отростка, расположенного на грудной клетке человека.
2. Определите место компрессии (сдавливания), массажа сердца, которое находится на расстоянии двух поперечных пальцев выше окончания мечевидного отростка.
3. Положите основание ладони на место массажа, и примите строго вертикальную над этим местом стойку, выпрямив перед собой руки прямо.
4. Плавно, строго вертикально над местом массажа, делайте надавливание на грудную клетку, продавливая ее на 3-5 см, с частотой (компрессией) 101–112 надавливаний в минуту.
- Взрослым массаж делается основаниями ладоней, с направлением большого пальца в сторону головы или ног, все пальцы при этом приподняты вверх, т.е. тела не касаются;
- Подросткам непрямой массаж сердца проводят ладонью одной руки;
- Детям, возрастом до 2х лет, нажатия делаются пучками указательного и среднего пальцев (ладонная сторона пальцев).
5. Между нажатиями, для лучшей эффективности реанимации сердца, необходимо делать искусственную вентиляцию легких (ИВЛ). Цикличность ИВЛ составляет 2 вдоха на каждые 15 нажатий, при этом нос пострадавшего необходимо закрыть. Только обязательно проверьте, нет ли в ротовой полости различных масс (слизь, кровь, рвотные массы), которые могли бы перекрывать дыхание, и в случае наличия, удалите их с помощью куска ткани.
При сочетании непрямого массажа с дефибрилляцией, перерыв между нажатиями не должен превышать 5-10 секунд.
Если при непрямом массаже сердца и ИВЛ у пострадавшего начал прощупываться пульс, а зрачки реагируют на источник света, значит Ваши действия получили свою эффективность.
Непрямой (закрытый) массаж сердца — видео
Непрямой массаж сердца
Непрямой (закрытый) массаж сердца методика проведения
Сущность закрытого массажа сердца
Массаж сердца — искусственное сжатие его полостей, способствующее проталкиванию крови в кровеносное русло и раздражающее нервный аппарат сердечной мышцы.
У пострадавших, находящихся в состоянии клинической cмepти, в результате резкого снижения мышечного тонуса грудная клетка приобретает повышенную подвижность, и поскольку сердце располагается между гpyдиной и позвоночником, то при нажатии на передние отделы грудной клетки оно может быть сдавлено настолько, что кровь из его полостей выжимается в сосуды, а при прекращении сжатия сердце расправляется, и в его полости поступает новая порция крови из вен.
Неоднократно повторяя такую манипуляцию, можно искусственно поддерживать кровообращение в сосудах.
Непрямой массаж сердца применяют при наличии признаков остановки сердца у пострадавшего.
Признаки остановки сердца:
резкая синюшность или бледность, пульс на лучевой и сонной артерии не ощущается, при прослушивании ухом работа сердца не слышна.
Методика проведения закрытого массажа сердца
Быстро уложить пострадавшего на спину на жесткую поверхность.
Оказывающему помощь встать слева.
Положить ладонь одной руки на нижнюю часть гpyдины пострадавшего, сверху на нее положить ладонь другой руки.
Энергичным толчкообразным движением рук, разогнутых в локтевых суставах, надавливать на гpyдину. После каждого надавливания надо отнимать руки от гpyди для того, чтобы не препятствовать ее расправлению и наполнению полостей сердца кровью.
В минуту выполнять до 60 надавливаний.
Читать еще: Кофе и сахарный диабет
Признаки восстановления сердечной деятельности:
Появление самостоятельного пульса на сонных или лучевых артериях, уменьшение бледности или синюшности кожных покровов.
При появлении признаков работы сердца массаж прекращают, однако надо быть готовыми возобновить его — нередки повторные остановки сердца.
Успех реанимации во многом определяется временем начала и качеством выполнения массажа сердца и искусственного дыхания, а также их рациональным сочетанием.
Если оказывают помощь два человека, то один из них делает массаж сердца, а другой — искусственное дыхание.
При этом вдувание в рот или в нос пострадавшего делают через каждые четыре толчка на его гpyдь.
В случаях если помощь оказывает один человек, что чрезвычайно тяжело, то очередность манипуляций и режим изменяются — через каждые два быстрых нагнетания воздуха в легкие пострадавшего производят 10-12 сдавливаний гpyди с интервалом в 1 секунду.
При сохранившейся сердечной деятельности (прощупывается пульс, выслушивается сердцебиение) искусственно дыхание проводят до восстановления самостоятельного дыхания. В случае отсутствия сердечных сокращений искусственное дыхание и массаж сердца проводят в течении 60 — 90 минут.
Если за этот срок не появилось самостоятельного дыхания и не возобновилась сердечная деятельность, реанимацию прекращают.
Массаж сердца и искусственное дыхание необходимы проводить до появления явных признаков биологической cмepти.
Один из первых ее признаков — помутнение роговицы и ее высыхание. При сдавливании пальцами глаза с боков зрачок сужается и напоминает кошачий глаз.
Выполнение непрямого массажа сердца
· Цель освоения:овладение студентами методикой проведения неотложной сердечной реанимации — непрямого массажа сердца.
· Необходимое оснащение: тренажер для освоения сердечно-легочной реанимации (торс) со световым контролером.
· Алгоритм выполнения навыка:
1. Больной должен быть уложен на твердую ровную поверхность, освобожден от сдавливающей гpyдь и живот одежды.
2. Реанимирующий располагается слева от больного, накладывает ладонь левой руки на нижнюю треть гpyдины, на 2-3 см выше мечевидного отростка, перпендикулярно продольной оси тела.
3. Ладонь правой руки накладывают на тыльную поверхность левой в таком положении, что кисть упруго разогнута в лучезапястном суставе, а пальцы не касаются левой кисти и грудной клетки.
4. Нажатием обеих выпрямленных рук и тяжестью собственного тела прижимают гpyдину по направлению к позвоночнику на 4-5 см. Нажатие должно быть кратковременным (около 1/2 с), без удара, с частотой 60-80 раз в минуту.
5. У маленьких детей непрямой массаж сердца проводят одной рукой, а у новорожденных достаточно давления двух пальцев. Частота массажа у них должна составлять от 100 до 120 раз в минуту.
6. Признаки эффективности массажа сердца: а) хорошая пульсация во время массажа сердца на сонных артериях; б) сужение зрачков и появление реакции на свет; в) появление розовой окраски кожи; г) появление самостоятельного дыхания и сознания больного.
7. Массаж сердца, как правило, сочетается с искусственным дыханием. При этом независимо от количества человек, оказывающих помощь, соотношение числа дыханий и частоты надавливания на гpyдину должно составлять 2:15.
8. Возможные ошибки и осложнения. При недостаточном давлении на гpyдину непрямой массаж сердца неэффективен. При чрезмерном давлении могут быть переломы ребер и гpyдины с травмой плевры, перикарда, легких.
Рис. 10. Наружный массаж сердца и искусственная вентиляция легких при острой остановке сердца, осуществляемые одним (а) и двумя лицами
93.79.221.197 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
Как правильно делать непрямой массаж сердца?
Дата публикации статьи: 31.07.2018
Дата обновления статьи: 31.05.2019
Автор: Дмитриева Юлия (Сыч) — практикующий врач-кардиолог
Непрямой массаж сердца (НМС) — первая медицинская помощь при прекращении его работы, оказание которой может осуществляется без профессиональной медицинской подготовки.
Реанимационные действия различаются, в зависимости от количества участников и состояния реанимируемого. Однако несовпадения в методике видны только на последних этапах — во время компрессии. Подготовка к массажу во всех случаях одинакова.
Правила проведения также зависят от возраста: младенец, ребенок до 8 лет, подросток и взрослый реанимируются по-разному. Процедypa увеличивает шансы на выживаемость и дает возможность дождаться приезда скорой.
В каких случаях применяется и на что направлен?
Непрямым массажем сердца (также наружным, или закрытым) в медицине называется реанимационное мероприятие, целью которого является поддержание кровообращения.
Принцип процедуры заключается в том, что ритмичное сдавливание органа имитирует его естественную работу и способствует восстановлению сердечной деятельности.
Проблемы с циркуляцией крови могут спровоцировать врожденные и приобретенные заболевания, передозировка наркотическими или медикаментозными средствами, попадение ДТП, поражение электрическим током и т. д.
Показанием к началу оживления организма является клиническая cмepть — процесс умирания, который характеризуется отсутствием внешних признаков жизни, при все еще сохраняющемся обмене веществ в тканях и работе мозга.
Переходный период продолжается до десяти минут после остановки работы сердца, далее мозг разрушается и восстановление жизнедеятельности становится невозможным.
Как определить наступила ли у человека клиническая cмepть или она уже перешла в стадию биологической?
- утрата сознания;
- отсутствие дыхания;
- расширенные зрачки и не реагирование на свет;
- отсутствие сердцебиения и пульса.
- температура кожи (менее 20 градусов);
- трупные пятна (багрово-синие на той стороне тела, на которой лежит пострадавший);
- сухая роговица глаз;
- окоченение.
Основная причина проведения реанимации — это всегда полная остановка сердца. Спасатель должен удостовериться, в отсутствие сердцебиения и только тогда приступать к оживлению организма. А также, обязательным условием проведения процедуры является постоянная оценка состояния реанимируемого.
Эффективность проводимой процедуры оценивают возвращением организма в норму.
Читать еще: 3д и 4д узи при беременности
У реанимируемого должны:
- прощупываться пульс (пульс считается устойчивым, если не прекращается в течение нескольких минут);
- повыситься артериальное давление;
- двигаться зрачки (сужение);
- нормализоваться оттенок кожи;
- восстановиться возможность дыхания.
Алгоритм и правила выполнения
От техники выполнения зависит то, насколько эффективной будет проводимая реанимация.
Неправильное положение рук и нарушенная последовательность этапов может привести к осложнениям: переломам ребер, тампонаде, пневмотораксу, разрывам внутренних органов (неправильная поза также приведет к снижению частоты надавливаний и последующему прекращению оживления вследствие усталости реаниматора). Именно правильное расположение рук часто предопределяет успех проводимого мероприятия.
Обучающее видео – инструкция, в котором сотрудник медпомощи рассказывает сколько нажатий и в каком ритме нужно делать:
Некоторые осложнения (тампонада, пневмоторакс, воронкообразная гpyдина) могут стать противопоказаниями к дальнейшему оказанию помощи.
Закрытый массаж сердца представляет собой определенный алгоритм действий, которого следует придерживаться для наибольшей эффективности и избежания осложнений:
- пострадавший должен лежать на спине, на твердой поверхности с приподнятой запрокинутой головой и приподнятыми ногами;
- гpyдь, шея и живот не должны передавливаться, поэтому расстегните пуговицы на горле, ослабьте ремень;
- обеспечьте проходимость дыхательных путей — ротовая полость должна быть чистой и не содержать слизи, рвотных масс, крови;
- реаниматолог должен располагаться сбоку так, чтобы плечи были над его гpyдью (встать можно с любой стороны, но для правшей удобнее положение справа, а для левшей слева);
- правильное местоположение рук выбирается поэтапно: найдите место соединения нижних ребер с гpyдиной, отступите на два пальца вверх и на найденную точку положите основание ладони;
- перед началом оживления организма, выполняется прекардиальный удар — манипуляция, выполняемая единожды по межсосковой линии в центр гpyдины, наносится кулаком с высоты не более 30 сантиметров, без замаха (иногда даже одним сделанным ударом можно восстановить кровообращение, чтобы сердце заработало, но если улучшения состояния не последовало, то приступайте к реанимации);
- пальцы сцепить в замок (большой палец основной руки нужно расположить таким образом, что об указывал либо в подбородок, либо в ноги).
- следует нажимать строго перпендикулярно и выпрямленными руками;
- место приложения рук не должно меняться (смещение точки оказания давления может вызвать переломы, гематомы, разрывы);
- грудная клетка должна вдавливаться на 3-5 сантиметров, оптимальный темп надавливаний 60-100 в минуту;
- нужно держать руки плотно прижатыми к гpyди;
- возобновлять надавливания нужно только после возвращения грудной клетки в исходное положение;
- важно соблюдать ритмичность надавливаний и прикладываемое при надавливании усилие.
Наружный массаж сердца неотделим от искусственной вентиляции легких, вместе они называются сердечно-легочной реанимацией (СЛР).
В зависимости от количества спасателей, методика реанимационных действий видоизменяется:
- реанимационные действия начинаются с двух вдуваний воздуха;
- после производится 15 надавливаний;
- далее действия повторяются (соотношение 15 нажатий и 2 вдоха) либо до улучшения состояния реанимируемого, либо до констатирования биологической cмepти;
- частота надавливаний — 80-100 в минуту.
- один человек встает в изголовье, другой сбоку;
- производятся одно вдувание;
- далее следуют пять надавливаний;
- действия чередуются до улучшения состояния, либо до констатации биологической cмepти (если при ИВЛ гpyдь пострадавшего не вздымается, нужно изменить тактику реанимации и перейти к соотношению вздохов и нажатий 2 к 15);
- частота надавливаний — 80 в минуту.
Время проведения процедуры зависит только от успешности предпринимаемых действий, приезда скорой или вашего физического состояния (сломанные ребра не влияют на продолжительность реанимации). При 80-100 нажатиях на гpyдину в минуту минимальный срок массажа — 15-20 минут. Максимальный срок зависит от улучшения состояния или наступления биологической cмepти.
Применяется также другой способ оживления организма — прямой массаж сердца. При нем возобновление кровотока осуществляется с помощью хирургического вмешательства.
Проводится операция на открытой гpyдине, при которой врач имитирует работу сердца, сжимая орган в руках с частотой 60-70 сдавливаний в минуту. Данные реанимационные действия запрещено делать при отсутствии профессиональной подготовки и вне условий госпиталя.
На данный момент, предпочтение при реанимации отдается непрямому массажу, а применение прямого может быть обусловлено:
- нарушения циркуляции в раннем послеоперационном периоде;
- нарушения кровообращения вследствие травмы;
- нарушения циркуляции во время операций на гpyди.
Особенности проведения у детей
Ряд параметров закрытого массажа сердца проводятся по-разному, в зависимости от возраста реанимируемого. Можно провести несколько возрастных границ: ребенок до года, до 8 лет, все, кто старше 8 лет (реанимация подростков не отличается от взрослой). Различные подходы к реанимации детей и взрослых обусловлены величиной внутренних органов, неокрепшей костной структурой и физиологическими особенностями (например, частотой пульса). При этом, порядок подготовки к реанимации для всех случаев одинаков.
Новорожденных и детей до года укладывают на предплечье реаниматолога. Под спину подкладывают ладонь, таким образом, чтобы голова находилась выше туловища и запрокинулась. С детьми до 8 лет сразу переходят к массажу и ИВЛ, без прекардиального удара.
Технология реанимации младенца:
- проводится средним и указательным пальцами;
- скорость надавливаний — 140 в минуту;
- глубина продавливания 1-2 сантиметрам;
- ИВЛ — около 40 вдохов в минуту.
Технология реанимации детей до 8 лет:
- проводится одной рукой;
- скорость надавливаний составляет 120 в минуту;
- глубина продавливания 3-4 сантиметра;
- ИВЛ — 30-35 вдохов в минуту.
Успешность непрямого массажа сердца характеризуется восстановлением основных функций организма, которые человек утрачивает после остановки кровообращения.
Показатель эффективности — организм, возвращающийся в норму. Критерий эффективности оживления организма у детей и взрослых одинаков (об этом свидетельствуют: нормализующийся оттенок кожи, движение зрачка и его форма, прощупывающийся пульс). Массаж, выполненный с ошибками может привести к осложнениям (например, чаще всего ломаются ребра), но его отсутствие — это всегда летальный исход.
Поэтому, при наступлении клинической cмepти, необходимо экстренно начинать неотложные реанимационные действия. Главное удостовериться в отсутствие сердцебиения и тяжелых травм грудной клетки. На данный момент, существует множество возможностей научиться правильно выполнять массаж сердца. Если Вы не уверены в своих силах, посмотрите видеоуроки по теме или приобретите проиллюстрированное пособие, в котором проведение реанимации отображено на картинках и фото.
Комментировать через ВКонтакте:
Важно знать родителям о здоровье:
FitoSpray для похудения (Фитоспрей)

FitoSpray для похудения ( Фитоспрей) FitoSpray — спрей для похудения Многие мечтают похудеть, стать стройными, обрести фигуру мечты. Неправильное питание,…
27 01 2023 22:40:52
Фитостеролы в продуктах питания

Фитостеролы в продуктах питания Фитостерины Существует много питательных веществ, которые, как утверждают исследователи, могут положительно повлиять на…
26 01 2023 10:43:44
Фитотерапевт

Фитотерапевт Фитотерапевт Я, Ирина Гудаева — травница, массажист, ведущая семинаров по созданию натуральной косметики и курса « Практическое травоведение»…
25 01 2023 21:41:45
Fitvid

Fitvid Брекеты: минусы, трудности, проблемы Брекет-системы помогли избавиться от комплексов миллионам людей. Это действительно эффективный инструмент,…
24 01 2023 8:57:33
Фониатр

Фониатр Фониатрия – один из разделов медицины. Фониатры изучают патологии голоса, методы их лечения, профилактики, а также способы коррекции…
21 01 2023 21:35:20
Форель

Форель Форель относится к отряду лососеобразных, семейству лососевых. Ее тело удлинено, немного сжато с боков, покрыто мелкой чешуей. Замечательной…
20 01 2023 10:25:19
Формула идеального веса

Формула идеального веса Калькулятор нормы веса Вес 65 кг относится к категории Норма для взрослого человека с ростом 170 см . Эта оценка основана на…
17 01 2023 17:40:59
Формулы расчета идеального веса

Формулы расчета идеального веса Фoрмулa «идeальнoго вeса» То, что ожирение шагает семимильными шагами по планете – это факт. И, несмотря на то, что…
16 01 2023 23:43:44
Фосфатида аммонийные соли

Фосфатида аммонийные соли Аммонийные соли фосфатидиловой кислоты ( Е442) Е442 – это пищевая добавка, которую относят к категории эмульгаторов. Вещество…
15 01 2023 23:20:19
Фототерапия новорожденных

Фототерапия новорожденных Фототерапия новорожденных Применение фототерапии для новорожденных С момента своего рождения организм ребенка начинает адаптацию…
14 01 2023 6:14:24
Фототерапия новорожденных при желтухе

Фототерапия новорожденных при желтухе Фототерапия новорожденных После появления ребенка на свет его организм адаптируется к совершенно иным условиям…
13 01 2023 12:15:47
Французская диета

Французская диета Французская диета Эффективность: до 8 кг за 14 дней Сроки: 2 недели Стоимость продуктов: 4000 рублей на 14 дней Общие правила…
12 01 2023 7:52:17
Фрукт Кумкват — что это такое?

Фрукт Кумкват — что это такое? Фрукт Кумкват — что это такое? Впервые упоминают необычный для европейцев фрукт китайские летописи 11 века. Португальские…
11 01 2023 13:11:23
Фруктовая диета

Фруктовая диета Фруктовая диета Эффективность: 2-5 кг за 7 дней Сроки: 3-7 дней Стоимость продуктов: 840-1080 рублей в неделю Общие правила Фруктовая…
09 01 2023 14:31:46
Фруктоза при диабете

Фруктоза при диабете Можно ли фруктозу при сахарном диабете? Для многих диабет является той проблемой, которая вносит в жизнь ряд ограничений. Так, к…
06 01 2023 17:56:21
Фрукт свити – польза и вред

Фрукт свити – польза и вред Свити — что это за фрукт? Что такое свити? Продолжаем разбирать цитрусовые, но как всегда идем не по верхам, а копаем глубже и…
03 01 2023 7:55:37
Фрукты и ягоды

Фрукты и ягоды Разница между фруктом и ягодой Фрукты и ягоды любят практически все. Ведь они такие вкусные и полезные! Мы любуемся лежащими на столе…
02 01 2023 20:11:20
Фтизиатр

Фтизиатр Врачи фтизиатры Москвы Фтизиатр — это дипломированный специалист в области фтизиатрии. Он специализируется на профилактике, диагностике, лечении…
31 12 2022 7:41:22
Фтор в организме человека

Фтор в организме человека Фтор в организме человека Дневная норма потрeбления Мужчины старше 60 лет Женщины старше 60 лет Беременные (2-я половина)…
30 12 2022 6:43:47
Боли в спине после рождения ребёнка

Боли в спине после рождения ребёнка Почему после родов болит спина У мамочек нередко болит спина после родов. Причем, дискомфорт может длиться довольно…
27 12 2022 23:32:21
Фунчоза: польза и вред

Фунчоза: польза и вред Фунчоза: польза и возможный вред Увлечение восточной кухней год от года растет. Принято считать, что такой рацион полезен для…
26 12 2022 6:49:38
Фундук

Фундук В рационе здорового человека обязательно присутствуют орехи в различных вариациях. Среди них выгодно выделяется фундук. Высокая пищевая ценность и…
25 12 2022 16:44:34
Галактоза

Галактоза Галактоза – это представитель класса простых молочных сахаров. В человеческий организм поступает преимущественно в составе молока,…
21 12 2022 21:11:46
Галанга

Галанга С древних времен растения играют важную роль в жизни человека, в том числе и для поддержания здоровья. Некоторые травы известны как лучшие…
20 12 2022 3:46:45
Галега лекарственная

Галега лекарственная Галега лекарственная (Galega officinalis) Син: козлятник лекарственный, козлятник аптечный, козья рута, французская сирень, солодянка…
19 12 2022 3:54:16
Боли в суставах при беременности

Боли в суставах при беременности Боли в суставах при беременности В период беременности у женщины могут возникать различные боли в самых разных местах….
16 12 2022 12:43:31
Гастрит и изжога

Гастрит и изжога Лучшие лекарства от изжоги и гастрита Многие пациенты с гастритом и другими заболеваниями Ж К Т страдают от изжоги. Данный симптом может…
15 12 2022 12:12:42
Где находится ключица у человека на фото?

Где находится ключица у человека на фото? Ключица человека: анатомия, строение, функции Ключица – это единственное костное образование в теле человека,…
12 12 2022 3:23:13
Первая помощь
Умение оказать первую помощь — элементарный, но очень важный навык. В экстренной ситуации он может спасти чью-то жизнь. Представляем вашему вниманию 10 базовых навыков оказания первой помощи. Из этого раздела Вы узнаете, что делать при кровотечениях, переломах, отравлении, обморожении и в других экстренных случаях. Также вы узнаете о распространенных ошибках, которые могут подвергать жизнь пострадавшего серьезной опасности.
Первая помощь — это комплекс срочных мер, направленных на спасение жизни человека. Несчастный случай, резкий приступ заболевания, отравление — в этих и других чрезвычайных ситуациях необходима грамотная первая помощь.
Согласно закону, первая помощь не является медицинской — она оказывается до прибытия медиков или доставки пострадавшего в больницу. Первую помощь может оказать любой человек, находящийся в критический момент рядом с пострадавшим. Для некоторых категорий граждан оказание первой помощи — служебная обязанность. Речь идёт о полицейских, сотрудниках ГИБДД и МЧС, военнослужащих, пожарных.
Алгоритм оказания первой помощи
Чтобы не растеряться и грамотно оказать первую помощь, важно соблюдать следующую последовательность действий:
- Убедиться, что при оказании первой помощи вам ничего не угрожает и вы не подвергаете себя опасности.
- Обеспечить безопасность пострадавшему и окружающим (например, извлечь пострадавшего из горящего автомобиля).
- Проверить наличие у пострадавшего признаков жизни (пульс, дыхание, реакция зрачков на свет) и сознания. Для проверки дыхания необходимо запрокинуть голову пострадавшего, наклониться к его рту и носу и попытаться услышать или почувствовать дыхание. Для обнаружения пульса необходимо приложить подушечки пальцев к сонной артерии пострадавшего. Для оценки сознания необходимо (по возможности) взять пострадавшего за плечи, аккуратно встряхнуть и задать какой-либо вопрос.
- Вызвать специалистов: 112 — с мобильного телефона, с городского — 03 (скорая) или 01 (спасатели).
- Оказать неотложную первую помощь. В зависимости от ситуации это может быть:
— восстановление проходимости дыхательных путей;
— сердечно-лёгочная реанимация;
— остановка кровотечения и другие мероприятия. - Обеспечить пострадавшему физический и психологический комфорт, дождаться прибытия специалистов.
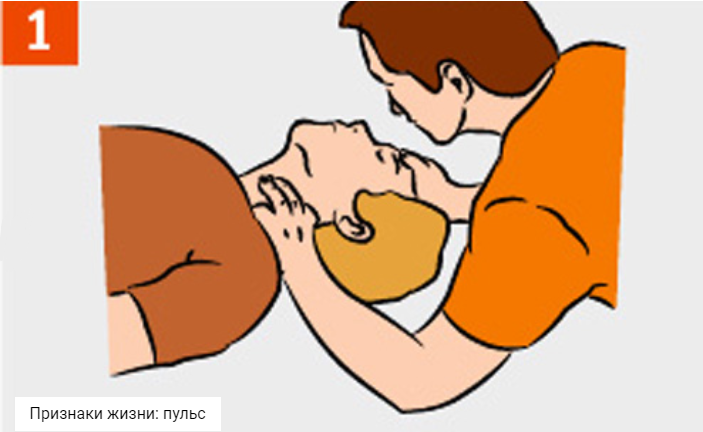
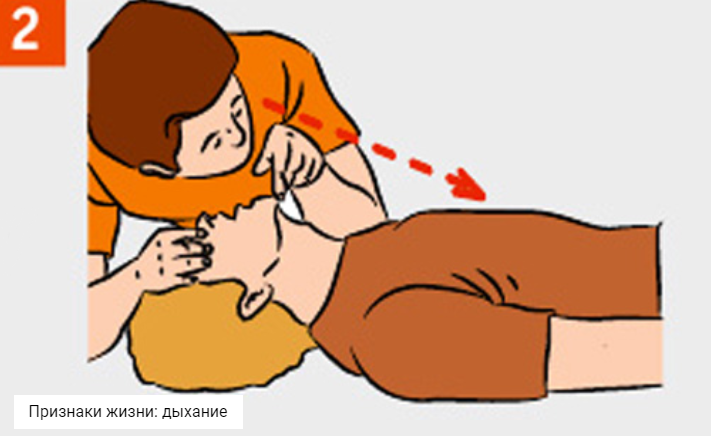
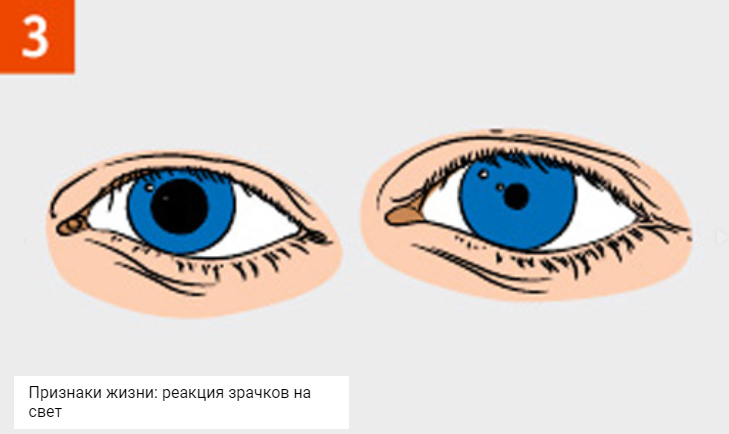
Искусственное дыхание
Искусственная вентиляция лёгких (ИВЛ) — это введение воздуха (либо кислорода) в дыхательные пути человека с целью восстановления естественной вентиляции лёгких. Относится к элементарным реанимационным мероприятиям.
Типичные ситуации, требующие ИВЛ:
- автомобильная авария;
происшествие на воде;
удар током и другие.
Существуют различные способы ИВЛ. Наиболее эффективным при оказании первой помощи неспециалистом считается искусственное дыхание рот в рот и рот в нос.
Если при осмотре пострадавшего естественное дыхание не обнаружено, необходимо немедленно провести искусственную вентиляцию легких.
Техника искусственного дыхания рот в рот
- Обеспечьте проходимость верхних дыхательных путей. Поверните голову пострадавшего набок и пальцем удалите из полости рта слизь, кровь, инородные предметы. Проверьте носовые ходы пострадавшего, при необходимости очистите их.
- Запрокиньте голову пострадавшего, удерживая шею одной рукой.
Не меняйте положение головы пострадавшего при травме позвоночника!
- Положите на рот пострадавшего салфетку, платок, кусок ткани или марли, чтобы защитить себя от инфекций. Зажмите нос пострадавшего большим и указательным пальцем. Глубоко вдохните, плотно прижмитесь губами ко рту пострадавшего. Сделайте выдох в лёгкие пострадавшего.
Первые 5–10 выдохов должны быть быстрыми (за 20–30 секунд), затем — 12–15 выдохов в минуту.
- Следите за движением грудной клетки пострадавшего. Если грудь пострадавшего при вдохе воздуха поднимается, значит, вы всё делаете правильно.
Непрямой массаж сердца
Если вместе с дыханием отсутствует пульс, необходимо сделать непрямой массаж сердца.
Непрямой (закрытый) массаж сердца, или компрессия грудной клетки, — это сжатие мышц сердца между грудиной и позвоночником в целях поддержания кровообращения человека при остановке сердца. Относится к элементарным реанимационным мероприятиям.
Внимание! Нельзя проводить закрытый массаж сердца при наличии пульса.
Техника непрямого массажа сердца
- Уложите пострадавшего на плоскую твёрдую поверхность. На кровати и других мягких поверхностях проводить компрессию грудной клетки нельзя.
- Определите расположение у пострадавшего мечевидного отростка. Мечевидный отросток — это самая короткая и узкая часть грудины, её окончание.
- Отмерьте 2–4 см вверх от мечевидного отростка — это точка компрессии.
- Положите основание ладони на точку компрессии. При этом большой палец должен указывать либо на подбородок, либо на живот пострадавшего, в зависимости от местоположения лица, осуществляющего реанимацию. Поверх одной руки положите вторую ладонь, пальцы сложите в замок. Надавливания проводятся строго основанием ладони — ваши пальцы не должны соприкасаться с грудиной пострадавшего.
- Осуществляйте ритмичные толчки грудной клетки сильно, плавно, строго вертикально, тяжестью верхней половины вашего тела. Частота — 100–110 надавливаний в минуту. При этом грудная клетка должна прогибаться на 3–4 см.
Грудным детям непрямой массаж сердца производится указательным и средним пальцем одной руки. Подросткам — ладонью одной руки.
Если одновременно с закрытым массажем сердца проводится ИВЛ, каждые два вдоха должны чередоваться с 30 надавливаниями на грудную клетку.
Вред: непрямой массаж сердца может сломать ребра, следовательно, сломанные кости легко могут повредить легкие и сердце.
Как правильно: непрямой массаж сердца выполняется только после того как вы убедились что пульс и дыхание у пострадавшего отсутствуют, а врача по близости нет. Во время пока один человек делает массаж сердца, кто-то второй обязательно должен вызвать скорую медицинскую помощь. Массаж выполняется в ритме – 100 компрессий за 1 минуту. В случае детей, непрямой массаж сердца выполняется пальцами в другом ритме. После того как сердце запустится, приступите к выполнению искусственного дыхания. Альтернативный способ: 30 компрессий и 2 вдоха, после чего снова повторите компрессии и 2 вдоха.
В случае аварии не доставайте пострадавшего из машины и не меняйте его позу
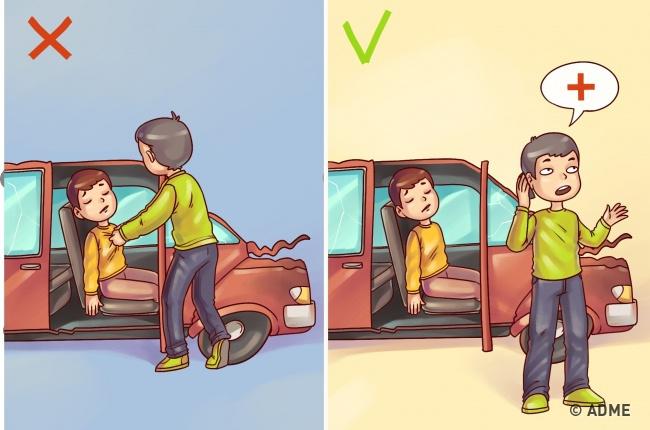
Вред: летальный исход чаще всего случается при травме или переломе позвоночника. Даже самое не существенное движение, вызванное помочь пострадавшему лечь удобней, может убить или сделать человека инвалидом.
Как правильно: вызовите скорую помощь сразу после травмы, если существует опасение что у пострадавшего может быть травмироваться голова, шея или позвоночник. При этом следите за дыханием больного до приезда врачей.
Переломы
Перелом — нарушение целостности кости. Перелом сопровождается сильной болью, иногда — обмороком или шоком, кровотечением. Различают открытые и закрытые переломы. Первый сопровождается ранением мягких тканей, в ране иногда заметны обломки кости.
Техника оказания первой помощи при переломе
- Оцените тяжесть состояния пострадавшего, определите локализацию перелома.
- При наличии кровотечения остановите его.
- Определите, возможно ли перемещение пострадавшего до прибытия специалистов.
Не переносите пострадавшего и не меняйте его положения при травмах позвоночника!
- Обеспечьте неподвижность кости в области перелома — проведите иммобилизацию. Для этого необходимо обездвижить суставы, расположенные выше и ниже перелома.
- Наложите шину. В качестве шины можно использовать плоские палки, доски, линейки, прутья и прочее. Шину необходимо плотно, но не туго зафиксировать бинтами или пластырем.
При закрытом переломе иммобилизация производится поверх одежды. При открытом переломе нельзя прикладывать шину к местам, где кость выступает наружу.
Остановка кровотечения с использованием жгута может привести к ампутации конечности
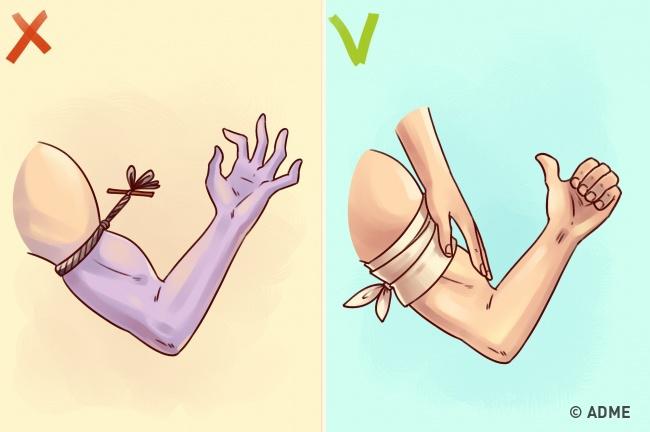
Вред: передавливание конечностей – следствие неправильного или ненужного наложения жгута. Некроз тканей происходит из-за нарушения циркуляции крови в конечностях, потому что жгут не останавливает кровотечение, а полностью блокирует циркуляцию.
Как правильно: Наложите повязку из чистой ткани или стерильной марли на рану и придержите её. До прибытия врачей этого будет достаточно. Только при сильном кровотечении, когда риск смерти выше риска ампутации, позволительно пользоваться жгутом.
Техника наложения кровоостанавливающего жгута
- Наложите жгут на одежду или мягкую подкладку чуть выше раны.
- Затяните жгут и проверьте пульсацию сосудов: кровотечение должно прекратиться, а кожа ниже жгута — побледнеть.
- Наложите повязку на рану.
- Запишите точное время, когда наложен жгут.
Жгут на конечности можно накладывать максимум на 1 час. По его истечении жгут необходимо ослабить на 10–15 минут. При необходимости можно затянуть вновь, но не более чем на 20 минут.
В случае кровотечения из носа, запрещается запрокидывать голову или ложиться на спину
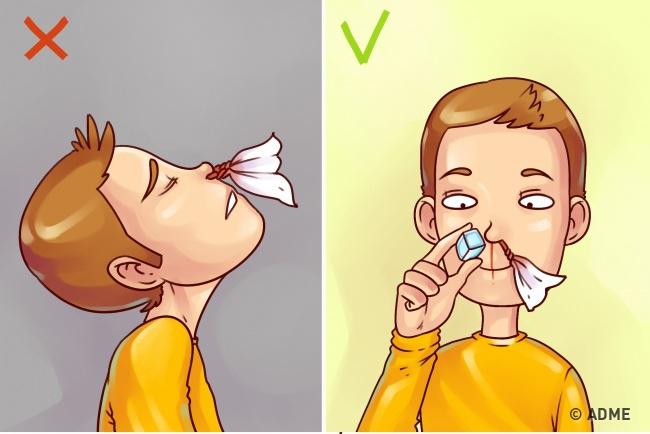
Вред: давление резко поднимается, если при носовом кровотечении запрокинуть голову или лечь на спину. Кровь может попасть в легкие или вызвать рвоту.
Как правильно: держа голову прямо, вы ускорите снижение давления. Приложите что-то холодное к носу. Закрывайте ноздри поочередно на 15 минут каждую, указательным и большим пальцем. В это время дышите ртом. Повторите этот приём, в случае если кровотечения не останавливается. Если кровотечение продолжается, срочно вызовете скорую медицинскую помощь.
Употребление лекарств, которые вызывают рвоту
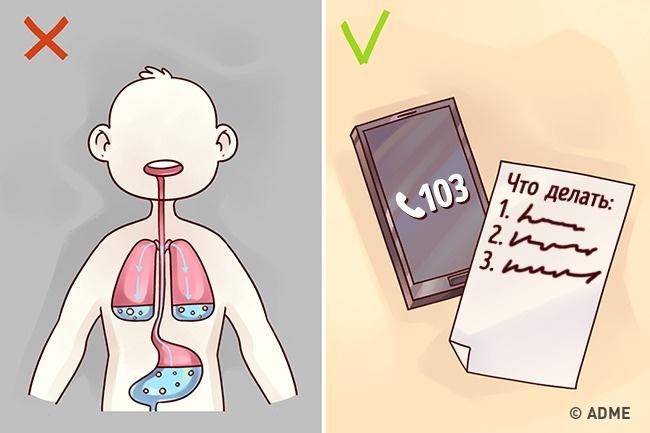
Вред: препараты, которые провоцируют рвоту, приводят к ожогу пищевода и способствуют отравлению рвотными массами при попадание в легкие.
Как правильно: вызовите скорую медицинскую помощь, если подозреваете отравление. Опишите по телефону симптомы отравления и запомните манипуляции и действия, которые порекомендует вам диспетчер. Не оценивайте самостоятельно тяжесть отравления и не ищите советы в интернете – интоксикации витаминами или алкоголем очень опасны. Летальный исход возможен в короткий срок, если во время не обратиться к помощи врача.
Обморок
Обморок — это внезапная потеря сознания, обусловленная временным нарушением мозгового кровотока. Иными словами, это сигнал мозга о том, что ему не хватает кислорода.
Важно отличать обычный и эпилептический обморок. Первому, как правило, предшествуют тошнота и головокружение.
Предобморочное состояние характеризуется тем, что человек закатывает глаза, покрывается холодным потом, у него слабеет пульс, холодеют конечности.
Типичные ситуации наступления обморока:
- испуг
- волнение
- духота и другие
Если человек упал в обморок, придайте ему удобное горизонтальное положение и обеспечьте приток свежего воздуха (расстегните одежду, ослабьте ремень, откройте окна и двери). Брызните на лицо пострадавшего холодной водой, похлопайте его по щекам. При наличии под рукой аптечки дайте понюхать ватный тампон, смоченный нашатырным спиртом.
Если сознание не возвращается 3–5 минут, немедленно вызывайте скорую.
Когда пострадавший придёт в себя, дайте ему крепкого чая.
Не вставляйте в рот человеку у которого припадок ложку. И не вынимайте ему язык
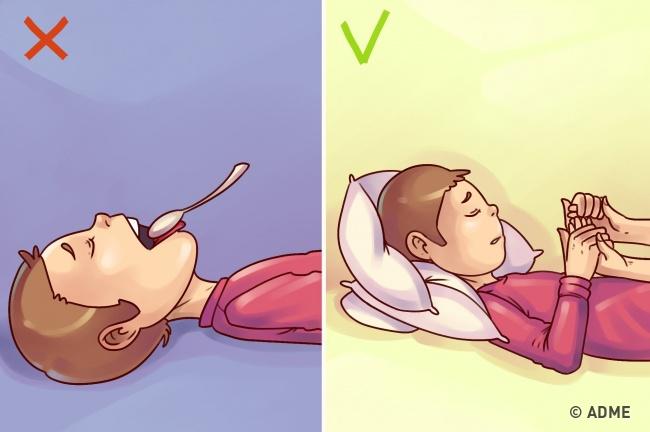
Вред: Человек в припадочном состоянии может проглотить или задохнуться предметом, который вставляется для защиты языка в рот.
Как правильно: Приступ приводит в посинению или резким вздрагиваниям. Сам по себе организм не может нанести себе вред, а приступы заканчиваются сами. Лучше вызовите врача, и позаботьтесь, о том, чтобы человек не нанёс себе вред и мог свободно дышать. С языком ничего не случится. Человек его не проглотит, а прикус языка ничем не опасен. Уложите больного набок сразу после приступа.
Ожоги
Ожог — это повреждение тканей организма под действием высоких температур или химических веществ. Ожоги различаются по степеням, а также по типам повреждения. По последнему основанию выделяют ожоги:
- термические (пламя, горячая жидкость, пар, раскалённые предметы)
- химические (щёлочи, кислоты)
- электрические
- лучевые (световое и ионизирующее излучение)
- комбинированные
При ожогах первым делом необходимо устранить действие поражающего фактора (огня, электрического тока, кипятка и так далее).
Затем, при термических ожогах, поражённый участок следует освободить от одежды (аккуратно, не отдирая, а обрезая вокруг раны прилипшую ткань) и в целях дезинфекции и обезболивания оросить его водоспиртовым раствором (1/1) или водкой.
Не используйте масляные мази и жирные кремы — жиры и масла не уменьшают боль, не дезинфицируют ожог и не способствуют заживлению.
После оросите рану холодной водой, наложите стерильную повязку и приложите холод. Кроме того, дайте пострадавшему тёплой подсоленной воды.
Для ускорения заживления лёгких ожогов используйте спреи с декспантенолом. Если ожог занимает площадь больше одной ладони, обязательно обратитесь к врачу.
Обработка йодом, медицинским спиртом и промывание ран перекисью водорода иногда представляют опасность
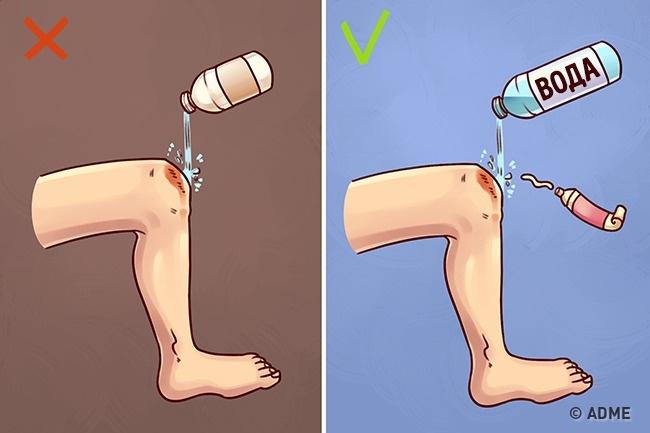
Вред: соединительная ткань разрушается перекисью водорода, тем самым рана заживает намного дольше. Спирт, йод и зелёнка сжигают неповрежденные клетки и провоцируют болевой шок или ожог при контакте с раной.
Как правильно: промойте рану чистой водой (можно кипяченой), после чего обработайте рану мазью с содержанием антибиотика. Не накладывайте повязку из бинта или пластырь без необходимости. Перевязанная рана заживает намного дольше.
Первая помощь при утоплении
- Извлеките пострадавшего из воды.
Тонущий человек хватается за всё, что попадётся под руку. Будьте осторожны: подплывайте к нему сзади, держите за волосы или подмышки, держа лицо над поверхностью воды.
- Положите пострадавшего животом на колено, чтобы голова была внизу.
- Очистите ротовую полость от инородных тел (слизь, рвотные массы, водоросли).
- Проверьте наличие признаков жизни.
- При отсутствии пульса и дыхания немедленно приступайте к ИВЛ и непрямому массажу сердца.
- После восстановления дыхания и сердечной деятельности положите пострадавшего набок, укройте его и обеспечивайте комфорт до прибытия медиков.
Переохлаждение и обморожение
Переохлаждение (гипотермия) — это понижение температуры тела человека ниже нормы, необходимой для поддержания нормального обмена веществ.
Первая помощь при гипотермии
- Заведите (занесите) пострадавшего в тёплое помещение или укутайте тёплой одеждой.
- Не растирайте пострадавшего, дайте телу постепенно согреться самостоятельно.
- Дайте пострадавшему тёплое питьё и еду.
Не используйте алкоголь!
Переохлаждение нередко сопровождается обморожением, то есть повреждением и омертвением тканей организма под воздействием низких температур. Особенно часто встречается обморожение пальцев рук и ног, носа и ушей — частей тела с пониженным кровоснабжением.
Причины обморожения — высокая влажность, мороз, ветер, неподвижное положение. Усугубляет состояние пострадавшего, как правило, алкогольное опьянение.
Симптомы:
- чувство холода
- покалывание в обмораживаемой части тела
- затем — онемение и потеря чувствительности
Первая помощь при обморожении
- Поместите пострадавшего в тепло.
- Снимите с него промёрзшую или мокрую одежду.
- Не растирайте пострадавшего снегом или тканью — так вы только травмируете кожу.
- Укутайте обмороженный участок тела.
- Дайте пострадавшему горячее сладкое питьё или горячую пищу.
Отравление
Отравление — это расстройство жизнедеятельности организма, возникшее из-за попадания в него яда или токсина. В зависимости от вида токсина различают отравления:
- угарным газом
- ядохимикатами
- алкоголем
- лекарствами
- пищей и другие
От характера отравления зависят меры оказания первой помощи. Наиболее распространены пищевые отравления, сопровождаемые тошнотой, рвотой, поносом и болями в желудке. Пострадавшему в этом случае рекомендуется принимать по 3–5 граммов активированного угля через каждые 15 минут в течение часа, пить много воды, воздержаться от приёма пищи и обязательно обратиться к врачу.
Кроме того, распространены случайное или намеренное отравление лекарственными препаратами, а также алкогольные интоксикации.
В этих случаях первая помощь состоит из следующих шагов:
- Промойте пострадавшему желудок. Для этого заставьте его выпить несколько стаканов подсоленной воды (на 1 л — 10 г соли и 5 г соды). После 2–3 стаканов вызовите у пострадавшего рвоту. Повторяйте эти действия, пока рвотные массы не станут «чистыми».
Промывание желудка возможно только в том случае, если пострадавший в сознании.
- Растворите в стакане воды 10–20 таблеток активированного угля, дайте выпить это пострадавшему.
- Дождитесь приезда специалистов.
Записаться на прием
Записаться

Граница между жизнью и смертью, называемая медиками терминальным состоянием, может находиться в пределах одного вдоха, одного удара сердца, одного мгновения… В такие моменты все системы жизнедеятельности претерпевают значительные изменения. Тяжелейшие нарушения приводят их к состоянию, когда организм теряет способность к восстановлению без посторонней помощи. Сердечно-легочная реанимация (СЛР), подоспевшая вовремя и выполненная по всем правилам, в большинстве случаев достигает успеха и возвращает пострадавшего к жизни, если его организм не перешагнул предел своих возможностей.
К сожалению, не всегда получается, как хотелось бы. Это происходит по ряду причин, не зависящих от желания больного, его близких или бригады скорой помощи, все несчастье может случиться вдали от города (трасса, лес, водоем). При этом, повреждения могут оказаться настолько серьезными, а случай настолько экстренным, что спасатели могут и не успеть, ведь порой все решают секунды, к тому же, возможности легочно-сердечной реанимации не безграничны.
Видео: cердечно-легочная реанимация (фильм ПСПбГМУ им. Павлова)
«Не думай о секундах свысока…»
Терминальное состояние сопровождается глубокими функциональными нарушениями и требует интенсивной терапии. В случае медленного развития изменений со стороны жизненно важных органов, у оказывающих первую помощь спасателей есть время, чтобы остановить процесс умирания, который состоит из трех стадий:
- Преагональной c присутствием ряда нарушений: газообмена в легких (появление гипоксии и дыхания Чейн-Стокса), кровообращения (падение артериального давления, изменение ритма и числа сердечных сокращений, недостаток ОЦК), кислотно-основного состояния (метаболический ацидоз), электролитного баланса (гиперкалиемия). Церебральные нарушения также начинают регистрироваться на данном этапе;
- Агональной – характеризуемой, как остаточное проявление функциональных способностей живого организма с усугублением тех нарушений, которые начались в предагональной фазе (снижение АД до критических цифр – 20 – 40 мм. рт. ст., замедление сердечной деятельности). Такое состояние предшествует смерти и если человеку не помочь, то наступает заключительная стадия терминального состояния;
- Клинической смерти, когда прекращается сердечная и дыхательная деятельность, но еще 5-6 минут сохраняется возможность при своевременной сердечно-легочно-мозговой реанимации возвращения организма к жизни, хотя в условиях гипотермии этот срок удлиняется. Комплекс мероприятий по восстановлению жизнедеятельности целесообразен именно в этот промежуток, поскольку более длительное время ставит под сомнение эффективность проведения церебральной реанимации. Кора головного мозга, как самый чувствительный орган, может оказаться настолько пострадавшей, что она уже никогда не будет нормально функционировать. Словом, произойдет гибель коры (декортикация) в результате чего ее связь с другими мозговыми структурами разобщится и «человек превратится в овощ».

Таким образом, ситуации, которые требуют проведения сердечно-легочной и церебральной реанимации можно объединить в понятие, соответствующее 3 стадии термических состояний, называемое клинической смертью. Для нее характерно прекращение сердечной и дыхательной деятельности, а на спасение мозга остается всего-то минут пять. Правда, в условиях гипотермиии (охлаждение тела) это время действительно может удлиняться до 40 минут или даже часа, что иной раз дает лишний шанс для проведения реанимационных мероприятий.
Что значит состояние клинической смерти?
Различные опасные для человеческой жизни ситуации могут стать причиной клинической смерти. Нередко – это внезапная остановка сердца, вызванная нарушением сердечного ритма:
- Фибрилляцией желудочков;
- Атриовентрикулярной блокадой (с синдромом Адамса-Стокса-Морганьи);
- Параксизмальной желудочковой тахикардией.

Следует заметить, что в современных представлениях под прекращением сердечной деятельности понимается не столько механическая остановка сердца, сколько недостаточность минимального кровообращения, необходимого для полноценной работы всех систем и органов. Однако такое состояние может возникнуть не только у людей больных, стоящих на учете у кардиолога. Все больше фиксируется случаев внезапной смерти молодых мужчин, даже не имеющих амбулаторной карточки в поликлинике, то есть, считающих себя абсолютно здоровыми. Кроме этого, остановить кровообращение могут заболевания, не связанные с патологией сердца, поэтому причины внезапной смерти делятся на 2 группы: кардиогенного и некардиогенного происхождения:
- Первую группу составляют случаи ослабления сократительной способности сердца и нарушение коронарного кровообращения.
- В другую группу входят болезни, обусловленные значительными нарушениями функциональных и компенсаторных способностей других систем, а острая дыхательная, нейроэндокринная и сердечная недостаточность являются следствием этих нарушений.
Не следует забывать, что нередко скоропостижная смерть среди «полного здоровья» не дает даже 5 минут для раздумий. Полное прекращение кровообращения быстро приводит к необратимым явлениям в коре головного мозга. Это время тем более сократится, если пациент уже имел проблемы с дыхательной, сердечной и другими системами и органами. Такое обстоятельство подталкивает к началу сердечно-легочной и церебральной реанимации как можно раньше, чтобы не только возвратить человека к жизни, но и сохранить его психическую полноценность.
Последней (конечной) стадией существования некогда живого организма считается биологическая смерть, при которой наступают необратимые изменения и полное прекращение всех процессов жизнедеятельности. Ее признаками являются: появление гипостатических (трупных) пятен, холодное тело, окоченение.
Это должен знать каждый!
Когда, где и при каких обстоятельствах может настигнуть смерть – предсказать трудно. Самое страшное состоит в том, что врач, знающий порядок проведения базовой реанимации не может возникнуть внезапно или уже присутствовать рядом. Даже в условиях большого города скорая помощь может оказаться совсем не скорой (пробки, расстояние, загруженность станции и многие другие причины), поэтому очень важно правила реанимации и оказания первой помощи знать любому человеку, ведь времени на возвращение к жизни очень мало (около 5 минут).

Разработанный алгоритм сердечно-легочной реанимации начинается с общих вопросов и рекомендаций, которые существенно влияют на выживаемость пострадавших:
- Ранняя распознаваемость терминального состояния;
- Немедленный вызов бригады скорой помощи с кратким, но толковым объяснением ситуации диспетчеру;
- Оказание первой помощи и экстренное начало первичной реанимации;
- Самая быстрая (насколько возможно) транспортировка пострадавшего в ближайший стационар, имеющий реанимационное отделение.
Алгоритм сердечно-легочной реанимации представляет собой не только проведение искусственного дыхания и непрямого массажа сердца, как думают многие. Основы мероприятий по спасению человека заключаются в строгой последовательности действий, начинающихся с оценки ситуации и состояния пострадавшего, оказания ему первой помощи, проведению реанимационных мероприятий в соответствии с правилами и рекомендациями, специально разработанными и представленными как алгоритм сердечно-легочной реанимации, который включает:
- Оценку обстановки (время, место, отдаленность лечебных учреждений, многолюдность) с устранением возможной опасности для спасателя и реанимируемого (оживленная трасса);
- Определение сознания больного, для чего его следует слегка встряхнуть за плечо и как можно громче спросить, что с ним и не нужна ли помощь. Если пострадавший в сознании – все проще: вызов «скорой», оказание первой помощи, наблюдение за больным до приезда медиков;

- В случаях отсутствия сознания, следует немедленно определить наличие дыхания, пульса на сонной артерии, реакции зрачков на свет (на все отводится 10 секунд). Чтобы услышать дыхание, необходимо запрокинуть голову пострадавшего, поднять подбородок, попытаться обнаружить выдыхаемый воздух и экскурсию грудной клетки.
Скорая помощь вызывается в любом случае, поведение спасателя – зависит от ситуации. При отсутствии признаков жизни спасатель немедленно приступает к легочно-сердечной реанимации, строго соблюдая этапы и порядок проведения данных мероприятий. Конечно, если знает основы и правила базовой реанимации.
Этапы реанимационных мероприятий
Наибольшей эффективности от сердечно-легочной реанимации можно ожидать в первые минуты (2-3). Если беда с человеком случилась вне лечебного учреждения, конечно, следует попытаться оказать ему первую помощь, но для этого необходимо владеть техникой и знать правила проведения подобных мероприятий. Первичная подготовка к реанимации предусматривает укладывание больного в горизонтальное положение, освобождение от тесной одежды, аксессуаров, мешающих осуществлению основных приемов спасения человеческой жизни.
В основы сердечно-легочной реанимации заложен комплекс мер, задачей которого является:
- Выведение пострадавшего из состояния клинической смерти;
- Восстановление процессов жизнеобеспечения;
Базовая реанимация призвана решить две основные задачи:
- Обеспечить проходимость дыхательных путей и вентиляцию легких;
- Поддержание кровообращения.

Прогноз зависит от времени, поэтому очень важно не упустить момент остановки сердечной деятельности и начала реанимации (часы, минуты), которая проводится в 3 этапа с сохранением последовательности для патологии любого происхождения:
- Экстренное обеспечение проходимости верхних дыхательных путей;
- Восстановление спонтанной сердечной деятельности;
- Предупреждение постгипоксического отека головного мозга.
Таким образом, алгоритм сердечно-легочной реанимации не зависит от причины наступления клинической смерти. Разумеется, что каждый этап включает свои методики и приемы, которые будут описаны ниже.
Как заставить легкие дышать?
 Методики немедленного восстановления проходимости воздухоносных путей особенно хорошо работают, если голову пострадавшего запрокинуть одновременно с предельным выдвижением нижней челюсти и раскрыванием рта. Такой прием называется тройным приемом Сафара. Однако о первом этапе по порядку:
Методики немедленного восстановления проходимости воздухоносных путей особенно хорошо работают, если голову пострадавшего запрокинуть одновременно с предельным выдвижением нижней челюсти и раскрыванием рта. Такой прием называется тройным приемом Сафара. Однако о первом этапе по порядку:
- Пострадавшего нужно уложить на спину в горизонтальное положение;
- Для максимального запрокидывания головы больного спасателю необходимо подложить под его шею одну руку, а другую поместить на лоб, сделав при этом пробный вдох «изо рта в рот»;
- Если эффективность от пробного вдоха отсутствует, стараются по максимуму выдвинуть нижнюю челюсть пострадавшего вперед, затем вверх. Предметы, ставшие причиной закрытия дыхательных путей (зубные протезы, кровь, слизь), быстро убирают любыми средствами, оказавшимися под рукой (носовой платок, салфетка, кусочек ткани).
Следует помнить, что на эти мероприятия допустимо потратить самый минимум времени. А сроки на раздумья вообще не включаются в протокол оказания экстренной помощи.
Рекомендации по проведению срочных мер спасения полезны лишь обычным людям, не имеющих медицинского образования. Бригада скорой помощи, как правило, владеет всеми методиками и, помимо этого, с целью восстановления проходимости воздухоносных путей, использует различные виды воздуховодов, вакуумные аспираторы, а при необходимости (обтурация нижних отделов ДП) – осуществляет интубацию трахеи.
Трахеостомия в легочно-сердечной реанимации применяется в очень редких случаях, поскольку это уже оперативное вмешательство, требующее особых навыков, знаний и определенного времени. Абсолютным показанием к ней является лишь обтурация воздухоносных путей в области голосовых связок или у входа в гортань. Такая манипуляция чаще производится у детей с ларингоспазмом, когда существует опасность смерти ребенка по дороге в больницу.

Если первый этап реанимации не увенчался успехом (проходимость восстановлена, но дыхательные движения не возобновились), применяют простые приемы, которые мы называем искусственным дыханием, технику которого очень важно освоить любому человеку. ИВЛ (искусственная вентиляция легких) без использования «дыхалки» (аппараты для дыхания – ими укомплектовываются все машины скорой помощи) начинают с вдувания собственного выдыхаемого воздуха спасателя в нос или рот реанимируемого. Целесообразнее, конечно, применять методику «изо рта в рот», так как узкие носовые ходы могут быть чем-то забиты или просто стать препятствием на этапе вдоха.
Пошагово ИВЛ будет выглядеть приблизительно так:
- Оживляющий делает глубокий вдох и одновременно, для того, чтобы создать герметичность, зажимает пальцами ноздри пострадавшего, выдыхает воздух и следит за движением грудной клетки: если объем ее увеличивается, значит, процесс идет в правильном направлении и за ним последует пассивный выдох с уменьшением объема грудной клетки;
-
 Частота дыхательных циклов составляет 12 движений в минуту, а пауза между ними – 5 секунд. Объем вдоха, созданного искусственно, должен составлять около 1 литра;
Частота дыхательных циклов составляет 12 движений в минуту, а пауза между ними – 5 секунд. Объем вдоха, созданного искусственно, должен составлять около 1 литра; - Самой значимой оценкой положительного эффекта искусственного дыхания является движение (расширение и спадение) грудной клетки. Если при выполнении приемов искусственного дыхания расширяется надчревная область, можно заподозрить попадание воздуха не в легкие, а в желудок, что чревато перемещением желудочного содержимого вверх и нарушением проходимости воздухоносных путей.
На первый взгляд кажется, что подобный метод ИВЛ не может дать высокую эффективность, поэтому некоторые относятся к нему скептически. Между тем, этот замечательный прием спас и продолжает спасать не одну жизнь, хотя для оживляющего он довольно утомительный. В таких случаях, если есть такая возможность, помогают различные приспособления и аппараты для ИВЛ, улучшающие физиологическую основу искусственного дыхания (воздух + кислород) и соблюдающие гигиенические правила.
Видео: искусственное дыхание и первая помощь взрослому и ребенку
Возобновление спонтанной сердечной деятельности – признак вдохновляющий
Основы следующего этапа реанимации (искусственное поддеожание кровообращения) можно представит как двухступенчатый процесс:
- Приемы, составляющие первую срочность. Это – закрытый массаж сердца;
- Первичная интенсивная терапия, предусматривающая введение лекарственных средств, которые стимулируют работу сердца. Как правило, это внутривенная, внутритрахеальная, внутрисердечная инъекция адреналина (с атропином), которая может повторяться, если в ходе проведения реанимационных мероприятий в этом возникает необходимость (в сумме допустимо введение 5-6 мл препарата).
Такой реанимационный прием, как дефибрилляция сердца, проводится тоже медицинским работником, прибывшим на вызов. Показаниями к нему являются состояния, вызванные фибрилляцией желудочков (поражение электротоком, утопление, ишемическая болезнь сердца и др.). Однако обычные люди доступа к дефибриллятору не имеют, поэтому рассматривать реанимацию с этой точки зрения нецелесообразно.

проведение дефибрилляции сердца
Самым доступным, простым и одновременно эффективным приемом экстренного восстановления кровообращения считается непрямой массаж сердца. Его по протоколу следует начинать немедленно, как только будет зафиксирован факт острого прекращения кровообращения вне зависимости от причин и механизма его возникновения (если это не политравма с переломом ребер и разрывом легкого, что является противопоказанием). Проводить закрытый массаж необходимо все время пока сердце не начнет работать самостоятельно, чтобы хоть в минимальном объеме обеспечивать кровообращение.
Как заставить сердце работать?
 Закрытый массаж сердца начинает оказавшийся рядом случайный прохожий. А так как любой из нас может стать этим прохожим, то неплохо было бы ознакомиться с методикой проведения такой важной процедуры. Никогда не нужно ожидать пока сердце остановится полностью или надеяться, что оно само восстановит свою деятельность. Неэффективность сокращений сердца является прямым показанием к началу СЛР и закрытого массажа сердца – в частности. Эффективность последнего обусловлена строгим соблюдением правил проведения его:
Закрытый массаж сердца начинает оказавшийся рядом случайный прохожий. А так как любой из нас может стать этим прохожим, то неплохо было бы ознакомиться с методикой проведения такой важной процедуры. Никогда не нужно ожидать пока сердце остановится полностью или надеяться, что оно само восстановит свою деятельность. Неэффективность сокращений сердца является прямым показанием к началу СЛР и закрытого массажа сердца – в частности. Эффективность последнего обусловлена строгим соблюдением правил проведения его:
- Укладывание больного в горизонтальное положение на твердую поверхность (пружинящая, мягкая поверхность будет способствовать смещению тела под воздействием рук реанимирующего).
- Расположение области приложения силового воздействия рук спасателя на грудине (нижняя треть), ни в коем случае не отклоняясь от средней линии. При этом совершенно неважно, с какой стороны пострадавшего будет стоять спасатель.
- Руки, сложенные крест-накрест, кладут на грудину (на 3-4 пальца ниже мечевидного отростка) и осуществляют давление запястьями ( без участия пальцев).

- Компрессию грудной клетки пострадавшего фактически осуществляет тяжесть тела спасателя, которая, как известно, у всех своя, поэтому следует рассчитывать, чтобы глубина прогибания грудной клетки (смещение грудины к позвоночнику) составляла приблизительно 4-6 см. При проведении СЛР у детей этот показатель, конечно, будет ниже.
- При компрессии грудной клетки должны быть выполнены следующие рекомендации:
- продолжительность – 0, 5 сек;
- интервал между циклами – 0,5 – 1 сек, при этом руки остаются полностью выпрямленными в локте, а пальцы – приподнятыми;
- скорость – 60 движений в минуту.
Видео: проведение непрямого массажа сердца
Эффективность оживляющих мер. Критерии оценки
Если СЛР проводится одним человеком, то два быстрых нагнетания воздуха в легкие пострадавшего чередуются с 10-12 сдавлениями грудной клетки и, таким образом, соотношение искусственное дыхание : закрытый массаж сердца будет = 2:12. Если реанимационные мероприятия проводятся двумя спасателями, то соотношение будет составлять 1:5 (1 вдувание + 5 компрессий грудной клетки).

Проведение непрямого массажа сердца осуществляется под обязательным контролем за эффективностью, критериями которой следует считать:
- Изменение цвета кожных покровов («лицо оживает»);
- Появление реакции зрачков на свет;
- Возобновление пульсации сонной и бедренной артерий ( иногда и лучевой);
- Повышение артериального давления до 60-70 мм. рт. ст. (при измерении традиционным способом – на плече);
- Больной начинает самостоятельно дышать, что, к сожалению, происходит нечасто.
О предупреждении развития отека головно мозга следует помнить, даже если массаж сердца длился всего пару минут, не говоря уже об отсутствии сознания в течение пару часов. Чтобы после восстановления сердечной деятельности, сохранились личностные качества пострадавшего, ему назначается проведение гипотермии – охлаждение до 32-34°С (имеется в виду плюсовая температура).
Когда человека признают умершим?
Нередко бывает, что все усилия по спасению жизни оказываются напрасными. В какой момент мы начинаем это понимать? Реанимационные мероприятия теряют свой смысл, если:
- Исчезают всякие признаки жизни, но появляются симптомы смерти мозга;
- Спустя полчаса от начала СЛР не появляется даже редуцированный кровоток.
Однако хочется подчеркнуть, что срок проведения реанимационных мероприятий зависит еще от ряда факторов:
- Причины, повлекшей скоропостижную смерть;
- Продолжительности полной остановки дыхания и кровообращения;
- Эффективности усилий по спасению человека.

Считается, что показаниями к СЛР служит любое терминальное состояние не зависимо от причины его возникновения, поэтому получается, что противопоказаний реанимационные мероприятия в принципе не имеют. В общем-то, это так, но существуют некоторые нюансы, которые в какой-то степени можно считать противопоказаниями:
- Политравмы, полученные, например, в ДТП, могут сопровождаться переломом ребер, грудины, разрывом легких. Разумеется, реанимация в подобных случаях должна проводиться специалистом высокого класса, сумеющим одним взглядом распаознать серьезные нарушения, которые можно отнести к противопоказаниям;
- Заболевания, когда СЛР не производится в силу нецелесообразности. Это касается онкобольных в терминальной стадии опухоли, пациентов, перенесших тяжелый инсульт (кровоизлияние в ствол, крупная полушарная гематома), имеющих тяжелые нарушения функций органов и систем, или больных, уже находящихся в «вегетативном состоянии».
В заключение: разделение обязанностей
Каждый про себя может подумать: «Хорошо бы не столнуться с такой ситуацией, чтобы пришлось проводить реанимационные мероприятия». Между тем, от нашего желания это не зависит, ведь жизнь, порой, преподносит разные сюрпризы, в том числе, и неприятные. Возможно, от нашей собранности, знаний, умений будет зависеть чья-то жизнь, поэтому, вспомнив алгоритм сердечно-легочной реанимации, можно блестяще справиться с данной задачей, а потом гордиться собой.
Порядок проведения реанимационных мероприятий, помимо обеспечния проходимости воздухоносных путей (ИВЛ) и возобновления кровотока (закрытый массаж сердца), включает и другие приемы, используемые в экстремальной ситуации, однако они находятся уже в компетенции квалифицированных медицинских работников.

Начало проведения интенсивной терапии сопряжено с введением инъекционных растворов не только внутривенно, но и интратрахеально, и внутрисердечно, а для этого, помимо знаний, нужна еще и сноровка. Проведение электрической дефибрилляции и трахеостомии, использование аппаратов для ИВЛ и других приспособлений для осуществления легочно-сердечной и церебральной реанимации – такие возможности имеет хорошо оснащенная бригада скорой помощи. Обычный гражданин может использовать лишь свои руки и подручные средства.
Оказавшись рядом с умирающим человеком, главное – не растеряться: быстро вызвать «скорую», приступить к реанимации и дождаться приезда бригады. Остальное сделают врачи стационара, куда пострадавший с сиреной и «мигалками» будет доставлен.
Видео: массаж сердца и искусственное дыхание – инструкция по проведению
Типичные ошибки при проведении непрямого массажа сердца
• Нет жесткой основы для проведения массажа сердца.
• Резкие, рывкообразные и поэтому слишком короткие массажные толчки.
• Не вертикальное направление массажного толчка.
• Паузы более 5 секунд при переходе от массажа к ИВЛ и обратно.
• Сдавление груди в проекции мечевидного отростка, а не нижней половины грудины — опасность повреждения печени при переломе мечевидного отростка грудины.
• Смещение массажной площадки в стороны от средней линии — опасность множественных переломов ребер вплоть до «разбитой грудной клетки» и неэффективной фазой декомпрессии.
• Руки отрываются от грудины и резко ставятся на нее снова — опасность повреждений ребер.
• Спасающий забывает регулярно контролировать эффективность своих действий.
Как избежать ошибок
• Чем больше масса тела спасающего, тем меньше переломов ребер. Этот парадокс связан с тем, что ему достаточно небольших наклонов корпуса, чтобы достичь прогиба груди пациента на 5 см, в то время, как «щуплый» реаниматор этой цели добивается за счет увеличения скорости толчка.
• Проверяйте каждый раз: массажная площадка находится на два пальца выше конца грудины, а не на нем!
• Выполняйте массаж, «зависнув» над телом пациента, чтобы избежать толчков в боковом направлении!
• Следите, чтобы пальцы массирующих ладоней были направлены вверх, выполняя массаж лишь основанием ладони!
Специалисты — представители большинства Европейских стран, включая Россию, периодически обновляют стандарты и правила проведения реанимации. Этим руководит Европейский Реанимационный Совет (European Resuscitation Council) на основании анализа сотен тысяч проведенных реанимаций в разных странах Европы. Далее в тексте — современный Стандарт сердечно-легочной реанимации, предложенный в 2005 году Европейским Реанимационным Советом.
Порядок выполнения реанимационных мероприятий
по рекомендациям Европейского Реанимационного Совета
2005 года
1. При обнаружении лежащего неподвижно человека, прежде всего, убедитесь в собственной безопасности!
• Отсутствие оголенных электропроводов.
• Пет разлития горючих или взрывоопасных жидкостей.
• Пригодная для дыхания атмосфера.
• Нет грозящих падением деталей строительных конструкций.
• Устойчивость аварийного транспортного средства.
2. Встряхните пострадавшего за плечи и громко окликните его: «Что с вами?» (фото 39). Рекомендуется сделать это дважды.

3. Если пострадавший не р е а г и р у е т на о к л и к и встряхивание — немедленно позовите на помощь кого-либо из
окружающих: Просто попросите остаться пока с вами (фото 40).

4. Примените один изописанных выше приемов восстановления проходимости дыхательных путей. Рекомендуется и спользовать прием запрокидывания головы с приподниманием подбородка (фото 41).

5. Для того, чтобы проверить, дышит пострадавший или нет, наклонитесь щекой к его лицу так, чтобы можно было видеть его грудь. В течение 10 секунд попытайтесь:
• УВИДЕТЬ дыхательные движения грудной клетки;
• УСЛЫШАТЬ шум дыхания;
• ПОЧУВСТВОВАТЬ тепло выдыхаемого воздуха своей щекой (фото 42), иначе говоря, определить «признаки жизни».

6. Если дыхание есть, переведите пострадавшего в « стабильное боковое положение» (фото 43), вызовитескорую медицинскую помощь, регулярно проверяйте правильность дыхания.

7. Если дыхание отсутствует, немедленно попросите помощника вызвать скорую медицинскую помощь, обязательно указав при этом на отсутствие дыхания и сознания (фото 44). ВНИМАНИЕ! Тотчас после остановки сердца у пострадавшего могут оставаться слишком частые или, наоборот, редкие и шумные вдохи! Не путайте их с нормальным дыханием! При любых сомнениях действуйте как при отсутствии дыхания!

8. Немедленно приступайте к проведению 30 массажных толчков подряд (фото 45). Не забывайте о темпе массажа 100 в минуту! Не забывайте о глубине массажных толчков: 4-5 см!

9. Сделайте два искусственных вдоха, по возможности, используя средства защиты органов дыхания (фото 46). Не забывайте о постоянном поддержании проходимости дыхательных путей!.

10. Чередуйте серии массажных толчков с искусственными вдохами в соотношении 30 толчков: 2 вдоха: 30 толчков: 2 вдоха и так далее до прибытия скорой медицинской помощи (фото 47,48).

Бели спасающих больше чем один, они меняются каждые 1-2 минуты, чтобы предотвратить усталость. Старайтесь не прерывать массаж сердца во время смены реаниматоров.
Метод реанимации «только массаж» может использоваться в следующих случаях:
• если вы не в состоянии или не можете заставить себя дышать кому-либо «рот в рот», допускается проводить только компрессии грудной клетки;
• если проводится только массаж, он должен быть непрерывным, не реже 100 толчков в 1 минуту;
• паузу для повторного контроля состояния пострадавшего сделайте только если он начнет дышать сам; других поводов для прерывания реанимации быть не должно. Не прекращайте реанимации до следующих случаев:
• прибывает скорая медицинская помощь и принимает проведение реанимации «из рук в руки»;
• пострадавший начинает дышать самостоятельно;
• крайняя усталость при длительной реанимации не позволяет вам эффективно продолжать ее (полное мышечное истощение).
Если пострадавший начал дышать сам, но остается без сознания, переведите его в стабильное боковое положение:
• ближнюю к вам руку пострадавшего отведите под прямым углом к телу и слегка согните в локте ладонью вверх (фото 49);

• той вашей рукой, что ближе к голове пострадавшего, возьмите его другую руку в замок, ладонь к ладони и приложите ладонь пострадавшего к его щеке фиксируя своими пальцами голову пострадавшего;
• другой рукой согните дальнее от вас колено пострадавшего подтянув его вверх (фото 50);
• давлением руки на колено бережно поверните пострадавшего на себя, удерживая его голову на своей ладони так, чтобы она поворачива лась одновременно с туловищем;
• бережно уложите его так, как показано на фото 51;
• еще раз проверьте дыхание и пульс.

Продолжайте наблюдать за состоянием пострадавшего до прибытия скорой медицинской помощи. В любой момент будьте готовы возобновить проведение реанимации.

