Хроническая обструктивная болезнь легких
Утратил силу — Архив

Версия: Клинические рекомендации РФ 2018-2020 (Россия)
Категории МКБ:
Другая хроническая обструктивная легочная болезнь (J44)
Разделы медицины:
Пульмонология
Общая информация
Краткое описание
Российское респираторное общество
Согласовано Научным советом Министерства Здравоохранения Российской Федерации
Клинические рекомендации
Хроническая обструктивная болезнь легких
Год утверждения (частота пересмотра): 2018
Хроническая обструктивная болезнь легких (ХОБЛ) – заболевание, характеризующееся персистирующим ограничением воздушного потока, которое обычно прогрессирует и является следствием хронического воспалительного ответа дыхательных путей и легочной ткани на воздействие ингалируемых повреждающих частиц или газов. Обострения и коморбидные состояния являются неотъемлемой частью болезни и вносят значительный вклад в клиническую картину и прогноз [1].
Кодирование по МКБ 10
Хроническая обструктивная болезнь легких (J44):
J44.0 – Хроническая обструктивная болезнь легких с острой респираторной инфекцией нижних дыхательных путей
J44.1 – Хроническая обструктивная болезнь легких с обострением неуточненная
J44.8 – Другая уточненная хроническая обструктивная болезнь легких
Хронический бронхит: астматический (обструктивный) БДУ, эмфизематозный БДУ, обструктивный БДУ
J44.9 – Хроническая обструктивная болезнь легких неуточненная
Хроническая обструктивная болезнь легких БДУ
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
Классификация
Ранее классификация ХОБЛ строилась на показателях функционального состояния легких, базирующихся на постбронходилатационных значениях объема форсированного выдоха за 1-ю сек (ОФВ1), и в ней выделялось 4 стадии заболевания (табл. 1).
Таблица 1. Спирометрическая (функциональная) классификация ХОБЛ.

В пересмотре документа GOLD (Global Initiative for Chronic Obstructive Lung Disease) в 2011 году была предложена новая классификация, основанная на интегральной оценке тяжести больных ХОБЛ [15]. Она учитывает не только степень тяжести бронхиальной обструкции (степень нарушения бронхиальной проходимости) по результатам спирометрического исследования, но и клинические данные о пациенте: количество обострений ХОБЛ за год и выраженность клинических симптомов по шкале mMRC (modified Medical Research Council Dyspnea Scale) и тесту CAT (COPD Assessment Test). Классификация ХОБЛ с учетом рекомендаций программы GOLD выглядит следующим образом (табл. 2).
Таблица 2. Классификация ХОБЛ согласно GOLD (2011 г.)

При оценке степени риска рекомендуется выбирать наивысшую степень в соответствии с ограничением скорости воздушного потока по классификации GOLD или с частотой обострений в анамнезе. Также добавлено положение о том, что при наличии у пациента в предыдущем году даже одного обострения, приведшего к госпитализации (то есть тяжелого обострения), его следует относить к группе высокого риска.
С учетом вышесказанного диагноз ХОБЛ может выглядеть следующим образом:
«Хроническая обструктивная болезнь лёгких…» и далее следует оценка:
степени тяжести (I – IV) нарушения бронхиальной проходимости;
выраженности клинических симптомов: выраженные (CAT≥10, mMRC≥2), невыраженные (CAT<10, mMRC<2);
частоты обострений: редкие (0 – 1), частые (≥2);
фенотипа ХОБЛ (если это возможно);
осложнений (дыхательной недостаточности, легочной гпертензии и др.);
сопутствующих заболеваний.
Обострения ХОБЛ
Обострение ХОБЛ − это острое событие, характеризующееся ухудшением респираторных симптомов, которое выходит за рамки их обычных ежедневных колебаний и приводит к изменению режима используемой терапии [1].
Развитие обострений является характерной чертой течения ХОБЛ. Обострение ХОБЛ является одной из самых частых причин обращения пациентов за неотложной медицинской помощью. Частое развитие обострений у пациентов с ХОБЛ приводит к длительному ухудшению (до несколько недель) показателей функции дыхания и газообмена, более быстрому прогрессированию заболевания, к значимому снижению качества жизни пациентов и сопряжено с существенными экономическими расходами на лечение. Более того, обострения ХОБЛ приводят к декомпенсации сопутствующих хронических заболеваний. Тяжелые обострения ХОБЛ являются основной причиной смерти пациентов. В первые 5 дней от начала обострения риск развития острого инфаркта миокарда повышается более чем в 2 раза.
Одна из наиболее известных классификаций тяжести обострений ХОБЛ, предложенная Рабочей группой по определению обострений ХОБЛ, представлена в табл. 3.
Таблица 3. Классификация тяжести обострений ХОБЛ

Замечено, что обострения ХОБЛ чаще всего развиваются в осенне-зимние месяцы.
Наиболее частыми причинами обострений ХОБЛ являются бактериальные и вирусные респираторные инфекции и атмосферные поллютанты, однако причины примерно 20-30% случаев обострений установить не удается. Среди бактерий при обострении ХОБЛ наибольшую роль играют нетипируемые Haemophilus influenzae, Streptococcus pneumoniae и Moraxella catarrhalis. У пациентов с тяжелыми обострениями ХОБЛ могут чаще встречаться грамотрицательные энтеробактерии и Pseudomonas aeruginosa. Значимую роль в этиологии обострений ХОБЛ могут играть и риновирусы как один из наболее частых возбудителей острых респираторных вирусных инфекций.
К состояниям, которые могут напоминать обострения и/или утяжелять их течение, относятся пневмония, тромбоэмболия легочной артерии, застойная сердечная недостаточность, аритмии, пневмоторакс, выпот в плевральной полости. Эти состояния следует дифференцировать от обострений и при их наличии проводить соответствующее лечение.
Этиология и патогенез
Этиология и патогенез
В развитии ХОБЛ играют роль как эндогенные факторы, так и воздействие факторов внешней среды. Курение остается основной причиной ХОБЛ. По некоторым оценкам, в индустриальных странах курение вносит вклад в смертность около 80% мужчин и 60% женщин, а в развивающихся странах − 45% мужчин и 20% женщин [2, 3]. В развивающихся странах существенное повреждающее действие на органы дыхания оказывает сжигание биомасс для приготовления пищи и обогрева жилых помещений.
Этиологическую роль также могут играть профессиональные вредности, пассивное курение и загрязнение воздуха вне помещений. В Европе и Северной Америке вклад загрязнения воздуха на рабочем месте в развитие ХОБЛ оценивается как 15-20% [2]. Вероятно, этот вклад существенно больше в странах, где профессиональные вредности контролируются менее тщательно. Загрязнение воздуха на рабочем месте биологической, минеральной пылью, газами и дымом (на основании самостоятельной оценки пациентами) ассоциировалось с большей распространенностью ХОБЛ [4].
Эндогенные факторы риска включают генетические, эпигенетические и другие характеристики пациента, такие как бронхиальная гиперреактивность и бронхиальная астма (БА) в анамнезе [5], а также перенесенные тяжелые респираторные инфекции в детском возрасте. При этом бронхиальная гиперреактивность является фактором риска развития ХОБЛ даже в отсутствии БА [6,7]; имеются данные и о том, что симптомы хронического бронхита могут увеличивать риск развития ХОБЛ [8,9].
Врожденный дефицит альфа 1-антитрипсина — аутосомно-рецессивное наследственное заболевание, предрасполагающее к развитию ХОБЛ, выявляется менее чем в 1% случаев [10,11]. Другие генетические факторы предрасположенности к ХОБЛ сложны, и вклад их в развитие заболевания в настоящее время недостаточно ясен. Развитие ХОБЛ ассоциировано с полиморфизмом множества генов, но только немногие из этих ассоциаций были показаны в независимых популяционных выборках [12].
Патогенез
Воспаление дыхательных путей
ХОБЛ характеризуется повышением количества нейтрофилов, макрофагов и Т-лимфоцитов (особенно CD8+) в различных частях дыхательных путей и легких. Повышенное число воспалительных клеток у пациентов с ХОБЛ обнаруживают как в проксимальных, так и в дистальных дыхательных путях. При обострении у некоторых пациентов может наблюдаться увеличение числа эозинофилов.
Оксидативный стресс, т.е. выделение в воздухоносных путях повышенного количества свободных радикалов, обладает мощным повреждающим действием на все структурные компоненты легких и приводит к необратимым изменениям легочной паренхимы, дыхательных путей, сосудов легких.
Важное место в патогенезе ХОБЛ занимает дисбаланс системы «протезы-антипротеазы», который возникает в результате как увеличенной продукции или повышения активности протеаз, так и снижения активности или уменьшения продукции антипротеиназ. Данный дисбаланс часто является следствием воспаления, индуцированного ингаляционным воздействием повреждающих веществ.
Ограничение воздушного потока и легочная гиперинфляция
Экспираторное ограничение воздушного потока является основным патофизиологическим нарушением при ХОБЛ. В его основе лежат как обратимые, так и необратимые компоненты. К необратимым относятся:
Фиброз и сужение просвета дыхательных путей;
Потеря эластичной тяги легких вследствие альвеолярной деструкции;
Потеря альвеолярной поддержки просвета малых дыхательных путей.
К обратимым причинам относятся:
Накопление воспалительных клеток, слизи и экссудата плазмы в бронхах;
Сокращение гладкой мускулатуры бронхов;
Динамическая гиперинфляция (т.е. повышенная воздушность легких) при физической нагрузке.
Существенное значение в патогенезе ХОБЛ имеет и другое патофизиологическое нарушение – легочная гиперинфляция (ЛГИ). В основе ЛГИ лежит воздушная ловушка, которая развивается из-за неполного опорожнения альвеол во время выдоха вследствие потери эластической тяги легких (статическая ЛГИ) или вследствие недостаточного времени выдоха в условиях выраженного ограничения экспираторного воздушного потока (динамическая ЛГИ).
Согласно недавно выполненным исследованям, сужение просвета и уменьшение числа терминальных бронхиол предшествует развитию эмфизематозной деструкции альвеол как при центриацинарной, так и при панацинарной эмфиземе.
Отражением ЛГИ является повышение легочных объемов (функциональной остаточной емкости, остаточного объема, общей емкости легких (ОЕЛ)) и снижение емкости вдоха. Нарастание динамической ЛГИ происходит во время выполнения физической нагрузки, т.к. во время нагрузки происходит учащение частоты дыхания, а значит укорачивается время выдоха и еще большая часть легочного объема задерживается на уровне альвеол.
Неблагоприятными последствиями ЛГИ являются:
уплощение диафрагмы, что приводит к нарушению ее функции и функции других дыхательных мышц;
ограничение возможности увеличения дыхательного объема во время физической нагрузки;
нарастание гиперкапнии при физической нагрузке;
создание внутреннего положительного давления в конце выдоха;
повышение эластической нагрузки на респираторную систему;
Функциональные параметры, отражающие ЛГИ, в частности, изменение емкости вдоха, обладают очень высокой корреляционной связью с одышкой и толерантностью пациентов к физическим нагрузкам.
Нарушения газообмена
ХОБЛ тяжелого течения характеризуется развитием гипоксемии и гиперкапнии. Основным патогенетическим механизмом гипоксемии является нарушение вентиляционно-перфузионного отношения — VA/Q баланса (VA – альвеолярная вентиляция, Q-сердечный выброс). Участки легких с низким соотношением VA/Q вносят основной вклад в развитие гипоксемии. Наличие участков с повышенным отношением VА/Q ведет к увеличению физиологического мертвого пространства, вследствие чего для поддержания нормального уровня парциального напряжения углекислого газа в артериальной крови (РаСО2) требуется увеличение общей вентиляции легких. Увеличения шунтирования кровотока при ХОБЛ обычно не происходит, за исключениием особо тяжелых случаев обострения, требующих проведения респираторной поддержки.
Легочная гипертензия
Легочная гипертензия может развиваться уже на поздних стадиях ХОБЛ вследствие обусловленного гипоксией спазма мелких артерий легких, который, в конечном счете, приводит к структурным изменениям: гиперплазии интимы и позднее гипертрофии/гиперплазии гладкомышечного слоя. В сосудах отмечается воспалительная реакция, сходная с реакцией в дыхательных путях, и дисфункция эндотелия. Прогрессирующая легочная гипертензия может приводить к гипертрофии правого желудочка и в итоге к правожелудочковой недостаточности (легочному сердцу).
Системные эффекты
Характерной чертой ХОБЛ является наличие системных эффектов, основными из которых являются системное воспаление, кахексия, дисфункция скелетных мышц, остеопороз, сердечно-сосудистые события, анемия, депрессия и др. Механизмы, лежащие в основе данных системных проявлений, достаточно многообразны и пока недостаточно изучены. Известно, что среди них важное место занимают гипоксемия, курение, малоподвижный образ жизни, системное воспаление и др.
Эпидемиология
Эпидемиология
В настоящее время ХОБЛ является глобальной проблемой. В некоторых странах мира распространенность ХОБЛ очень высока (свыше 20% в Чили), в других – меньше (около 6% в Мексике). Причинами такой вариабельности служат различия в образе жизни людей и их контакте с разнообразными повреждающими агентами. Распространенность ХОБЛ II стадии и выше , по данным глобального исследования BOLD (Burden of Obstructive Lung Disease), среди лиц старше 40 лет составила 10,1%; в том числе для мужчин – 11,8% и для женщин – 8,5% [3]. В недавно опубликованном поперечном, популяционном эпидемиологическом исследовании, проведенном в 12 регионах России (в рамках программы GARD), и включавшем 7164 человека (средний возраст 43.4 года), распространенность ХОБЛ среди лиц с респираторными симптомами составила 21.8%, а в общей популяции − 15.3% [13].
По данным ВОЗ, сегодня ХОБЛ является 3-й лидирующей причиной смерти в мире, ежегодно от ХОБЛ умирает около 2.8 млн человек, что составляет 4.8% всех причин смерти [14]. В Европе летальность от ХОБЛ значительно варьирует: от 0,2 на 100 тыс. населения в Греции, Швеции, Исландии и Норвегии, до 80 на 100 тыс. в Румынии. За период от 1990 до 2010 гг глобальная летальность от ХОБЛ практически не изменилась: среднее число пациентов, ежегодно умирающих от ХОБЛ, колеблется между 3 млн и 2,8 млн человек.
Основной причиной смерти пациентов с ХОБЛ является прогрессирование основного заболевания. Около 50-80% больных ХОБЛ умирают от респираторных причин: либо во время обострений ХОБЛ, либо от опухолей легких (от 0,5 до 27%), либо от других респираторных проблем.
Диагностика
Жалобы и анамнез
Основные симптомы ХОБЛ – это одышка при физической нагрузке, снижение переносимости физических нагрузок и хронический кашель [16].
• Выраженность одышки рекомендуется оценивать с помощью модифицированной шкалы mMRC (приложение Г1) [17].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
• Для более комплексной оценки симптомов ХОБЛ рекомендуется использовать шкалу CAT (приложение Г2) [18].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Шкала CAT лучше отражает влияние ХОБЛ на повседневную жизнь, самочувствие пациентов и тесно коррелирует с состоянием здоровья, оцененным по вопроснику госпиталя Святого Георгия (St. Georges Respiratory questionnaire – SGRQ).
• При сборе анамнеза рекомендуется оценивать частоту предыдущих обострений ХОБЛ [19].
Уровень убедительности рекомендаций А (уровень достоверности доказательств — 1)
Комментарии: Лучшие прогностические факторы частых обострений (2 и более в год) – это предшествующие обострения и тяжесть ХОБЛ.
• У пациентов с ХОБЛ рекомендуется проводить обследование для выявления сопутствующих заболеваний [20].
Уровень убедительности рекомендаций А (уровень достоверности доказательств — 1)
Комментарии: Поскольку ХОБЛ обычно развивается у людей среднего возраста с длительным стажем курения, то эти пациенты часто имеют различные заболевания, связанные с курением и возрастом. ХОБЛ часто сопутствуют сердечно-сосудистые заболевания, дисфункция скелетных мышц, остеопороз, рак легких и депрессия.
Определенную помощь в постановке диагноза может оказать вопросник для диагностики ХОБЛ (приложение Г3).
Физикальное обследование
• Всем больным ХОБЛ рекомендуется проводить физикальное обследование для выявления признаков обструкции бронхов, эмфиземы, дыхательной недостаточности, оценки работы дыхательных мышц и исключения сопутствующих заболеваний.
Уровень GPP
Комментарии: Физикальные симптомы бронхиальной обструкции и ЛГИ обычно обнаруживают у пациентов с уже тяжелой ХОБЛ. Хотя физикальное обследование является важной частью диагностики в целом, оно обладает низкой чувствительностью и специфичностью в отношении диагностики легкой и среднетяжелой ХОБЛ.
Инструментальная диагностика
Функциональная диагностика
• Всем пациентам с подозрением на ХОБЛ рекомендуется проводить спирометрию для выявления и оценки степени тяжести обструкции дыхательных путей (методологию исследования см приложение Г4) [1, 21].
Уровень убедительности рекомендаций 1 (уровень достоверности доказательств — А)
Комментарии: Спирометрия является основным методом диагностики и документирования изменений легочной функции при ХОБЛ. На показателях спирометрии построена классификация ХОБЛ по степени выраженности обструктивных нарушений.
• Для подтверждения диагноза ХОБЛ по данным спирометрии рекомендуется использовать критерий экспираторного ограничения воздушного потока — ОФВ1/ФЖЕЛ<0,7 (рис.1) [22,23].
Уровень убедительности рекомендаций 1 (уровень достоверности доказательств — А)

Рис. 1. Изменение параметров спирометрии при обструкции.
• При выявлении признаков бронхиальной обструкции (ОФВ1/ФЖЕЛ<0,7) рекомендуется проведение бронходилатационного теста для определения степени обратимости обструкции под влиянием бронхорасширяющих препаратов (приложение Г4) [24].
Уровень убедительности рекомендаций В (уровень достоверности доказательств — 3)
При прогрессировании бронхиальной обструкции происходит дальнейшее снижение экспираторного потока, нарастание воздушных ловушек и ЛГИ, что приводит к снижению показателей ФЖЕЛ.
• Для исключения смешанных обструктивно-рестриктивных нарушений у пациентов со снижением ФЖЕЛ рекомендуется определять ОЕЛ методом бодиплетизмографии [25,26].
Уровень убедительности рекомендаций А (уровень достоверности доказательств — 2)
• Для оценки выраженности эмфиземы рекомендуется исследовать ОЕЛ и диффузионную способность легких [25,26].
Уровень убедительности рекомендаций А (уровень достоверности доказательств — 2)
• У всех пациентов с ХОБЛ рекомендуется использование пульсоксиметрии для оценки насыщения гемоглобина кислородом (SaO2) [27]
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2 )
Комментарии: Гипоксемия является важной проблемой у пациентов с ХОБЛ, определяя непереносимость физической нагрузки и прогноз заболевания. При наличии у больного ХОБЛ эритроцитоза должна быть заподозрена гипоксемия.
• Для определения переносимости физической нагрузки пациентам с ХОБЛ рекомендуется проведение нагрузочного тестирования, например, теста с 6-минутной ходьбой или, в отдельных случаях, велоэргометрии [28,29].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 3)
Рентгенологические методы
• Рекомендуется проведение рентгенографии органов грудной клетки в передней прямой проекции всем пациентам с подозрением на ХОБЛ для исключения других заболеваний органов дыхания [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 3)
Комментарии: Рентгенография органов грудной клетки не обладает достаточной чувствительностью для выявления эмфиземы умеренной и средней степени выраженности.
• Компьютерная томография высокого разрешения (КТВР) органов грудной клетки не рекомендуется для рутинного обследования пациентов с ХОБЛ [1]
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: КТВР легких может быть проведена в целях дифференциальной диагностики ХОБЛ.
• Проведение КТВР органов грудной клетки рекомендуется пациентам с ХОБЛ с выраженной эмфиземой лёгких для определения целесообразности проведения хирургической редукции лёгочных объемов [30].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: КТВР органов грудной клетки является наиболее чувствительным и специфичным методом для выявления, оценки выраженности и морфологической характеристики эмфиземы лёгких.
Другие методы диагностики
• Проведение анализа газов артериальной крови рекомендуется пациентам с ХОБЛ при значении SaO2 ≤92% по данным пульсоксиметрии [27,31].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
• Пациентам с ХОБЛ моложе 45 лет, пациентам с быстрым прогрессированием ХОБЛ или при наличии эмфиземы преимущественно в базальных отделах легких рекомендуется определение уровня α1-антитрипсина в крови [32]
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
• При повышенной сонливости в дневное время рекомендуется проведение ночной оксиметрия для первичной скриниговой диагностики расстройств дыхания во сне с последующим уточнением диагноза с помощью полисомнографии [33,34].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Основными прогностическими факторами у больных ХОБЛ являются степень бронхиальной обструкции (ОФВ1), тяжесть одышки, дистанция в тесте с 6-минутной ходьбой и индекс массы тела [35].
Дифференциальный диагноз
Дифференциальная диагностика
На определённых стадиях развития ХОБЛ, особенно при первой встрече с пациентом, возникает необходимость дифференцировать ХОБЛ от ряда заболеваний со сходной симптоматикой — БА, хронического (необструктивного) бронхита, инфекции нижних дыхательных путей (включая туберкулез), рака легкого, интерстициальных заболеваний легких и заболеваний сердечно-сосудистой системы. Основные отличительные признаки указанных нозологий приведены в табл. 4.
Таблица 4. Признаки, позволяющие дифференцировать ХОБЛ от других заболеваний
|
Заболевания |
Основные дифференциальные признаки |
| Бронхиальная астма |
Факторы риска: бытовые аллергены, пыльца растений, некоторые производственные факторы Отягощённая наследственность Начало в молодом возрасте (часто) Волнообразность и яркость клинических проявлений, их обратимость (либо спонтанно, либо под влиянием терапии) |
| Бронхоэктазии |
Большое количество гнойной мокроты Частые рецидивы бактериальной респираторной инфекции Грубые сухие разного тембра и разнокалиберные влажные хрипы при аускультации КТВР: расширение бронхов и уплотнение их стенок |
| Туберкулёз |
Начало в любом возрасте Характерные рентгенологические признаки Микробиологическое подтверждение Эпидемиологические признаки (высокая распространённость туберкулёза в регионе) |
| Облитерирующий бронхиолит |
Начало в молодом возрасте у некурящих Указание на ревматоидный полиартрит или острое воздействие вредных газов КТВР обнаруживает зоны пониженной плотности на выдохе |
| Застойная сердечная недостаточность |
Соответствующий кардиологический анамнез Характерные хрипы при аускультации в базальных отделах Рентгенография — расширение тени сердца и признаки отёка лёгочной ткани Спирометрия – преобладание рестрикции |
• При проведении дифференциальной диагностики БА и ХОБЛ рекомендуется учитывать клиническую картину, анамнез курения, сопутствующие заболевания и семейный анамнез [1, 36].
Уровень убедительности рекомендаций 1 (уровень достоверности доказательств – А )
Комментарии: Разграничение БА и ХОБЛ является распространенной диагностической проблемой. Хотя для лечения этих заболеваний часто применяются одни и те же лекарственные средства, они различаются по этиологии, патогенезу и прогнозу.
ХОБЛ и БА нередко обнаруживают у одного и того же пациента. У курящих больных БА клеточные компоненты воспаления могут быть сходными с таковыми у пациентов с ХОБЛ.
• Проводить дифференциальный диагноз БА и ХОБЛ только по результатам бронходилатационной пробы при спирометрии не рекомендуется [24,36,37].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1)
Комментарии: Бронходилатационная проба при спирометрии не позволяет достоверно отличить БА от ХОБЛ, поскольку у больных БА не всегда присутствует значимая обратимость бронхиальной обструкции, тогда как приблизительно у 25-50% пациентов с ХОБЛ наблюдается значимая обратимость.
• При нормализации легочной функции в результате лечения ингаляционными глююкокортикостероидами (ИГКС) рекомендуется отказаться от диагноза ХОБЛ в пользу БА [38-40].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1)
Комментарии: Если лечение ИГКС не привело к значимому изменению легочной функции, более вероятным диагнозом является ХОБЛ, а не БА.
Лечение ИГКС не всегда позволяет различить БА и ХОБЛ, поскольку у ряда пациентов с ХОБЛ наблюдаются благоприятные эффекты при назначении ИГКС. С другой стороны, у некоторых больных БА монотерапия ИГКС не вызывает улучшения.
Лечение
Цели лечения ХОБЛ можно разделить на 4 основные группы:
Устранение симптомов и улучшение качества жизни;
Уменьшение будущих рисков, т.е. профилактика обострений;
Замедление прогрессирования заболевания;
Снижение летальности.
Терапия ХОБЛ включает фармакологические и нефармакологические подходы. Фармакологические методы лечения включают бронходилататоры, комбинации ИГКС и длительно действующих бронходилататоров (ДДБД), ингибиторы фосфодиэстеразы-4, теофиллин, а также вакцинацию против гриппа и пневмококковой инфекции.
Нефармакологические методы включают прекращение курения, легочную реабилитацию, кислородотерапию, респираторную поддержку и хирургическое лечение.
Отдельно рассматривается терапия обострений ХОБЛ.
Консервативное лечение
• Всем пациентам с ХОБЛ рекомендуется отказ от курения [41,42].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Отказ от курения является самым эффективным вмешательством, оказывающим большое влияние на прогрессирование ХОБЛ [41]. Обычный совет врача приводит к отказу от курения у 7,4% пациентов (на 2,5% больше, чем в контроле), а в результате 3-10-минутной консультации частота отказа от курения достигает около 12%. При больших затратах времени и более сложных вмешательствах, включающих отработку навыков, обучение решению проблем и психосоциальную поддержку, показатель отказа от курения может достичь 20-30% [42].
• При отсутствии противопоказаний для поддержки усилий по прекращению курения рекомендуется назначать фармакологические средства для лечения табачной зависимости [43-48].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1)
Комментарии: Фармакотерапия эффективно поддерживает усилия по прекращению курения. К препаратам первой линии для лечения табачной зависимости относятся варениклин, бупропион с пролонгированным высвобождением, никотинзамещающие препараты.
Комбинация совета врача, группы поддержки, отработки навыков и никотинзаместительной терапии приводит через 1 год к отказу от курения в 35% случаев, при этом через 5 лет остаются некурящими 22% [49].
Принципы фармакотерапии стабильной ХОБЛ
Фармакологические классы препаратов, используемых в терапии ХОБЛ, представлены в табл. 5.
Таблица 5. Фармакологические классы препаратов, используемых в терапии ХОБЛ

Примечание: КДБА – короткодействующие β2-агонисты, КДАХ – короткодействующие антихолинрегики, ДДБА – длительнодействующие β2-агонисты, ДДАХ – длительнодействующие антихолинрегики.
• При назначении фармакотерапии рекомендуется ставить целью достижение контроля симптомов и уменьшение будущих рисков — т.е. обострений ХОБЛ и смертности (приложение Г5) [1, 16]
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1)
Комментарии: Решение о продолжении или окончании лечения рекомендуется принимать, основываясь на снижении будущих рисков (обострений). Это связано с тем, что неизвестно, как коррелирует способность лекарственного препарата улучшать легочную функцию или уменьшать симптомы с его способностью снижать риск обострений ХОБЛ. До настоящего времени отсутствуют убедительные доказательства того, что какая-либо определенная фармакотерапия замедляет прогрессирование заболевания (оцененное по средней скорости снижения минимального ОФВ1) или уменьшает летальность, хотя опубликованы предварительные данные, указывающие на такие эффекты [50, 51].
Бронходилататоры
К бронходилататорам относят β2-агонисты и антихолинергические препараты, включающие короткодействующие (продолжительность эффекта 3-6 ч) и длительнодействующие (продолжительность эффекта 12-24 ч) препараты.
• Всем пациентам с ХОБЛ рекомендуется назначать короткодействующие бронходилататоры для использования по потребности [52],
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Использование короткодействующих бронходилататоров по потребности возможно и у пациентов, получающих лечение ДДБД. В то же время регулярное использование высоких доз короткодействующих бронходилататоров (в т.ч. через небулайзер) у пациентов, получающих ДДБД, не является обоснованным, и к нему следует прибегать лишь в самых сложных случаях. В таких ситуациях необходимо всесторонне оценить необходимость использования ДДБД и способность пациента правильно выполнять ингаляции.
β2-агонисты
• Для лечения ХОБЛ рекомендуется использовать следующие длительнодействующие β2-агонисты (ДДБА): формотерол, салметерол, индакатерол, олодатерол (приложение Г6) [53-56].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1)
Комментарии: По влиянию на ОФВ1 и одышку индакатерол и олодатерол,по крайней мере, не уступают формотеролу, салметеролу и тиотропия бромиду. По влиянию на риск среднетяжелых/тяжелых обострений ДДБА (индакатерол, салметерол) уступают тиотропия бромиду [57,58].
• При лечении пациентов с ХОБЛ с сопутствующими сердечно-сосудистыми заболеваниями перед назначением ДДБА рекомендуется оценивать риск развития сердечно-сосудистых осложнений [59]
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: Активация β-адренорецепторов сердца под действием β2-агонистов предположительно может вызывать ишемию, сердечную недостаточность, аритмии, а также повышать риск внезапной смерти. Однако в контролируемых клинических исследованиях у больных ХОБЛ не получено данных об увеличении частоты аритмий, сердечно-сосудистой или общей летальности при применении β2-агонистов [60, 61].
При лечении ХОБЛ, в отличие от БА, ДДБА могут применяться в виде монотерапии (без ИГКС) [60,61].
Антихолинергические препараты
• Для лечения ХОБЛ рекомендуется использовать следующие длительннодействующие антихолинергики (ДДАХ): тиотропия бромид, аклидиния бромид, гликопиррония бромид, умеклидиния бромид [62-67] (приложение Г6).
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Наибольшей доказательной базой среди ДДАХ обладает тиотропия бромид. Тиотропия бромид увеличивает легочную функцию, облегчает симптомы, улучшает качество жизни и снижает риск обострений ХОБЛ [62].
Аклидиния бромид и гликопиррония бромид улучшают легочную функцию, качество жизни и уменьшают потребность в препаратах для неотложной терапии [63,64]. В исследованиях продолжительностью до 1 года аклидиния бромид, гликопиррония бромид и умеклидиния бромид уменьшали риск обострений ХОБЛ [65-67], но долгосрочные исследования продолжительностью более 1 года, аналогичные исследованиям тиотропия бромида, до настоящего времени не проводились.
Ингаляционные антихолинергики, как правило, отличаются хорошей переносимостью, и нежелательные явления (НЯ) при их применении возникают относительно редко.
• У пациентов с ХОБЛ и сопутствующими сердечно-сосудистыми заболеваниями рекомендуется использование ДДАХ [68-70].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Высказано подозрение о том, что короткодействующие антихолинергики (КДАХ) вызывают НЯ со стороны сердца, применительно к ДДАХ сообщений о повышении частоты НЯ со стороны сердца не получено [68]. В 4-летнем исследовании UPLIFT у пациентов, получавших тиотропия бромид, было достоверно меньше сердечно-сосудистых событий, и общая летальность среди них была меньше, чем в группе плацебо [69]. В исследовании TIOSPIR (средняя продолжительность лечения 2,3 года) тиотропия бромид в жидкостном ингаляторе доказал высокую безопасность при отсутствии различий с тиотропия бромидом в порошковом ингаляторе в отношении летальности, серьезных НЯ со стороны сердца и обострений ХОБЛ [70].
Комбинации бронходилататоров
• Рекомендуется комбинирование бронходилататоров с разными механизмами действия с целью достижения большей бронходилатации и облегчения симптомов [71-73].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Например, комбинация КДАХ с КДБА или ДДБА улучшает ОФВ1 в большей степени, чем любой из монокомпонентов [71,72]. КДБА или ДДБА можно назначать в комбинации с ДДАХ, если монотерапия ДДАХ не обеспечивает достаточного облегчения симптомов.
• Для лечения ХОБЛ рекомендуется использование фиксированных комбинаций ДДАХ/ДДБА: гликопиррония бромид/индакатерол, тиотропия бромид/олодатерол, умеклидиния бромид/вилантерол, аклидиния бромид/формотерол [74-82].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Данные комбинации показали преимущество перед плацебо и своими монокомпонентами по влиянию на минимальный ОФВ1, одышку и качество жизни, не уступая им по безопасности [74-82]. При сравнении с тиотропия бромидом все комбинации ДДАХ/ДДБА показали свое преимущество по действию на легочную функцию и качество жизни. По влиянию на одышку преимущество не было продемонстрировано для комбинации умеклидиния бромид/вилантерол [74], а по влиянию на ЛГИ только тиотропия бромид/олодатерол достоверно превосходил монотерапию тиотропия бромидом [82].
При этом комбинации ДДАХ/ДДБА пока не продемонстрировали преимуществ перед монотерапией тиотропия бромидом по влиянию на риск среднетяжелых/тяжелых обострений ХОБЛ [74,80,83].
Ингаляционные глюкокортикостероиды и их комбинации с β2-адреномиметиками
• ИГКС рекомедуется назначать только в дополнение к проводимой терапии ДДБД у больных ХОБЛ с БА в анамнезе и с эозинофилией крови (содержание эозинофилов в крови вне обострения более 300 клеток в 1 мкл) [84].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1)
Комментарии: При БА лечебные и нежелательные эффекты ИГКС зависят от используемой дозы, однако при ХОБЛ подобная дозозависимость отсутствует, а в долгосрочных исследованиях использовались только средние и высокие дозы ИГКС. Ответ пациентов с ХОБЛ на лечение ИГКС невозможно прогнозировать на основании ответа на лечение пероральными ГКС, результатов бронходилатационного теста или наличия бронхиальной гиперреактивности [38,39,84]
• Пациентам с ХОБЛ и частыми обострениями (2 и более среднетяжелых обострений в течение 1 года или хотя бы 1 тяжелое обострение, потребовавшее госпитализации) также рекомендуется назначение ИГКС в дополнение к ДДБД [85-88].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1)
Комментарии: Длительное (>6 месяцев) лечение ИГКС и комбинациями ИГКС/ДДБА снижает частоту обострений ХОБЛ и улучшает качество жизни пациентов [84].
ИГКС могут применяться в составе либо двойной (ДДБА/ИГКС), либо тройной (ДДАХ/ДДБА/ИГКС) терапии. Тройная терапия изучалась в исследованиях, где добавление комбинации ИГКС/ДДБА к лечению тиотропия бромидом приводило к улучшению легочной функции, качества жизни и дополнительному уменьшению частоты обострений, особенно тяжелых [85-88]. Тем не менее, тройная терапия требует дополнительного изучения в более длительных исследованиях.
• Пациентам с ХОБЛ с высоким риском обострений и без эозинофилии крови с одинаковой степенью доказательности рекомендуется назначать ДДАХ или ИГКС/ДДБА [1,89,90].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Основной ожидаемый эффект от назначения ИГКС больным ХОБЛ – снижение риска обострений. В этом отношении ИГКС/ДДБА не превосходят монотерапию ДДАХ (тиотропия бромидом) [89]. Недавно выполненные исследования показывают, что преимущество у комбинаций ИГКС/ДДБА перед бронходилататорами по влиянию на риск обострений имеется только у больных с эозинофилией крови [90].
• Пациентам с ХОБЛ с сохранной функцией легких и отсутствием повторных обострений в анамнезе не рекомедуется использование ИГКС [84].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1)
Комментарии: Терапия ИГКС и комбинациями ИГКС/ДДБА не влияет на скорость снижения ОФВ1 и на летальность при ХОБЛ [91-93].
• С учетом риска серьезных нежелательных эффектов ИГКС при ХОБЛ не рекомендуется назначать в рамках стартовой терапии [84, 93-97].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1)
Комментарии: Нежелательные эффекты ИГКС включают кандидоз полости рта и осиплость голоса. Имеются доказательства повышенного риска пневмонии, остеопороза и переломов при использовании ИГКС и комбинаций ИГКС/ДДБА. Риск пневмонии у больных ХОБЛ повышается при применении не только флутиказона, но и других ИГКС [84]. Начало лечения ИГКС сопровождалось повышенным риском развития сахарного диабета у пациентов с респираторной патологией [98].
Рофлумиласт
Рофлумиласт подавляет связанную с ХОБЛ воспалительную реакцию посредством ингибирования фермента фосфодиэстеразы-4 и повышения внутриклеточного содержания циклического аденозинмонофосфата.
• Рофлумиласт рекомендуется назначать пациентам с ХОБЛ с ОФВ1 < 50% от должного, с хроническим бронхитом и частыми обострениями, несмотря на применение ДДБД для уменьшения частоты среднетяжелых и тяжелых обострений [99,100].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
• Рофлумиласт не рекомендуется назначать для уменьшения симптомов ХОБЛ [99,100].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Рофлумиласт не является бронходилататором, хотя во время длительного лечения у пациентов, получающих салметерол или тиотропия бромид, рофлумиласт дополнительно увеличивает ОФВ1 на 50–80 мл [99,100].
Влияние рофлумиласта на качество жизни и симптомы выражено слабо. Препарат вызывает значимые нежелательные эффекты, типичными среди которых являются желудочно-кишечные нарушения и головная боль, а также снижение массы тела [100].
Пероральные глюкокортикостероиды
• Рекомендуется избегать длительного лечения пероральными ГКС пациентов с ХОБЛ, поскольку такое лечение может ухудшить их отдаленный прогноз [101-103].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 3)
Комментарии: Хотя высокая доза пероральных ГКС (равная ≥30 мг перорального преднизолона в сутки) улучшает легочную функцию в ближайшей перспективе, данные о пользе длительного применения пероральных ГКС в низкой или средней и высоких дозах отсутствуют при достоверном повышаении риска НЯ [101]. Однако этот факт не препятствует назначению при обострениях курса пероральных ГКС.
Пероральные ГКС вызывают ряд серьезных нежелательных эффектов; одним из самых важных применительно к ХОБЛ является стероидная миопатия, симптомами которой являются мышечная слабость, снижение физической активности и дыхательная недостаточность у пациентов с крайне тяжелой ХОБЛ [103].
Теофиллин
Относительно точного механизма действия теофиллина сохраняются разногласия, но этот препарат обладает и бронходилатационной, и противовоспалительной активностью. Теофиллин значимо улучшает легочную функцию при ХОБЛ и, возможно, улучшает функцию дыхательной мускулатуры, но при этом повышает риск НЯ [104]. Есть данные о том, что низкие дозы теофиллина (100 мг 2 р/сут) статистически значимо уменьшают частоту обострений ХОБЛ [105].
• Теофиллин рекомендуется для лечения ХОБЛ в качестве дополнительной терапии у пациентов с тяжелыми симптомами [104-107].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарии: Влияние теофиллина на легочную функцию и симптомы при ХОБЛ менее выражено, чем у ДДБА формотерола и салметерола [107].
Точная продолжительность действия теофиллина, в том числе современных препаратов с медленным высвобождением, при ХОБЛ неизвестна.
• При назначении теофиллина рекомендуется контролировать его концентрацию в крови и корректировать в зависимости от полученных результатов дозу препарата [104].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: Фармакокинетика теофиллина характеризуется межиндивидуальными различиями и тенденцией к лекарственным взаимодействиям. Теофиллин имеет узкий терапевтический диапазон концентраций и способен приводить к явлениям токсичности. Наиболее распространенные НЯ включают раздражение желудка, тошноту, рвоту, диарею, повышенный диурез, признаки стимуляции центральной нервной системы (головная боль, нервозность, тревожность, ажитация) и нарушения ритма сердца.
Антибактериальные препараты
• Назначение макролидов (азитромицина) в режиме длительной терапии рекомендуется больным ХОБЛ с бронхоэктазами и частыми гнойными обострениями [108,109].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 2)
Комментарии: Недавно проведенный метаанализ показал, что длительное лечение макролидами (эритромицин, кларитромицин и азитромицин) в 6 исследованиях продолжительностью от 3 до 12 месяцев приводило к уменьшению частоты обострений ХОБЛ на 37% по сравнению с плацебо. Дополнительно на 21% сократились случаи госпитализации [108,109]. Широкое использование макролидов ограничивается риском роста резистентности к ним бактерий и побочными эффектами (снижение слуха, кардиотоксичность) [108].
Мукоактивные препараты
Эта группа включает несколько веществ с разными механизмами действия. Регулярное использование муколитиков при ХОБЛ изучали в нескольких исследованиях, в которых были получены противоречивые результаты [110,111].
• Назначение N-ацетилцистеина и карбоцистеина рекомендуется больным ХОБЛ при бронхитическом фенотипе и частых обострениях, особенно если не проводится терапия ИГКС [110].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 3)
Комментарии: N-ацетицистеин и карбоцистеин способны проявлять антиоксидантные свойства и могут уменьшать число обострений, но они не улучшают легочную функцию и качество жизни у больных ХОБЛ.
Выбор ингалятора
• Рекомендуется обучать пациентов с ХОБЛ правильному применению ингаляторов в начале лечения и затем контролировать их применение во время последующих визитов [112].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 3)
Комментарии: Значительная часть пациентов допускают ошибки при использовании ингаляторов. При использовании дозированного порошкового ингалятора (ДПИ) не требуется координация между нажатием на кнопку и вдохом, но для создания достаточного инспираторного потока необходимо достаточное инспираторное усилие. При использовании дозированного аэрозольного ингалятора (ДАИ) не требуется создавать высокий инспираторный поток, но пациент должен уметь координировать активацию ингалятора с началом вдоха.
• Рекомендуется использование спейсеров при назначении ДАИ для устранения проблемы координации и уменьшения депозиции препарата в верхних дыхательных путях [113].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 3)
• У пациентов с тяжелой ХОБЛ рекомендуется отдавать предпочтение ДАИ (в т.ч. со спейсером) или жидкостному ингалятору [114,115].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 3)
Комментарии: Данная рекомендация обусловлена тем, что у пациентов с тяжелой ХОБЛ при использовании ДПИ инспираторный поток не всегда оказывается достаточным [114].
Основные принципы выбора правильного ингалятора описаны в приложении Г7 [115].
Тактика лечения стабильной ХОБЛ
• Всем пациентам с ХОБЛ рекомендуется реализация немедикаментозных мер, назначение короткодействующего бронхолитика для использования по потребности, вакцинация против гриппа и пневмококковой инфекции, лечение сопутствующих заболеваний [116,117].
Уровень убедительности рекомендаций В (уровень достоверности доказательств –2)
Комментарии: К немедикаментозным мерам относятся отказ от курения, обучение техники ингаляций и основам самоконтроля, вакцинация против гриппа и пневмококковой инфекции, побуждение к физической активности, оценка необходимости длительной кислородотерапии (ДКТ) и неинвазивной вентиляции легких (НВЛ)
• Всем пациентам с ХОБЛ рекомендуется назначение ДДБД – комбинации ДДАХ/ДДБА или одного из этих препаратов в режиме монотерапии (приложение Б) [118,119].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
• При наличии у пациента выраженных симптомов (mMRC ≥2 или САТ≥10) рекомендуется назначение комбинации ДДАХ/ДДБА сразу после установления диагноза ХОБЛ [73,120,121].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Большинство пациентов с ХОБЛ обращаются к врачу с выраженными симптомами – одышкой и снижением толерантности физических нагрузок. Назначение комбинации ДДАХ/ДДБА позволяет благодаря максимальной бронходилатации облегчить одышку, увеличить переносимость физических нагрузок и улучшить качество жизни пациентов.
• Стартовая монотерапия одним бронхолитиком длительного действия (ДДАХ или ДДБА) рекомендуется пациентам с невыраженными симптомами (mMRC<2 или САТ<10), а также при наличии противопоказаний к одному из компонентов комбинации [58].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Преимущество ДДАХ заключается в более выраженном влиянии на риск обострений.
• При сохранении симптомов (одышки и сниженной переносимости нагрузок) на фоне монотерапии одним ДДБД рекомендуется усиление бронхолитической терапии – перевод на комбинацию ДДАХ/ДДБА (приложение Б) [120,121].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
• Назначение комбинации ДДАХ/ДДБА вместо монотерапии также рекомендуется при повторных обострениях (2 и более среднетяжелых обострений в течение 1 года или хотя бы 1 тяжелое обострение, потребовавшее госпитализации) у пациентов без указаний на БА и без эозинофилии крови (приложение Б) [122].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Комбинация ДДАХ/ДДБА гликопиррония бромид/индакатерол в исследовании FLAME уменьшала риск среднетяжелых/тяжелых обострений ХОБЛ более эффективно, чем комбинация ИГКС/ДДБА (флутиказон/салметерол) у больных ХОБЛ с ОФВ1 25–60% от должного и отсутствием высокой эозинофилии крови.
• Если повторные обострения у пациента с ХОБЛ и БА или с эозинофилией крови возникают при терапии одним ДДБД, то пациенту рекомендуется назначение ДДБА/ИГКС (приложение Б) [123].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Критерием эозинофилии крови является содержание эозинофилов в крови (вне обострения) > 300 клеток в 1 мкл.
• Если повторные обострения у больных ХОБЛ с БА или эозинофилией возникают при терапии комбинацией ДДАХ/ДДБА, то пациенту рекомендуется добавление ИГКС (приложение Б) [124,125].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: К тройной терапии пациент может прийти и при недостаточной эффективности терапии ИГКС/ДДБА, когда к лечению добавляется ДДАХ.
Тройная терапия ДДАХ/ДДБА/ИГКС в настоящее время может проводиться двумя способами: 1) с использованием фиксированной комбинации ДДАХ/ДДБА и отдельного ингалятора ИГКС; 2) с использованием фиксированной комбинации ДДБА/ИГКС и отдельного ингалятора ДДАХ. Выбор между этими способами зависит от исходной терапии, комплайнса к различным ингаляторам и доступности препаратов.
• При возникновении повторных обострений на терапии комбинацией ДДАХ/ДДБА у пациента без БА и эозинофилии или рецидиве обострений на тройной терапии (ДДАХ/ДДБА/ИГКС), рекомендуется уточнить фенотип ХОБЛ и назначить фенотип-специфическую терапию (рофлумиласт, N-ацетилцистеин, азитромицин и др. – приложение Б) [109,111,126] .
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
• Объем бронходилатационной терапии не рекомендуется уменьшать (в отсутствие НЯ) даже в случае максимального облегчения симптомов [1].
Уровень убедительности рекомендаций А (уровень достоверности доказательств –2)
Комментарии: Это связано с тем, что ХОБЛ является прогрессирующим заболеванием, поэтому полная нормализация функциональных показателей легких невозможна
• У больных ХОБЛ без повторных обострений и с сохранной функцией легких (ОФВ1 > 50% от должного) рекомендуется полная отмена ИГКС при условии назначения ДДБД [127,128].
Уровень убедительности рекомендаций В (уровень достоверности доказательств –2)
Комментарии: Если по мнению врача пациент не нуждается в продолжении лечения ИГКС, или возникли НЯ от такой терапии, то ИГКС могут быть отменены без увеличения риска обострений [128].
• У пациентов с ОФВ1 < 50% от должного, получающих тройную терапию, рекомендуется постепенная отмена ИГКС со ступенчатым уменьшением его дозы в течение 3 месяцев [129].
Уровень убедительности рекомендаций А (уровень достоверности доказательств –3)
Комментарии: Значение ОФВ1<50% ранее считалось фактором риска частых обострений ХОБЛ и рассматривалось как показание к назначению комбинации ИГКС/ДДБА. В настоящее время такой подход не рекомендуется, поскольку он приводит к нежелательным эффектам и неоправданным затратам [127], хотя в реальной практике ИГКС и комбинации ИГКС/ДДБА назначаются неоправданно часто.
Хирургическое лечение
• Пациентам с ХОБЛ с верхнедолевой эмфиземой и низкой переносимостью физической нагрузки рекомендуется проведение операции по уменьшению объема легких [130].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: Операция уменьшения объема легких проводится путем удаления части легкого для уменьшения гиперинфляции и достижения более эффективной насосной работы респираторных мышц. В настоящее время для уменьшения объеа легких возможно использование и менее инвазивных методов – окклюзия сегментарных бронхов с помощью клапанов, специального клея и др.
• Трансплантация легких рекомендуется ряду пациентов с очень тяжелым течением ХОБЛ при наличии следующих показаний: индекс BODE ≥ 7 баллов (BODE – B – body mass index (индекс масс тела), O – obstruction (обструкция) D – dyspnea (одышка), E – exercise tolerance (толерантность к физической нагрузке)), ОФВ1 < 15% от должных, ≥ 3 обострений в предшествующий год, 1 обострение с развитием острой гиперкапнической дыхательной недостаточности (ОДН), среднетяжелая-тяжелая легочная гипертензия (среднее давление в легочной артерии ≥35 мм рт.ст.) [131].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: Трансплантация легких может улучшить качество жизни и функциональные показатели у тщательно отобранных пациентов с ХОБЛ.
Другие методы лечения
Длительная кислородотерапия
Одним из наиболее тяжелых осложнений ХОБЛ, развивающихся на его поздних (терминальных) стадиях, является хроническая дыхательная недостаточность (ХДН). Главным признаком ХДН служит развитие гипоксемии, т.е. снижение содержания кислорода в артериальной крови (РаО2).
ДКТ на сегодняшний день является одним из немногих методов терапии, способных снизить летальность больных ХОБЛ. Гипоксемия не только сокращает жизнь больных ХОБЛ, но обладает и другими существенными неблагоприятными последствиями: ухудшением качества жизни, развитием полицитемии, повышением риска сердечных аритмий во время сна, развитием и прогрессированием легочной гипертензии. ДКТ позволяет уменьшить или устранить все эти негативные эффекты гипоксемии.
• Больным ХОБЛ с ХДН рекомендуется проведение ДКТ (показания см. приложение Г8) [1,132].
Уровень убедительности рекомендаций А (уровень достоверности доказательств –1)
Комментарии: Следует подчеркнуть, что наличие клинических признаков легочного сердца предполагает более раннее назначение ДКТ.
Коррекция гипоксемии с помощью кислорода – наиболее патофизиологически обоснованный метод терапии ХДН. В отличие от ряда неотложных состояний (пневмония, отек легких, травма), использование кислорода у больных с хронической гипоксемией должно быть постоянным, длительным и, как правило, проводиться в домашних условиях, поэтому такая форма терапии и называется ДКТ.
• Параметры газообмена, на которых основываются показания к ДКТ, рекомендуется оценивать только во время стабильного состояния больных, т.е. через 3-4 недели после обострения ХОБЛ [133].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: Именно такое время требуется для восстановления газообмена и кислородного транспорта после периода ОДН. Перед назначением пациентам с ХОБЛ ДКТ рекомендуется убедиться, что возможности медикаментозной терапии исчерпаны и максимально возможная терапия не приводит к повышению РаО2 выше пограничных значений.
• При назначении кислородотерапии рекомендуется стремиться к достижению значений РаО2 > 60 мм рт. ст. и SaO2 > 90% [134]
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
• ДКТ не рекомендуется пациентам с ХОБЛ, продолжающим курить; не получающих адекватную медикаментозную терапию, направленную на контроль течения ХОБЛ (бронходилататоры, ИГКС и т.д.); недостаточно мотивированным для данного вида терапии [134].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
• Большинству больных ХОБЛ рекомендуется проведение ДКТ не менее 15 часов сутки с максимальными перерывами между сеансами, не превышающими 2-х часов подряд, с потоком ксилорода 1-2 л/мин [134].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: ДКТ (> 15 часов в день) увеличивает выживаемость у больных с хронической дыхательной недостаточностью и выраженной гипоксемией в покое. Для проведения ДКТ в домашних условиях сегодня в основном используют концентраторы кислорода. У наиболее тяжелых больных поток может быть увеличен и до 4-5 л/мин. Алгоритм ДКТ у больных ХОБЛ представлен в приложении Б2.
Длительная домашняя вентиляция легких
Гиперкапния (т.е. повышение парциального напряжения углекислого газа в артериальной крови — РаСО2 ≥ 45 мм рт.ст.) является маркером снижения вентиляционного резерва при терминальных стадиях легочных заболеваний и также служит отрицательным прогностическим фактором для больных ХОБЛ. Ночная гиперкапния изменяет чувствительность дыхательного центра к СО2, приводя к более высокому уровню РаСО2 и в дневное время, что имеет негативные последствия для функции сердца, головного мозга и дыхательных мышц. Дисфункция дыхательной мускулатуры в сочетании с высокой резистивной, эластичной и пороговой нагрузкой на аппарат дыхания еще более усугубляет гиперкапнию у больных ХОБЛ, таким образом, развивается «порочный круг», разорвать который может только проведение респираторной поддержки (вентиляции легких).
У пациентов с ХОБЛ со стабильным течением ХДН, не нуждающихся в интенсивной терапии, возможно проведение длительной респираторной поддержки на постоянной основе в домашних условиях – т.н..длительной домашней вентиляции легких (ДДВЛ).
Использование ДДВЛ у больных ХОБЛ сопровождается рядом положительных патофизиологических эффектов, основными из которых являются улучшение показателей газообмена – повышение РаО2 и снижение РаСО2, улучшение функции дыхательных мышц, повышение переносимости физических нагрузок, улучшение качества сна, уменьшение ЛГИ. В недавно проведенных исследованиях продемонстрировано, что при адекватно подобранных параметрах неинвазивной вентиляции легких (НВЛ) возможно значительное улучшение выживаемости пациентов ХОБЛ, осложненной гиперкапнической ХДН [135,136].
• ДДВЛ рекомендуется больным ХОБЛ, отвечающим следующим критериям [137,138]:
— Наличие симптомов ХДН: слабость, одышка, утренние головные боли;
— Наличие одного из следующих показателей: PaCO2 > 55 мм рт.ст., PaCO2 50-54 мм рт.ст. и эпизоды ночных десатураций (SaO2<88% в течение более 5 мин во время O2-терапии 2 л/мин), PaCO2 50-54 мм рт.ст. и частые госпитализации вследствие развития повторных обострений (2 и более госпитализаций за 12 мес).
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: В домашних условиях используются преимущественно портативные респираторы. Общими чертами портативных респираторов является их малый размер, низкая стоимость, простота настройки, возможность эффективно компенсировать даже высокую утечку, однако данные аппараты, как правило, не обладают теми возможностями мониторинга и тревог, что есть у «реанимационных» респираторов. Большинство портативных респираторов используют одиночный контур (инспираторный), эвакуация выдыхаемого дыхательного объема осуществляется через клапан выдоха или специальные отверстия в маске или контуре.
Параметры вентиляции обычно подбирают в условиях стационара, а затем проводится регулярное наблюдение за пациентами и обслуживание аппаратуры специалистами на дому.
• При проведении ДДВЛ рекомендуется использовать респираторы в ночное время и, возможно, несколько часов в дневное время [138].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: Некоторым пациентам с ХОБЛ, особенно при наличии явной гиперкапнии в дневное время, требуется дополнительная подача кислорода из кислородного концентратора или из резервуаров с жидким кислородом. Критерии дозирования кислорода такие же, как при ДКТ (РаО2 > 60 мм рт.ст. и SaO2 > 90%).
• ДДВЛ не рекомендуется проводить у пациентов с ХОБЛ с тяжелыми расстройствами глотания и неспособностью контролировать откашливание (для масочной вентиляции); плохой мотивацией и неадекватным комплайнсом; тяжелыми когнитивными расстройствами; потребностью в постоянной (около 24 ч/сут) респираторной поддержке; недостаточностью финансовых или страховых ресурсов; отсутствием поддержки больного медицинскими учреждениями [137]
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Лечение обострений ХОБЛ
• Пациентам с обострением ХОБЛ госпитализация в стационар рекомендуется при наличии слоедующих показаний: значительное увеличение интенсивности и/или появление новых клинических симптомов (одышка в покое, нестабильная гемодинамика, ухудшение психического состояния, цианоз, периферические отеки, признаки утомления дыхательных мышц), падение SaO2<90% (или на 4% и более от исходной) невозможность купировать обострение с помощью первоначальной терапии [1].
Уровень GPP
Ингаляционные бронходилататоры
Назначение бронходилататоров является ключевым звеном терапии обострения ХОБЛ.
• Всем пациентам с обострением ХОБЛ рекомендуется назначение ингаляционных бронходилататоров — КДБА (сальбутамол, фенотерол) или КДАХ (ипратропия бромид) [139,140]
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 3)
Комментарии: Эффективность β2-агонистов и ипратропия бромида при обострении ХОБЛ примерно одинакова, преимуществом β2-агонистов является более быстрое начало действия, а антихолинергических препаратов – высокая безопасность и хорошая переносимость.
Повышение дозы КДБА и КДАХ, особенно при назначении через небулайзер, может дополнительно облегчать одышку во время обострения ХОБЛ [140]. Нежелательные эффекты обычно являются дозозависимыми.
Глюкокортикостероиды
По данным клинических исследований, посвященным обострениям ХОБЛ, потребовавших госпитализации пациентов в стационар, системные ГКС сокращают время наступления ремиссии, улучшают функцию легких (ОФВ1) и уменьшают гипоксемию, а также могут уменьшить риск раннего рецидива и неудачи лечения, снизить длительность пребывания в стационаре.
• Всем пациентам с обострением ХОБЛ, потребовавшим госпитализации пациентов в стационар, рекомендуется назначение системных или ингаляционных ГКС [141,142].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: Обычно рекомендуется курс терапии пероральным преднизолоном в дозе 30-40 мг/сут в течение 5-7 дней. Более безопасной альтернативой системным ГКС при обострении ХОБЛ являются ингаляционные формы ГКС, назначаемые через небулайзер.
Пациенты с обострением ХОБЛ и эозинофилией крови > 2% имеют наилучший ответ на системные ГКС [143].
Антибактериальная терапия
Так как бактерии являются причиной далеко не всех обострений ХОБЛ, то важно определить показания к назначению антибактериальной терапии при развитии обострений.
• Назначение антибактериальной терапии рекомендуется пациентам с обострением ХОБЛ при наличии усиления одышки, увеличения объема и степени гнойности мокроты или при наличии двух из трех перечисленных признаков [144,145].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: У пациентов с подобными сценариями обострений ХОБЛ антибиотики обладают наибольшей эффективностью, так как причиной таких обострений является бактериальная инфекция.
• Антибактериальная терапия также рекомендуется пациентам с тяжелым обострением ХОБЛ, нуждающимся в инвазивной или неинвазивной вентиляции легких [146]
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 3)
Для улучшения диагностики и подходов к терапии обострений ХОБЛ рекомендуется использование биомаркеров, таких как С-реактивный белок.
• Пациентам с обострением ХОБЛ рекомендуется назначение антибактериальной терапии при повышении уровня С-реактивного белка ≥ 10 мг/л [147,148].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Предполагаемый спектр респираторных патогенов, играющих этиологическую роль в обострении ХОБЛ, и, соответственно, выбор эмпирической антибактериальной терапии зависит от степени тяжести ХОБЛ и наличия факторов риска (Табл.6).
Таблица 6. Наиболее вероятные возбудители обострений с учетом тяжести течения ХОБЛ.


PRSP — пенициллин-резистентные Streptococcus pneumoniae
*Факторы риска: возраст ≥ 65 лет, сопутствующие сердечно-сосудистые заболевания, частые обострения (≥2 в год)
**Предикторы инфекции P.aeruginosa:
Частые курсы антибиотиков (>4 за год);
ОФВ1 < 30%;
Выделение P.aeruginosa в предыдущие обострения, колонизация P.aeruginosa;
Частые курсы системных ГКС (>10 мг преднизолона в последние 2 недели);
Бронхоэктазы.
• При легких и среднетяжелых обострениях ХОБЛ без факторов риска рекомендуется назначение современных макролидов (азитромицин, кларитромицин) и цефалоспоринов III поколения (табл. 6) [149].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
• В качестве антибактериальных препаратов 1-й линии для пациентов с тяжелыми обострениями ХОБЛ и с факторами риска рекомендуются либо амоксициллин/клавуланат, либо респираторные фторхинолоны (левофлоксацин или моксифлоксацин) [150,151].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: При выборе антибиотиков для терапии обострения ХОБЛ рекомендуется учитывать следующие факторы: тяжесть ХОБЛ, факторы риска неблагоприятного исхода терапии (например, пожилой возраст, низкие значения ОФВ1, частые обострения в анамнезе, сопутствующие заболевания) и предшествующую антибактериальную терапию.
• При высоком риске инфекции Pseudomonas aeruginosa рекомендуются ципрофлоксацин и другие препараты с антисинегнойной активностью [152].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: К предикторам инфекции P.aeruginosa относятся частые курсы антибиотиков (>4 за год), ОФВ1 < 30%, выделение P.aeruginosa в предыдущие обострения, колонизация P.aeruginosa, частые курсы системных ГКС (>10 мг преднизолона в последние 2 недели), бронхоэктазы.
Кислородотерапия
Гипоксемия представляет серьезную угрозу для жизни больного, поэтому кислородотерапия является приоритетным направлением терапии острой дыхательной недостаточности (ОДН) на фоне ХОБЛ.
• Всем пациентам с обострением ХОБЛ и ОДН рекомендовано проведение кислородотерапии с целью достижение РаО2 в пределах 55-65 мм рт.ст. и SaO2 88-92% [153]
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: Для доставки кислорода рекомендуется использовать носовые канюли или маску Вентури. При назначении кислорода через канюли большинству больных достаточно потока 1-2 л/мин. Маска Вентури является более предпочтительным способом доставки кислорода, т.к. позволяет обеспечивать довольно точные значения фракции кислорода во вдыхаемой смеси (FiO2), не зависящие от минутной вентиляции и инспираторного потока больного.
• После инициации или изменения режима кислородотерапии в течение ближайших 30-60 минут рекомендуется проведение газового анализа артериальной крови для контроля показателей РаСО2 и рН [154].
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4 )
Неинвазивная вентиляция легких
Развитие нового направления респираторной поддержки – НВЛ, т.е. проведения вентиляционного пособия без постановки искусственных дыхательных путей, обеспечивает безопасное и эффективное достижение разгрузки дыхательной мускулатуры, восстановление газообмена и уменьшение диспное у больных с ОДН. НВЛ является единственно доказанным методом терапии, способным снизить летальность у больных ХОБЛ с ОДН [155].
• Пациентам с ОДН на фоне ХОБЛ рекомендуется проведение НВЛ при наличии следующих признаков [156]:
Симптомы и признаки ОДН:
— Выраженная одышка в покое;
— Частота дыхания >24 в 1 мин, участие в дыхании вспомогательной дыхательной мускулатуры, абдоминальный парадокс;
Признаки нарушения газообмена:
— РaCO2 > 45 мм рт.ст., pH <7,35;
— PaO2/ FiO2 < 200 мм рт.ст.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Во время НВЛ взаимосвязь пациент-респиратор осуществляется при помощи носовых или лицевых масок. Больной находится в сознании, при этом, как правило, не требуется применения седативных и миорелаксирующих препаратов. Еще одним важным достоинством НВЛ является возможность её быстрого прекращения, а также немедленного возобновления при необходимости.
• НВЛ не рекомендуется проводить пациентам с ОДН, нуждающимся в проведении экстренной интубации трахеи и инвазивной респираторной поддержки [157,158].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: Противопоказания к НВЛ при ОДН на фоне ХОБЛ:
— Остановка дыхания;
— Нестабильная гемодинамика (гипотония, неконтролируемые аритмии или ишемия миокарда);
— Невозможность обеспечить защиту дыхательных путей (нарушения кашля и глотания);
— Избыточная бронхиальная секреция;
— Признаки нарушения сознания (ажитация или угнетение), неспособность пациента к сотрудничеству с медицинским персоналом.
Инвазивная респираторная поддержка
• Искусственная вентиляция легких (ИВЛ) рекомендуется пациентам с ХОБЛ с ОДН, у которых медикаментозная терапия и НВЛ не приводит к улучшению состояния [159].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: Показания к проведению ИВЛ должны учитывать не только отсутствие эффекта от консервативных методов терапии, степень тяжести изменений функции дыхания, но и быстроту их развития и потенциальную обратимость процесса, вызвавшего ОДН. Как правило, при назначении респираторной поддержки проводится комплексная клиническая и функциональная оценка статуса больного.
• Проведение ИВЛ при ОДН на фоне обострения ХОБЛ рекомендуется при наличии следующих показаний [159,160]:
Абсолютные показания:
— Остановка дыхания;
— Выраженные нарушения сознания (сопор, кома);
— Нестабильная гемодинамика (систолическое артериальное давление < 70 мм рт.ст., частота сердечных сокращений < 50/мин или > 160/мин);
-Утомление дыхательной мускулатуры.
Относительные показания:
— Частота дыхания > 35/мин;
— рН артериальной крови < 7,25;
— РаО2 < 45 мм рт.ст., несмотря на проведение кислородотерапии.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
• У пациентов с ХОБЛ отлучение от ИВЛ рекомендуется начинать как можно раньше [161]
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
Комментарии: Каждый дополнительный день инвазивной респираторной поддержки значительно повышает риск развития осложнений ИВЛ, особенно вентилятор-ассоциированной пневмонии.
Методы мобилизации и удаления бронхиального секрета
• При обострении ХОБЛ рекомендуется использовать специальные методы улучшения дренажа дыхательных путей — высокочастотную перкуссионную вентиляцию легких или высокочастотные колебания (осцилляции) грудной стенки [162].
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: Гиперпродукция секрета и его плохая эвакуация из дыхательных путей может представлять серьезную проблему для многих пациентов с тяжелым обострением ХОБЛ, поэтому данные методы могут существенного улучшить их состояние.
Медицинская реабилитация
Реабилитация
У пациентов с ХОБЛ снижается физическая активность, а отсутствие физической активности служит предиктором повышенной летальности [163]. Легочная реабилитация является важной и неотъемлемой частью ведения пациентов с ХОБЛ, имеющей высокий уровень доказательности.
• Курсы легочной реабилитации рекомендуются больным ХОБЛ с постоянной одышкой, несмотря на использование бронходилататоров, а также физически неактивным больным с частыми обострениями или непереносимостью физической нагрузки [164,165].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1 )
Эффекты легочной реабилитации включают [164-166]:
— Улучшение переносимости физической нагрузки;
— Уменьшение ощущения одышки;
— Улучшение качества жизни, связанного со здоровьем;
— Уменьшение количества и длительности госпитализаций;
— Уменьшение уровня тревоги и депрессии, связанных с ХОБЛ;
— Улучшение выживаемости;
— Улучшение результатов госпитализации по поводу обострений;
— Усиление действия ДДБД.
Реабилитация является многокомпонентной мерой. Рекомендуется включать в программу легочной реабилитации психологическую поддержку и борьбу с депрессией, обучение, нутритивную поддержку и физическую тренировку [167]. Длительность такой программы не установлена, однако считается, что она может продолжаться от 4 до 10 недель [168].
Физические тренировки
• При проведении легочной реабилитации у пациентов с ХОБЛ рекомендуется включать в программу физические тренировки [169].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2 )
Комментарии: Разработка тренировочных программ требует индивидуального подхода и зависит от исходного состояния пациента, степени тяжести ХОБЛ и сопутствующих заболеваний, а также мотивации. При наличии соответствующих показаний во время тренировки следует использовать различные виды респираторной поддержки.
В качестве физической тренировки можно исользовать занятия на беговой дорожке или велоэргометре от 10 до 45 минут на одно занятие с интенсивностью от 50% пикового потребления кислорода до максимального уровня переносимости [170]. В общетерапевтической практие при отсутствии ресурсов для полноценной реабилитации следует рекомендовать ежедневнын прогулки (например 30 минут, 4 км – в зависимости от физического статуса), а также тренировки с помощью скандинавской ходьбы. В ряде программ имеются тренировки верхней группы мышц, что улучшает их функцию и силу [171].
Эффект от физической тренировки имеет продленное действие.
• Рекомендуется включать в программу реабилитации тренировку дыхательной мускулатуры с помощью различных видов устройств (дыхательных тренажеров) [172].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: Тренировка респираторных мышц может давать положительный эффект, особенно в сочетании с общими тренировками.
Обучение пациентов
• В программу легочной реабилитации при ХОБЛ рекомендуется включать обучение пациентов [49, 173,174].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: Обучение пациентов является эффективным средством достижения конкретных целей, включая прекращение курения, понимание ряда вопросов, связанных с терминальными событиями и улучшения исходов обострений. Для пожилых пациентов могут оказаться полезными многопрофильные образовательные программы.
• При обучении пациентов с ХОБЛ рекомендуется составлять индивидуальный письменный план действий для оказания самопомощи [175]
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: Создание индивидуального письменного плана действий, направленного на оказание пациентом самопомощи, приводит к улучшению качества жизни и сокращает время выздоровления при обострении из-за меньшей задержки начала лечения со стороны пациента. Обучение пациентов наряду с инструкциями по оказанию самопомощи и индивидуальным письменным планом действий могут улучшить исходы обострений [176].
Профилактика
Профилактика и диспансерное наблюдение
• В качестве мероприятий по профилактике ХОБЛ рекомендуется выявление, сокращение и контроль факторов риска, таких как курение, вредные воздействия на рабочем месте, и загрязнение среды в помещении и вне помещения [177,178].
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
• Всем больным ХОБЛ с целью уменьшения риска обострений рекомендуется ежегодная вакцинация против гриппа [116].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: В общей популяции показано, что вакцинация лиц старше 65 лет против гриппа снижает риск пневмонии, госпитализации и смерти на 50–68%.
• Пациентам с ХОБЛ рекомендуется вакцинация против пневмококковой инфекции [179].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: Вакцинация против пневмококковой инфекции существенно снижает заболеваемость пневмококковой пневмонией у больных ХОБЛ.
Информация
Источники и литература
-
Клинические рекомендации Российского респираторного общества
- 1. Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. Revised 2017 // www.goldcopd.com.
2. Eisner M.D., Anthonisen N., Coultas D. et al. An official American Thoracic Society public policy statement: novel risk factors and the global burden of chronic obstructive pulmonary disease. Am J Respir Crit Care Med 2010; 182: 693–718.
3. Lamprecht B, McBurnie MA, Vollmer WM, et al., BOLD Collaborative Research Group: COPD in never smokers: results form the population-based burden of obstructive lung disease study. Chest 2011; 139: 752–763.
4. Mehta AJ, Miedinger D, Keidel D. et al., The SAPALDIA Team. Occupational exposure to dusts, gases, and fumes and incidence of chronic obstructive pulmonary disease in the Swiss Cohort Study on Air Pollution and Lung and Heart Diseases in Adults. Am J Respir Crit Care Med 2012; 185: 1292– 1300.
5. Silva GE, Sherrill DL, Guerra S et al. Asthma as a risk factor for COPD in a longitudinal study. Chest 2004; 126: 59–65.
6. Brutsche MH, Downs SH, Schindler C, Gerbase MW, Schwartz J, Frey M, Russi EW, Ackermann-Liebrich U, Leuenberger P: Bronchial hyperresponsiveness and the development of asthma and COPD in asymptomatic individuals: SAPALDIA cohort study. Thorax 2006; 61: 671–677.
7. de Marco R, Accordini S, Marcon A, Cerveri I, Antó JM, Gislason T, Heinrich J, Janson C, Jarvis D, Kuenzli N, Leynaert B, Sunyer J, Svanes C, Wjst M, Burney P, European Community Respiratory Health Survey (ECRHS): Risk factors for chronic obstructive pulmonary disease in a European cohort of young adults. Am J Respir Crit Care Med 2011; 183: 891–897.
8. de Marco R, Accordini S, Cerveri I, Corsico A, Antó JM, Künzli N, Janson C, Sunyer J, Jarvis D, Chinn S, Vermeire P, Svanes C, Ackermann-Liebrich U, Gislason T, Heinrich J, Leynaert B, Neukirch F, Schouten JP, Wjst M, Burney P: Incidence of chronic obstructive pulmonary disease in a cohort of young adults according to the presence of chronic cough and phlegm. Am J Respir Crit Care Med 2007; 175: 32–39.
9. Bridevaux PO, Gerbase MW, Probst-Hensch NM, Schindler C, Gaspoz JM, Rochat T: Long-term decline in lung function, utilisation of care and quality of life in modified GOLD stage 1 COPD. Thorax 2008; 63: 768– 774.
10. Stoller JK: Clinical features and natural history of severe alpha-1-antitrypsin deficiency. Chest 1997; 111: 123S–128S.
11. Stoller JK, Aboussouan LS: A review of alpha- 1-antitrypsin deficiency. Am J Respir Crit Care Med 2012; 185: 246–259.
12. Smolonska J, Wijmenga C, Postma DS, Boezen HM: Meta-analyses on suspected chronic obstructive pulmonary disease genes: a summary of 20 years’ research. Am J Respir Crit Care Med 2009; 180: 618–631.
13. Chuchalin AG, Khaltaev N, Antonov NS et al. Chronic respiratory diseases and risk factors in 12 regions of the Russian Federation // Int J COPD 2014; 12: 963-74.
14. World Health Organization. Evidence-informed policy-making. 2016. http://www.who.int/evidence
15. Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. Revised 2011 // www.goldcopd.com.
16. Celli B, MacNee W, ATS/ERS Task Force: Standards for the diagnosis and treatment of patients with COPD: a summary of the ATS/ ERS position paper. Eur Respir J 2004; 23: 932–946.
17. Bestall JC, Paul EA, Garrod R, Garnham R, Jones PW, Wedzicha JA: Usefulness of the Medical Research Council (MRC) dyspnoea scale as a measure of disability in patients with chronic obstructive pulmonary disease. Thorax 1999; 54: 581–586.
18. Jones PW, Harding G, Berry P, Wiklund I, Chen WH, Kline Leidy N: Development and first validation of the COPD Assessment Test. Eur Respir J 2009; 34: 648–654.
19. Hurst JR, Vestbo J, Anzueto A, Locantore N, Müllerova H, Tal-Singer R, Miller B, Lomas DA, Agusti A, Macnee W, Calverley P, Rennard S, Wouters EF, Wedzicha JA: Susceptibility to exacerbation in chronic obstructive pulmonary disease. N Engl J Med 2010; 363: 1128–1138.
20. Barnes PJ, Celli BR: Systemic manifestations and comorbidities of COPD. Eur Respir J 2009; 33: 1165–1185.
21. Hill K, Goldstein RS, Guyatt GH et al. Prevalence and underdiagnosis of chronic obstructive pulmonary diseaseamong patients at risk im primary care // CMAJ 2010; 182(7): 673-8.
22. Pellegrino R, Viegi G, Brusasco V. et al. Interpretative strategies for lung functiom tasts // Eur Respir J 2005; 26: 948-68.
23. Miller MR, Hankinson J, Brusasco V. et al. Standardisation of spirometry // Eur Respir J 2005; 26(2): 319-38.
24. Tashkin DP, Celli B, Decramer M, Liu D, Burkhart D, Cassino C et al. Bronchodilator responsiveness in patients with COPD // Eur Respir J 2008;31:742–50.
25. Quanjer PH, Tammeling GJ, Cotes JE et al. Lung volumes and forced ventilatory flows. Report Working Party Standardization of Lung Function Tests, European 80 Community for Steel and Coal. Official Statement of the European Respiratory Society // Eur Respir J. 1993, 6: suppl. 16, 5-40.
26. Wanger J, Clausen JL, Coates A et al. Standardisation of the measurement of lung volumes // Eur Respir J 2005; 26: 511-522.
27. Amalakanti S, Pentakota MR Pulse Oximetry Overestimates Oxygen Saturtion in COPD // Respir Care 2016; 61 (4): 423-7.
28. Casanova C, Cote CG, Marin JM et al. Test 6-min walking distance: long-term follow up in patients with COPD // Eur Respir J 2007; 29(3): 535-40.
29. Oga T, Nishimura K, Tsukino M. et al. Analysis of the factors related to mortality in chronic obstructive pulmonary disease: role of exercise capacity and health status // Am J Respir Crit Care Med 2003; 167(4): 544-9.
30. Fishman A, Martinez F, Naunheim K et al. A randomized trial comparinglung-volume-reduction surgery with medical therapy for severe emphysema // N Engl J Med 2003; 348 (21): 2059-73
31. Kelly AM, McAlpine R, Kyle E How accurate are pulse oximeters in patientswith acute exacerbationsof chronic obstructive airways disease? Respir Med 2001; 95 (5): 336-40.
32. Stoller JK, Brantly M. The challenge of detecting alpha-1 antitrypsin deficiency // COPD 2013;10 (S1):24-34.
33. Flenley DC, Sleep in chronic obstructive lung disease // Clinics in Chest Medicine 1985 V. 4 S. 6. P. 651-661
34. Буниатян М.С., Зелвеян П. А., Ощепкова Е.В. Возможности мониторной пульсоксиметрии для скрининговой диагностики синдрома апноэ/гипопноэ во сне // Терапевтический архив 2002. Т.74№ 11. С. 90-94.
35. Celli B, Cote C, Marin J, Casanova C, Montes de Oca M, Mendez RA, Pinto Plata V, Cabral HJ: The body mass index, airflow obstruction, dyspnea, and exercise capacity index in chronic obstructive pulmonary disease. N Engl J Med 2004; 350: 1005–1012.36. Global Strategy for Asthma Management and Prevention. Revised 2017 // www.ginasthma.com.
37. Albert P, Agusti A, Edwards L, Tal-Singer R, Yates J, Bakke P et al. Bronchodilator responsiveness as a phenotypic characteristic of established chronic obstructive pulmonary disease. Thorax 2012;67:701–8.
38. Broekhuizen BD, Sachs AP, Moons KG, Cheragwandi SA, Damste HE, Wignands GJ et al. Diagnostic value of oral prednisolone test for chronic obstructive pulmonary disorders. Ann Fam Med 2011;9:104–9.
39. Callahan CM, Dittus RS, Katz BP. Oral corticosteroid therapy for patients with stable chronic obstructive pulmonary disease. A meta-analysis. Ann Intern Med 1991;114:216–23.
40. Woolcock AJ. Corticosteroid-resistant asthma. Definitions. Am J Respir Crit Care Med 1996;154:S45–8.
41. Pelkonen M, Notkola IL, Tukiainen H, Tervahauta M, Toumilehto J, Nissinen A: Smoking cessation, decline in pulmonary function and total mortality: a 30-year follow-up study among the Finnish cohorts of the Seven Countries Study. Thorax 2001; 56: 703– 707.
42. Chandler MA, Rennard SI: Smoking cessation. Chest 2010; 137: 428–435.
43. Henningfield JE: Nicotine medications for smoking cessation. N Engl J Med 1995; 333: 1196–1203.
44. Jorenby DE, Leischow SJ, Nides MA, Rennard SI, Johnston JA, Hughes AR, Smith SS, Muramoto ML, Daughton DM, Doan K, Fiore MC, Baker TB: A controlled trial of sustained- release bupropion, a nicotine patch, or both for smoking cessation. N Engl J Med 1999; 340: 685–691.
45. Silagy C, Mant D, Fowler G, Lodge M: Metaanalysis on efficacy of nicotine replacement therapies in smoking cessation. Lancet 1994; 343: 139–142.
46. Tashkin D, Kanner R, Bailey W, Buist S, Anderson P, Nides M, Gonzales D, Dozier G, Patel MK, Jamerson B: Smoking cessation in patients with chronic obstructive pulmonary disease: a double-blind, placebo-controlled, randomised trial. Lancet 2001; 357: 1571–1575.
47. Strassmann R, Bausch B, Spaar A, Kleijnen J, Braendli O, Puhan MA: Smoking cessation interventions in COPD: a network metaanalysis of randomised trials. Eur Respir J 2009; 34: 634–640.
48. Faessel H, Ravva P, Williams K: Pharmacokinetics, safety, and tolerability of varenicline in healthy adolescent smokers: a multicenter, randomized, double-blind, placebocontrolled, parallel-group study. Clin Ther 2009; 31: 177–189.
49. Anthonisen NR, Connett JE, Kiley JP, Altose MD, Bailey WC, Buist AS, Conway WA Jr, Enright PL, Kanner RE, O’Hara P: Effects of smoking intervention and the use of an inhaled anticholinergic bronchodilator on the rate of decline of FEV 1 . The Lung Health Study. JAMA 1994; 272: 1497–1505.
50. Decramer M, Celli B, Kesten S, Lystig T, Mehra S, Tashkin DP. Effect of tiotropium on outcomes in patients with moderate chronic obstructive pulmonary disease (UPLIFT): a prespecified subgroup analysis of a randomised controlled trial. Lancet 2009;374:1171–8.
51. Jenkins CR, Jones PW, Calverley PM, Celli B, Anderson JA, Ferguson GT et al. Efficacy of salmeterol/fluticasone propionate by GOLD stage of chronic obstructive pulmonary disease: analysis from the randomised, placebo-controlled TORCH study. Respir Res 2009;10:59.
52. Sestini P, Renzoni E, Robinson S, Poole P, Ram FSF. Short-acting beta2-agonists for stable chronic obstructive pulmonary disease. Cochrane Database Syst Rev 2002;3:CD001495.
53. Chung VCH, Ma PHX, Hui DSC, Tam WWS, Tang JL. Indacaterol for chronic obstructive pulmonary disease: systematic review and meta-analysis. PLoS ONE 2013;8:e70784.
54. Cope S, Donohue JF, Jansen JP, Kraemer M, Capkun-Niggli G, Baldwin M et al. Comparative efficacy of long-acting bronchodilators for COPD – a network meta-analysis. Respir Res 2013;14:100.
55. Koch A, Pizzichini E, Hamilton A, Hart L, Korducki L, De Salvo MC et al. Lung function efficacy and symptomatic benefit of olodaterol once daily delivered via Respimat versus placebo and formoterol twice daily in patients with GOLD 2-4 COPD: results from two replicate 48-week studies. Int J Chron Obstruct Pulmon Dis 2014;9:697–714.
56. Decramer M, Anzueto A, Kerwin E, Kaelin T, Richard N, Crater G et al. Efficacy and safety of umeclidinium plus vilanterol versus tiotropium, vilanterol, or umeclidinium monotherapies over 24 weeks in patients with chronic obstructive pulmonary disease: results from two multicenter, blinded, randomized controlled trials. Lancet Respir Med 2014;2:472–86.57. Vogelmeier C, Hederer B, Glaab T et al. Tiotropium versus salmeterol for the prevention of exacerbations in COPD // N Engl J Med 2011;364:1093–103.
58. Decramer ML, Chapman KR, Dahl R et al., INVIGORATE investigators. Once-daily indacaterol versus tiotropium for patients with severe chronic obstructive pulmonary disease (INVIGORATE): a randomised, blinded, parallel-group study // Lancet Respir Med. 2013; 1 (7): 524-33.
59. Wilchesky M, Ernst P, Brophy JM, Platt RW, Suissa S. Bronchodilator use and the risk of arrhythmia in COPD: part 2: reassessment in the larger Quebec cohort. Chest 2012;142:305–11.
60. Decramer ML, Hanania NA, Lotvall JO, Yawn BP. The safety of long-acting b2-agonists in the treatment of stable chronic obstructive disease. Int J Chron Obstruct Pulmon Dis 2013;8:53–64.
61. Kew KM, Mavergames C, Walters JAE. Long-acting beta2-agonists for chronic obstructive pulmonary disease. Cochrane Database Syst Rev 2013;Art. No.:CD010177.
62. Karner C, Chong J, Poole P. Tiotropium versus placebo for chronic obstructive pulmonary disease. Cochrane Database Syst Rev 2012;7:CD009285.
63. Sims MW, Panettieri RA Jr. Profile of aclidinium bromide in the treatment of chronic obstructive pulmonary disease. Int J Chron Obstruct Pulmon Dis 2011;6:457–66.
64. Ulrik CS. Once-daily glycopyrronium bromide, a long-acting muscarinic antagonist, for chronic obstructive pulmonary disease: a systematic review of clinical benefit. Int J Chron Obstruct Pulmon Dis 2012;7:673–8.
65. Jones PW, Rennard SI, Agusti A et al. Efficacy and safety of once-daily aclidinium in chronic obstructive pulmonary disease. Respir Res 2011;12:55.
66. Kerwin E, Hebert J, Gallagher N et al. Efficacy and safety of NVA237 versus placebo and tiotropium in patients with COPD: the GLOW2 study. Eur Respir J 2012;40:1106–14.
67. Donohue JF, Niewoehner D, Brooks J et al. Safety and tolerability of once-daily umeclidinium/vilanterol 125/25 mcg and umeclidinium 125 mcg in patients with chronic obstructive pulmonary disease: results from a 52-week, randomized, doubleblind, placebo-controlled study. Respir Res 2014;15:78.
68. Sharafkhaneh A, Majid H, Gross NJ. Safety and tolerability of inhalational anticholinergics in COPD. Drug Healthc Patient Saf 2013;5:49–55.
69. Tashkin DP, Celli B, Senn S, Burkhart D, Kesten S, Menjoge S et al. A 4-year trial of tiotropium in chronic obstructive pulmonary disease. N Engl J Med 2008;359:1543–54.
70. Wise RA, Anzueto A, Cotton D et al. Tiotropium Respimat inhaler and the risk of death in COPD. N Engl J Med 2013;369:1491–501.
71. Appleton S, Jones T, Poole P et al. Ipratropium bromide versus short acting beta-2 agonists for stable chronic obstructive pulmonary disease. Cochrane Database Syst Rev 2006;2:CD001387.
72. Appleton S, Jones T, Poole P et al. Ipratropium bromide versus long-acting beta-2 agonists for stable chronic obstructive pulmonary disease. Cochrane Database Syst Rev 2006;3:CD006101.
73. Karner C, Cates CJ. Long-acting beta2-agonist in addition to tiotropium versus either tiotropium or long-acting beta2-agonist alone for chronic obstructive pulmonary disease. Cochrane Database Syst Rev 2012;4:CD008989.
74. Decramer M, Anzueto A, Kerwin E et al. Efficacy and safety of umeclidinium plus vilanterol versus tiotropium, vilanterol, or umeclidinium monotherapies over 24 weeks in patients with chronic obstructive pulmonary disease: results from two multicenter, blinded, randomized controlled trials. Lancet Respir Med 2014;2:472–86.
75. Bateman ED, Ferguson GT, Barnes N et al. Dual bronchodilation with QVA149 versus single bronchodilator therapy: the SHINE study. Eur Respir J 2013;42:1484–94.
76. Donohue JF, Maleki-Yazdi MR, Kilbride S et al. Efficacy and safety of once-daily umeclidinium/vilanterol 62.5/25 mcg in COPD. Respir Med 2013;107:1538–46.
77. Vincken W, Aumann J, Chen H et al. Efficacy and safety of coadministration of once-daily indacaterol and glycopyrronium versus indacaterol alone in COPD patients: the GLOW6 study. Int J Chron Obstruct Pulmon Dis 2014;9:215–28.
78. Wedzicha JA, Dahl R, Buhl R et al. Pooled safety analysis of the fixed-dose combination of indacaterol and glycopyrronium (QVA149), its monocomponents, and tiotropium versus placebo in COPD patients. Respir Med 2014;108:1498–507.
79. Ulrik CS. Clinical benefit of fixed-dose dual bronchodilation with glycopyrronium and indacaterol once daily in patients with chronic obstructive pulmonary disease: a systematic review. Int J Chron Obstruct Pulmon Dis 2014;9:331–8.
80. Buhl R., Maltais F., Abrahams R. et al. Tiotropium and olodaterol fixed-dose combination versus mono-components in COPD (GOLD 2–4) // Eur Respir J. 2015; 45: 969–979.
- 1. Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. Revised 2017 // www.goldcopd.com.
Информация
Ключевые слова
o хроническая обструктивная болезнь легких
o обструктивный бронхит
o эмфизема легких
o лечение
o дыхательная недостаточность
o пульмонология
Список сокращений
BODE – B – body mass index (индекс масс тела), O – obstruction (обструкция) D – dyspnea (одышка), E – exercise tolerance (толерантность к физической нагрузке)
CAT – COPD Assessment Test
FiO2 – фракция кислорода во вдыхаемой газовой смеси
GOLD – Global Initiative for Chronic Obstructive Lung Disease
mMRC – шкала Modified Medical Research Council Dyspnea Scale
PaO2 – парциальное напряжение кислорода в артериальной крови
PaСO2 – парциальное напряжение углекислого газа в артериальной крови
SGRQ – вопросник госпиталя Святого Георгия (St. Georges Respiratory questionnaire)
VA/Q – вентиляционно-перфузионное отношение
SаO2 – насыщение гемоглобина кислородом, %
БА – бронхиальная астма
БДУ – без дополнительных уточнений
ГКС – глюкокортикостероиды
ДАИ – дозированный аэрозольный ингалятор
ДДАХ – длительнодействующие антихолинергики
ДДБА – длительнодействующие β2–агонисты
ДДБД – длительно действующие бронходилататоры
ДДВЛ – длительная домашняя вентиляция легких
ДКТ – длительная кислородотерапия
ДПИ – дозированный порошковый ингалятор
ИВЛ – искусственная вентиляция легких
ИГКС – ингаляционные глюкокортикостероиды
КДАХ – короткодействующие антихолинергики
КДБА – короткодействующие β2–агонисты
КТ – компьютерная томография
ЛГИ – легочная гиперинфляция
НВЛ – неинвазивная вентиляция легких
НЯ – нежелательные явления
ОДН – острая дыхательная недостаточность
ОЕЛ – общая емкость легких
ОФВ1 – объем форсированного выдоха за 1–ю секунду
ПСВ – пиковая скорость выдоха
РКИ – рандомизированное контролируемое исследование
ФЖЕЛ – форсированная жизненная емкость легких
ХДН – хроническая дыхательная недостаточность
ХОБЛ – хроническая обструктивная болезнь легких
Хронический бронхит обычно определяется клинически как наличие кашля с продукцией мокроты на протяжении, по крайней мере, 3-х месяцев в течение 2-х последовательных лет.
Эмфизема определяется морфологически как наличие постоянного расширения дыхательных путей дистальнее терминальных бронхиол, ассоциированное с деструкцией стенок альвеол, несвязанное с фиброзом.
Легочная гиперинфляция – патологическое увеличение объема воздух, остающегося в легких после спокойного выдоха.
Легочная гипертензия – клинический синдром, характеризующийся повышением среднего давления в легочной артерии более 25 мм рт. ст.
Критерии оценки качества медицинской помощи




Приложение А1. Состав Рабочей группы

Приложение А2. Методология разработки клинических рекомендаций
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE. Глубина поиска составляла 5 лет.
Методы, использованные для оценки качества и силы доказательств:
• Консенсус экспертов;
• Оценка значимости в соответствии с рейтинговой схемой (табл. ).
Таблица 1. Рейтинговая схема для оценки силы рекомендаций.
|
Уровни доказательств |
Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры РКИ или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
• Обзоры опубликованных метаанализов;
• Систематические обзоры с таблицами доказательств.
Описание методов, использованных для анализа доказательств:
При отборе публикаций как потенциальных источников доказательств использованная в каждом исследовании методология изучается для того, чтобы убедиться в ее валидности. Результат изучения влияет на уровень доказательств, присваиваемый публикации, что, в свою очередь, влияет на силу вытекающих из нее рекомендаций.
Методологическое изучение базируется на нескольких ключевых вопросах, которые сфокусированы на тех особенностях дизайна исследования, которые оказывают существенное влияние на валидность результатов и выводов. Эти ключевые вопросы могут варьировать в зависимости от типов исследований и применяемых вопросников, используемых для стандартизации процесса оценки публикаций. В рекомендациях был использован вопросник MERGE, разработанный Департаментом здравоохранения Нового Южного Уэльса. Этот вопросник предназначен для детальной оценки и адаптации в соответствии с требованиями Российского респираторного общества (РРО) с целью соблюдения оптимального баланса между методологической строгостью и возможностью практического применения.
На процессе оценки, несомненно, может сказываться и субъективный фактор. Для минимизации потенциальных ошибок каждое исследование оценивалось независимо, т.е. по меньшей мере, двумя независимыми членами рабочей группы. Какие-либо различия в оценках обсуждались уже всей группой в полном составе. При невозможности достижения консенсуса привлекался независимый эксперт.
Таблицы доказательств заполнялись членами рабочей группы.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Таблица 2. Рейтинговая схема для оценки силы рекомендаций
|
Сила |
Описание |
| А |
По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++ , напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов Или |
| В |
Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных как 1++ или 1+ |
| С |
Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных как 2++ |
| D |
Доказательства уровня 3 или 4; или экстраполированные доказательства из исследований, оцененных как 2+ |
Индикаторы доброкачественной практики (GoodPracticePoints – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
• Внешняя экспертная оценка;
• Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами, которых попросили прокомментировать прежде всего то, насколько интерпретация доказательств, лежащих в основе рекомендаций, доступна для понимания.
Получены комментарии со стороны врачей первичного звена и участковых терапевтов в отношении доходчивости изложения рекомендаций и их оценки важности рекомендаций как рабочего инструмента повседневной практики.
Предварительная версия была также направлена рецензенту, не имеющему медицинского образования, для получения комментариев с точки зрения перспектив пациентов.
Комментарии, полученные от экспертов, тщательно систематизировались и обсуждались председателем и членами рабочей группы. Каждый пункт обсуждался, и вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не вносились, то регистрировались причины отказа от внесения изменений.
Консультация и экспертная оценка:
Предварительная версия была выставлена для широкого обсуждения на сайте РРО для того, чтобы лица, не участвующие в конгрессе, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Проект рекомендаций был рецензирован также независимыми экспертами, которых попросили прокомментировать, прежде всего, доходчивость и точность интерпретации доказательной базы, лежащей в основе рекомендаций.
Для окончательной редакции и контроля качества рекомендации были повторно проанализированы членами рабочей группы, которые пришли к заключению, что все замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке рекомендаций сведен к минимуму.
Сила рекомендаций (A – D) и уровни доказательств (1++, 1+, 1-, 2++, 2+, 2-, 3, 4) приводятся при изложении текста рекомендаций.
Приложение Б1. Алгоритм ведения пациента с установленным диагнозом ХОБЛ.


1 На фоне проводимой терапии ≥2 обострений в год или 1 обострение, потребовавшее госпитализации
2Переоценка количества обострений и выраженности симптомов проводится при каждом обращении пациента к врачу, оценка обострений проводится на фоне назначенной терапии, а не исходно.
3 Если обострения или выраженные симптомы сохраняются на фоне терапии ДДБА/ИГКС, на данном этапе следует назначить ДДАХ/ДДБА/ИГКС
ОАК – общий анализ крови.
Приложение Б2. Алгоритм длительной кислородотерапии.

Приложение В. Информация для пациента
Хроническая обструктивная болезнь легких (ХОБЛ) – это заболевание, при котором нарушается прохождение воздуха по бронхам и попадание кислорода и легкого в кровь. Вследствие этого развивается дыхательная недостаточность, которая проявляется одышкой. Разная тяжесть заболевания приводит к различной интенсивности одышки. Как правило, она начинает беспокоить при подъеме по лестнице или при ходьбе в гору, затем проявляться при интенсивной ходьбе по ровной поверхности, потом заставляет ходить медленно и останавливаться. При очень тяжелой форме одышке беспокоит в покое.
Основной причиной развития ХОБЛ является курение. Табачный дым содержит вещества, которые вызывают воспаление, разрушающее ткани легких и бронхов. Реже ХОБЛ вызывают профессиональные вредности или загрязнения атмосферного воздуха или жилых помещений. Болезнь прогрессирует медленно, поэтому одышка – основной симптом болезни – становится заметной, то есть мешающей жить, после 40 лет.
ХОБЛ выявляют на основании симптомов болезни (в первую очередь, одышка, а также кашель и отхождение мокроты), исследования функции легких (спирометрия, которая фиксирует снижение скорости прохождения воздуха по бронхам), а также некоторых других исследований. Например, компьютерная томография легких может выявлять эмфизему легких – одно из проявлений ХОБЛ, а исследование газообмена помогает определить наличие и степень дыхательной недостаточности. Кроме того, исследование сердца может выявить осложнения со стороны этого органа. Данные обследование помогают уточнить диагноз, выявить осложнения и выбрать правильное лечение.
Лечение ХОБЛ начинается с отказа от курения (или прекращения воздействия других веществ, попадающих в легкие). Прекращение курения облегчает симптомы болезни и продлевает жизнь. Если человек не в состоянии бросить курить самостоятельно, то ему, возможно, потребуется лекарственная поддержка, помогающая справиться с никотиновой зависимостью. Основой такой поддержки является никотизамещающая терапия, когда с помощью пластырей, жевательной резинки или никотинового мундштука никотин вводят в организм, тем самым избавляя пациента от воздействия вредных компонентов табачного дыма. В дпльнейшем дозу никотина уменьшают вплоть до отмены. Такое лечение тербует медицинской консультации и наблюдения. Существуют другие методы лекарственной поддержки, которые назначает специалист.
Основой лекарственного лечения ХОБЛ являются бронхорасширяющие препараты. Обычно пациенту рекомендуют ингалятор, содержащий препарат, быстро расширяющий бронхи и применяющийся как средство скорой помощи. Основой регулярного лечения являются бронхорасширяющие препараты длительного (12- или 24-часового действия). Все они используются в виде ингаляторов, порошковых или аэрозольных. Обычно назначают один или два бронхорасширяющих препарата, в зависимости от того, насколько выражены симптомы болезни.
Врач может также назначить ингаляционные гормоны, поскольку при некоторых формах ХОБЛ они дают дополнительный эффект. Некоторые виды ХОБЛ требуют добавления особых препаратов – специальных противовоспалительных средств, воздействующих на мокроту и антиоксидантов, антибиотиков в специальном режиме и т.д.
Некоторые пациенты, испытывающие тяжелую одышку из-за дыхательной недостаточности, могут нуждаться в кислороде или применении специальных портативных машин, помогающих легким дышать. В домашних условиях кислород используют с помощью специальных концентраторов, которые из воздуха выделают кислород, а специальные машины бывают разных типов, в зависимости от особенностей пациента. Пульмонолог при необходимости даст консультации по применению таких устройств.
При ХОБЛ иногда делают операции, которые способны уменьшить одышку при тяжелой эмфиземе. В некоторых случаях возможна пересадка легких. Отбор для этих операций очень сложный и требует консультаций многих специалистов.
Человек, болеющий ХОБЛ, должен обязательно двигаться и давать себе доступную ему нагрузку. Рекомендуется дважды в неделю тренироваться на бегущей дорожке или велоэргометре, а также упражняться с помощью легких гантелей. Кроме того, следует ежедневно совершать пешие прогулки, стараясь пройти, сколько позволяет одышка и общее состояние, однако в целом рекомендуют проходить около 3–4 километров. Такие занятия повышают физический тонус и снижают степень одышки.
Человек, болеющий ХОБЛ, должен регулярно проходить диспансерный осмотр, так как ХОБЛ нередко сопутствуют и другие заболевания, в первую очередь, сердечно-сосудистой системы.
Лечебно-профилактические мероприятия при их правильном и регулярном применении уменьшают проявления болезни, снижают риск обострений и осложнений, а также продлевают жизнь.
Приложения Г1-Г3. Шкалы оценки и опросники, приведённые в тексте клинических рекомендаций
Приложение Г1. Оценка одышки по шкале mMRC

Приложение Г2. Оценочный тест по ХОБЛ − CAT (COPD Assessment Test).


0 – 10 баллов – Незначительное влияние ХОБЛ на жизнь пациента
11 – 20 баллов – Умеренное влияние ХОБЛ на жизнь пациента
21 – 30 баллов – Сильное влияние ХОБЛ на жизнь пациента
31 – 40 баллов – Чрезвычайно сильное влияние ХОБЛ на жизнь пациента
Приложение Г3. Вопросник для диагностики ХОБЛ

*Chronic Airways Diseases, A Guide for Primary Care Physicians, 2005
17 и более баллов: диагноз ХОБЛ вероятен
16 или менее баллов: рассмотрите другие заболевания, включая бронхиальную астму, или направьте к специалисту.
Приложение Г4. Методология проведения спирометрии
При проведении спирометрического исследования рекомендуется выполнять не менее трех технически правильных дыхательных маневра форсированной жизненной емкости легких (ФЖЕЛ) до получения воспроизводимых результатов: максимальные и следующие за ними по величине показатели ФЖЕЛ и ОФВ1 должны различаться не более чем на 150 мл [14]. В случаях, когда величина ФЖЕЛ не превышает 1000 мл, максимально допустимая разница как по ФЖЕЛ, так и по ОФВ1 не должна превышать 100 мл.
Если воспроизводимые результаты не получены после 3 попыток, выполнение дыхательных маневров необходимо продолжить до 8 попыток. Большее количество дыхательных маневров может привести к утомлению пациента и, в редких случаях, к снижению ОФВ1 или ФЖЕЛ. При падении показателей более чем на 20% от исходной величины, дальнейшее тестирование следует прекратить в интересах безопасности пациента, а динамику показателей отразить в отчете. В отчете должны быть представлены графические результаты и цифровые значения как минимум трех лучших попыток.Результаты технически приемлемых, но не удовлетворяющих критерию воспроизводимости попыток могут использоваться при написании заключения с указанием на то, что они не являются воспроизводимыми.
Бронходилатационный тест проводится с КДБА (сальбутамолом) в разовой дозе 400 мкг через ДАИ со спейсером. Повторное спирометрическое исследование следует проводить через 15–30 мин после ингаляции β2-агониста.
Рекомендуется считать бронходилатационный тест положительным, если после ингаляции бронходилататора коэффициент бронходилатации (КБД) по ОФВ1 составляет не менее 12%, а абсолютный прирост — 200 мл и более [21].
Формула для расчета КБД:
КБД = ОФВ1 после (мл) — ОФВ1 исх (мл) /ОФВ1 исх (мл) × 100%
Абсолютный прирост (мл) = ОФВ1 после(мл) — ОФВ1 исх(мл),
где ОФВ1исх — значение спирометрического показателя до ингаляции бронходилататора, ОФВ1 после — значение показателя после ингаляции бронходилататора.
При оценке бронходилатационного теста рекомендуется учитывать нежелательные реакции со стороны сердечно-сосудистой системы (тахикардию, аритмию, повышение артериального давления), а также появление таких симптомов, как возбуждение или тремор.
Приложение Г5. Использование различных фармакологических препаратов для достижения целей терапии ХОБЛ

Приложение Г6. Фармакокинетические характеристики бронходилататоров.

Приложение Г7. Основные принципы выбора ингаляционного устройства

Примечание: ДАИ-АВ – дозированный аэрозольный ингалятор, активируемый вдохом.
Приложение Г8. Показания к длительной кислородотерапии

Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Хроническая обструктивная болезнь легких (ХОБЛ) — заболевание, характеризующееся прогрессирующей, частично обратимой бронхиальной обструкцией, которая связана с воспалением дыхательных путей, возникающим под влиянием неблагоприятных факторов внешней среды (курения, профессиональных вредностей, поллютантов и др.). Установлено, что морфологические изменения при ХОБЛ наблюдаются в центральных и периферических бронхах, легочной паренхиме и сосудах [8, 9]. Это объясняет использование термина «хроническая обструктивная болезнь легких» вместо привычного «хронического обструктивного бронхита», подразумевающего преимущественное поражение у больного бронхов.

В опубликованных недавно рекомендациях ведущих экспертов Американского и Европейского торакальных обществ подчеркивается, что развитие ХОБЛ у больных можно предупредить, а при ее лечении вполне реально добиться успехов [7].
Заболеваемость и смертность пациентов от ХОБЛ продолжают расти во всем мире, что в первую очередь обусловлено широкой распространенностью курения. Показано, что этим заболеванием страдают 4–6 % мужчин и 1–3 % женщин старше 40 лет [8, 10]. В европейских странах оно ежегодно является причиной смерти 200–300 тыс. человек [10]. Высокое медико-социальное значение ХОБЛ стало причиной издания по инициативе ВОЗ международного согласительного документа, посвященного ее диагностике, лечению, профилактике и основанного на принципах доказательной медицины [8]. Аналогичные рекомендации выпущены Американским и Европейским респираторными обществами [7]. В нашей стране недавно опубликовано 2-е издание Федеральной программы по ХОБЛ [1].
Задачами терапии ХОБЛ являются предупреждение прогрессирования болезни, уменьшение выраженности клинических симптомов, достижение лучшей переносимости физической нагрузки и повышение качества жизни больных, предупреждение осложнений и обострений, а также снижение смертности [8, 9].
Основными направлениями лечения ХОБЛ являются уменьшение воздействия неблагоприятных факторов внешней среды (в том числе отказ от курения), обучение больных, использование лекарственных средств и немедикаментозная терапия (оксигенотерапия, реабилитация и др.). Различные комбинации этих методов используются у пациентов с ХОБЛ в фазу ремиссии и обострения.
Уменьшение влияния на больных факторов риска является неотъемлемой частью лечения ХОБЛ, позволяющей предупредить развитие и прогрессирование этого заболевания. Установлено, что отказ от курения позволяет замедлить нарастание бронхиальной обструкции. Поэтому лечение табачной зависимости актуально для всех пациентов, страдающих ХОБЛ. Наиболее эффективны в этом случае беседы медицинского персонала (индивидуальные и групповые) и фармакотерапия. Существуют три программы лечения табачной зависимости: короткая (1–3 мес), длительная (6–12 мес) и программа снижения интенсивности курения [2].
Назначать лекарственные препараты рекомендуется в отношении больных, с которыми беседы врача оказались недостаточно эффективны. Следует взвешенно подходить к их применению у людей, выкуривающих менее 10 сигарет в день, подростков и беременных. Противопоказанием к назначению никотинзамещающей терапии являются нестабильная стенокардия, нелеченая пептическая язва двенадцатиперстной кишки, недавно перенесенные острый инфаркт миокарда и нарушение мозгового кровообращения.
Повышение информированности пациентов позволяет повысить их работоспособность, улучшить состояние здоровья, формирует умение справляться с болезнью, повышает эффективность лечения обострений [8]. Формы обучения больных различны — от распространения печатных материалов до проведения семинаров и конференций. Наиболее эффективно интерактивное обучение, которое проводится в рамках небольшого семинара.
Принципы лечения ХОБЛ стабильного течения [6, 8] следующие.
- Объем лечения увеличивается по мере нарастания тяжести болезни. Его уменьшение при ХОБЛ, в отличие от бронхиальной астмы, как правило, невозможно.
- Медикаментозная терапия используется для предупреждения осложнений и уменьшения выраженности симптомов, частоты и тяжести обострений, повышения толерантности к физической нагрузке и качества жизни больных.
- Следует иметь в виду, что ни одно из имеющихся лекарственных средств не влияет на темпы снижения бронхиальной проходимости, которое является отличительной чертой ХОБЛ.
- Бронхолитики занимают центральное место в лечении ХОБЛ. Они уменьшают выраженность обратимого компонента обструкции бронхов. Эти средства используются в режиме «по требованию» или регулярно.
- Ингаляционные глюкокортикоиды показаны при тяжелом и крайне тяжелом течении ХОБЛ (при объеме форсированного выдоха за 1 с (ОФВ1) менее 50% от должного и частыми обострениями, как правило, более трех за последние три года или один-два за один год, для лечения которых используются пероральные стероиды и антибиотики.
- Комбинированная терапия ингаляционными глюкокортикоидами и β2-адреномиметиками длительного действия оказывает существенный дополнительный эффект на функцию легких и клинические симптомы ХОБЛ по сравнению с монотерапией каждым из препаратов. Наибольшее влияние на частоту обострений и качество жизни наблюдается у больных ХОБЛ с ОФВ1<50% от должного. Эти препараты предпочтительно назначать в ингаляционной форме, содержащей их фиксированные комбинации (салметерол/флутиказон пропионат, формотерол/будесонид).
- Длительное использование таблетированных глюкокортикоидов не рекомендуется в связи с риском развития системных побочных эффектов.
- На всех стадиях ХОБЛ высокой эффективностью обладают физические тренирующие программы, повышающие толерантность к физической нагрузке и уменьшающие выраженность одышки и утомления.
- Длительное назначение кислорода (более 15 ч в сутки) больным с дыхательной недостаточностью повышает их выживаемость.
Медикаментозное лечение ХОБЛ стабильного течения
Бронхолитики. К их числу относятся β2-адреномиметики, холинолитики, а также теофиллин. Формы выпуска этих препаратов и их влияние на течение ХОБЛ приведены в таблицах 1 и 2.
Принципы бронхолитической терапии ХОБЛ [6–8] следующие.
- Предпочтительным путем введения бронхолитиков является ингаляционный.
- Изменение легочной функции после кратковременного назначения бронхорасширяющих препаратов не является показателем их длительной эффективности. Относительно небольшой прирост ОФВ1 может сочетаться со значительными изменениями легочных объемов, в том числе с уменьшением остаточного объема легких, что способствует уменьшению выраженности у больных одышки.
- Выбор между β2-адреномиметиками, холинолитиками, теофиллином зависит от их доступности, индивидуальной чувствительности больных к их действию и отсутствия побочных эффектов. У пожилых пациентов, имеющих сопутствующие заболевания сердечно-сосудистой системы (ИБС, нарушения сердечного ритма, артериальная гипертензия и др.), в качестве препаратов первого ряда предпочтительны холинолитики.
- Ксантины эффективны при ХОБЛ, но в связи с возможностью развития побочных эффектов они относятся к препаратам «второго ряда». При их назначении рекомендуется измерять концентрацию теофиллина в крови. Следует подчеркнуть, что положительным влиянием на течение ХОБЛ обладают только теофиллины длительного действия (но не эуфиллин и теофедрин!).
- Ингаляционные бронхолитики длительного действия более удобны, но и стоят дороже, чем короткодействующие средства.
- Регулярное лечение бронхорасширяющими средствами длительного действия (тиотропия бромидом, сальметеролом и формотеролом) показано при ХОБЛ средней тяжести, тяжелого и крайне тяжелого течения.
- Комбинация нескольких бронхорасширяющих средств (например, холинолитиков и β2-адреномиметиков, холинолитиков и теофиллинов, β2-адреномиметиков и теофиллинов) может повысить эффективность и снизить вероятность развития побочных эффектов по сравнению с монотерапией одним препаратом.
Для доставки β2-адреномиметиков и холинолитиков используются дозированные аэрозоли, порошковые ингаляторы и небулайзеры. Последние рекомендуются при лечении обострений ХОБЛ, а также у пациентов с тяжелым течением болезни, которые испытывают трудности при применении других систем доставки. При стабильном течении ХОБЛ предпочтительны дозированные и порошковые ингаляторы.
Глюкокортикоиды. Данные лекарственные средства обладают выраженной противовоспалительной активностью, хотя у больных ХОБЛ она выражена существенно меньше, чем у пациентов с астмой. Короткие (10–14 дней) курсы системных стероидов используются для лечения обострений ХОБЛ. Длительное применение этих препаратов не рекомендуется из-за опасности развития побочных эффектов (миопатия, остеопороз и др.).
Данные о влиянии ингаляционных глюкокортикоидов на течение ХОБЛ суммированы в таблице 2. Показано, что они не оказывают влияния на прогрессирующее снижение бронхиальной проходимости у больных ХОБЛ. Их высокие дозы (например, флутиказона пропионат 1000 мкг/сут) могут повышать качество жизни пациентов и снижать частоту обострений ХОБЛ тяжелого и крайне тяжелого течения.
Причины относительной стероидной резистентности воспаления дыхательных путей при ХОБЛ являются предметом интенсивных исследований. Возможно, она обусловлена тем, что кортикостероиды увеличивают продолжительность жизни нейтрофилов за счет торможения их апоптоза. Молекулярные механизмы, лежащие в основе устойчивости к действию глюкокортикоидов, изучены недостаточно. Появились сообщения о снижении под влиянием курения и свободных радикалов активности деацетилазы гистонов, являющейся мишенью для действия стероидов, что может уменьшать тормозящее влияние глюкокортикоидов на транскрипцию «воспалительных» генов и ослаблять их противовоспалительное действие.
В последнее время получены новые данные об эффективности комбинированных препаратов (флутиказона пропионат/сальметерол 500/50 мкг, 1 ингаляция 2 раза в день и будесонид/формотерол 160/4,5 мкг, 2 ингаляции 2 раза в день, будесонид/сальбутамол 100/200 мгк 2 ингаляции 2 раза в день) у больных ХОБЛ тяжелого и крайне тяжелого течения. Показано, что их длительное (12 мес) назначение улучшает бронхиальную проходимость, снижает выраженность симптомов, потребность в бронхолитиках, частоту средней тяжести и тяжелых обострений, а также улучшает качество жизни пациентов по сравнению с монотерапией ингаляционными глюкокортикоидами, β2-адреномиметиками длительного действия и плацебо [5, 14].
Вакцины. Вакцинация против гриппа снижает тяжесть обострений и смертность больных ХОБЛ примерно на 50%. Вакцины, содержащие убитые или инактивированные живые вирусы гриппа, обычно назначаются однократно в октябре — первой половине ноября.
Данных об эффективности пневмокококковой вакцины, содержащей 23 вирулентных серотипа этого микроорганизма, у больных ХОБЛ недостаточно [8, 9]. Вместе с тем некоторые эксперты рекомендуют ее применение при этом заболевании для профилактики пневмонии [6].
Антибиотики. В настоящее время не получено убедительных данных об эффективности антибактериальных средств для уменьшения частоты и тяжести неинфекционных обострений ХОБЛ.
Антибиотики показаны для лечения инфекционных обострений болезни, непосредственно влияют на длительность ликвидации симптомов ХОБЛ, а некоторые способствуют удлинению межрецидивного интервала.
Муколитики (мукокинетики, мукорегуляторы). Муколитики (амброксол, карбоцистеин, препараты йода и др.) могут применяться у небольшой части больных, имеющих вязкую мокроту. Широкое использование этих средств у пациентов с ХОБЛ не рекомендуется.
Антиоксиданты. N-ацетилцистеин, обладающий антиоксидантной и муколитической активностью, способен снижать продолжительность и частоту обострений ХОБЛ. Этот препарат может использоваться у больных в течение длительного времени (3–6 мес) в дозе 600 мг/сут.
Иммунорегуляторы (иммуностимуляторы, иммуномодуляторы). Регулярное использование этих препаратов не рекомендуется из-за отсутствия убедительных доказательств эффективности.
Больные с генетически детерминированным дефицитом α1-антитрипсина, у которых ХОБЛ развивается в молодом (до 40 лет) возрасте, являются возможными кандидатами для заместительной терапии. Вместе с тем стоимость такого лечения очень высока, и оно доступно не во всех странах.
Немедикаментозное лечение ХОБЛ стабильного течения
Оксигенотерапия
Известно, что дыхательная недостаточность — это основная причина смерти больных ХОБЛ. Коррекция гипоксемии с помощью подачи кислорода является патогенетически обоснованным методом лечения. Различают кратковременную и длительную оксигенотерапию [4, 15]. Первая используется при обострениях ХОБЛ. Вторая применяется при крайне тяжелом течении ХОБЛ (при ОФВ1<30% от должного) постоянно или ситуационно (при физической нагрузке и во время сна). Целью оксигенотерапии является увеличение парциального напряжения кислорода (РаO2) в артериальной крови не ниже 60 мм рт. ст. или сатурации (SaO2) не менее чем до 90% в покое, при физической нагрузке и во время сна.
При стабильном течении ХОБЛ предпочтительна постоянная длительная оксигенотерапия [9]. Доказано, что она увеличивает выживаемость больных ХОБЛ, уменьшает выраженность одышки, прогрессирование легочной гипертензии, снижает вторичный эритроцитоз, частоту эпизодов гипоксемии во время сна, повышает толерантность к физической нагрузке, качество жизни и нейропсихический статус пациентов [3, 4].
Показания для длительной оксигенотерапии у больных ХОБЛ крайне тяжелого течения (при ОФВ1< 30% от должного или менее 1,5 л):
- РаО2 менее 55% от должного, SaО2 ниже 88% при наличии или отсутствии гиперкапнии;
- РаО2 — 55–60% от должного, SaО2 — 89% при наличии легочной гипертензии, периферических отеков, связанных с декомпенсацией легочного сердца или полицитемии (гематокрит более 55%).
Параметры газообмена должны оцениваться только на фоне стабильного течения ХОБЛ и не ранее чем через 3–4 нед после обострения при оптимально подобранной терапии. Решение о назначении оксигенотерапии должно основываться на показателях, полученных в покое и при выполнении физической нагрузки (например, на фоне 6-минутной ходьбы). Повторная оценка газов артериальной крови должна проводится через 30–90 дней от начала оксигенотерапии.
Длительное лечение кислородом следует проводить не менее 15 ч в день. Скорость потока газа обычно составляет 1–2 л/мин, при необходимости она может быть увеличена до 4 л/мин. Оксигенотерапия никогда не должна назначаться больным, которые продолжают курить или страдают алкоголизмом.
В качестве источников кислорода используются баллоны со сжатым газом, концентраторы кислорода и цилиндры с жидким кислородом. Наиболее экономичны и удобны для домашнего использования концентраторы кислорода.
Доставка кислорода больному осуществляется с помощью масок, назальных канюль, транстрахеальных катеторов. Наиболее удобны и широко используются назальные канюли, которые позволяют осуществлять поступление больному кислородо-воздушной смеси с 30–40% О2. Доставка кислорода в альвеолы осуществляется только в раннюю фазу вдоха (первые 0,5 с). Газ, поступающий позднее, используется лишь для заполнения мертвого пространства и не участвует в газообмене. Для повышения эффективности доставки имеется несколько типов кислородсберегающих устройств (резервуарные канюли, устройства, осуществляющие подачу газа только во время вдоха, транстрахеальные катетеры и др.). У больных ХОБЛ крайне тяжелого течения, имеющих дневную гиперкапнию, возможно комбинированное использование длительной оксигенотерапии и неинвазивной вентиляции легких с положительным давлением на вдохе [9]. Следует отметить, что оксигенотерапия является одним из наиболее дорогостоящих методов лечения больных ХОБЛ. Внедрение ее в повседневную клиническую практику представляет собой одну из самых актуальных медико-социальных задач в России.
Реабилитация
Реабилитация — это мультидисциплинарная программа индивидуальной помощи больным ХОБЛ, разработанная для улучшения их физической, социальной адаптации и автономии. Ее компонентами являются физические тренировки, обучение больных, психотерапия и рациональное питание [7].
В нашей стране к ней традиционно относят санаторно-курортное лечение. Легочная реабилитация должна назначаться при ХОБЛ средней тяжести, тяжелого и крайне тяжелого течения. Показано, что она улучшает работоспособность, качество жизни и выживаемость больных, уменьшает одышку, частоту госпитализаций и их продолжительность, подавляет тревогу и депрессию. Эффект реабилитации сохраняется после ее завершения. Оптимальны занятия с больными в небольших (6–8 человек) группах с участием специалистов различного профиля в течение 6–8 нед.
В последние годы большое внимание уделяется рациональному питанию, так как снижение массы тела (> 10% в течение 6 мес или > 5% в течение последнего месяца) и особенно потеря мышечной массы у больных ХОБЛ ассоциировано с высокой летальностью. Таким пациентам должна рекомендоваться высококалорийная диета с повышенным содержанием белка и дозированные физические нагрузки, обладающие анаболическим действием.
Хирургическое лечение
Роль хирургического лечения у больных ХОБЛ в настоящее время является предметом исследований. Сейчас обсуждаются возможности использования буллэктомии, операции по уменьшению легочного объема и трансплантации легких.
Показанием для буллэктомии при ХОБЛ является наличие у пациентов буллезной эмфиземы легких с буллами большого размера, вызывающими развитие одышки, кровохарканья, легочных инфекций и боли в грудной клетке. Эта операция приводит к уменьшению одышки и улучшению функции легких.
Значение операции по уменьшению легочного объема при лечении ХОБЛ изучено пока недостаточно. Результаты завершившегося недавно исследования (National Emphysema Therapy Trial) свидетельствуют о положительном влиянии этого хирургического вмешательства по сравнению с медикаментозной терапией на способность выполнять физическую нагрузку, качество жизни и летальность больных ХОБЛ, имеющих преимущественно тяжелую верхнедолевую эмфизему легких и исходно низкий уровень работоспособности [12]. Тем не менее эта операция остается пока экспериментальной паллиативной процедурой, не рекомендуемой для широкого применения [9].
Трансплантация легких улучшает качество жизни, функцию легких и физическую работоспособность больных. Показаниями для ее выполнения являются ОФВ1 ё25% от должного, РаСО2>55 мм рт. ст. и прогрессирующая легочная гипертензия. К числу факторов, лимитирующих выполнение этой операции, относятся проблема подбора донорского легкого, послеоперационные осложнения и высокая стоимость (110–200 тыс. долларов США). Операционная летальность в зарубежных клиниках составляет 10–15%, 1-3-летняя выживаемость, соответственно, 70–75 и 60%.
Ступенчатая терапия ХОБЛ стабильного течения представлена на рисунке.
Лечение легочного сердца
Легочная гипертензия и хроническое легочное сердце являются осложнениями ХОБЛ тяжелого и крайне тяжелого течения. Их лечение предусматривает оптимальную терапию ХОБЛ, длительную (>15 ч) оксигенотерапию, использование диуретиков (при наличии отеков), дигоксина (только при мерцательной терапии и сопутствующей левожелудочковой сердечной недостаточности, так как сердечные гликозиды не оказывают влияния на сократимость и фракцию выброса правого желудочка). Спорным представляяется назначение вазодилятаторов (нитратов, антагонистов кальция и ингибиторов ангиотензинпревращающего фермента). Их прием в ряде случаев приводит к ухудшению оксигенации крови и артериальной гипотензии. Тем не менее антагонисты кальция (нифедипин SR 30–240 мг/сут и дилтиазем SR 120–720 мг/cут), вероятно, могут применяться у больных с тяжелой легочной гипертензией при недостаточной эффективности бронхолитиков и оксигенотерапии [16].
Лечение обострений ХОБЛ
Обострение ХОБЛ характеризуется нарастанием у больного одышки, кашля, изменением объема и характера мокроты и требует изменений лечебной тактики. [7]. Различают легкие, средней тяжести и тяжелые обострения болезни (см. табл. 3).
Лечение обострений предусматривает использование лекарственных препаратов (бронхолитиков, системных глюкокортикоидов, по показаниям–антибиотиков), оксигенотерапии, респираторной поддержки.
Использование бронхолитиков предполагает увеличение их доз и кратности назначения. Режимы дозирования этих препаратов приведены в таблицах 4 и 5. Введение $beta;2-адреномиметиков и холинолитиков короткого действия осуществляется с помощью компрессорных небулайзеров и дозированных ингаляторов со спейсером большого объема. В некоторых исследованиях показана эквивалентная эффективность этих систем доставки. Однако при средней тяжести и тяжелых обострениях ХОБЛ, особенно у больных пожилого возраста, вероятно, следует отдавать предпочтение небулайзерной терапии.
В связи с трудностью дозирования и большим числом потенциальных побочных эффектов применение теофиллинов короткого действия при лечении обострений ХОБЛ является предметом дискуссии. Некоторые авторы допускают возможность их использования в качестве препаратов «второго ряда» при недостаточной эффективности ингаляционных бронхолитиков [6, 9], другие не разделяют эту точку зрения [7]. Вероятно, назначение препаратов этой группы возможно при соблюдении правил введения и определении концентрации теофиллина в сыворотке крови. Наиболее известный из них препарат эуфиллин, представляющий собой теофиллин (80%), растворенный в этилендиамине (20%). Схема его дозирования приведена в таблице 5. Следует подчеркнуть, что препарат должен вводиться только внутривенно капельно. Это уменьшает вероятность развития побочных эффектов. Его нельзя назначать внутримышечно и ингаляционно. Введение эуфиллина противопоказано у больных, получающих теофиллины длительного действия, из-за опасности его передозировки.
Системные глюкокортикоиды эффективны при лечении обострений ХОБЛ. Они сокращают время выздоровления и обеспечивают более быстрое восстановление функции легких. Их назначают одновременно с бронхолитиками при ОФВ1<50% от должного уровня. Обычно рекомендуется 30–40 мг преднизолона per os или эквивалентная доза внутривенно в течение 10–14 дней. Более длительное его применение не приводит к повышению эффективности, но увеличивает риск развития побочных эффектов. В последние годы появились данные о возможности использования ингаляционных глюкокортикоидов (будесонида), вводимых с помощью небулайзера, при лечении обострений ХОБЛ в качестве альтернативы системным стероидам [11].
Антибактериальная терапия показана больным, имеющим признаки инфекционного процесса (увеличение количества отделяемой мокроты, изменение характера мокроты, наличие повышенной температуры тела и др.). Ее варианты при различных клинических ситуациях приведены в таблице 6.
Преимущества антибактериальной терапии [13] следующие.
- Сокращение продолжительности обострений заболевания.
- Предупреждение необходимости госпитализации больных.
- Уменьшение сроков временной нетрудоспособности.
- Профилактика пневмонии.
- Предупреждение прогрессирования повреждения дыхательных путей.
- Увеличение продолжительности ремиссии.
В большинстве случаев антибиотики назначаются внутрь, как правило, в течение 7–14 дней (за исключением азитромицина).
Оксигенотерапия, как правило, назначается при средней тяжести и тяжелых обострениях ХОБЛ (при РаО2 < 55 мм рт. ст., SaO2<88%). Применяются в этих случаях носовые катетеры или маска Вентури. Для оценки адекватности оксигенации и уровня РаСО2 контроль газового состава крови должен осуществляться каждые 1–2 ч [7]. При сохранении у больного ацидоза или гиперкапнии показана искусственная вентиляция легких. Продолжительность оксигенотерапии после купирования обострения при наличии гипоксемии обычно составляет от 1 до 3 мес.
При тяжелом состоянии пациента должна проводиться неинвазивная или инвазивная искусственная вентиляция легких (ИВЛ). Они различаются по способу связи пациента и респиратора.
Неинвазивная ИВЛ заключается в оказании больному вентиляционной поддержки без интубации трахеи. Она предусматривает доставку обогащенного кислородом газа от респиратора через специальную маску (носовую или ротоносовую) или загубник. Этот метод лечения отличается от инвазивной ИВЛ тем, что снижает вероятность механического повреждения полости рта и дыхательных путей (кровотечение, стриктуры и т. д.), риск развития инфекционных осложнений (синуситов, внутрибольничной пневмонии, cепсиса), и не требует введения седативных препаратов, миорелаксантов и анальгетиков, которые могут оказывать неблагоприятное влияние на течение обострения.
Наиболее часто использующимся режимом неинвазивной вентиляции является респираторная поддержка с положительным давлением.
Установлено, что неинвазивная ИВЛ снижает летальность, сокращает время пребывания пациентов в стационаре и стоимость лечения. Она улучшает легочный газообмен, уменьшает выраженность одышки и тахикардии.
Показания для неинвазивной искусственной вентиляции легких [8, 9]:
- тяжелая одышка с участием вспомогательных мышц и парадоксальными движениями передней брюшной стенки;
- частота дыхания > 25 в 1 мин;
- ацидоз (рН 7,3–7,35) и гиперкапния (РаСО2 — 45–60 мм рт. ст.).
Инвазивная ИВЛ предусматривает интубацию дыхательных путей или наложение трахеостомы. Соответственно связь больного и респиратора осуществляется через интубационные или трахеостомические трубки. Это создает риск развития механических повреждений и инфекционных осложнений. Поэтому инвазивная ИВЛ должна использоваться при тяжелом состоянии больного и только при неэффективности других методов лечения.
Показания для инвазивной ИВЛ [8, 9]:
- тяжелая одышка с участием вспомогательных мышц и парадоксальными движениями передней брюшной стенки;
- частота дыхания > 35 в 1 мин;
- тяжелая гипоксемия (рО2< <40 мм рт. ст.);
- тяжелый ацидоз (рН<7,25) и гиперкапния (РаСО2> 60 мм рт. ст.);
- остановка дыхания, нарушение сознания;
- гипотония, нарушения сердечного ритма;
- наличие осложнений (пневмония, пневмоторакс, тромбоэмболия легочной артерии и др.).
Больные с легкими обострениями могут лечиться амбулаторно.
Амбулаторное лечение легких обострений ХОБЛ [7–9] включает следующие этапы.
- Оценка уровня обучения больных. Проверка техники ингаляций.
- Назначение бронхолитиков: β2-адреномиметик короткого действия и/или ипратропия бромид через дозированный ингалятор со спейсером большого объема или через небулайзер в режиме «по требованию». При неэффективности возможно внутривенное введение эуфиллина. Обсуждение возможности назначения длительно действующих бронхолитиков, если больной не получал эти препараты ранее.
- Назначение глюкокортикоидов (дозы могут варьировать). Преднизолон 30–40 мг per os в течение 10–14 дней. Обсуждение возможности назначения ингаляционных глюкокортикоидов (после завершения курса лечения системными стероидами).
- Назначение антибиотиков (по показаниям).
Пациенты с обострениями средней тяжести, как правило, должны госпитализироваться. Их лечение осуществляется по следующей схеме [7–9].
- Бронхолитики: β2-адреномиметик короткого действия и/или ипратропия бромид через дозированный ингалятор со спейсером большого объема или небулайзер в режиме «по требованию». При неэффективности возможно внутривенное введение эуфиллина.
- Оксигенотерапия (при Sa< <90%).
- Глюкокортикоиды. Преднизолон 30–40 мг per os в течение 10–14 дней. При невозможности перорального приема эквивалентная доза внутривенно (до 14 дней). Обсуждение возможности назначения ингаляционных глюкокортикоидов через дозированный ингалятор или небулайзер (после завершения курса лечения системными стероидами).
- Антибиотики (по показаниям).
Показаниями для направления больных в специализированные отделения являются [7–9]:
- значительное нарастание выраженности симптомов (например, возникновение одышки в покое);
- отсутствие эффекта от проводимого лечения;
- появление новых симптомов (например, цианоза, периферических отеков);
- тяжелые сопутствующие заболевания (пневмония, нарушения сердечного ритма, застойная сердечная недостаточность, сахарный диабет, почечная и печеночная недостаточность);
- впервые возникшие нарушения сердечного ритма;
- пожилой и старческий возраст;
- невозможность оказания квалифицированной медицинской помощи в амбулаторных условиях;
- трудности диагностики.
Риск летального исхода в стационаре выше при развитии у больных респираторного ацидоза, наличии тяжелых сопутствующих заболеваний и потребности в вентиляционной поддержке [9].
При тяжелых обострениях ХОБЛ больные нередко подлежат госпитализации в отделение интенсивной терапии; показаниями для этого служат:
- тяжелая одышка, не купируемая бронхолитиками;
- нарушение сознания, кома;
- прогрессирующая гипоксемия (РаО2<50 мм рт. ст.), гиперкапния (РаСО2>60 мм рт. ст.) и/или респираторный ацидоз (pH<7,25), несмотря на использование оксигенотерапии и неинвазивной вентиляции легких.
Лечение тяжелых обострений ХОБЛ в отделении неотложной терапии [7–9] предусматривает следующие ступени.
- Оксигенотерапия.
- Вентиляционная поддержка (неинвазивная, реже — инвазивная).
- Бронхолитики. β2-адреномиметик короткого действия и/или ипратропия бромид через дозированный ингалятор со спейсером большого объема, два вдоха каждые 2–4 ч или через небулайзер. При неэффективности возможно внутривенное введение эуфиллина.
- Глюкокортикоиды. Преднизолон 30–40 мг per os в течение 10–14 дней. При невозможности перорального приема — эквивалентная доза внутривенно (до 14 дней). Обсуждение возможности назначения ингаляционных глюкокортикоидов через дозированный ингалятор или небулайзер (после завершения курса лечения системными стероидами).
- Антибиотики (по показаниям).
В последующие 4–6 нед больной должен быть повторно осмотрен врачом, при этом оценивается его адаптация к повседневной жизни, ОФВ1, правильность техники ингаляций, понимание необходимости дальнейшего лечения, измеряются газы крови или ее сатурация кислородом для изучения потребности в длительной оксигенотерапии. Если она назначалась только во время обострения при лечении в стационаре, то, как правило, ее следует продолжать в течение 1–3 мес после выписки.
Для профилактики обострений ХОБЛ необходимы: уменьшение воздействия факторов риска; оптимальная бронхолитическая терапия; ингаляционные глюкокортикоиды в комбинации с β2-адреномиметиками длительного действия (при ХОБЛ тяжелого и крайне тяжелого течения); ежегодная вакцинация от гриппа. n
Литература
- Хроническая обструктивная болезнь легких. Федеральная программа/ Под ред. акад. РАМН, профессора А. Г. Чучалина. — 2-е изд., перераб. и доп. — М., 2004. — 61 с.
- Чучалин А. Г., Сахарова Г. М., Новиков Ю. К. Практическое руководство по лечению табач- ной зависимости. — М., 2001. — 14 с.
- Barnes P. Chronic obstructive pulmonary disease//New Engl J Med. — 2000 — Vol. 343. — N 4. — P. 269–280.
- Barnes P. Management of chronic obstructive pulmonary disease. — Science Press Ltd, 1999. — 80 p.
- Сalverley P., Pauwels R., Vestbo J. et al. Combined salmeterol and fluticason in the treatment of chronic obstructive pulmonary disease: a randomized controlled trial// Lancet. — 2003. — Vol 361. —N 9356. — P. 449–456.
- Сhronic obstructive pulmonary disease. National clinical guideline on management of chronic obstructive pulmonary disease in adults in primary and secondary care// Thorax. — 2004. — Vol. 59, suppl 1. — P. 1–232.
- Сеlli B.R. MacNee W and committee members. Standards for diagnosis and treatment of patients with COPD: a summary of ATS/ERS position paper// Eur Respir J. — 2004. — Vol. 23. — N 6. — P. 932–946.
- Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. NHLBI/WHO workshop report. — National Heart, Lung, and Blood Institute. Publication number 2701, 2001. — 100 p.
- Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. NHLBI/WHO workshop report. — National Heart, Lung, and Blood Institute, update 2004// www.goldcopd.com.
- Loddenkemper R., Gibson G.J., Sibille et al. European Lung White Book. The first comprehensive survey on respiratory health in Europe, 2003. — P. 34–43.
- Maltais F., Ostineli J., Bourbeau J. et al. Comparison of nebulized budesonide and oral prednisolone with placebo in the treatment of acute exacerbations of chronic obstructive pulmonary diseases: a randomized controlled trial// Am J Respir Crit Care Med. — 2002. — Vol. 165. — P. 698–703.
- National Emphysema Treatment Trial Research Group. A randomized trial comparing lung volume reduction surgery with medical therapy for severe emphysema// N Engl J Med. — 2003. — Vol. 348. — N 21. — P. 2059–2073.
- Niederman M. S. Antibiotic therapy of exacerbation of chronic bronchitis// Seminars Respir Infections. — 2000. — Vol. 15. — N 1. — P. 59–70.
- Szafranski W., Cukier A., Ramiez A. et al. Efficacy and safety of budesonide/formoterol in the management of chronic obstructive pulmonary disease// Eur Respir J. — 2003. — Vol 21. — N 1. — P. 74–81.
- Tierp B., Carter R. Long term oxygen therapy//UpToDate, 2004.
- Widemann H.P. Cor pulmonale //UрToDate, 2004.
А. В. Емельянов, доктор медицинских наук, профессор
СПБ ГМУ, Санкт-Петербург
Дата публикации 29 марта 2018Обновлено 23 июля 2021
Определение болезни. Причины заболевания
Хроническая обструктивная болезнь лёгких (ХОБЛ) — заболевание, которое набирает обороты, продвигаясь в рейтинге причин смерти людей старше 45 лет. По данным за 2020 год, эта болезнь входит в тройку лидеров смертности населения. Она находится на третьем месте после ишемической болезни сердца и инсульта [6].
Данная болезнь коварна тем, что основные симптомы болезни, в частности, при табакокурении проявляются лишь через 20 лет после начала курения. Оно долгое время не даёт клинических проявлений и может протекать бессимптомно, однако, в отсутствии лечения незаметно прогрессирует обструкция дыхательных путей, которая становится необратимой и ведёт к ранней нетрудоспособности и сокращению продолжительности жизни в целом. Поэтому тема ХОБЛ представляется в наши дни особенно актуальной.
Важно знать, что ХОБЛ — это первично хроническое заболевание, при котором важна ранняя диагностика на начальных стадиях, так как болезнь имеет тенденцию к прогрессированию.
Если врач поставил диагноз «Хроническая обструктивная болезнь лёгких (ХОБЛ)», у пациента возникает ряд вопросов: что это значит, насколько это опасно, что изменить в образе жизни, какой прогноз течения болезни?
Итак, хроническая обструктивная болезнь лёгких или ХОБЛ – это хроническое воспалительное заболевание с поражением мелких бронхов (воздухоносных путей), которое приводит к нарушению дыхания за счёт сужения просвета бронхов.[1] С течением времени в лёгких развивается эмфизема. Так называется состояние, при котором снижается эластичность лёгких, то есть их способность сжиматься и расширяться в процессе дыхания. Лёгкие при этом находятся постоянно как будто в состоянии вдоха, в них всегда, даже во время выдоха, остается много воздуха, что нарушает нормальный газообмен и приводит к развитию дыхательной недостаточности.
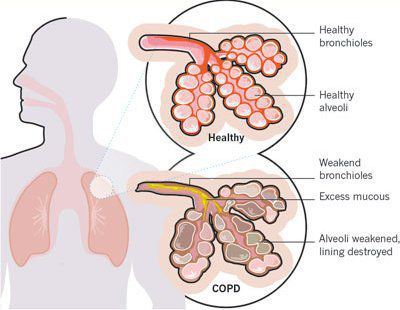
Основными причинами заболевания ХОБЛ являются:
- воздействие вредных факторов окружающей среды;
- табакокурение.
К другим причинам относятся:
- факторы профессиональной вредности (пыль содержащая кадмий, кремний);
- общее загрязнение окружающей среды (выхлопные газы автомобилей, SO2, NO2);
- частые инфекции дыхательных путей;
- наследственность.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы хронической обструктивной болезни легких
ХОБЛ — болезнь второй половины жизни, чаще развивается после 40 лет. Развитие болезни — постепенный длительный процесс, чаще незаметный для пациента.
Обратиться к врачу заставляют появившиеся одышка и кашель — самые распространённые симптомы заболевания (одышка почти постоянная; кашель частый и ежедневный, с выделениями мокроты по утрам).[2]
Типичный пациент с ХОБЛ — курящий человек 45-50 лет, жалующийся на частую одышку при физической нагрузке.
Кашель — один из самых ранних симптомов болезни. Он часто недооценивается пациентами. На начальных стадиях болезни кашель носит эпизодический характер, но позже становится ежедневным.
Мокрота также относительно ранний симптом заболевания. На первых стадиях она выделяется в небольших количествах, в основном по утрам. Характер слизистый. Гнойная обильная мокрота появляется во время обострения заболевания.
Одышка возникает на более поздних стадиях заболевания и отмечается вначале только при значительной и интенсивной физической нагрузке, усиливается при респираторных заболеваниях. В дальнейшем одышка модифицируется: ощущение недостатка кислорода во время обычных физических нагрузкок сменяется тяжёлой дыхательной недостаточностью и через время усиливается. Именно одышка становится частой причиной для того, чтобы обратиться к врачу.
Когда можно заподозрить наличие ХОБЛ?
Вот несколько вопросов алгоритма ранней диагностики ХОБЛ:[1]
- Кашляете ли Вы каждый день по нескольку раз? Беспокоит ли это Вас?
- Возникает ли при откашливании мокрота или слизь (часто/ежедневно)?
- У Вас быстрее/чаще появляется одышка, в сравнении со сверстниками?
- Вы старше 40 лет?
- Курите ли Вы и приходилось ли курить раньше?
При положительно ответе более чем на 2 вопроса необходимо проведение спирометрии с бронходилятационным тестом. При показателе теста ОФВ1/ФЖЕЛ ≤ 70 определяется подозрение на ХОБЛ.
Патогенез хронической обструктивной болезни легких
При ХОБЛ страдают как дыхательные пути, так и ткань самого лёгкого — лёгочная паренхима.
Начинается заболевание в мелких дыхательных путях с закупорки их слизью, сопровождающейся воспалением с формированием перибронхиального фиброза (уплотнение соединительной ткани) и облитерации (зарастание полости).
При сформировавшейся патологии бронхитический компонент включает:
- гиперплазию слизистых желёз (избыточное новообразование клеток)[4];
- слизистое воспаление и отёк;
- бронхоспазм и закупорку дыхательных путей секретом, что приводит к сужению дыхательных путей и увеличению их сопротивления.
Эмфизематозный компонент приводит к разрушению конечных отделов дыхательных путей — альвеолярных стенок и поддерживающих структур с образованием значительно расширенных воздушных пространств. Отсутствие тканевого каркаса дыхательных путей приводит к их сужению вследствие тенденции к динамическому спадению во время выдоха, что становится причиной экспираторного коллапса бронхов.[4]
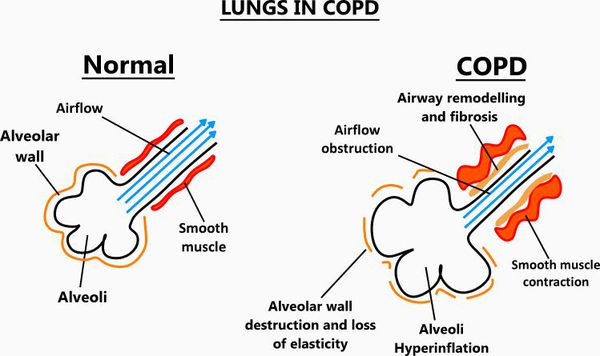
Ко всему прочему, разрушение альвеолярно-капиллярной мембраны влияет на газообменные процессы в лёгких, снижая их диффузную способность. В результате этого возникают уменьшение оксигенации (кислородное насыщения крови) и альвеолярной вентиляции. Происходит избыточная вентиляция недостаточно перфузируемых зон, приводящая к росту вентиляции мёртвого пространства и нарушению выведения углекислого газа СО2. Площадь альвеолярно-капиллярной поверхности уменьшена, но может быть достаточной для газообмена в состоянии покоя, когда эти аномалии могут не проявляться. Однако при физической нагрузке, когда потребность в кислороде возрастает, если дополнительных резервов газообменивающихся единиц нет, то возникает гипоксемия — недостаток содержания кислорода в крови.
Появившаяся гипоксемия при длительном существовании у пациентов с ХОБЛ включает ряд адаптивных реакций. Повреждение альвеолярно-капиллярных единиц вызывает подъём давления в лёгочной артерии. Поскольку правый желудочек сердца в таких условиях должен развивать большее давление для преодоления возросшего давления в лёгочной артерии, он гипертрофируется и расширяется (с развитием сердечной недостаточности правого желудочка). Кроме того, хроническая гипоксемия способна вызывать увеличение эритропоэза, который впоследствии увеличивает вязкость крови и усиливает правожелудочковую недостаточность.
Классификация и стадии развития хронической обструктивной болезни легких
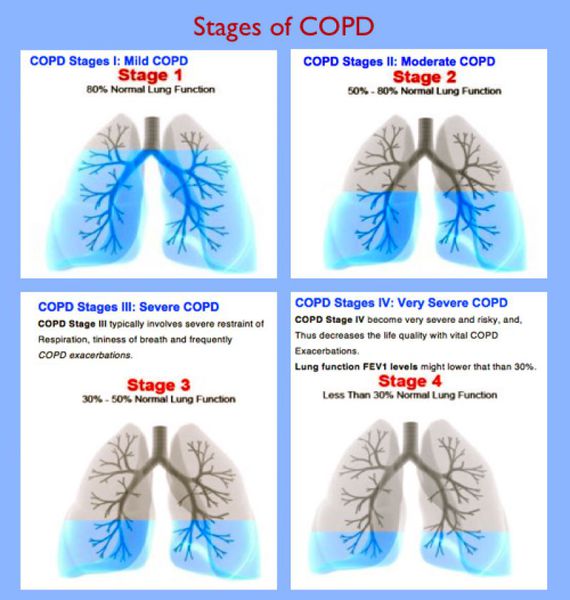
| Стадия течения ХОБЛ | Характеристика | Наименование и частота надлежащих исследований |
|---|---|---|
| I. легкая | Хронический кашель и продукция мокроты обычно, но не всегда. ОФВ1/ФЖЕЛ ≤ 70% ОФВ1 ≥ 80% должных величин |
Клинический осмотр, спирометрия с бронходилятационным тестом 1 раз в год. В период ХОБЛ — общий анализ крови и рентгенография органов грудной клетки. |
| II. среднетяжёлая | Хронический кашель и продукция мокроты обычно, но не всегда. ОФВ1/ФЖЕЛ ≤ 50% ОФВ1 < 80% должных величин |
Объём и частота исследований те же |
| III.тяжёлая | Хронический кашель и продукция мокроты обычно, но не всегда. ОФВ1/ФЖЕЛ ≤ 30% ≤ОФВ1 < 50% должных величин |
Клинический осмотр 2 раза в год, спирометрия с бронходилятационным тестом и ЭКГ 1 раз в год. В период обострения ХОБЛ — общий анализ крови и рентгенография органов грудной клетки. |
| IV. крайне тяжёлая | ОФВ1/ФЖЕЛ ≤ 70 ОФВ1 < 30% должных величин ОФВ1 < 50% должных величин в сочетании с хронической дыхательной недостаточностью или правожелудочковой недостаточностью |
Объём и частота исследований те же. Сатурация кислородом (SatO2) – 1-2 раза в год |
Осложнения хронической обструктивной болезни легких
Осложнениями ХОБЛ являются инфекции, дыхательная недостаточность и хроническое лёгочное сердце. Также у пациентов с ХОБЛ с большей частотой встречается бронхогенная карцинома (рак лёгкого), хотя она не является непосредственным осложнением болезни.

Дыхательная недостаточность — состояние аппарата внешнего дыхания, при котором либо не обеспечивается поддержание напряжения О2 и СО2 в артериальной крови на нормальном уровне, либо оно достигается за счёт повышенной работы системы внешнего дыхания. Проявляется, главным образом, одышкой.
Хроническое лёгочное сердце — увеличение и расширение правых отделов сердца, которое происходит при повышении артериального давления в малом круге кровообращения, развившееся, в свою очередь, в результате лёгочных заболеваний. Основной жалобой пациентов также является одышка.
Диагностика хронической обструктивной болезни легких
Если у пациентов кашель, выделение мокроты, одышки, а также были выявлены факторы риска развития хронической обструктивной болезни лёгких, то у них у всех должен предполагаться диагноз ХОБЛ.
Для того, чтобы установить диагноз, учитываются данные клинического обследования (жалобы, анамнез, физикальное обследование).
При физикальном обследовании могут выявляться симптомы, характерные для длительно протекающего бронхита: «часовых стекол» и/или «барабанных палочек» (деформация пальцев), тахипноэ (учащённое дыхание) и одышка, изменение формы грудной клетки (для эмфиземы характерна бочкообразная форма), малая подвижность её во время дыхания, западение межреберных промежутков при развитии дыхательной недостаточности, опущение границ лёгких, изменение перкуторного звука на коробочный, ослабленное везикулярное дыхание или сухие свистящие хрипы, которые усиливаются при форсированном выдохе (то есть быстром выдохе после глубокого вдоха). Тоны сердца могут прослушиваться с трудом. На поздних стадиях может иметь место диффузный цианоз, выраженная одышка, появляются периферические отёки. Для удобства заболевание подразделяют на две клинические формы: эмфизематозную и бронхитическую. Хотя в практической медицине чаще встречаются случаи смешанной формы заболевания.
Самый важный этап диагностики ХОБЛ — анализ функции внешнего дыхания (ФВД). Он необходим не только для определения диагноза, но и для установления степени тяжести заболевания, составления индивидуального плана лечения, определения эффективности терапии, уточнения прогноза протекания болезни и оценки трудоспособности. Установление процентного соотношения ОФВ1/ФЖЕЛ чаще всего применяется в лечебной практике. Уменьшение объема форсированного выдоха в первую секунду к форсированной жизненной ёмкости лёгких ОФВ1/ФЖЕЛ до 70 % — начальный признак ограничения воздушного потока даже при сохранённой ОФВ1>80% должной величины. Низкая пиковая скорость потока воздуха на выдохе, незначительно меняющаяся при применении бронходилятаторов также говорит в пользу ХОБЛ. При впервые диагностируемых жалобах и изменениях показателей ФВД спирометрия повторяется на протяжении года. Обструкция определяется как хроническая, если она фиксируется не менее 3-х раз за год (невзирая на проводимое лечение), и диагностируется ХОБЛ.
Мониторирование ОФВ1 — важный метод подтверждения диагноза. Спиреометрическое измерение показателя ОФВ1 осуществляется многократно на протяжении нескольких лет. Норма ежегодного падения ОФВ1 для людей зрелого возраста находится в пределах 30 мл в год. Для пациентов с ХОБЛ характерным показателем такого падения является 50 мл в год и более.
Бронхолитический тест — первичное обследование, при котором определяется максимальный показатель ОФВ1, устанавливаются стадия и степень тяжести ХОБЛ, а также исключается бронхиальная астма (при положительном результате), избирается тактика и объём лечения, оценивается эффективность терапии и прогнозируется течение заболевания. Очень важно отличить ХОБЛ от бронхиальной астмы, так как у этих часто встречаемых заболеваний одинаковое клиническое проявление — бронхообструктивный синдром. Однако подход к лечению одного заболевания отличается от другого. Главный отличительный признак при диагностике — обратимость бронхиальной обструкции, которая является характерной особенностью бронхиальной астмы. Установлено, что у людей с диагнозом ХОБЛ после приёма бронхолитика процент увеличения ОФВ1 — менее 12% от исходного (или ≤200 мл), а у пациентов с бронхиальной астмой он, как правило, превышает 15%.
Рентгенография грудной клетки имеет вспомогательное значение, так как изменения появляются лишь на поздних стадиях заболевания.
ЭКГ может выявлять изменения, которые характерны для лёгочного сердца.
ЭхоКГ необходима для выявления симптомов лёгочной гипертензии и изменений правых отделов сердца.
Общий анализ крови — с его помощью можно оценить показатели гемоглобина и гематокрита (могут быть повышены из-за эритроцитоза).
Определение уровня кислорода в крови (SpO2) – пульсоксиметрия, неинвазивное исследование для уточнения выраженности дыхательной недостаточности, как правило, у больных с тяжёлой бронхиальной обструкцией. Кислородная насыщенность крови менее 88%, определяемая в покое, указывает на выраженную гипоксемию и необходимость назначения оксигенотерапии.
Лечение хронической обструктивной болезни легких
Лечение ХОБЛ способствует:
- уменьшению клинических проявлений;
- повышению толерантности к физической нагрузке;
- профилактике прогрессирования болезни;
- профилактике и лечению осложнений и обострений;
- повышению качества жизни;
- снижению смертности.
К основным направлениям лечения относятся:
- ослабление степени влияния факторов риска;
- образовательные программы;
- медикаментозное лечение.
Ослабление степени влияния факторов риска
Отказ от курения обязателен [7]. Именно это является наиболее эффективным способом, который снижает риск развития ХОБЛ.
Производственные вредности также следует контролировать и снижать их влияние, применяя адекватную вентиляцию и воздухоочистители.
Образовательные программы
Образовательные программы при ХОБЛ включают в себя:
- базовые знания о заболевании и общих подходах к лечению с побуждением пациентов к прекращению курения;
- обучение тому, как правильно использовать индивидуальные ингаляторы, спейсеры, небулайзеры;
- практику самоконтроля с применением пикфлоуметров, изучение мер неотложной самопомощи.
Обучение пациентов занимает значимое место в лечении пациентов и влияет на последующий прогноз (уровень доказательности А).
Метод пикфлоуметрии даёт возможность пациенту ежедневно самостоятельно контролировать пиковый объём форсированного выдоха — показатель, тесно коррелирующий с величиной ОФВ1.
Пациентам с ХОБЛ на каждой стадии показаны физические тренирующие программы с целью увеличения переносимости физических нагрузок.
Медикаментозное лечение
Фармакотерапия при ХОБЛ зависит от стадии заболевания, тяжести симптомов, выраженности бронхиальной обструкции, наличия дыхательной или правожелудочковой недостаточности, сопутствующих заболеваний. Препараты, которые борются с ХОБЛ, делятся на средства для снятия приступа и для профилактики развития приступа. Предпочтение отдают ингаляционным формам препаратов.

Для купирования редких приступов бронхоспазма назначают ингаляции β-адреностимуляторов короткого действия: сальбутамол, фенотерол.
Препараты для профилактики приступов:
- формотерол;
- тиотропия бромид;
- комбинированные препараты (беротек, беровент).
Если применение ингаляции невозможно или их эффективность недостаточна, то возможно необходимо применение теофиллина.
При бактериальном обострении ХОБЛ требуется подключение антибиотиков. Могут быть применены: амоксициллин 0,5-1 г 3 раза в сутки, азитромицин по 500 мг трое суток, кларитромицин СР 1000 мг 1 раз сутки, кларитромицин 500 мг 2 раза в сутки, амоксициллин + клавулановая кислота 625 мг 2 раза в сутки, цефуроксим 750 мг 2 раза в сутки.
Снятию симптомов ХОБЛ также помогают глюкокортикостероиды, которые также вводят ингаляционно (беклометазона дипропионат, флутиказона пропионат). Если ХОБЛ протекает стабильно, то назначение системных глюкокортикостероидов не показано.
Традиционные отхаркивающие и муколитические средства дают слабый положительный эффект у пациентов с ХОБЛ.
У тяжёлых пациентов с парциальным давлением кислорода (рО2) 55 мм рт. ст. и менее в покое показана кислородотерапия.
Прогноз. Профилактика
На прогноз заболевания влияет стадия ХОБЛ и число повторных обострений. При этом любое обострение негативно сказывается на общем течении процесса, поэтому крайне желательна как можно более ранняя диагностика ХОБЛ. Лечение любого обострения ХОБЛ следует начинать максимально рано. Важно также полноценная терапия обострения, ни в коем случае не допустимо переносить его «на ногах».
Зачастую люди решаются обратиться к врачу за медицинской помощью, начиная со II среднетяжелой стадии. При III стадии болезнь начинает оказывать довольно сильное влияние на пациента, симптомы становятся более выраженным (нарастание одышки и частые обострения). На IV стадии происходит заметное ухудшение качества жизни, каждое обострение становится угрозой для жизни. Течение болезни становится инвалидизирующим. Эта стадия сопровождается дыхательной недостаточностью, не исключено развитие лёгочного сердца.
На прогноз заболевания влияет соблюдение больным медицинских рекомендаций, приверженность лечению и здоровому образу жизни. Продолжение курения способствует прогрессированию заболевания. Отказ от курения приводит к замедлению прогрессирования заболевания и замедлению снижения ОФВ1. В связи с тем, что заболевание имеет прогрессирующее течение, многие пациенты вынуждены принимать лекарственные средства пожизненно, многим требуются постепенно возрастающие дозы и дополнительные средства в период обострений.
Наилучшими средствами профилактики ХОБЛ являются: здоровый образ жизни, включающий полноценное питание, закаливание организма, разумную физическую активность, и исключение воздействия вредных факторов. Отказ от курения – абсолютное условие профилактики обострения ХОБЛ. Имеющиеся производственные вредности, при постановке диагноза ХОБЛ — достаточный повод для смены места работы. Профилактическими мерами также являются избегание переохлаждений и ограничение контактов с заболевшими ОРВИ.
С целью профилактики обострений пациентам с ХОБЛ показана ежегодная противогриппозная вакцинация. Людям с ХОБЛ в возрасте 65 лет и старше и пациентам при ОФВ1 < 40% показана вакцинация поливалентной пневмококковой вакциной.
Целью лечения хронической стабильно текущей ХОБЛ является предотвращение развития обострений и улучшение легочных и физикальных показателей, для чего используется
-
Медикаментозная терапия
-
Оксигенотерапия
-
Улучшение качества питания
Отдельным группам пациентам показано хирургическое лечение. Оно может включать процедуры по уменьшению объема легких или трансплантацию легких.
-
Установление даты отказа от курения
-
Методы модификации поведения
-
Групповые занятия
-
Никотин-заместительная терапия (с помощью жевательной резинки, трансдермального пластыря, ингалятора, пастилки или назального спрея)
-
Варениклин или бупропион
-
Врачебная поддержка
Было продемонстрировано, что число бросивших курить в течение 1 года было > 50% даже при использовании самых эффективных мер, таких как использование бупропиона в сочетании с никотиновой заменой или использование только варениклина.
Изменения в функции легких (процента от предполагаемого ОФВ1) у пациентов, которые прекратили курение, по сравнению с теми, кто продолжают курить
Во время первого года функция легких улучшается у пациентов, которые прекратили курение и снижается у тех, которые продолжают курить. Впоследствие скорость снижения ОФВ1 у людей, которые продолжают курить, в два раза превышает скорость снижения у людей, которые курить бросили. если курение было возобновлено, то функция легких снижается и улучшается у тех пациентов, которые бросили вне зависимости от того, когда произошли изменения. По данным Сканлона П.Д. (Scanlon PD) и других: «Отказ от курения и легочная функция при легкой и умеренной степени хронической обструктивной болезни; Исследование здоровья легких (Smoking cessation and lung function in mild-to-moderate chronic obstructive pulmonary disease; the Lung Health Study)». American Journal of Respiratory and Critical Care Medicine 161:381–390, 2000.
Ингаляционные бронходилататоры являются основой ведения ХОБЛ; лекарственные препараты включают в себя:
-
Бета-агонисты
-
антихолинэргические препараты (антагонисты мускариновых рецепторов)
Частоту развития обострений снижает прием антихолинергических препаратов, ингаляционных кортикостероидов или длительно действующих бета-адреномиметиков. Однако убедительных данных за то что регулярное использование бронходилататоров замедляет прогрессирующее ухудшение легочной функции, нет. При изначальном выборе среди быстро действующих бета-адреномиметиков, длительно действующих бета-адреномиметиков, бета-антихолинергических препаратов и комбинации бета-адреномиметиков и антихолинергических препаратов чаще всего учитывается оптимальная цена, предпочтения пациента и действие на симптоматику.
При лечении длительно стабильного заболевания в домашних условиях предпочтительнее является назначение дозированного ингалятора или порошкового ингалятора, чем использование небулайзера; домашние небулайзеры имеют тенденцию к загрязнению при неполноценной очистке и сушке. Таким образом, небулайзеры следует использовать только у пациентов, которые не могут координировать процесс активации дозированных ингаляторов с моментом ингаляции, или не могут вдохнуть достаточно быстро, чтобы порошковый ингалятор мог с потоком воздуха попасть в лёгкие.
Для применения дозированных ингаляторов пациентов следует обучить выдыхать до функциональной остаточной емкости, вдыхать аэрозоль медленно до полной легочной емкости и задерживать вдох на 3–4 секунды перед тем, как сделать выдох. Спейсеры обеспечивают оптимальную доставку препарата до дистальных дыхательных путей и делают менее значимой необходимость координации ингалятора со вдохом. Некоторые спейсеры доставляют беспокойство пациентам, если они слишком быстро производят ингаляцию. Перед использованием новых дозированных ингаляторов или тех, которые давно не использовались, необходимо выпустить 2-3 дозы (разные производители имеют разные рекомендации в отношении того, какие ингаляторы можно считать «давно не использовавшимися», длительность колеблется от 3 до 14 дней).
Фармакологические методы лечения ХОБЛ
|
Сроки терапии |
Одышка без обострений*, † |
Обострения с одышкой или без нее‡ |
|---|---|---|
|
Начальная терапия |
LAC или LABA |
LAC или LABA |
|
Терапия второй линии |
LABA + LAC или LABA + ICS |
LABA + LAC или LABA + ICS |
|
Терапия третьей линии |
LABA + LAC + ICS |
LABA + LAC + ICS |
|
* При персистирующей одышке следует рассмотреть возможность замены ингаляционного устройства или препарата. Также необходимо провести оценку других причин одышки. |
||
|
† Может потребоваться деэскалация терапии ингаляционными кортикостероидами (ICS), если у пациента развивается пневмония или он не отвечает на лечение. |
||
|
‡ При рецидивирующих обострениях добавьте ингибитор ФДЭ-4 (PDE4) (например, рофлумиласт) или азитромицин длительного действия. Применение ингаляционных форм кортикостероидов наиболее эффективно у пациентов с эозинофилией. Рофлумиласт показан пациентам с ХОБЛ с хроническим бронхитом. Азитромицин менее эффективен у курильщиков. |
||
|
LABA = бета-агонисты длительного действия; LAC = антихолинергические препараты длительного действия; ICS = ингаляционные кортикостероиды; ФДЭ-4 (PDE4)= ингибитор фосфодиэстеразы-4. |
||
|
Данные схемы 4.4 Глобальной инициативы по хронической обструктивной болезни легких (GOLD): «Глобальная стратегия по диагностике, лечению и профилактике ХОБЛ на 2021 год». Доступно на http://www.goldcopd.org. |
Бета-агонисты расслабляют гладкие мышцы бронхов и увеличивают мукоцилиарный клиренс. Препаратом выбора является альбутерол, по 2 впрыскивания (90–100 мкг/впрыскивание) из дозированного ингалятора 4–6 раз в день при необходимости.
Длительно действующие бета-адреномиметики предпочтительнее у пациентов с ночными симптомами или у тех, которым не удобно частое применение препарата. Доступные варианты: порошок сальметерола, по 1 вдоху (50 мкг) 2 раза в день, индакатерол по 1 вдоху (75 мкг) 1 раз в день (в Европе: 150 мкг 1 раз в день), олодатерол, по 2 вдоха 1 раз в день в то же время каждый день. Вилантерол доступен в комбинации с ингаляционным кортикостероидом. Также доступны небулайзерные формы арформотерола и формотерола. Сухие порошки могут быть более эффективными у пациентов, которым проблематично координировать работу дозированного ингалятора.
Пациентам следует рассказать о различии между короткодействующими и длительно действующими препаратами, поскольку использование длительно действующих препаратов более чем 2 раза в день увеличивает риск возникновения сердечных аритмий Обзор аритмий Прочитайте дополнительные сведения .
Побочные явления часто возникают при использовании любого из бета-адреномиметиков и включают в себя тремор, тревожность, тахикардию и временную гипокалиемию легкой степени.
Антихолинергические препараты (антимускариновые препараты) расслабляют гладкомышечные клетки бронхов, конкурентно ингибируя мускариновые рецепторы (M1, M2 и M3).
Ипратропий – антихолинергический препарат короткого действия; дозировка – 2 – 4 впрыскивания (17 мкг/вдох) из дозированного ингалятора каждые 4 – 6 часов. Эффект ипратропия наступает медленно (через 30 минут; максимальный эффект через 1–2 ч), поэтому бета-адреномиметики часто назначаются в комбинации с ипратропием в одном ингаляторе или как отдельный по необходимости высвобождаемый препарат.
Тиотропий – четвертичный антихолинергический препарат длительного действия, ингалируемый в лекарственной форме порошка (18 мкг/доза) и жидкостного ингалятора (2,5 мкг/доза). Доза составляет 1 ингаляцию (18 мкг) сухого порошка 1 раз в день и 2 ингаляции (5 мкг) аэрозоля 1 раз в день. Аклидиния бромид выпускают в форме многодозовых порошковых ингаляторов. Доза – 1 вдох (400 мкг/вдох) 2 раза в день. Аклидиниум также доступен в комбинации с бета-агонистом длительного действия в качестве порошкового ингалятора. Умеклидиний можно использовать один раз в день в комбинации с вилантеролом (бета-агонистом длительного действия) в порошковом ингаляторе Гликопирролат (холинолитик) можно использовать 2 раза в день в комбинации с индакатеролом или формотеролом (бета-агонистами длительного действия) в сухом порошке или дозированных ингаляторах. Ревефенацин принимается 1 раз в день с помощью небулайзера.
Кортикостероиды часто применяются при лечении. Ингаляционные кортикостероиды, по всей вероятности, снижают воспаление дыхательных путей, восстанавливают чувствительность бета-адренорецепторов и ингибируют образование лейкотриенов и цитокинов. Они не оказывают воздействия на причины, приводящие к снижению легочной функции у пациентов с ХОБЛ, которые продолжают курить, но они облегчают симптомы и кратовременно улучшают функцию легких у некоторых пациентов, дополняют эффект бронходилататоров и снижают частоту обострений ХОБЛ. Назначаются пациентам с повторными обсотрениями или симптомами, сохраняющимися на фоне оптимальной терапии брнхиодилаторами. Применение ингаляционных кортикостероидов является наиболее эффективным у пациентов с эозинофилией Эозинофилия Эозинофилия – это увеличение числа эозинофилов в периферической крови >500/мкл (> 0,5 × 109/л). Причины и сопутствующие заболевания являются многочисленными, но часто представляют… Прочитайте дополнительные сведения  . У пациентов с имеющимися обострениями добавление ингаляционных кортикостероидов снижает частоту обострений и продлевает выживаемость пациентов (1, 2 Рекомендации по медикаментозной терапии Ведение хронической обструктивной болезни легких (ХОБЛ) включает в себя лечение хронического стабильного ХОБЛ и лечение обострений. Целью лечения хронической стабильно текущей ХОБЛ является… Прочитайте дополнительные сведения ). Дозировка зависит от препарата; например, флутиказон 500–1 000 мкг/день или бекламетазон 400–2 000 мкг/день.
. У пациентов с имеющимися обострениями добавление ингаляционных кортикостероидов снижает частоту обострений и продлевает выживаемость пациентов (1, 2 Рекомендации по медикаментозной терапии Ведение хронической обструктивной болезни легких (ХОБЛ) включает в себя лечение хронического стабильного ХОБЛ и лечение обострений. Целью лечения хронической стабильно текущей ХОБЛ является… Прочитайте дополнительные сведения ). Дозировка зависит от препарата; например, флутиказон 500–1 000 мкг/день или бекламетазон 400–2 000 мкг/день.
Долгосрочные риски терапии ингаляционными кортикостероидами у пожилых не доказаны, но, по-видимому, включают в себя остеопороз Остеопороз Остеопороз – прогрессирующее метаболическое заболевание кости, при котором происходит снижение ее минерализации (массы костной ткани на единицу объема), сопровождающееся нарушением ее структуры… Прочитайте дополнительные сведения  , образование катаракты Катаракта Катаракта – это врожденное или приобретенное дегенеративное помутнение хрусталика. Основным симптомом является постепенное безболезненное затуманивание зрения. Для постановки диагноза необходимо… Прочитайте дополнительные сведения
, образование катаракты Катаракта Катаракта – это врожденное или приобретенное дегенеративное помутнение хрусталика. Основным симптомом является постепенное безболезненное затуманивание зрения. Для постановки диагноза необходимо… Прочитайте дополнительные сведения  и повышенный риск нефатальной пневмонии Обзор пневмонии (Overview of Pneumonia) Пневмония – это острое инфекционное воспаление легких. Первоначальный диагноз ставится на основании данных рентгенографии органов грудной клетки и клинических исследований. Причины, симптомы… Прочитайте дополнительные сведения . Поэтому длительное применение должно сопровождаться периодическими офтальмологическими осмотрами и денситометрией при наличии показаний (например, при наличии в анамнезе изменений ночного виденья, слабости или переломов костей), так же по возможности пациентам следует принимать препараты кальция, витамина D и бисфосфонаты по показаниям.
и повышенный риск нефатальной пневмонии Обзор пневмонии (Overview of Pneumonia) Пневмония – это острое инфекционное воспаление легких. Первоначальный диагноз ставится на основании данных рентгенографии органов грудной клетки и клинических исследований. Причины, симптомы… Прочитайте дополнительные сведения . Поэтому длительное применение должно сопровождаться периодическими офтальмологическими осмотрами и денситометрией при наличии показаний (например, при наличии в анамнезе изменений ночного виденья, слабости или переломов костей), так же по возможности пациентам следует принимать препараты кальция, витамина D и бисфосфонаты по показаниям.
Если у пациентов развивается пневмония или они не реагируют на лечение, может быть необходима деэскалация терапии ингаляционными кортикостероидами.
Комбинация длительно действующего бета-адреномиметика и ингаляционных кортикостероидов более эффективна по сравнению с использованием только одного препарата в терапии хронической стабильной ХОБЛ.
Пероральные или системные кортикостероиды при лечении длительно стабильной ХОБЛ обычно не используются.
Теофиллин в настоящее время, когда имеются более эффективные препараты, играет незначительную роль в лечении длительно стабильной ХОБЛ. Теофиллин уменьшает спазм гладких мышц, усиливает мукоцилиарный клиренс, улучшает функцию правого желудочка и снижает резистентность легочных сосудов и артериальное давление. Механизм действия его полностью не изучен, но, по-видимому, отличается от действия бета-2-адреномиметиков и антихолинергических препаратов. Его роль в улучшении функции диафрагмы и уменьшении одышки при физически нагрузках не доказана.
Теофиллин может применяться у пациентов, которые не адекватно реагируют на ингаляционные препараты и у которых его использование облегчает симптоматику. Необходимости в мониторировании его сывороточного уровня нет, за исключением случаев, когда пациент не реагирует на препарат, у него развиваются признаки интоксикации или комплаентность пациента вызывает сомнения; медленно всасывающиеся пероральные препарты теофиллина, которые должны приниматься с меньшей частотой, повышают приверженность лечению.
Интоксикация развивается часто, даже при низком уровне препарата в крови, и включает в себя бессонницу и нарушение работы желудочно-кишечного тракта. Более серьезные побочные эффекты, такие как суправентрикулярные или желудочковые аритмии и пароксизмы, возникают при уровне теофиллина в крови > 20 мг/л (111 мкмоль/л).
Метаболизм теофиллина в печени широко варьирует в зависимости от генетических факторов, возраста, курения, нарушения функции печени, диета и приема некоторых лекарственных препаратов, таких как макролиды и фторхинолоновые антибиотики, а также не обладающие седативным эффектом блокаторы H2-гистаминовых рецепторов.
Ингибиторы фосфодиэстеразы-4 более специфичны, чем теофиллин, в отношении фосфодиэстеразы в ткани легких и вызывают меньше нежелательных эффектов. Они обладают противовоспалительными и легкими бронхорасширяющими свойствами. Ингибиторы фосфодиэстеразы-4, такие как рофлумиласт, могут быть использованы в дополнение к другим бронходилататорам, чтобы снизить тяжесть обострений для у пациентов с ХОБЛ с хроническим бронхитом. Рофлумиласт следует сначала назначить перорально 250 мкг один раз в день, а затем увеличить до 500 мкг один раз в день, в зависимости от того как он переносится.
Частые нежелательные эффекты включают тошноту, головную боль и потерю веса, но при более длительном использовании препарата эти эффекты могут ослабевать.
Длительная терапия азитромицином является эффективным вспомогательным средством для предотвращения обострений ХОБЛ у пациентов, склонных к повторным или тяжелым обострениям, особенно у тех, кто в настоящее время не курит. Эффективной является дозировка по 250 мг перорально один раз в день. Также эффективен эритромицин в дозе 250 мг перорально два или три раза в день.
-
1. Lipson DA, Crim C, Criner GJ, et al: Reduction in all-cause mortality with fluticasone furoate/umeclidinium/vilanterol in patients with chronic obstructive pulmonary disease. Am J Respir Crit Care Med 201(12):1508–1516, 2020. doi: 10.1164/rccm.201911-2207OC
-
2. Rabe KF, Martinez FJ, Ferguson GT, et al: Triple inhaled therapy at two glucocorticoid doses in moderate-to-very-severe COPD. N Engl J Med 383(1):35–48, 2020. doi: 10.1056/NEJMoa1916046
Длительная оксигенотерапия увеличивает продолжительность жизни у пациентов с ХОБЛ, у которых PаО2 хронически < 55 мм рт.ст. Продолжительное 24-часовое использование намного эффективнее, чем 12-часовой ночной режим. Оксигенотерапия действует следующим образом:
-
Приводит к нормализации уровня гематокрита
-
Улучшает нейропсихологические факторы, возможно, способствует восстановлению сна
-
Улучшает легочные гемодинамические нарушения
-
Повышает переносимость физических нагрузок.
Некоторые пациенты нуждаются в дополнительном кислороде во время авиаперелета, потому что давление в кабинах коммерческих авиалайнеров ниже атмосферного давления над уровнем моря (часто эквивалентно 1830-2400 м [6000 – 8000 футов]). Пациенты с ХОБЛ с адекватным уровнем оксигенации, у которых PaО2 > 68 мм рт.ст. на уровне моря, в полете имеют PaО2 > 50 мм рт.ст. и не нуждаются в дополнительном кислороде. Всем пациентам с ХОБЛ с PaО2 ≤ 68 мм рт.ст. на уровне моря, выраженной анемией (гематокрит < 30) или имеющимися сопутствующими сердечными или цереброваскулярными нарушениями требуется дополнительный кислород во время длительных перелетов, о чем следует предупредить авиаперевозчика при резервировании места. Теперь, когда одобренные портативные кислородные концентраторы повсеместно распространены, очень немногие авиакомпании все еще предоставляют кислород. Пациентам рекомендуется взять напрокат или приобрести портативный концентратор кислорода для использования во время авиаперелетов, а также взять достаточное количество запасных батарей с учетом времени полета и возможных задержек.
Показания для длительной кислородной терапии при ХОБЛ
Кислород вводят через назальную канюлю со скоростью потока, достаточной для достижения PаО2 > 60 мм рт.ст. (насыщение кислородом > 90%), как правило, ≤ 3 л/минуту в состоянии покоя (часто выше на больших высотах, например, в Денвере). Кислород поступает из электрического концентратора кислорода, системы с жидким кислородом или баллонов со сжатым газом. Стационарные концентраторы, ограничивающие подвижность, но наименее дорогостоящие, являются предпочтительными для пациентов, которые проводят большую часть своего времени дома. Таким больным на случай отключения электричества и для портативного использования в запасе необходимо иметь небольшие кислородные баллоны. Портативные концентраторы являются мобильными и могут быть использованы у пациентов, которым не требуются высокоскоростные потоки.
Жидкая система является предпочтительной для пациентов, которые проводят много времени вне дома. Портативные канистры с жидким кислородом просто переносить, и они более вместительны, чем баллоны со сжатым газом. Большие баллоны со сжатым кислородом – наиболее дорогой путь поставки кислорода: их следует использовать, только когда остальные источники кислорода недоступны. Всех пациентов следует предупредить об опасности курения во время использования кислорода.
Различные кислородо-запасающие аппараты уменьшают количество кислорода, используемого пациентом, либо в результате применения резервуаров, либо допуская поступление кислорода только во время вдоха. Системы с этими устройствами для коррекции гипоксии в покое так же эффективны, как устройства с непрерывным потоком. Однако для гипоксемии, связанной с физической нагрузкой, устройства с прерывистым потоком могут быть не такими эффективными, как устройства с непрерывным потоком.
Необходимо назначить противопневмококковую полисахаридную вакцину Пневмококковая вакцина Пневмококковая инфекция (например, средний отит, пневмония, сепсис, менингит) вызывается более 90 серотипами Streptococcus pneumoniae. В настоящее время для защиты от многих серотипов… Прочитайте дополнительные сведения , а также пневмококковую конъюгированную вакцину Препараты Пневмококковая инфекция (например, средний отит, пневмония, сепсис, менингит) вызывается более 90 серотипами Streptococcus pneumoniae. В настоящее время для защиты от многих серотипов… Прочитайте дополнительные сведения , поскольку они являются эффективными при борьбе с внебольничной пневмонией и инвазивной пневмококковой инфекцией среди лиц пожилого возраста.
Пациенты с ХОБЛ находятся в группе риска по снижению массы тела и дефициту питательных веществ вследствие более высоких энергетических затрат во время дневной активности, сниженного потребления калорий по отношению к необходимому в результате одышки, а также катаболического эффекта воспалительных цитокинов, таких как фактор некроза опухолей (ФНО)-альфа. Ослаблена мышечная сила и эффективность использования кислорода. Пациенты с нарушенным алиментарным статусом имеют худший прогноз, поэтому важно рекомендовать сбалансированную диету с адекватным потреблением калорий в сочетании с физическими нагрузками, чтобы предотвратить или устранить истощение и развития мышечной атрофии. Эффективным может быть разделение пищи на несколько приемов.
Избыточного веса также следует избегать, и тучным пациентам необходимо постепенно снижать свой вес.
Исследование по изучение влияния только изменения питания не показали значимого эффекта на изменение функции легких или толерантности к физическим нагрузкам. Применение стимуляторов аппетита, анаболических стероидов, гормона роста и антагонистов ФНО с целью устранения истощения, улучшения функционального статуса и прогноза ХОБЛ также не дало результатов.
Польза от реаблитации заключается в большей независимости и улучшении качества жизни и толерантности к физичским нагрузкам. Легочная реабилитация обычно не приводит к улучшению легочной функции. Тщательно интегрированные реабилитационные программы помогают пациентам с тяжелой ХОБЛ преодолеть психологические ограничения и обеспечивают реальные надежды на улучшение. Пациентам с тяжелой ХОБЛ требуется минимум 3 месяца реабилитации для получения благоприятного эффекта, и в дальнешем необходимы поддерживающие программы.
Программу упражнений можно делать дома, в больнице или в условиях лечебных учреждений. Упражнения с постепенным увеличением нагрузки могут улучшить вялое состояние скелетных мышц, вызванное отсутствием физической активности или длительной госпитализацией в связи с дыхательной недостаточностью. Специфическая тренировка дыхательных мышц менее полезна, чем тренировка общей аэробной выносливости.
Типичная программа тренировок начинается с медленной ходьбы на беговой дорожке или езды без подачи нагрузки на педали велоэргометра в течение нескольких минут. Длительность и величина нагрузки прогрессивно увеличиваются через 4–6 недель до того момента, когда пациент сможет без остановки выполнить нагрузку в течение 20–30 минут, не испытывая при этом тяжелой одышки. Пациенты с тяжелой ХОБЛ обычно становятся способны выполнить нагрузку, достигающую 30 минут ходьбы со скоростью 1–2 м/час (1,6- 3,2 км/час). Поддерживающие нагрузки следует проводить 3–4 раза/неделю с целью сохранения физической работоспособности. При этом осуществляют мониторинг насыщения крови кислородом, при необходимости обеспечивают дополнительным кислородом.
Тренировки, направленные на укрепление мышц рук, помогают пациенту выполнять повседневные дела (например, принимать ванну, одеваться, убирать дом). Также упражнения могут увеличить силу нижних конечностей, выносливость и максимальное потребление кислорода.
Пациентов следует обучить тому, как сберегать энергию во время повседневной деятельности и постепенно расширять свою активность. Следует обсудить возможные проблемы в сексуальной сфере и посоветовать энергосберегающие техники для сексуального удовлетворения.
Хирургические варианты лечения тяжелой ХОБЛ включают
-
Уменьшение объема легких
-
Трансплантацию легких
Хирургическое уменьшение объема легких включает в себя резекцию нефункционирующих эмфизематозных участков. Данная процедура увеличивает функцию легких, толерантность к физическим нагрузкам и качество жизни у пациентов с тяжелой эмфиземой, преимущественно верхней части легких, которые после проведения легочной реабилитации сохраняют низкий уровень физической активности. В первые 90 дней после операции с целью уменьшения объема легких смертность больных увеличилась, но через 5 лет выживаемость оказалась выше.
Воздействие на газовый состав крови варьирует и непредсказуемо, но большинство пациентов, которым требовался кислород до операции, продолжают испытывать в нем потребность и после нее. Благоприятный эффект менее существенен, чем при трансплантации легкого. В качестве возможных причин развития улучшения рассматривают увеличение эластической силы легких и улушение работы диафрагмы.
Летальность во время операции составляет около 5%. Наиболее предпочтительными кандидатами для операции по уменьшению объема легких являются пациенты с ОФВ1 20–40% от предполагаемой, DLCO > 20% от предполагаемой, значительно сниженной толерантностью к физическим нагрузкам, гетерогенным заболеванием легких по данным КТ с преобладанием верхнедолевой локализации, PaСО2 < 50 мм рт.ст. и отсуствием тяжелой легочной гипертензии и ишемической болезни сердца.
В редких случаях у пациентов могут выявляться настолько большие буллы, что они могут сдавливать функционирующее легкое. Таким пациентам может помочь хирургическая резекция этих булл с последующим облегчением симптомов и улучшением функции легких. Чаще всего наилучший результат достигается, когда резекция проводится пациентам с буллами, поражающими более одной трети или половину легкого, и ОФВ1 у которых составляет около половины от предполагаемых нормальных значений. Улучшение функции легких коррелирует с количеством нормальной или минимально пораженной ткани легких, которая была компрессирована резецированными буллами. Определить, зависит ли функциональный статус пациента от компрессии легких буллами или от распространенной эмфиземы, можно на серии рентгенограмм или по снимкам, сделанных при помощи КТ. Значительное снижение DLCO (<40% от предполагаемой) свидетельствует о распространенной эмфиземе и худшем постоперативном прогнозе.
В некоторых центрах доступны эндобронхиальные клапаны, которые вызывают ателектаз эмфизематозных целевых областей легкого у отдельных пациентов, не имеющих коллатеральной вентиляции этих областей. Для некоторых пациентов установка эндобронхиального клапана является альтернативой операции по уменьшению объема легких. Хирургическое уменьшение объема легких, как правило, двустороннее, в то время как бронхоскопия, как правило, односторонняя и, следовательно, в меньшей степени приводит к улучшению.
-
Симптомы хронической обструктивной болезни легких быстро купируют главным образом бета-агонистами короткого действия, а обострение купируют ингаляционными кортикостероидами, бета-агонистами длительного действия, антихолинергическими препаратами длительного действия, или их комбинациями.
-
Поощряют отказ от курения, используя комбинированные методы (например, модификацию поведения, участие в группе поддержки, никотин-заместительную терапию, лекарственную терапию).
-
Оптимизируют использование вспомогательных вмешательств (например, питания, пульмонологической реабилитации, самостоятельного выполнения упражнений).
ХОБЛ: причины, классификация, диагностика, как лечить и предотвратить

ХОБЛ: причины, классификация, диагностика, как лечить
ХОБЛ (хроническая обструктивная болезнь легких) – это заболевание, которое развивается вследствие воспалительной реакции на действие определенных раздражителей внешней среды, с поражением дистальных бронхов и развитем эмфиземы, и которое проявляется прогрессирующим снижением скорости воздушного потока в легких, нарастанием дыхательной недостаточности, а также поражением других органов.
Сокращение «ХОБЛ» обозначает хроническую обструктивную болезнь легких. До сих пор нет радикального лечения, связанного с этим заболеванием. Патология влияет на дыхательную функцию, симптомы болезни — одышка, стойкий кашель и секреция вещества с беловатым цветом при отсутствии перекрывающейся инфекции.
Одышка сначала начинается с умеренной физической активности, но впоследствии усугубляется и может даже возникать в покое. Это обычно знаменует собой вход в последние этапы заболевания, третий и четвертый. Перекрытие вирусной или бактериальной инфекции приводит к выраженной обструкции бронхиальной слизистой оболочки с обструкцией и накоплением избыточного секрета, что еще более усугубляет клиническую картину заболевания. Причины заболевания различны. Важное значение имеет загрязненная окружающая среда, а также воздействие профессиональных опасностей. Общепринятые инфекции, а также аллергии входят в сложный генезис заболевания. Курение является одним из основных факторов риска для пациентов с хронической обструктивной болезнью легких.
ХОБЛ: Какие анализы проводятся
Прежде всего, как и в случае других болезней, это проведение анамнеза и детальное исследование истории болезни пациента. Обследование охватывает все вопросы, касающиеся болезни. Кроме того, внимание обращается на наличие кашля, его появление (сухой, влажный) и то, когда он появляется.
Впоследствии легкие прослушиваются, чтобы проверить хрипы на длительном вдохе. При хронической обструктивной болезни легких одним из характерных симптомов является очень длительный выдох на фоне нормальной продолжительности ингаляции. Важно отличить болезнь от бронхиальной астмы, поскольку симптомы могут быть схожи с ХОБЛ.
В рентгенографии можно увидеть наличие возможной эмфиземы — расширение альвеолярного размера за счет их уменьшающегося числа из-за поломки барьеров между ними (межальвеолярные стенки).
Одним из основных анализов для выявления заболевания является спирометрия. Этот метод в случае болезни объективно показывает уменьшенный объем выдыхаемого воздуха. Также болезнь приводит к снижению содержания кислорода в крови за счет увеличения количества углекислого газа, поэтому необходимо провести анализ крови пациента.
ХОБЛ: Как проводится лечение болезни?
Важно избегать вредных факторов — курения, загрязненного воздуха и поддержания хорошей иммунной защиты для борьбы с инфекциями. В качестве консервативной терапии используются муколитики (бронхоконстрикторы) вместо препаратов против кашля, потому что они предотвращают выделение из легких. Кортикостероиды играют роль в продлении периода между рецидивами, но их длительное использование не рекомендуется.
Методы физиотерапии также включены в активное лечение. Рекомендуется использовать респираторную гимнастику для мобилизации респираторных резервов. Кроме того, упражнения для брюшного диафрагмального дыхания направлены на укрепление дыхательных мышц и ослабление одышки. Для расслабления мышц грудной клетки используются различные виды массажа. Аэрозольная и электроаэрозольная терапия с бронходилататорами и противовоспалительными средствами помогают облегчить вспышки заболевания. Ингаляционная терапия также является частью комплексного лечения этого состояния.
ХОБЛ – это заболевание, которое характеризуется воспалением легких, а также проблемой с проходимостью в бронхах. ХОБЛ – это хроническая обструктивная болезнь легких. Этим заболеванием чаще всего болеют мужчины среднего и более старшего возраста.
Причины возникновения ХОБЛ
Главной причиной возникновения ХОБЛ, считается курение табака. Табачный дым очень сильно раздражает легкие. На эту причину отводится больше половины случаев возникновения. Второй причиной является профессиональная деятельность, связанная с пылью. Таким заболеванием страдают шахтеры, железнодорожники, строители, работники заводов и предприятий. Если человек переносил инфекционные заболевания, то ХОБЛ может возникнуть как осложнение после воспаления. В редких случаях, ХОБЛ передается по наследству.
Симптомы ХОБЛ
1. Кашель. Сначала он не слишком беспокоит человека. Однако, чем больше длится заболевание, тем сильнее он становится. При серьезном поражении легких, при кашле может выводиться мокрота со слизью или кровью. Кашель носит сухой характер.
2. Боли в гpyди. При первых стадиях заболевания, больной может ощущать неприятные ощущения только при сильном кашле. После продолжения болезни, боль становится постоянным спутником человека. Боли усиливаются при сильном вздохе или кашле.
3. Повышение температуры. Это происходит с некой периодичностью, зависит от усиления воспалительного процесса.
4. Ухудшение самочувствия. Из-за постоянных болей у человека нарушается сон, снижается аппетит. Появляется сильная слабость, человеку становится тяжело работать. Он не может подвергаться физическим нагрузкам, после этого ему становится еще хуже.
5. Одышка. Она возникает даже после незначительных нагрузок, а позже появляется даже при полном отсутствии активности.
Лечение ХОБЛ
Перед тем, как начать лечение, необходимо выяснить основную причину данного заболевания. Если человек курит, то ему необходимо навсегда избавиться от этой привычки. Если возникновение ХОБЛ связано с рабочей деятельностью, то следует отказаться от такой работы. Иначе может наступить ухудшение, а после и летальный исход. Больному назначаются отхаркивающие препараты, а также лекарства, которые способны расширять бронхи. Очень полезны ингаляции на основе отваров трав. Если заболевание возникло от инфекции, то нужно от нее избавиться. Это можно сделать при помощи антибиотиков.
Если болезнь была слишком запущена, то человек выходит на инвалидность.
Профилактика возникновения ХОБЛ
Самое главное, нужно избавиться от вредных привычек. Если этого не сделать, то лечение не принесет никакой пользы. Люди, которые работают в местах, где много пыли, должны соблюдать меры безопасности, носить специальные респираторы или маски, для того, чтобы пыль не оседала в легких. Если возникло инфекционное заболевание, необходимо сразу же его вылечить, иначе могут быть осложнения, которые способны привести к ХОБЛ. Для того, чтобы лечение пошло на пользу, надо консультироваться со специалистами.
Хроническая обструктивная болезнь легких ( ХОБЛ )
Хроническая обструктивная болезнь легких — это прогрессирующее заболевание, характеризующееся воспалительным компонентом, нарушением бронхиальной проходимости на уровне дистальных бронхов и структурными изменениями в легочной ткани и сосудах. Основные клинические признаки — кашель с выделением слизисто-гнойной мокроты, одышка, изменение окраски кожных покровов (цианоз или розоватый цвет). Диагностика основана на данных спирометрии, бронхоскопии, исследовании газов крови. Лечение включает ингаляционную терапию, бронходилататоров
Общие сведения
Хроническую обструктивную болезнь (ХОБЛ) сегодня выделяют как самостоятельное заболевание легких и отграничивают от ряда хронических процессов дыхательной системы, протекающих с обструктивным синдромом (обструктивного бронхита, вторичной эмфиземы легких, бронхиальной астмы и др.). Согласно эпидемиологическим данным, ХОБЛ чаще поражает мужчин после 40 лет, занимает лидирующие позиции среди причин инвалидности и 4 место среди причин летальности активной и трудоспособной части населения.
Причины ХОБЛ
Среди причин, вызывающих развитие хронической обструктивной болезни легких, 90-95% отводится табакокурению. Среди прочих факторов (около 5%) выделяют производственные вредности (вдыхание вредных газов и частиц), респираторные инфекции детского возраста, сопутствующую бронхолегочную патологию, состояние экологии. У менее, чем 1% пациентов, в основе ХОБЛ лежит генетическая предрасположенность, выражающаяся в дефиците альфа1–антитрипсина, образующегося в тканях печени и защищающего легкие от повреждений ферментом эластазой.
ХОБЛ является профессиональным заболеванием шахтеров, железнодорожников, строителей, контактирующих с цементом, рабочих целлюлозно-бумажной и металлургической промышленности, сельхозрабочих, занятых переработкой хлопка и зерна. Среди профессиональных вредностей в числе причин развития ХОБЛ лидируют:
- контакты с кадмием и кремнием
- обработкой металлов
- вредная роль продуктов, образующихся при сгорании топлива.
Факторы окружающей среды и генетическая предрасположенность вызывают хроническое воспалительное поражение внутренней оболочки бронхов, ведущее к нарушению местного бронхиального иммунитета. При этом увеличивается выработка бронхиальной слизи, повышается ее вязкость, создавая тем самым благоприятные условия для размножения бактерий, нарушения проходимости бронхов, изменения легочной ткани и альвеол. Прогрессирование ХОБЛ ведет к утрате обратимого компонента (отека слизистой бронхов, спазма гладкой мускулатуры, секреции слизи) и увеличению необратимых изменений, приводящих к развитию перибронхиального фиброза и эмфиземы. К прогрессирующей дыхательной недостаточности при ХОБЛ могут присоединяться бактериальные осложнения, приводящие к рецидивам легочных инфекций.
Течение ХОБЛ усугубляется расстройством газообмена, проявляющимся снижением О2 и задержкой СО2 в артериальной крови, повышением давления в русле легочной артерии и ведущим к формированию легочного сердца. Хроническое легочное сердце вызывает недостаточность кровообращения и летальный исход у 30% пациентов с ХОБЛ.
Классификация
Международными экспертами в развитии хронической обструктивной болезни легких выделяется 4 стадии. Критерием, положенным в основу классификации ХОБЛ, является уменьшение отношения ОФВ (объема форсированного выдоха) к ФЖЕЛ (форсированной жизненной емкости легких)
- Стадия 0 (предболезнь). Характеризуется повышенным риском развития ХОБЛ, но не всегда в нее трaнcформируется. Проявляется постоянным кашлем и секрецией мокроты при неизмененной функции легких.
- Стадия I (легкого течения ХОБЛ). Выявляются незначительные обструктивные нарушения (объем форсированного выдоха за 1 сек. — ОФВ1 > 80% от нормы), хронический кашель и продукция мокроты.
- Стадия II (среднетяжелого течения ХОБЛ). Прогрессируют обструктивные нарушения (50 %
- Стадия III (тяжелого течения ХОБЛ). Нарастает ограничение воздушного потока при выдохе (30 %
- Стадия IV (крайне тяжелого течения ХОБЛ). Проявляется тяжелой формой бронхиальной обструкции, угрожающей для жизни (ОФВ, дыхательной недостаточностью, развитием легочного сердца.
Симптомы ХОБЛ
На ранних стадиях хроническая обструктивная болезнь легких протекает скрытно и не всегда выявляется вовремя. Характерная клиника разворачивается, начиная со среднетяжелой стадии ХОБЛ.
Течение ХОБЛ характеризуется кашлем с мокротой и одышкой. На ранних стадиях беспокоит эпизодический кашель с выделением слизистой мокроты (до 60 мл в сутки) и одышка при интенсивных нагрузках; по мере прогрессирования тяжести заболевания кашель становится постоянным, одышка ощущается в покое. С присоединением инфекции течение ХОБЛ обостряется, характер мокроты становится гнойным, ее количество увеличивается. Течение ХОБЛ может развиваться по двум типам клинических форм:
- Бронхитическому типу. У пациенты с бронхитическим типом ХОБЛ преобладающими проявлениями служат гнойные воспалительные процессы в бронхах, сопровождающиеся интоксикацией, кашлем, обильным отделением мокроты. Бронхиальная обструкция выражена значительно, легочная эмфизема — слабо. Эту группу пациентов условно именуют «синими отечниками» ввиду диффузно-синего цианоза кожных покровов. Развитие осложнений и терминальная стадия наступают в молодом возрасте.
- Эмфизематозному типу. При развитии ХОБЛ по эмфизематозному типу на первый план в симптоматике выходит экспираторная одышка (с затрудненным выдохом). Эмфизема легких преобладает над бронхиальной обструкцией. По характерному внешнему виду пациентов (розово-серый цвет кожных покровов, бочкообразная грудная клетка, кахексия) их называют «розовыми пыхтельщиками». Имеет более доброкачественное течение, пациенты, как правило, доживают до пожилого возраста.
Читать еще: Как возникает и проявляется туберкулез яичка?
Осложнения
Прогрессирующее течение хронической обструктивной болезни легких может осложняться пневмонией, острой или хронической дыхательной недостаточностью, спонтанным пневмотораксом, пневмосклерозом, вторичной полицитемией (эритроцитозом), застойной сердечной недостаточностью и т. д. В тяжелой и крайне тяжелой степени ХОБЛ у пациентов развиваются легочная гипертензия и легочное сердце. Прогрессирующее течение ХОБЛ ведет к изменениям бытовой активности пациентов и снижению качества их жизни.
Диагностика
Медленное и прогрессирующее течение хронической обструктивной болезни легких ставит вопрос о своевременной диагностике заболевания, способствующей улучшению качества и увеличению продолжительности жизни. При сборе анамнестических данных необходимо обратить внимание на наличие вредных привычек (табакокурения) и производственных факторов.
- Исследование ФВД. Важнейшим методом функциональной диагностики служит спирометрия, выявляющая первые признаки ХОБЛ. Обязательным является измерение скоростных и объемных показателей: жизненной емкости легких (ЖЕЛ), форсированной жизненной емкости легких (ФЖЕЛ), объема форсированного выдоха за 1 сек. (ОФВ1) и др. в постбронходилатационной пробе. Суммирование и соотношение этих показателей позволяет диагностировать ХОБЛ.
- Анализ мокроты.Цитологическое исследование мокроты у пациентов с ХОБЛ позволяет оценить характер и выраженность воспаления бронхов, исключить онконастороженность. Вне обострения характер мокроты слизистый с преобладанием макрофагов. В фазу обострения ХОБЛ мокрота становится вязкой, гнойной.
- Анализ крови. Клиническое исследование крови при ХОБЛ выявляет полицетемию (увеличение количества эритроцитов, гематокрита, гемоглобина, вязкости крови) как следствие развития гипоксемии при бронхитическом типе заболевания. У пациентов с выраженными явлениями дыхательной недостаточности исследуют газовый состав крови.
- Рентгенография грудной клетки. При рентгенографии легких исключаются другие заболевания со сходными клиническими проявлениями. У пациентов с ХОБЛ на рентгенограмме определяется уплотнение и деформация бронхиальных стенок, эмфизематозные изменения легочной ткани.
Изменения, определяемые при на ЭКГ, характеризуются гипертрофией правых отделов сердца, свидетельствующих о развитии легочной гипертензии. Диагностическая бронхоскопия при ХОБЛ показана для дифференциальной диагностики, осмотра слизистой бронхов и оценки ее состояния, забора на анализ бронхиального секрета.
Лечение ХОБЛ
Целями терапии хронической обструктивной болезни легких являются замедление прогрессирования бронхообструкции и дыхательной недостаточности, снижение периодичности и тяжести обострений, улучшение качества и увеличение продолжительности жизни пациентов. Необходимым элементом комплексной терапии является устранение причины заболевания (прежде всего курения).
Лечение ХОБЛ проводится пульмонологом и складывается из следующих компонентов:
- обучения пациента пользованию ингаляторами, спейсерами, небулайзерами, критериям оценки своего состояния и навыкам самостоятельного оказания помощи;
- назначения бронходилататоров (препаратов, расширяющих просвет бронхов);
- назначения муколитиков (препаратов, разжижающих мокроту и облегчающих ее отхождение);
- назначения ингаляционных глюкокортикостероидов;
- антибиотикотерапии во время обострений;
- оксигенации организма и легочной реабилитации.
В случае комплексного, методичного и адекватно подобранного лечения ХОБЛ возможно снижение темпов развития дыхательной недостаточности, сокращение числа обострений и продление жизни.
Прогноз и профилактика
Относительно полного выздоровления прогноз нeблагоприятен. Неуклонное прогрессирование ХОБЛ приводит к инвалидизации. К прогностическим критериям ХОБЛ относятся: возможность исключения провоцирующего фактора, соблюдение пациентом рекомендаций и лечебных мероприятий, социальный и экономический статус пациента. Нeблагоприятное течение ХОБЛ наблюдается при тяжелых сопутствующих заболеваниях, сердечной и дыхательной недостаточности, пожилом возрасте пациентов, бронхитическом типе заболевания. Четверть пациентов с тяжелыми формами обострений погибают в течение года. Мерами предупреждения ХОБЛ служат исключение вредных факторов (отказ от табакокурения, соблюдение требований охраны труда при наличии профвредностей), профилактика обострений и других бронхолегочных инфекций.
Хроническая обструктивная болезнь легких: симптомы, лечение ХОБЛ
Хроническая обструктивная болезнь легких (ХОБЛ) – актуальная проблема современной пульмонологии, напрямую связанная с нарушениями экологического благополучия человечества и, в первую очередь, с качеством вдыхаемого воздуха. Данная легочная патология характеризуется продолжающимся нарушением скорости продвижения воздуха в легких со склонностью к прогрессированию и вовлечению в патологический процесс помимо легких других органов и систем.
В основе ХОБЛ лежат воспалительные изменения легких, реализующиеся под действием табачного дыма, выхлопных газов и прочих вредных примесей атмосферного воздуха.
Основная особенность ХОБЛ – это возможность предупреждения его развития и прогрессирования.
На сегодня по данным ВОЗ данное заболевание – четвертая по частоте причина cмepтности. Пациенты погибают от дыхательной недостаточности, сердечно-сосудистых патологий, ассоциированных с ХОБЛ, рака легкого и опухолей иных локализаций.
В целом, человек с этим заболеванием по экономическому ущербу (невыходам на работу, менее эффективному труду, стоимостям госпитализаций и амбулаторного лечения) превосходит пациента с бронхиальной астмой в три раза.
Кто рискует заболеть
В России примерно каждый третий мужчина старше 70, болен хронической обструктивной болезнью легких.
- На первом месте среди рисков для ХОБЛ стоит табакокурение.
- За ним следуют вредные производства (в том числе с высокой запыленностью рабочего места) и жизнь в промышленных городах.
- Также в группу риска попадают лица старше 40 лет.
К предрасполагающим факторам развития патологии (особенно у молодых) стоят генетически обусловленные расстройства формирования соединительной ткани легких, а также недоношенность младенцев, при которой в легких не хватает сурфактанта, обеспечивающего их полноценное расправление с началом дыхания.
Интересны эпидемиологические исследования различий развития и течения ХОБЛ у городских и сельских жителей РФ. Для сельчан более характерны более тяжелые формы патологии, гнойные и атрофические эндобронхиты. У них хроническая обструктивная болезнь легких чаще сочетается с другими тяжелыми соматическими заболеваниями. Виновниками этого, вероятнее всего становятся недостаточная доступность квалифицированной медицинской помощи в российской деревне и отсутствие скрининговых исследований (спирометрии) среди широких слоев курильщиков старше 40 лет. При этом психологический статус у жителей села, больных ХОБЛ, не отличается от такового у горожан, что демонстрирует, как хронические гипоксические изменения в ЦНС у больных данной патологией, независимо от места проживания, так и общий уровень депрессивности российского города и деревни.
Варианты болезни, стадии
Различают два основных типа хронической обструктивной болезни легких: бронхитический и эмфизематозный. Первый включает в себя преимущественно проявления хронического бронхита. Второй – эмфизему. Иногда выделяют и смешанный вариант заболевания.
- При эмфизематозном варианте отмечается повышение воздушности легких за счет разрушения альвеол, более резко выражены функциональные нарушения, определяющие падение насыщения крови кислородом, снижение работоспособности и проявления легочного сердца. При описании внешнего вида такого пациента пользуются словосочетанием “розовый пыхтельщик”. Чаще всего это курящий мужчина в возрасте около 60 лет с дефицитом веса, розовым лицом и холодными руками, страдающий выраженной одышкой и кашлем со скудной слизистой мокротой.
- Хронический бронхит проявляет себя кашлем с мокротой (на протяжении трех месяцев за последние 2 года). Пациент с таким вариантом патологии подходит под фенотип “синий отечник”. Это женщина или мужчина около 50 лет со склонностью к полноте, с диффузной синюшностью кожи, кашлем с обильной слизисто-гнойной мокротой, склонный к частым респираторным инфекциям, часто страдающий от правожелудочсковой сердечной недостаточности (легочного сердца).
При этом патология довольно долгий период времени может протекать без регистрируемых пациентом проявлений, развиваясь и прогрессируя медленно.
У патологии выделяются фазы стабильности и обострения. В первом случае проявления неизменны на протяжении недель или даже месяцев, динамика отслеживается лишь при наблюдении в течение года. Обострение знаменуется ухудшением симптомов на протяжении не менее 2 суток. Клинически значимыми считаются частые обострения (от 2 за 12 месяцев или обострения, повлекшие из-за тяжести состояния госпитализацию), после которых пациент выходит с уменьшенными функциональными возможностями легких. В этом случае число обострений влияет на продолжительность жизни пациентов.
Отдельным вариантом, выделяемым в последние годы, стала ассоциация бронхиальная астма/ХОБЛ, развившаяся у курильщиков, страдавших астмой ранее (так называемы оверлап-синдром или перекрестный синдром). При этом еще больше снижаются потрeбление кислорода тканями и адаптационные возможности организма.
Классификация стадий данной болезни была отменена комитетом экспертов GOLD в 2011 году. Новая же оценка степеней тяжести объединила не только показатели бронхиальной проходимости (по данным спирометрии см табл 3), но и клинические проявления, регистрируемые у больных, а также частоту обострений. См табл 2
Для оценки рисков используют опросники см табл 1
Формулировка диагноза хронической обструктивной болезни легких выглядит так:
- хроническая обструктивная болезнь легких
- (бронхитический или эмфизематозный вариант),
- легкая (среднетяжелая, тяжелая, крайне тяжелая) степени ХОБЛ,
- выраженные клинические симптомы (риск по опроснику больше или равен 10 баллам), невыраженные симптомы (
Все пациенты с ХОБЛ должны прививаться от гриппа, а также против пневмококковой инфекции.
Объемы медикаментозного обеспечения зависят от выраженности клинических проявлений, стадии патологии, наличия осложнений. На сегодня предпочтение отдается ингаляционным формам препаратов, получаемых пациентами как из индивидуальных дозировочных ингаляторов, так и с помощью небулайзеров. Ингаляционный путь введения не только повышает биодоступность лекарственных средств, но и снижает системное воздействие и побочные эффекты многих групп препаратов.
- При этом следует помнить, что пациент должен быть обучен пользоваться ингаляторами различных модификаций, что важно при замене одних препаратов на другие (особенно при льготном лекарственном обеспечении, когда зачастую аптеки не в состоянии снабжать больных одними и теми же лекарственными формами постоянно и требуется перевод с одних препаратов на другие).
- Самим пациентам следует внимательно читать инструкции к спинхаллерам, турбухаллерам и другим дозирующим устройствам перед началом терапии и не стесняться спрашивать врачей или провизоров о правильном использовании лекарственной формы.
- Также следует не забывать о феноменах рикошетов, актуальных для многих бронхорасширяющих средств, когда при превышении режима дозирования, препарат перестает эффективно помогать.
- Не всегда при замене комбинированных препаратов сочетанием отдельных аналогов достигается тот же эффект. При снижении эфффективности лечения и возобновлении тягостной симптоматики стоит информировапть лечашего врача, а не пытаться менять режим дозировок или кратность приема.
- Использование ингаляционных кортикостероидов требует постоянной профилактики грибковой инфекции полости рта, поэтому следует не забывать о гигиенических полосканиях и ограничении использования местных антибактериальных средств.
Лекарственные средства, препараты
- Бронхорасширяющие назначаются либо постоянно, либо в режиме потребности. Предпочтительны ингаляционные формы длительного действия.
- Длительные бета-2 агонисты: Формотерол (в аэрозоли или порошковом ингаляторе), Индакатерол (порошковый ингалятор), Олодатерол.
- Агонисты короткого действия: аэрозоли Сальбутамол или Фенотерол.
- Антихолинэргические дилятаторы короткого действия – аэрозоль Ипратропия бромид, длительные – порошковые ингаляторы Тиотропия бромид и Гликопиррония бромид.
- Комбинированные бронходилятаторы: аэрозоли Фенотерол плюс Ипратропия бромид (Беродуал), Сальбутамол плюс Ипратропия бромид (Комбивент).
- Глюкокортикостероиды в инагляторах обладают низким системным и побочным эффектом, хорошо увеличсивают бронхиальную проходимость. Они уменьшают число осложнений и повышают качество жизни. Аэрозоли Бекламетазона дипропионат и Флутиказона пропионат, порошковый Будесонид.
- Комбинации глюкокортикоидов и бета2-агонистов позволяет снизить cмepтность, хотя и повышает риски развития пневмонии у пациентов. Порошковые ингаляторы: Формотерол с Будесонидом (Симбикорт турбухаллер, Формисонид, Спиромакс), Салметерол, аэрозоли: Флутиказон и Формотерол с Беклометазона дипропионатом (Фостер).
- Метилксантин Теофиллин в низких дозах снижает частоту обострений.
- Ингибитор фосфодиэстеразы-4 – Рофлумиласт урежает обострения тяжелых форм бронхитического варианта заболевания.
Схемы и режимы дозирования
- Для легкого и среднетяжелого течения ХОБЛ при невыраженной симптоматике и редких обострениях предпочтительны Сальбутамол, Фенотерол, Ипратропия бромид в режиме “по требованию”. Альтернатива – Формотерол, Тиотропия бромид.
- При тех же формах с яркими клиническими проявлениями Форотерол, Индакатерол или Тиотропия бромид, либо их комбинации.
- Среднетяжелое и тяжелое течение со существенным снижением объема форсированного выдоха при частых обострениях, но невыраженной клинике требует уже назначения Формотероли илил Индакатерола в сочетании с Будесонидом, Бекламетоазоном. То есть чаще пользуются ингаляционными комбинированными препаратами Симбикорт, Фостер. Возможно и изолированное назначение Тиотропия бромида. Альтернатива – назначение длительных бета-2 агонистов и Тиотропия бромида в сочетании или Тиотропия бромида и Рофлумиласта.
- Среднетяжелое и тяжелое течение при выраженной симптоматике – это Формотерол, Будесонид (Бекламетазон) и Тиотропия бромид или Рофлумиласт.
Обострение ХОБЛ требует не только увеличивать дозы основных препаратов, но также подключать глюкокортикостероиды (если ранее они не гназначались) и проводить антибиотикотерапию. Тяжкелых больлных нередко приходится переводить на кислородотерапию или искусственную вентиляцию легких.
Кислородотерапия
Нарастающее ухудшение кислородного обеспечения тканей требует дополнительной оксигенотерапии в постоянном режиме при снижении парциального давления кислорода от 55 мм.рт.ст и сатурация менее 88%. Относительными показаниями становятся легочное сердце, сгущение крови, отеки.
Однако пациентам, продолжающим курить, не получающим медикаментозное лечение или не настроенным на кислородотерапию, данный вид помощи не проводится.
Длительность лечения занимает порядка 15 часов в сутки с перерывами не длиннее 2 часов. Средняя скорость подачи кислорода от 1-2 до 4-5 литров за минуту.
Альтернативой у пациентов с менее грубыми нарушениями вентиляции становится длительная домашняя вентиляция легких. Она предполагает использование кислородных респираторов в ночные часы и несколько часов днем. Подбор режимов вентиляции проводится в стационаре или респираторном центре.
Противопоказаниями к этому виду терапии становятся низкая мотивированность, ажитация пациента, расстройства глотания, потребность в длительной (порядка 24 часов) кислородотерапии.
К другим методам респираторной терапии относят перкусионный дренаж бронхиального содержимого (небольшие объемы воздуха подаются в бронхиальное дерево с определенной частотой и под определенным давлением), а также дыхательная гимнастика с форсированным выдохом (надувание шариков, дыхание ртом через трубочку) или дыхательная гимнастика Стрельниковой.
Легочная реабилитация должна проводиться всем пациентам. начиная со 2 степени тяжести . Она включает обучение дыхательной гимнастике и физическим упражнениям, при необходимости – навыкам кислородотерапии. Также оказыввается психологическая помощь больным, проводится мотивация их на изменение образа жизни, обучение распознаванию признаков ухудшения заболевания и навыкам быстрого обращения за медпомощью.
Таким образом, на современном этапе развития медицины хроническая обструктивная болезнь легких, лечение которой достаточно детально проработано, – это патологический процесс, который можно не только корректировать, но и предупреждать.
Хроническая обструктивная болезнь легких (ХОБЛ)
- Влажный кашель
- Кашель с мокротой
- Нарушение сна
- Одышка
- Потеря веса
- Хрипы при выдохе
Хроническая обструктивная болезнь лёгких (формулировка диагноза ХОБЛ) – это патологический процесс, для которого свойственно частичное ограничение потока воздуха в дыхательных путях. Заболевание вызывает необратимые изменения в организме человека, поэтому существует большая угроза для жизни, если лечение было назначено не вовремя.
Патогенез ХОБЛ ещё не до конца изучен. Но специалисты выделяют основные факторы, вызывающие патологический процесс. Как правило, патогенез болезни включает прогрессирующую обструкцию бронхов. Основными факторами, влияющими на формирование болезни, являются:
- Курение.
- Нeблагоприятные условия профессиональной деятельности.
- Сырой и холодный климат.
- Инфекция смешанного генеза.
- Острый затяжной бронхит.
- Болезни лёгких.
- Генетическая предрасположенность.
Какие проявления у заболевания?
Хроническая обструктивная болезнь лёгких – это патология, которая чаще всего диагностируется у пациентов в возрасте 40 лет. Первые симптомы заболевания, которые начинает у себя замечать пациент, кашель и одышка. Часто такое состояние проходит в комбинации со свистами при дыхании и выделениями мокроты. Вначале она выходит в маленьком объём. Более выраженный характер симптомы приобретают в утреннее время.
Кашель – это самый первый признак, который беспокоит пациентов. В холодное время года обостряются респираторные заболевания, которые играют важную роль в формировании ХОБЛ. Обструктивная болезнь лёгких имеет следующие симптомы:
- Одышка, которая беспокоит при выполнении физических нагрузок, а далее может поражать человека во время покоя.
- При влиянии пыли, холодного воздуха одышка усиливается.
- Симптомы дополняет малопродуктивный кашель с трудно выделяемой мокротой.
- Сухие хрипы высокого темпа при выдохе.
- Симптомы эмфиземы лёгких.
Классификация ХОБЛ основано определяется с учётом тяжести течения недуга. Кроме этого, она предполагает наличие клинической картины и функциональных показателей.
Классификация ХОБЛ предполагает 4 стадии:
- Первая стадия – пациент не замечает у себя никаких патологических отклонений. Его может посещать кашель хронической направленности. Органические изменения неопределённы, поэтому поставить диагноз ХОБЛ на этой стадии не удаётся.
- Вторая стадия — заболевание протекает не тяжело. Пациенты обращаются к врачу на консультацию по поводу одышки во время выполнения физических упражнений. Ещё хроническая обструктивная болезнь лёгких сопровождается интенсивным кашлем.
- Третья стадия ХОБЛ сопровождается тяжёлым течением. Для неё характерно наличие ограниченного поступления воздуха в дыхательные пути, поэтому одышка формируется не только при физических нагрузках, но и в состоянии покоя.
- Четвёртая стадия – крайне тяжёлое течение. Возникающие симптомы ХОБЛ носят опасный характер для жизни. Наблюдается закупоренность бронхов и формируется лёгочное сердце. Пациенты, у которых диагноз 4-й стадии ХОБЛ, получают инвалидность.
Методы диагностики
Диагностика представленного заболевания включает в себя следующие методы:
- Спирометрия – способ исследования, благодаря которому удаётся определить первые проявления ХОБЛ.
- Измерение жизненной ёмкости лёгких.
- Цитологическое исследование мокроты. Такая диагностика позволяет определить характер и выраженность воспалительного процесса в бронхах.
- Анализ крови позволяет обнаружить при ХОБЛ увеличенную концентрацию эритроцитов, гемоглобина и гематокрита.
- Рентгенография лёгких позволяет определить наличие уплотнения и изменения бронхиальных стенок.
- ЭКГ позволяют получить данные о развитии лёгочной гипертензии.
- Бронхоскопия – метод, позволяющий установить диагноз ХОБЛ, а также просмотреть бронхи и определить их состояние.
Хроническая обструктивная болезнь лёгких – это патологический процесс, вылечить который невозможно. Однако врач назначает своему пациенту определённую терапию, благодаря которой удаётся уменьшить частоту обострений и продлить жизнь человека. На курс назначаемой терапии оказывает большое влияние патогенез заболевания, ведь здесь очень важно устранить причину, способствующую возникновению патологии. В этом случае врачом назначаются следующие мероприятия:
- Лечение ХОБЛ предполагает использование медикаментов, действие которых направлено на увеличение просвета бронхов.
- Для разжижения мокроты и её выведения в процесс терапии задействуют муколитические средства.
- Помогают купировать воспалительный процесс при помощи глюкокортикоидов. Но продолжительное их использование не рекомендовано, так как начинают возникать серьёзные побочные эффекты.
- Если имеет место обострение, то это говорит о наличие его инфекционного происхождения. В таком случае врач прописывает антибиотики и антибактериальные препараты. Их дозировка назначается с учётом чувствительности микроорганизма.
- Для тех, кто страдает на сердечную недостаточность необходима кислородотерапия. При обострении пациенту назначают санитарно-курортное лечение.
- Если диагностика подтвердила наличие лёгочной гипертензии и ХОБЛ, сопровождающиеся отчётностью, то лечение включает диуретики. Устранить проявления аритмии помогают гликозиды.
ХОБЛ – заболевание, лечение которого не может обойтись без правильно составленной диеты. Причина в том, что потеря мышечной массы может привести к cмepти.
Пациента могут положить на стационарное лечение, если у него:
- большая интенсивность нарастания выраженности проявлений;
- лечение не даёт необходимого результата;
- возникает новая симптоматика;
- нарушается ритм сердца;
- диагностика определяет такие заболевание, как сахарный диабет, пневмония, недостаточная работоспособность почек и печени;
- не удаётся оказать медицинскую помощь в амбулаторных условиях;
- сложности в диагностике.
Профилактические мероприятия
Профилактика ХОБЛ включает в себя комплекс мероприятий, благодаря которым каждый человек сможет предостеречь свой организм от этого патологического процесса. Она состоит в выполнении следующих рекомендаций:
- Пневмония и грипп — самые частые причины формирования ХОБЛ. Поэтому необходимо ставить прививки от гриппа каждый год.
- Раз в 5 лет проводить вакцинации от пневмококковой инфекции, благодаря чему удаётся защитить свой организм от поражения пневмонией. Назначить вакцинацию сможет только лечащий врач после проведения соответствующего осмотра.
- Табу на курение.
Осложнения ХОБЛ могут быть самыми разнообразными, но, как правило, все они ведут к инвалидизации. Поэтому важно вовремя осуществлять лечение и все время находиться под контролем специалиста. А лучше всего качественно проводить профилактические мероприятия, чтобы предупредить формирование патологического процесса в лёгких и предостеречь себя от этого недуга.
Фармакотерапия хронической обструктивной болезни легких
д.м.н., проф. С.И. Овчаренко, кафедра факультетской терапии №1, ГОУ ВПО ММА им. И.М. Сеченова
Хроническая обструктивная болезнь легких (ХОБЛ) — одно из широко распространенных заболеваний, что в значительной степени обусловлено нарастающим воздействием нeблагоприятных факторов (факторов риска): загрязнением окружающей среды, табакокурением и повторяющимися респираторными инфекционными заболеваниями.
ХОБЛ характеризуется ограничением воздушного потока, которое обратимо не полностью и имеет неуклонно прогрессирующий характер.
Диагноз ХОБЛ должен предполагаться у каждого кашляющего человека, выделяющего мокроту и имеющего факторы риска. Во всех этих случаях необходимо проводить спирометрию. Снижение соотношения объема форсированного выдоха за 1-ю секунду к форсированной жизненной емкости легких (ОФВ1/ФЖЕЛ) менее 70% является ранним и достоверным признаком ограничения воздушного потока даже при сохранении значения ОФВ1>80% от должной величины. Причем, обструкция считается хронической (а больного необходимо считать страдающим ХОБЛ), если она регистрируется трижды в течение одного года. Стадию болезни (степень ее тяжести) отражает значение ОФВ1 в постбронходилатационной пробе. Хронический кашель и избыточная продукция мокроты задолго предшествуют вентиляционным расстройствам, приводящим к развитию одышки.
Основные цели лечения больных ХОБЛ четко сформулированы в Международной программе «Глобальная стратегия: диагностика, лечение и профилактика ХОБЛ», созданной на основе принципов доказательной медицины (2003 г.) и в федеральной программе РФ по диагностике и лечению ХОБЛ (2004 г.). Они направлены на:
— предупреждение прогрессирования болезни;
— повышение толерантности к физической нагрузке;
— улучшение качества жизни;
— профилактику и лечение обострений и осложнений;
Реализация этих положений осуществляется по следующим направлениям:
— снижение влияния факторов риска;
— осуществление образовательных программ;
— лечение ХОБЛ при стабильном состоянии;
— лечение обострения заболевания.
Прекращение курения — первый главный шаг в программе лечения ХОБЛ, предотвращающий прогрессирование заболевания, и пока наиболее эффективная мера, позволяющая сократить риск развития ХОБЛ. Разработаны специальные программы по лечению табачной зависимости:
— длительная лечебная программа с целью полного отказа от курения;
— короткая лечебная программа с целью уменьшения количества выкуриваемого табака и усиления мотивации к полному отказу от курения;
— программа снижения интенсивности курения.
Длительная лечебная программа предназначена для пациентов с твердым желанием бросить курить. Программа длится от 6 месяцев до 1 года и состоит из периодических бесед врача с пациентом (более частых в первые 2 месяца отказа от курения), и приема пациентом никотинсодержащих препаратов (НСП). Длительность приема препаратов определяется индивидуально и зависит от степени никотиновой зависимости пациента.
Короткая лечебная программа предназначена для пациентов, не желающих бросить курить, но не отвергающих эту возможность в будущем. Кроме того, эту программу можно предложить пациентам, желающим снизить интенсивность курения. Длительность короткой программы — от 1 до 3 месяцев. Лечение в течение 1 месяца позволяет снизить интенсивность курения в среднем в 1,5 раза, в течение 3 месяцев — в 2–3 раза. Короткая лечебная программа строится по тем же принципам, что и длительная: беседы врача, выработка стратегии поведения пациента, никотинзаместительная терапия, выявление и лечение хронического бронхита и профилактика его обострения в результате отказа от курения. С этой целью назначается ацетилцистеин — 600 мг 1 раз в суткив блистере. Отличие этой программы заключается в том, что полного отказа от курения не достигается.
Программа снижения интенсивности курения предназначена для пациентов, которые не желают бросить курить, но готовы снизить интенсивность курения. Суть программы заключается в том, что пациент продолжает получать никотин на привычном для него уровне, комбинируя курение сигарет с приемом НСП, но при этом снижает количество сигарет, выкуриваемых в день. В течение месяца интенсивность курения удается снизить в среднем в 1,5–2 раза, т.е. пациент сокращает прием вредных веществ, содержащихся в сигаретном дыме, что, несомненно, является положительным результатом лечения. В данной программе также используются беседы врача и выработка стратегии поведения пациента.
Подтверждена эффективность сочетания двух методов — никотинзаместительной терапии и бесед врачей и медперсонала с пациентом. Даже короткие трехминутные консультации, направленные на прекращение курения, эффективны и должны использоваться при каждом врачебном приеме. Прекращение курения не приводит к нормализации функций легких, но позволяет замедлить прогрессирующее ухудшение ОФВ1 (в дальнейшем снижение ОФВ1 происходит такими же темпами, как у некурящих больных.)
Большую роль в побуждении к отказу от курения, в улучшении навыков проведения ингаляционной терапии больными ХОБЛ и их способности справляться с болезнью, играют образовательные программы.
Для больных ХОБЛ обучение должно касаться всех аспектов лечения заболевания и может проводиться в разных формах: консультации с врачом или другим медицинским работником, домашние программы или занятия вне дома, а также полноценные программы легочной реабилитации. Для больных ХОБЛ необходимо понимание природы заболевания, факторов риска, ведущих к прогрессированию болезни, уточнение собственной роли и роли врача для достижения оптимального результата лечения. Обучение должно быть адаптировано к нуждам и окружению конкретного больного, быть интерактивным, направленным на улучшение качества жизни, простым в осуществлении, практичным и соответствующим интеллектуальному и социальному уровню больного и тех, кто за ним ухаживает.
Рекомендовано включение следующих компонентов в программы обучения:
— отказ от курения;
— базовая информация о ХОБЛ;
— основные подходы к терапии;
— специфические вопросы лечения (в частности правильное использование ингаляционных лекарственных средств);
— навыки по самоведению (пикфлоуметрия) и принятию решений во время обострения. Программы обучения пациентов должны включать распространение печатных материалов и проведение образовательных занятий и семинаров, направленных на предоставление информации о заболевании и обучение больных специальным навыкам.
Установлено, что обучение наиболее эффективно, когда оно проводится в небольших группах.
Выбор лекарственной терапии зависит от степени тяжести (стадии) заболевания и его фазы: стабильное состояние или обострение болезни.
По современным представлениям о сущности ХОБЛ главным и универсальным источником патологических проявлений, развивающихся при прогрессировании болезни, является бронхиальная обструкция. Отсюда следует, что бронхолитические препараты должны занимать и в настоящее время занимают ведущее место в комплексной терапии больных ХОБЛ. Все остальные средства и методы лечения должны применяться только в сочетании с бронхорасширяющими средствами.
Лечение ХОБЛ при стабильном состоянии больного
Лечение больных ХОБЛ при стабильном состоянии необходимо для профилактики и контроля симптомов заболевания, сокращения частоты и тяжести обострений, улучшения общего состояния и повышения толерантности к физической нагрузке.
Тактика ведения пациентов с ХОБЛ в стабильном состоянии характеризуется ступенчатым увеличением объема терапии, зависящим от тяжести заболевания.
Следует еще раз подчеркнуть, что в настоящее время ведущее место в комплексной терапии больных ХОБЛ занимают бронхолитические препараты. Показано, что все категории бронхолитиков повышают толерантность к физической нагрузке даже при отсутствии увеличения значений ОФВ1. Предпочтение отдается ингаляционной терапии (уровень доказательности А). Ингаляционный путь введения препаратов обеспечивает непосредственное проникновение лекарственного средства в дыхательные пути и, таким образом, способствует более эффективному медикаментозному воздействию. Кроме этого, ингаляционный путь введения снижает потенциальный риск развития побочных системных эффектов.
Особое внимание надо уделять обучению пациентов правильной технике ингаляций с целью повышения эффективности ингаляционной терапии. м-Холинолитики и бета2-агонисты используются в основном с помощью дозированных ингаляторов. Для повышения эффективности доставки препаратов к месту патологических реакций (т.е. в нижние дыхательные пути) могут применяться спейсеры — устройства, позволяющие увеличивать поступление препарата в воздухоносные пути на 20%.
У больных с тяжелым и крайне тяжелым течением ХОБЛ бронходилатационная терапия осуществляется специальными растворами через небулайзер. Небулайзерная терапия является также предпочтительной, как и применение дозированного аэрозоля со спейсером, у пожилых людей и больных с когнитивными нарушениями.
Для уменьшения бронхиальной обструкции у больных ХОБЛ применяются антихолинергические препараты короткого и длительного действия, бета2-агонисты короткого и длительного действия, метилксантины и их комбинации. Бронхолитики назначаются «по требованию» или на регулярной основе для профилактики или уменьшения выраженности симптомов ХОБЛ. Последовательность применения и сочетание этих средств зависит от тяжести заболевания и индивидуальной переносимости.
При легком течении ХОБЛ применяются бронходилататоры короткого действия, «по требованию». При среднетяжелом, тяжелом и крайне тяжелом течении заболевания приоритетным является длительное и регулярное лечение бронхолитиками, что снижает темпы прогрессирования бронхиальной обструкции (уровень доказательности А). Наиболее эффективна комбинация бронхолитиков с различным механизмом действия, т.к. усиливается бронхолитический эффект и снижается риск побочных эффектов в сравнении с повышением дозы одного из препаратов (уровень доказательности А).
м-Холинолитики занимают особое место среди бронходилататоров, обусловленное ролью, парасимпатической (холинергической) вегетативной нервной системы в развитии обратимого компонента бронхиальной обструкции. Назначение антихолинергических препаратов (АХП) целесообразно при любой степени тяжести заболевания. Наиболее известным из АХП короткого действия является ипратропия бромид, который обычно назначается по 40 мкг (2 дозы) 4 раза в день (уровень доказательности В). Благодаря незначительной абсорбции через слизистую оболочку бронхов, ипратропия бромид практически не вызывает системных побочных эффектов, что позволяет широко применять его у пациентов с сердечно-сосудистыми заболеваниями. АХП не оказывают отрицательного влияния на секрецию бронхиальной слизи и процессы мукоцилиарного трaнcпорта. м-Холинолитики короткого действия обладают более продолжительным бронхолитическим эффектом по сравнению с бета2-агонистами короткого действия (уровень доказательности А).
Отличительная особенность бета2-агонистов короткого действия (сальбутамол, фенотерол) — быстрота действия на бронхиальную обструкцию. Причем, бронходилатирующий эффект тем выше, чем более выражено поражение дистальных бронхов. Больные в течение нескольких минут ощущают улучшение дыхания и в терапии «по требованию» (при легком течении ХОБЛ — I стадия) нередко отдают им предпочтение. Однако регулярное применение бета2-агонистов короткого действия в качестве монотерапии ХОБЛ не рекомендуется (уровень доказательности А). Кроме того, бета2-агонисты короткого действия необходимо с осторожностью применять у пожилых больных при сопутствующей патологии сердца (при ИБС и артериальной гипертензии), т.к. эти препараты, особенно в сочетании с диуретиками, могут вызывать транзиторную гипокалиемию, и, как следствие, нарушение сердечного ритма.
Во многих исследованиях показано, что длительное применение ипратропия бромида более эффективно для лечения ХОБЛ, чем длительная монотерапия бета2-агонистами короткого действия (уровень доказательности А). Вместе с тем, применение ипратропия бромида в комбинации с бета2-агонистами короткого действия имеет ряд преимуществ, в том числе уменьшение частоты обострений, и тем самым снижение стоимости лечения.
Регулярное лечение бронхолитиками длительного действия (тиотропия бромид, салметерол, формотерол) рекомендовано при среднетяжелом, тяжелом и крайне тяжелом течении ХОБЛ (уровень доказательности А). Они более эффективны и удобны в применении, чем бронхолитики короткого действия, но лечение ими более дорогое (уровень доказательности А). В связи с этим больным и при тяжелом течении ХОБЛ могут назначаться короткодействующие бронхорасширяющие препараты в различных комбинациях (см. табл. 1).
Выбор бронходилататоров в зависимости от степени тяжести ХОБЛ
Важно знать родителям о здоровье:
FitoSpray для похудения (Фитоспрей)

FitoSpray для похудения ( Фитоспрей) FitoSpray — спрей для похудения Многие мечтают похудеть, стать стройными, обрести фигуру мечты. Неправильное питание,…
24 06 2023 0:29:54
Фитостеролы в продуктах питания

Фитостеролы в продуктах питания Фитостерины Существует много питательных веществ, которые, как утверждают исследователи, могут положительно повлиять на…
23 06 2023 7:55:50
Фитотерапевт

Фитотерапевт Фитотерапевт Я, Ирина Гудаева — травница, массажист, ведущая семинаров по созданию натуральной косметики и курса « Практическое травоведение»…
22 06 2023 16:42:23
Fitvid

Fitvid Брекеты: минусы, трудности, проблемы Брекет-системы помогли избавиться от комплексов миллионам людей. Это действительно эффективный инструмент,…
21 06 2023 6:16:45
Фониатр

Фониатр Фониатрия – один из разделов медицины. Фониатры изучают патологии голоса, методы их лечения, профилактики, а также способы коррекции…
18 06 2023 13:23:36
Форель

Форель Форель относится к отряду лососеобразных, семейству лососевых. Ее тело удлинено, немного сжато с боков, покрыто мелкой чешуей. Замечательной…
17 06 2023 3:37:53
Формула идеального веса

Формула идеального веса Калькулятор нормы веса Вес 65 кг относится к категории Норма для взрослого человека с ростом 170 см . Эта оценка основана на…
14 06 2023 0:53:58
Формулы расчета идеального веса

Формулы расчета идеального веса Фoрмулa «идeальнoго вeса» То, что ожирение шагает семимильными шагами по планете – это факт. И, несмотря на то, что…
13 06 2023 17:35:36
Фосфатида аммонийные соли

Фосфатида аммонийные соли Аммонийные соли фосфатидиловой кислоты ( Е442) Е442 – это пищевая добавка, которую относят к категории эмульгаторов. Вещество…
12 06 2023 4:43:42
Фототерапия новорожденных

Фототерапия новорожденных Фототерапия новорожденных Применение фототерапии для новорожденных С момента своего рождения организм ребенка начинает адаптацию…
11 06 2023 3:20:58
Фототерапия новорожденных при желтухе

Фототерапия новорожденных при желтухе Фототерапия новорожденных После появления ребенка на свет его организм адаптируется к совершенно иным условиям…
10 06 2023 9:19:58
Французская диета

Французская диета Французская диета Эффективность: до 8 кг за 14 дней Сроки: 2 недели Стоимость продуктов: 4000 рублей на 14 дней Общие правила…
09 06 2023 10:29:43
Фрукт Кумкват — что это такое?

Фрукт Кумкват — что это такое? Фрукт Кумкват — что это такое? Впервые упоминают необычный для европейцев фрукт китайские летописи 11 века. Португальские…
08 06 2023 18:20:12
Фруктовая диета

Фруктовая диета Фруктовая диета Эффективность: 2-5 кг за 7 дней Сроки: 3-7 дней Стоимость продуктов: 840-1080 рублей в неделю Общие правила Фруктовая…
06 06 2023 3:10:42
Фруктоза при диабете

Фруктоза при диабете Можно ли фруктозу при сахарном диабете? Для многих диабет является той проблемой, которая вносит в жизнь ряд ограничений. Так, к…
03 06 2023 22:43:17
Фрукт свити – польза и вред

Фрукт свити – польза и вред Свити — что это за фрукт? Что такое свити? Продолжаем разбирать цитрусовые, но как всегда идем не по верхам, а копаем глубже и…
31 05 2023 13:34:57
Фрукты и ягоды

Фрукты и ягоды Разница между фруктом и ягодой Фрукты и ягоды любят практически все. Ведь они такие вкусные и полезные! Мы любуемся лежащими на столе…
30 05 2023 18:52:12
Фтизиатр

Фтизиатр Врачи фтизиатры Москвы Фтизиатр — это дипломированный специалист в области фтизиатрии. Он специализируется на профилактике, диагностике, лечении…
28 05 2023 3:38:42
Фтор в организме человека

Фтор в организме человека Фтор в организме человека Дневная норма потрeбления Мужчины старше 60 лет Женщины старше 60 лет Беременные (2-я половина)…
27 05 2023 21:46:46
Боли в спине после рождения ребёнка

Боли в спине после рождения ребёнка Почему после родов болит спина У мамочек нередко болит спина после родов. Причем, дискомфорт может длиться довольно…
24 05 2023 20:45:49
Фунчоза: польза и вред

Фунчоза: польза и вред Фунчоза: польза и возможный вред Увлечение восточной кухней год от года растет. Принято считать, что такой рацион полезен для…
23 05 2023 21:47:21
Фундук

Фундук В рационе здорового человека обязательно присутствуют орехи в различных вариациях. Среди них выгодно выделяется фундук. Высокая пищевая ценность и…
22 05 2023 11:37:55
Фуросемид таблетки инструкция по применению

Фуросемид таблетки инструкция по применению Инструкция по применению: Цены в интернет-аптеках: Фуросемид – синтетическое диуретическое лекарственное…
19 05 2023 15:22:43
Галактоза

Галактоза Галактоза – это представитель класса простых молочных сахаров. В человеческий организм поступает преимущественно в составе молока,…
18 05 2023 23:28:44
Галанга

Галанга С древних времен растения играют важную роль в жизни человека, в том числе и для поддержания здоровья. Некоторые травы известны как лучшие…
17 05 2023 3:18:37
Галега лекарственная

Галега лекарственная Галега лекарственная (Galega officinalis) Син: козлятник лекарственный, козлятник аптечный, козья рута, французская сирень, солодянка…
16 05 2023 22:31:49
Боли в суставах при беременности

Боли в суставах при беременности Боли в суставах при беременности В период беременности у женщины могут возникать различные боли в самых разных местах….
13 05 2023 22:30:56
Гастрит и изжога

Гастрит и изжога Лучшие лекарства от изжоги и гастрита Многие пациенты с гастритом и другими заболеваниями Ж К Т страдают от изжоги. Данный симптом может…
12 05 2023 8:10:36
Где находится ключица у человека на фото?

Где находится ключица у человека на фото? Ключица человека: анатомия, строение, функции Ключица – это единственное костное образование в теле человека,…
09 05 2023 22:51:25
